8 причин излития околоплодных вод. Тест на подтекание | WeLady.ru
С наступлением интересного положения будущая мама знакомится не только с новыми ощущениями. Вместе с приятным и волнительным ожиданием появления малыша на свет, женщина под руководством акушера-гинеколога следит за прогрессом развития своего плода. Один из способов своевременного отслеживания роста и формирования ребенка – ультразвуковая диагностика. Именно там, помимо характеристик изменения эмбриона, впервые встречается понятие – околоплодные воды.
Что такое околоплодные воды?
Околоплодные воды – это жидкая среда, которая находится внутри амниона. Именно поэтому их называют еще амниотическими водами. Служит для защиты эмбриона от инфекций и внешних воздействий, для роста и созревания, поддерживает необходимую температуру (особенно актуально в случае повышения температуры тела мамы), тренирует пищеварительную систему, поддерживает обменные процессы, способствует питанию малыша.
В своем составе околоплодные воды имеют микроэлементы, гормоны, белки, жиры, углеводы, иммуноглобулины, продукты жизнедеятельности, хлопья первородной смазки и первый пушок (лануго). При благоприятном развитии обновляются каждые три часа.
При благоприятном развитии обновляются каждые три часа.
Околоплодные воды являются незаменимой водной средой, содержащей максимум питательных веществ для полноценного формирования ребенка.
Симптомы потери амниотической жидкости
В условиях постоянного ощущения тяжести и давления внутри живота, подтекание амниотической среды очень легко спутать с усиленным влагалищным секретом, либо с недержанием мочи. Основными симптомами, которые должны насторожить будущую маму являются:
- Водянистые выделения.
- Прозрачность выделений и отсутствие запаха.
- Усиление выделений при изменении положения тела, кашле, чихание, смехе.
Как отличить излитие околоплодной жидкости
Как правило, влагалищный секрет или отходящая по частям слизистая пробка (если это последние сроки) имеют более густую и вязкую (слизистую) структуру. В отличие от недержания мочи, которое часто сопровождает будущую маму в последнем триместре, излитие легко отличить по цвету и запаху (если это однократное явление), по невозможности остановить выделения путем напряжения урогенитальных мышц (в случае обильной потери).
Следует также учитывать тот факт, что подтекание возникает в результате отхождения слизистой пробки и открытия шейки матки (в случае начала родовой деятельности), либо в случае незначительных потерь происходит небольшой разрыв плодного пузыря в его средней или верхней части.
Излитие вод невозможно контролировать путем напряжения мышц, в отличие от мочеиспускания.
Тест на подтекание околоплодных вод
Фармацевтическая отрасль на сегодняшний день предлагает несколько вариантов для определения целостности амниона.
- Frautest amnio. Представляет собой гигиеническую прокладку, имеющую в своем составе специальный полимер с колориметрическим индикатором. Работает за счет определения нейтральной pH-среды содержимого амниона. В обычном состоянии у будущей мамы во влагалище кислая среда. Имеет существенный недостаток. При инфекционных или воспалительных заболеваний мочеполовой системы – pH-среда защелачивается и смещается в сторону нейтральной, что может привести к ложноположительному результату.

- AmniSure rom test – наиболее достоверный тест, который работает за счет содержания в водах плацентарного альфа1-микроглобулина. Возможно проведение как в стационаре, так и в домашних условиях. Для этого необходимо ввести на две минуты во влагалище подготовленный тампон, после чего поместить его во флакон с растворителем еще на одну минуту. Затем достать тест-полоску, и опустить ее во флакон. При наличии красных линий – положительный результат. Имеет высокую точность. Из недостатков – однократность применения, высокая стоимость.
Эти два теста наиболее достоверны. Также можно прибегнуть к микроскопии мазка в условиях стационара. Для этого надо подождать кристаллизации мазка при комнатной температуре. По внешнему виду кристаллы напоминают листы папоротника. Из недостатков метода:
- длительность исследования;
- выделения из шейки матки;
- предшествующий половой контакт;
- слишком сухой либо нестерильный тампон для взятия пробы (все это в состоянии спровоцировать как ложноположительный, так и ложноотрицательный результат).

Следующий вариант это ультразвуковая диагностика. Врач оценивает результат и при отклонении от общепринятой нормы, ставит маловодие. Весьма сомнительный результат, который нуждается в подтверждении другими методами исследования.
Определение в домашних условиях
Случается так, что нет ни возможности приобрести аптечные тесты, ни возможности доехать до роддома. Что же будущая мама в состоянии сделать дома самостоятельно? Провести тщательную промывку внешних половых органов, промокнуть насухо полотенцем. Расстелить на кровати хлопковую простыню, и лечь без нижнего белья. Результат оценивается по прошествии минимум получаса. О разрыве плодного пузыря можно говорить, если на кровати остаются мокрые пятнышки, которые появляются или усиливаются при изменении положения тела, или при синдроме «кашлевого толчка».
Выделения околоплодных водВынужденное покашливание может послужить основным критерием определения отклонений от нормы подтекания в домашних условиях.
Причины провоцирующие подтекание
Чем подтекание из амниона отличается от отхождения перед родами? Предродовое излитие жидкой среды амниотического пузыря наблюдается, когда происходит разрыв в нижней части плодного пузыря. Регулярное подтекание возникает при надрыве в боковой, либо в верхней части плодного пузыря. Что способно привести к такому разрыву:
- Травмы опасные для будущей мамы: падение на живот, удары в область живота.
- Изменение структуры амниотических оболочек: понижение эластичности, преждевременная дегенерация.
- Особенности беременности: многоводие, многоплодность, анатомическое расположение ребенка, гидроцефалия мозга.
- Истмико-цервикальная недостаточность: ушив шейки матки способен спровоцировать разрыв.
- Амниоцентез, биопсия ворсин хориона: происходит прокол пузыря, что в состоянии повлечь за собой разрыв амниона.
- Инфекционно-воспалительные процессы: аднексит, эндометриоз, эндоцервицит.
- Хориоамнионит: инфекционное воспаление оболочек пузыря и его внутренней среды.

- Разрыв плодных оболочек при предыдущих беременностях увеличивает риск подтекания вод при последующем вынашивании.
Индекс амниотической жидкости
Под индексом амниотической жидкости понимается объем жидкой части амниотического пузыря, который можно определять уже с 10 недели. В норме сами воды прозрачные, либо слегка мутноватые, не имеют запаха.
На начальных сроках объем будет составлять до 30 мл, ближе к середине цифра вырастает до 400 мл, и максимальный объем достигается на сроке 37-38 недель – 1–1,5 л. К 40 неделям объем может уменьшиться до 800 мл, вследствие подготовки организма к родам, выведении лишней жидкости и естественного очищения. Что же происходит при отклонении от общепринятых норм?
Маловодие: причины, риски, последствия
Маловодие представляет собой уменьшение околоплодных вод до 500 мл, и даже меньше. Среди причин лидируют гипертоническая болезнь, гестоз. Также может быть вызвано инфекционно-воспалительными заболеваниями, в частности передающимися половым путем; цитомегаловирусная инфекция, токсоплазмоз, микоплазмоз. Из причин, зависящих от физиологии созревания ребенка – поражение выделительной системы, нарушения функции почек, гипоксия. Выделяют первичное и вторичное маловодие. При первичном – отсутствуют повреждения оболочек.
Из причин, зависящих от физиологии созревания ребенка – поражение выделительной системы, нарушения функции почек, гипоксия. Выделяют первичное и вторичное маловодие. При первичном – отсутствуют повреждения оболочек.
Самый опасный срок для определения маловодия – второй триместр, что служит основанием для искусственных родов. Организм малыша еще не приспособлен к выживанию, и, как правило, в такой ситуации имеет пороки развития. Часто маловодие приводит к преждевременному старению плаценты, что в свою очередь может привести к задержке внутриутробного роста или образования пороков.
Поздний токсикоз является одной из первопричин маловодия.
Многоводие: причины, риски, последствия
Состояние, при котором объем жидкости достигает 2–3, и иногда и 5 литров. Провоцируется, как правило, аномалиями развития эмбриона, сахарным диабетом матери, резус-конфликтом. Из аномалий созревания плода – пороки развития желудочно-кишечного тракта и центральной нервной системы. Плод не регулирует количество жидкости, за счет того, что перестает ее заглатывать, тем самым нарушая обменный баланс. Имеет более благоприятный исход, в отличие от маловодия.
Плод не регулирует количество жидкости, за счет того, что перестает ее заглатывать, тем самым нарушая обменный баланс. Имеет более благоприятный исход, в отличие от маловодия.
Из возможных осложнений – преждевременные роды. Если многоводие развивалось постепенно, то организм матери успевает адаптироваться под это состояние, и может переноситься не так тяжело, как острое состояние. Могут беспокоить тахикардия, одышка (из-за высокого нахождения диафрагмы), отеки (из-за сдавливания вен). Внутриутробные пороки плода могут привести к увеличению объема жидкости.
Нарушение обмена уровня глюкозы и выработка матерью антител к эритроцитам плода – частые причины многоводия.
Зеленые воды: причины, риски, последствия
Околоплодные воды окрашиваются в зеленый цвет при наличии в них мекония(первородного кала). Возникает, как правило, при гипоксии плода – при недостатке кислорода происходит расслабление анального сфинктера. Как следствие у плода может быть деструкция легочного сурфактанта, паралич легкого вследствие действия липидов мекония. Дыхательная недостаточность может развиться не сразу после родов.
Дыхательная недостаточность может развиться не сразу после родов.
При зеленых водах у плода наблюдается нарушение мышечного сокращения. А в первые сутки после родов – синдром аспирации мекония.
Если обнаружено излитие амниотической жидкости
При обнаружении излития амниотической жидкости, в первую очередь мама должна сохранять спокойствие, стресс может значительно усугубить ситуацию. При первой же возможности необходимо отправлять в роддом. Если это срок доношенной беременности (от 38 недель), то показана родостимуляция при отсутствии родовой деятельности. При недоношенной выбирается следующая тактика: антибиотики (для предотвращения развития внутриутробной инфекции до начала родов), гормон для раскрытия легких (если срок после 26 недель), постельный режим. Из исследований назначается УЗИ с допплерографией (проверка функционирования сосудов плаценты), КТГ.
Так случается, что иногда такое волнительное время омрачается неприятными диагнозами. Безусловно, вынашивание малыша это не болезнь. Но по возможности будущую маму необходимо оградить от лишних стрессов, несвойственной ей активности и напоминать о пользе свежих овощей и фруктов, витаминов. Каждая женщина, находясь в положении, должна заранее ознакомиться с информацией о возможности подтекания амниотической жидкости. И тогда в ответственный момент она будет морально подготовлена и сможет сохранить спокойствие.
Безусловно, вынашивание малыша это не болезнь. Но по возможности будущую маму необходимо оградить от лишних стрессов, несвойственной ей активности и напоминать о пользе свежих овощей и фруктов, витаминов. Каждая женщина, находясь в положении, должна заранее ознакомиться с информацией о возможности подтекания амниотической жидкости. И тогда в ответственный момент она будет морально подготовлена и сможет сохранить спокойствие.
Оригинал статьи размещен здесь: https://welady.ru/vody-pri-beremennosti
Нормы pH питьевой и водопроводной воды
Водородный показатель (pH) считается наиважнейшей характеристикой питьевой воды. Он отвечает за баланс щелочей и кислот в организме человека. Таким образом, от pH зависит ход химических реакций и биологических процессов в клетках.
Что такое pH
Сокращение из двух букв берет свое начало в латинском языке. Оно расшифровывается как «сила водорода» и означает меру активности заряженных частиц данного элемента. Чтобы рассчитать величину показателя pH, измеряют концентрацию ионов водорода. Затем из полученного числа извлекается десятичный логарифм и умножается на (-1). Математическая формула выглядит так: pH = -lg[H+].
Затем из полученного числа извлекается десятичный логарифм и умножается на (-1). Математическая формула выглядит так: pH = -lg[H+].
По сути, водородный показатель — это соотношение в жидкости ионов H+ и OH—, которые образуются при распаде молекул воды. Идеальным называют соотношение 1:1, т.е. pH=7. Таким значением обладает дистиллированная вода.
Величина показателя напрямую связана с температурой воды и ее взаимодействием с воздухом. Если в закрытом сосуде pH будет равняться 7, то с попаданием в жидкости диоксида углерода значение опустится до 5,2.
На водородный показатель также влияют вещества, растворяющиеся в воде. Добавление одних веществ повышает кислотность, других – ее понижает. Это явление позволяет оценить чистоту жидкости, даже когда визуально она не имеет примесей.
Нормы pH для питьевой воды
Границы допустимых значений водородного показателя определяет СанПиН 2.1.4.1074-01 «Питьевая вода». Согласно данному документу, норма pH питьевой воды из-под крана не должна выходить за рамки 6-9 баллов.
Согласно данному документу, норма pH питьевой воды из-под крана не должна выходить за рамки 6-9 баллов.
Однако ученые ставят более строгие границы: от 6,5 до 8,5. Это связано с нейтральностью человеческой крови: считается, что для человека наиболее благоприятна вода со сходным значением показателя. В идеале напиток должен иметь pH=7,5. Такая вода благотворно влияет на обменные процессы в организме человека. И именно из-за этого после сладкой газировки во рту остается неприятная сухость: химические примеси в таком напитке понижают pH организма.
Значения pH различных напитковВода с низким значением водородного показателя, то есть кислая, может применяться для умывания (она эффективно удаляет загрязнения с поверхности тела). Щелочная вода, имеющая больше 7-9 баллов, улучшает состояние организма (если не злоупотреблять ей).
Чтобы всегда пить воду с полезным значением водородного показателя, рекомендуется использовать систему фильтров для питьевой воды (например, обратный осмос под кухонной раковиной).
Приобрести такое оборудование можно в интернет-магазине компании «Кванта +».
Водородный показатель бутилированной воды обычно указывается на этикетке. Благодаря этому подобрать нужную бутылку в магазине не составляет труда.
Методы определения pH
Чтобы узнать, вода с каким водородным показателем попадает в чайник, не обязательно обращаться в платные лаборатории. Достаточно применить один из распространенных индикаторов, и сразу станет ясно, нуждается ли вода в дополнительной обработке.
Лакмусовая бумага
Лакмусовая бумага – наиболее дешевый и простой вариант определения pH среды. Этот индикатор меняет цвет при взаимодействии с водой, водородный показатель которой отличается от нейтрального. Таким свойством бумагу наделяет пропитка красящими веществами, вступающими в реакцию с водой. В бумаге присутствует более полутора десятка различных красителей. Чаще всего они имеют естественное происхождение, т.е. получаются из растений и лишайников.
При попадании бумаги в щелочную среду, она синеет. В кислотную – краснеет. Для более точного определения pH воды используют специальную цветовую шкалу.
pН-метр
Чтобы с высокой точностью измерить водородный показатель жидкости, используют прибор под названием «pH-метр». Его цена значительно превышает стоимость бумаги или полосок. Однако он позволяет устанавливать значение кислотности воды с точностью до сотых долей.
Компактный бытовой pH-метрДанные устройства делятся на лабораторные и бытовые. В условиях жилой квартиры или офиса удобнее всего пользоваться вторым видом. Бытовые pH-метры делятся на группы в зависимости от:
- наличия автоматической калибровки;
- наличия защиты от влаги;
- точности получаемых значений.
Калибровка прибора проводится с помощью буферных растворов.
Совет: чтобы не усложнять себе жизнь, для использования в домашних условиях стоит приобрести измеритель с автоматической калибровкой
Определение pH с помощью тест-полосок
Чтобы быстро и удобно померить уровень pH воды, применяют индикаторные полоски.
Такую полоску достаточно на мгновение опустить в водопроводную воду, чтобы получить результат – влажная часть бумаги практически мгновенно меняет цвет.
Упаковка тест-полосок с цветовой шкалойКроме того, тест-полоски можно сделать дома своими руками. Для этого нужно в течение получаса отваривать красную капусту, а затем около десяти минут вымачивать в остывшем растворе обычную принтерную бумагу. Если после высыхания капнуть на текст-полоску кислотой, она покраснеет. Если капнуть щелочью – пожелтеет.
Значение уровня pH для водопроводной воды и других сред
Величина pH для обычной питьевой воды зависит от материала водопровода, состава исходной воды и температуры на улице. Однако она всегда остается в диапазоне 6,5-9,5. Если водородный показатель сильно отличается от норм, значит, где-то произошла поломка или в воду попали посторонние загрязнения.
Водородный показатель воды в бассейне должен оставаться в пределах 7,5-8 баллов. Резкое падение его уровня ниже 7 приводит к повышению токсичности такой жидкости, купаться в ней не стоит.
Резкое падение его уровня ниже 7 приводит к повышению токсичности такой жидкости, купаться в ней не стоит.
При этом не стоит забывать, что для прочих растворов и веществ кислотность может быть значительно выше или ниже нормальной водной. Например, лимонный сок имеет pH=2,5, кофе – 5, а мыло для рук – 10. При этом молоко, которое часто употребляют при изжоге в надежде снизить кислотность желудка, имеет близкие к нейтральному значения pH=6,6-6,9.
Выводы
Водородный показатель воды – важный показатель, влияющий на самочувствие человека. Отклонение этой величины от нормы свидетельствует о проблемах в водопроводе, на это стоит обращать внимание. Чтобы определить pH воды для питья, можно воспользоваться лакмусовой бумагой или pH-метром. Результат измерения покажет, насколько безопасна жидкость.
Приобрести приборы для проверки качества воды можете также в нашем магазине.
Features of amniotic fluid microbiota in full-term pregnancy | Kaganova
Введение
В последние несколько лет после публикации ряда исследований, связанных с изучением микробиома человека (The Human Microbiome Project – HMP), произошла смена парадигмы о безусловной стерильности плодных оболочек, плаценты и околоплодных вод при физиологически протекающей беременности. Ранее считалось, что полость матки, плацента, плод и околоплодные воды должны быть стерильны, что обеспечивает рождение здорового ребенка при доношенной беременности.
Ранее считалось, что полость матки, плацента, плод и околоплодные воды должны быть стерильны, что обеспечивает рождение здорового ребенка при доношенной беременности.
Недавние исследования имеют противоречивые данные о наличии микробиоты внутри амниотической полости. Исходно предполагалось, что амниотическая полость стерильна, новорожденные рождаются и колонизируются по-разному в зависимости от способа родоразрешения (например кесарево сечение или вагинальные роды) [1, 2]. Однако появились исследования, показывающие наличие низкой бактериальной массы и низкой численности микробов в децидуальной оболочке, фаллопиевых трубах, в амниотической жидкости, плаценте, амнионе и хорионе, что в свою очередь свидетельствует о воздействии микробов (или по крайней мере их метагеномов) на физиологически развивающийся плод еще задолго до родов [3–8]. В целом изучение влияния изменения качественного и количественного состава околоплодных вод на состояние плода и новорожденного при доношенной беременности является актуальным [9].
По мнению ряда авторов [10, 11], внутриамниотическая полость по степени микробной обсемененности отличается от плаценты. Предполагается, что плацента отдельно колонизирована микробами и, возможно, ее защитные механизмы препятствуют проникновению этих бактерий в околоплодные воды [12].
Часть исследований демонстрирует, что при физиологически протекающей беременности при культуральном исследовании амниотическая жидкость в середине второго триместра стерильна [13–16], а выявление даже незначительного количества изолированных бактерий ассоциировано с различными осложнениями беременности: преждевременные роды, преждевременный разрыв плодных оболочек, преэклампсия, синдром задержки развития плода [14]. По данным других авторов, выявление любых микроорганизмов в околоплодных водах является признаком внутриутробной инфекции и хориоамнионита [17, 18], однако не всегда при клинических признаках хориоамнионита удается выявить микробную инвазию амниотической полости. При этом более современные способы диагностики микроорганизмов, такие как секвенирование, ПЦР-диагностика, демонстрируют наличие бактериальных сообществ в небольшом количестве в околоплодных водах при доношенной физиологически протекающей беременности [19, 20].
Таким образом, прежде чем отнести различные микроорганизмы, выявленные в фетоплацентарном комплексе, к факторам риска развития материнских и перинатальных осложнений, необходимо иметь четкое представление о его нормальной микробиоте.
Цель исследования – изучение микробного пейзажа околоплодных вод при доношенной физиологически протекающей беременности с интактным плодным пузырем.
Материалы и методы исследования
Для реализации поставленной цели были включены в исследование 19 беременных в сроке беременности 37–41 неделя, с интактными плодными оболочками без признаков начала родовой деятельности, исследование проводилось на базе родильных отделений ГБУЗ ГКБ№ 1 им. Н.И. Пирогова, г. Самара. Все пациентки были родоразрешены путем операции кесарева сечения в плановом порядке (показаниями к операции являлись неправильное положение и предлежание плода, наличие рубца на матке после предыдущей операции кесарева сечения, бесплодие в сочетании с отягощенным акушерским анамнезом или возрастом).
Критерии исключения:
- Критериями исключениями из исследования являлись: беременные, относящиеся к группе высокого риска, согласно порядку оказания помощи по профилю «Акушерство и гинекология» № 572 от 01.11.2012 г., по соматической патологии (сахарный диабет, гестационный диабет), особенностям плацентации.
- Наличие острых и обострения хронических воспалительных заболеваний, в том числе наличие кольпита.
- Антибактериальная терапия во время беременности.
Всем пациенткам было выполнено исследование амниотической жидкости методом ПЦР с детекцией результатов в режиме реального времени (набор «Фемофлор 16») и применением детектирующего амплификатора ДТ-96 производства ООО «НПО ДНК-Технология» (РУ ФСР 2009/04663, патент № 2362808 от 13.02.08). ПЦР-исследования осуществлялись на базе лаборатории научного отдела компании ООО «НПФ ДНК-Техно логия». Забор амниотической жидкости проводился интраоперационно при вскрытии матки и плодного пузыря с применением специального разработанного устройства для сбора околоплодных вод [21], препятствующего загрязнению материала во время операции.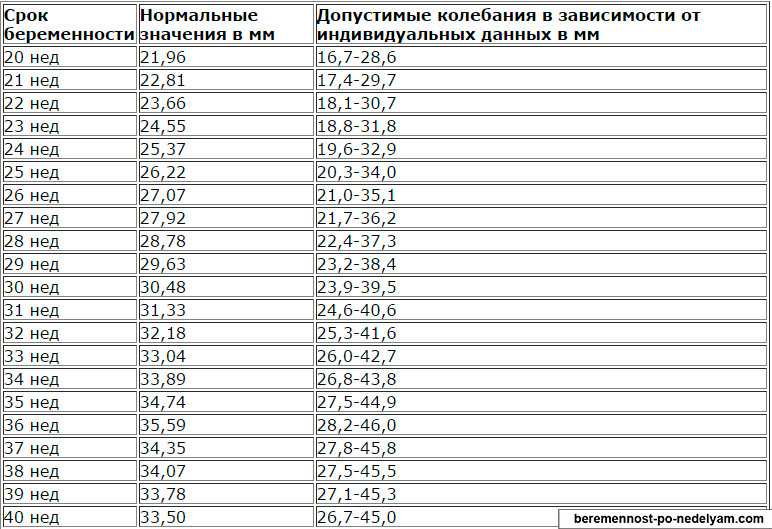 Исходно методика «Фемофлор-16» была разработана для оценки состояния влагалища, в данном случае применялась с целью оценки микробного состава околоплодных вод. Технология предусматривает анализ биоты различных биотопов, в том числе может быть использована для анализа амниотической жидкости [22–24], включающего определение микроорганизмов: Lactobacillus spp., Enterobacteriaceae, Streptococcus spp., Staphylococcus spp., Gardnerella vaginalis / Prevotella bivia / Porphyromonas spp., Eubacterium spp., Sneathia spp./Leptotrihia spp. / Fusobacterium spp, Megasphaera spp. / Veillonella spp. / Dialister spp., Lachnobacterium spp. / Clostridium spp., Mobiluncus spp. / Corynebacterium spp., Peptostreptococcus spp., Atopobium vaginae, Mycoplasma hominis, Ureaplasma (urealyticum + parvum), Candida spp., Mycoplasma henitalium.
Исходно методика «Фемофлор-16» была разработана для оценки состояния влагалища, в данном случае применялась с целью оценки микробного состава околоплодных вод. Технология предусматривает анализ биоты различных биотопов, в том числе может быть использована для анализа амниотической жидкости [22–24], включающего определение микроорганизмов: Lactobacillus spp., Enterobacteriaceae, Streptococcus spp., Staphylococcus spp., Gardnerella vaginalis / Prevotella bivia / Porphyromonas spp., Eubacterium spp., Sneathia spp./Leptotrihia spp. / Fusobacterium spp, Megasphaera spp. / Veillonella spp. / Dialister spp., Lachnobacterium spp. / Clostridium spp., Mobiluncus spp. / Corynebacterium spp., Peptostreptococcus spp., Atopobium vaginae, Mycoplasma hominis, Ureaplasma (urealyticum + parvum), Candida spp., Mycoplasma henitalium.
Околоплодные воды подвергали центрифугированию в течение 15 мин при 2000g, удалялся супернатант, осадок переносился в транспортную среду («Проба-Рапид», производство ООО «НПО ДНК-Технология»). Затем выполнялся анализ методом ПЦР с детекцией результатов в режиме реального времени.
Затем выполнялся анализ методом ПЦР с детекцией результатов в режиме реального времени.
После амплификации автоматически устанавливали общее количество бактериальной массы (ОБМ) – лабораторная ОБМ, Lacto bacillus spp. и различных видов условно-патогенных микроорганизмов согласно возможностям панели «Фемофлор-16». Все образцы имели достаточное количество взятого материала (КВМ) для проведения оценки выявленных микроорганизмов. Количественная оценка приводилась как в абсолютных, так и в относительных показателях к лабораторной ОБМ. Абсолютный показатель – количество ДНК искомого микроорганизма в образце, выраженное в ГЭ, представленное в виде десятичного логарифма – lg. Рассчитанная ОБМ представляет собой суммарное количество микроорганизмов в процентах.
Обработку результатов исследования проводили с помощью программы Statistica 10.0, SPSS 13. Результаты исследования ПЦР-РВ представлены в виде среднего (М) абсолютного количества микроорганизмов в десятичных логарифмах. Частота выявления микроорганизмов – в процентах, а также в относительных процентах – относительно лабораторной ОБМ. Количественные показатели представлены средним арифметическим десятичных логарифмов (М) со стандартным отклонением (δ). Сравнение абсолютного количества в группах выполнялось с помощью критерия Манна – Уитни.
Частота выявления микроорганизмов – в процентах, а также в относительных процентах – относительно лабораторной ОБМ. Количественные показатели представлены средним арифметическим десятичных логарифмов (М) со стандартным отклонением (δ). Сравнение абсолютного количества в группах выполнялось с помощью критерия Манна – Уитни.
Результаты и их обсуждение
Согласно критериям исключения пациентки не имели соматической патологии, средний возраст составил – 29,1 ± 5,9 г., из них у 30 % предстояли первые роды, паритет беременности в среднем составил 2,8 ± 2,1. Срок гестации в среднем 39,8 ± 0,78 недели (39–40,5 недели). В табл. 1 представлен микробный пейзаж каждой обследуемой.
Таблица 1. Микробный пейзаж околоплодных вод пациенток (значения представлены в виде lg)
Результат «Фемофлор-16» | Порядковый номер обследуемой | ||||||||||||||||||
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | |
КВМ | 5,3 | 5,4 | 4,4 | 4,4 | 5,1 | 4,1 | 4,2 | 3,5 | 4,6 | 5,2 | 3,4 | 4,9 | 4 | 3,7 | 4,3 | 4,2 | 3,8 | 3,8 | 4,2 |
ОБМ лабораторная | – | 3,1 | – | 3,1 | 3,3 | 3,5 | 3,3 | – | 3,5 | 3,6 | 3,7 | – | – | – | – | 3,4 | – | – | 0,7 |
ОБМ расчетная | – | – | – | – | 3,1 | 3,5 | – | – | 3,5 | 3,6 | 3,1 | – | – | – | – | – | – | – | 0,7 |
Lactobacillus spp. | – | – | – | – | – | – | – | – | 3,3 | — | – | – | – | – | – | – | – | – | – |
Enterobacteriaceae spp. | – | – | – | – | – | 3,1 | – | – | 3 | 3,6 | 3,1 | – | – | – | – | – | – | – | – |
Streptococcus spp. | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – |
Staphylococcus spp. | – | – | – | – | – | 3 | – | – | – | – | – | – | – | – | – | – | – | – | – |
Gardnerella vaginalis + Prevotella bivia + Porphyromonas spp. | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – |
Eubacterium spp. | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – |
Sneathia spp. | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – |
Megasphaera spp. + Veillonella spp. + Dialister spp. | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – |
Lachnobacterium spp. + Clostridium spp. | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – |
Mobiluncus spp. | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – |
Peptostreptococcus spp. | – | – | – | – | 3,1 | 3,1 | – | – | – | – | – | – | – | – | – | – | – | – | – |
Atopobium vaginae | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – |
Candida spp. | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | 0,7 |
Mycoplasma hominis | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – |
Ureaplasma (urealyticum + parvum) | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – |
Mycoplasma genitalium | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – | – |
Неизвестные виды | – | 3,1 | – | 3,1 | 2,9 | – | 3,3 | – | – | – | 3,6 | – | – | – | – | 3,4 | – | – | – |
Исследование околоплодных вод при физиологически протекающей беременности методом ПЦР-РВ дало следующие результаты.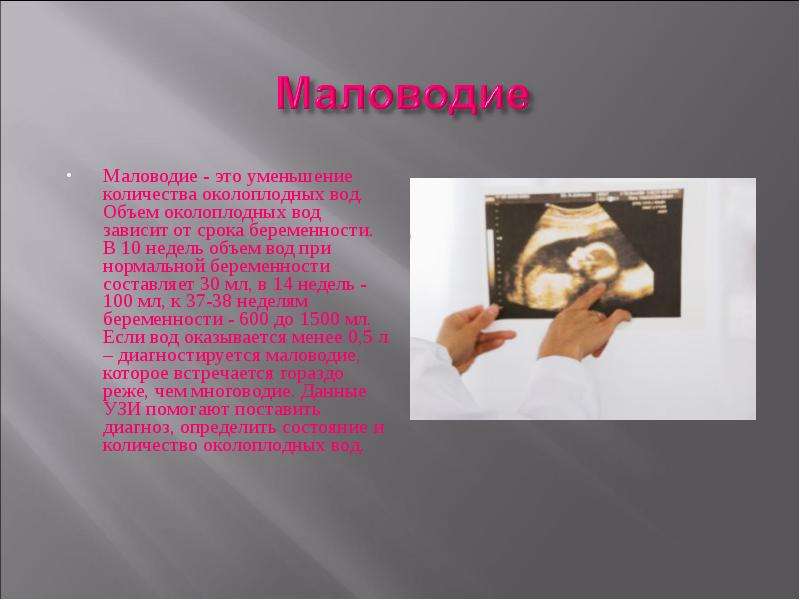 КВМ был адекватным у всех пациенток (104,73 ± 104,23 ГЭ/мл).
КВМ был адекватным у всех пациенток (104,73 ± 104,23 ГЭ/мл).
Из табл. 2 видно, что лабораторная ОБМ выше, чем рассчитанная ОБМ. Это касалось как для абсолютного количества ОБМ (ОБМл = 103,02Гэ/мл и ОБМр = 102,83 Гэ/мл), как и частоты выявления в целом. Лабораторная ОБМ присутствовала у 10 пациенток (52,6 %), а расчетная ОБМ получена только для 6 беременных (31,6 %). У 9 (47,4 %) беременных в околоплодных водах микроорганизмы выявлены не были (лабораторная ОБМ и расчетная ОБМ равны нулю), то есть околоплодные воды были стерильны. В 3 случаях (15,8 %) лабораторная ОБМ превышала расчетную, данную разницу мы склонны объяснить выявлением некой бактериальной массы, ДНК микроорганизмов которой не идентифицируются данным методом, так называемые «неизвестные» виды. Вероятно, в околоплодных водах могут быть презентированы совершенно иные микроорганизмы.
Таблица 2. Распределение микроорганизмов в околоплодных водах при доношенной беременности, определенное методом ПЦР-РВ
Признак | Частота случаев выявления, абс. | Количество выявленного микроорганизма по отношению к ОБМл, M ± m, % | Абс., lg (М) |
КВМ | 19 (100) | – | 4,73 |
ОБМ лабораторная (ОБМл) | 10 (52,6) | 100 | 3,02 |
ОБМ расчетная (ОБМр) | 6 (31,6) | 64,67 ± 1,47 | 2,83 |
Lactobacillus spp. | 1 (5,3) | 10,00 ± 0,93 | 2,02 |
Enterobacteriaceae spp. | 4 (21,0) | 37,15 ± 1,49 | 2,59 |
Streptococcus spp. | – | – | – |
Staphylococcus spp. | 1 (5,3) | 5,01 ± 0,67 | 1,72 |
Gardnerella vaginalis + Prevotella bivia + Porphyromonas spp. | – | – | – |
Eubacterium spp. | – | – | – |
Sneathia spp. + Leptotrichia spp. + Fusobacterium spp. | – | – | – |
Megasphaera spp.+Veillonella spp.+Dialister spp. | – | – | – |
Lachnobacterium spp.+Clostridium spp. | – | – | – |
Mobiluncus spp.+Corynebacterium spp . | 2 (10,6) | 12,02 ± 1,00 | 2,1 |
Peptostreptococcus spp. | – | – | – |
Atopobium vaginae | 1 (5,3) | 0,48 ± 0,21 | 0,7 |
Candida spp. | – | – | – |
Mycoplasma hominis | – | – | – |
Ureaplasma (urealyticum + parvum) | – | – | – |
Mycoplasma genitalium | – | – | – |
Неизвестные виды | 12 (63,1) | 35,33 ± 1,48 | 2,56 |
По частоте выявления 4 (21,0 %) и абсолютному количеству (102,59 Гэ/образец) преобладали представители семейства Entero bacteriaceae spp. , в соотношении с остальными видами – 37,15 ± 1,49 %.
, в соотношении с остальными видами – 37,15 ± 1,49 %.
Большинство микроорганизмов в околоплодных водах выявлены в единичных случаях и крайне низких титрах: Lacto bacillus spp., Staphylococcus spp., Mobiluncus spp. + Corynebacterium spp. и Atopobium vaginae (рисунок).
Рис. Относительная частота (%) (количество выявленного микроорганизма по отношению к лабораторной ОБМ) в околоплодных водах при физиологически протекающей беременности
На протяжении многих десятилетий преобладала устойчивая точка зрения, что фетоплацентарный комплекс в норме стерилен, и первый контакт новорожденного с микроорганизмами происходит во время родов [16, 25]. Применение новых методов исследования в микробиологии позволило изменить представления о микробиоте различных ниш, не только хорошо известных своим разнообразием (кишечник, влагалище и ротовая полость), но и тех локусов, которые всегда считались стерильными, и выявление в них каких-либо микроорганизмов интерпретировалось как инфицирование, например, амниотическая жидкость, полость матки и т. д. [26]. Появление методов амплификации генов и секвенирования ДНК сделали революционный прорыв метагеномики и позволили идентифицировать геном хозяина с обитающими микроорганизмами в различных локусах человеческого тела.
д. [26]. Появление методов амплификации генов и секвенирования ДНК сделали революционный прорыв метагеномики и позволили идентифицировать геном хозяина с обитающими микроорганизмами в различных локусах человеческого тела.
Ранее считалось, что выявление микроорганизмов в околоплодных водах возможно только при поврежденных плодных оболочках или с началом родовой деятельности [11]. Сейчас же все больше исследований демонстрируют наличие микроорганизмов в полости матки и плаценте при физиологически протекающей беременности без каких-либо негативных последствий в плане реализации материнской и перинатальной инфекции [5, 10, 19, 27, 28]. Доказано, что при неповрежденных плодных оболочках микроорганизмы могут проникать в полость амниона и культивироваться у здоровых матерей и их новорожденных как в амниотической полости, так и на фетальных мембранах и плаценте [29, 30, 31]. Исследования Combs et al. [30, 31] показали, что нет никакой связи между интраамниотической инвазией бактериями с преждевременными родами при отсутствии воспаления, критериями которого являются гистологический хориоамнионит и/или IL-6 более 11,3 нг/мл.
Микробный пейзаж в околоплодных водах характеризуется меньшим разнообразием по сравнению с другими составляющими фетоплацентарного комплекса. Так, в исследовании Lim et al. [12] анализ амниотической жидкости, собранной во время элективного кесарева сечения, продемонстрировал ее низкую обсемененность – 944 ± 374 Гэ/мл, что соответствовало очень низкой бактериальной массе. Исследователями сделан вывод, что в норме доношенный младенец внутриутробно не подвергается выраженному микробному воздействию накануне родов, определенная бактериальная масса в околоплодных водах все же может присутствовать. В нашем исследовании были получены сходные результаты: общая бактериальная масса составила 1071 ± 345 Гэ/мл при интактных плодных оболочках с небольшим диапазоном выявленных микроорганизмов.
В исследовании Collado M.C. [32] было выдвинуто предположение, что амниотическая жидкость содержит определенное микробное сообщество, которое впоследствии способствует формированию собственной микробиоты и иммунитета у новорожденного. Основным микроорганизмом, характерным для амниотической жидкости, был Proteobacteria, наиболее многочисленная группа бактерий – 1534 вида, что составляет примерно треть от всех известных видов бактерий [33]. Семейство Enterobacteriaceae spp. относится к данной группе бактерий, и его представители в нашем исследовании также были лидирующими как в абсолютном количестве (102,59 Гэ/мл), так и по частоте выявления (22,2 %).
По данным другого исследования, Propionibacterium, Bacillales spp., Anoxybacillus, Caulobacteraceae spp., Methylobacteriaceae spp., Methylobacterium, Phyllobacterium, Sphingomonas, Comamonadaceae spp., и Deinococcus являются наиболее характерными представителями в амниотической жидкости [19]. По данным литературы [19, 34] менее 1 % приходится на Streptococcus spp. и Staphylococcus spp. в околоплодных водах, в нашем исследовании эти семейства представлены тоже в единичных случаях. Lactobacillae spp. не являются типичным представителем амниотической жидкости – 1,15 % в исследовании M.C. Collado [19], в нашем исследовании данный представитель определился в одном случае (5 %).
Микробиологическая колонизация матки, околоплодных вод и плаценты играет важную роль, позволяя плоду проявлять толерантность к бактериям после рождения через феномен прайминга, поскольку происходит формирование врожденной экспрессии генов иммунной реакции у плода и в дальнейшем создание здорового микробиома у новорожденного [19, 35]. Наконец, возможно, что в норме амниотическая жидкость действительно не содержит жизнеспособные бактерии, и фактически обнаруженный микробиом – это высвобожденное ДНК микроорганизмов, происходящих из других локусов, например из крови или плаценты [10, 28]. Микробиомная структура околоплодных вод была достаточно разнообразна, но ОБМ была низкой, возможно, некоторая часть ДНК бактерий может гематогенно распространяться из крови в амниотическую полость [10, 26]. Данный взгляд может подтверждать и наше исследование, так как у 50 % обследованных околоплодные воды были стерильны.
Таким образом, во время физиологически протекающей беременности бактериальная колонизация амниотической полости возможна, однако детали и значение этого процесса еще предстоит выяснить.
Выводы
- В норме общая бактериальная масса околоплодных вод низкая (ОБМ = 1071 ± ± 345 Гэ/мл).
- При целом плодном пузыре наиболее характерными видами микроорганизмов, обитающими в амниотической жидкости, является Enterobacteriaceae spp. (37 %), остальные представлены в единичных случаях.
- Наличие представителей анаэробного дисбиоза влагалища, а также лактобацилл не характерно при целых плодных оболочках.
Что такое уровень pH в косметике и зачем его знать — Wonderzine
Текст: Дарья Буркова
О том, что знать об уровне pH в косметике небесполезно и иногда очень нужно, вы наверняка слышали не раз. Разбираемся в тонкостях этого утверждения: что такое pH, что бывает от нарушения его уровня, как поддерживать баланс и работают ли «волшебные 5,5».
Что такое pH
Как многие помнят из школьного курса химии и рекламы мыла Dove, уровень pH характеризует кислотную (от 6,9 и ниже), нейтральную (7,0) или щелочную среду (от 7,1 и выше). Само понятие pH появилось около ста лет назад — в 1909 году его ввёл датский химик Сёрен Педер Лауриц Сёренсен. Он считается основателем современной pH-метрии. На латинском pH можно расшифровать двумя способами: potentia hydrogeni (сила водорода) или pondus hydrogenii (вес
водорода). В любом случае вся история с pH вертится вокруг водорода: щелочной или кислотный показатели определяет уровень концентрации ионов водорода в водном растворе. Для кожи уровень pH определяется по гидролипидному слою.
Уровень pH можно установить двумя способами: с помощью электронного прибора, который называется рН-метр, либо с помощью бумажных индикаторов (тест-полосок) — их можно купить в хозяйственных магазинах, зоомагазинах и аптеках. В стандартную упаковку входят сто полосок, которых хватит на определение кислотно-щелочного уровня всех жидких растворов в доме. Определить pH средств «на глаз» по составу или ощущениям на коже не только трудно, но и не всегда возможно. «Если в косметическом средстве есть AHA-кислоты (например, гликолевая, молочная или лимонная), его pH, конечно же, будет больше сдвинут в кислотную сторону, но по ощущениям при использовании это не всегда можно определить, если концентрация кислот
низкая», — рассказывает Елена Кузницкая, ведущий косметолог марок EviDenS de Beauté и Perricone MD.
Какой у чего pH
Уровни pH кожи в разных частях тела и при разном её состоянии отличаются, поэтому и косметику разрабатывают в зависимости от нужного кислотно-щелочного показателя на том или ином участке тела — у здоровых людей он варьируется от 3,0 до 7,0. «Большое количество дерматологических проблем связано именно с нарушением уровня pH, а значит, с изменениями
состава кожного покрова. Именно поэтому, выбирая средства для ухода, стоит знать о типе вашей кожи и оптимальных значениях pH на том или ином участке», — говорит Елена Темиргалиева, создательница линии косметики для ухода за телом SB-26.
Сбалансированным уровнем pH лица и большей части тела считается показатель 5,5. Конечно, это значение может варьироваться. У жирной кожи показатель pH находится в пределах от 4,0 до 5,2, у нормальной — от 5,2 до 5,7, у сухой — от 5,7 до 7,0. Для ступней и ладоней считается нормальным pH от 6,5 до 7,0, а для кожи головы — от 4,5 до 5,5. Соответственно, зная свой тип кожи и уровень её pH можно подобрать оптимальные средства ухода, заранее протестировав их. В любом случае у всей косметики для ухода за кожей тела, лица и головы, если она не выполняет отдельных специальных функций, должен быть кислотный pH. Он же полезен и для нормализации состояния кожи при различных заболеваниях, во время которых pH сдвигается в щелочную среду: при угревой сыпи — до 7,0, при экземе — до 6,5, при грибковых заболеваниях — до 6,0. «Такое может произойти под воздействием различных факторов. Как из-за неправильного питания, неблагоприятной экологической обстановки, применения неподходящей косметики, воздействия ультрафиолета, так и из-за болезней внутренних органов, сбоев эндокринной системы, применения лекарственных препаратов и даже стресса», — рассказывает Елена Темиргалиева.
Уровень pH водопроводной воды колеблется от 6,5 до 8,5, поэтому использование средств для мытья и умывания с кислотным pH — почти необходимость. Конечно, обычное мыло не относится к таким средствам — его pH может достигать показателя 11,0. Для геля для душа и крема для тела считаются оптимальным показатель pH от 5,8 до 6,0. Исключение составляют кремы для рук (около 6,3), ног (около 6,9) и груди (около 5,1). У средств для снятия макияжа и гелей для умывания уровень pH колеблется от 5,5 до 7,0, у тоников для лица — от 4,0 до 5,0, у увлажняющих сывороток, кремов и солнцезащитных средств — от 5,0 до 6,0. Интересная ситуация получается с домашними пилингами: косметологи не рекомендуют самостоятельно использовать средства с pH ниже 3,5.
Что не так с кислотными пилингами
Увы, но при всей нашей любви к химическому отшелушиванию кожи дерматологи сходятся во мнении, что правильное использование средств с pH ниже 3,5 возможно только в косметологическом кабинете, поскольку при снижении кислотно-щелочного баланса до этого показателя сильно возрастает раздражающий потенциал для кожи. «Есть мнение, что кислоты работают только при низком уровне pH (менее 3,5), но это заблуждение. Если мы говорим о профессиональных процедурах, которые проводит косметолог под строгим контролем с обязательным последующим использованием тоника-нейтрализатора, то pH таких пилингов действительно может быть ниже 3,5. А вот для домашних процедур низкий pH очень нежелателен и даже опасен. Уровень pH ниже значения 3,5 раздражает свободные нервные окончания (С-волокна) в эпидермисе кожи, что в лёгких случаях ощущается как зуд, пощипывание и жжение, а в тяжёлых, если кислоту не удалось нейтрализовать, провоцирует воспалительную реакцию кожи. Чем ниже pH, тем выше вероятность такого воспаления. Это не значит, что кислотные пилинги нельзя использовать дома. Чтобы избежать негативных последствий для кожи, но сохранить эффективные отшелушивающие и обновляющие свойства кислот, pH в домашних пилингах искусственно завышается — это делается с помощью введения в формулу специального вещества-буфера. Таким образом, раздражающие свойства кислот снижаются при сохранении их достаточной эффективности», — рассказывает Анастасия Маленкина, руководитель отдела разработки продуктов Natura Siberica.
Конечно, искусственно завышая pH кислотных пилингов для домашнего применения, компании также пытаются себя обезопасить. Неграмотное использование средств с пониженным уровнем pH действительно может иметь самые разные последствия. Большинство кислотных пилингов, доступных для свободной продажи, имеют уровень pH от 4,0 до 5,0, но и ими специалисты не рекомендуют пользоваться на постоянной основе и советуют знать меру в отшелушивании кожи. «Для здоровой кожи длительное использование косметики с низким кислотным pH не желательно. Для ферментных систем рогового слоя наиболее благоприятен уровень pH 5,4–5,5. При длительном отклонении его в ту или иную сторону активность ферментов падает, а это значит, что восстановление рогового слоя затормаживается, его защитные функции снижаются», — рассказывает Елена Кузницкая.
Зачем нужна щелочная косметика
Косметику с щелочным уровнем pH врачи назначают пациентам для лечения псориаза, потому что при этом заболевании pH кожи сдвигается в кислую сторону — и это отдельная медицинская история. Но в последнее время становится популярной так называемая щелочная косметика. Специалисты относятся к ней с недоверием. «По мнению производителей, щелочные средства органично воспринимаются кожей. В пример приводятся кожа младенцев и рН околоплодных вод, который находится в пределах 8,0–8,5. Но пока серьёзных экспериментально подтверждённых результатов положительного воздействия щелочной косметики на здоровую кожу взрослых людей не представлено. Зато есть задокументированные исследования, подтверждающие, что при воздействии щелочного продукта с рН 8,0 трансдермальная потеря влаги намного выше, чем при использовании косметики с рН от 3,5 до 5,0», — говорит Елена Кузницкая.
Значение pH в косметике по уходу за волосами
Поскольку уровень pH определяется только для жидких веществ, то такое понятие, как «pH волос», весьма условно. Поверхность волос имеет тот pH, который мы счёсываем с гидролипидного слоя кожи, а его здоровое значение находится в пределах 4,5–5,5. Кислотно-щелочной баланс волос выше этого уровня считается нездоровым, а при pH выше 8,5 запрещены любые химические процедуры. К слову, в первую очередь именно они и сдвигают pH волос в щелочную сторону. «К щелочным продуктам относятся средства для окрашивания волос, их завивки и распрямления. Все эти химические реакции проходят внутри волоса и частично или полностью изменяют его структуру. Так как в основание натуральных волос химическому составу проникнуть достаточно сложно, то для раскрытия кутикулярных слоёв в эти составы добавляют щелочные компоненты, — рассказывает Эльвира Сачкова, технолог марки Redken. — В отдельную группу щелочных составов по уровню pH стоит выделить обесцвечивающие порошки, пасты и масла. Эта группа сильного осветляющего воздействия имеет высокий уровень щелочности в районе 11,0–12,0. После обесцвечивания, перманентного окрашивания, химии для восстановления pH кожи головы и волос в день окрашивания целесообразно использовать шампуни с уровнем рН ниже 5,0».
Все средства для домашнего ухода за волосами имеют кислотный pH. Шампуни —
чуть более высокий, продукты для раскрытия кутикулы, маски, бальзамы и средства для стайлинга — более низкий. Для сильно повреждённых волос можно смело брать все средства с pH от 4,5 до 5,0. Помимо химических воздействий на волосы есть и другие факторы, которые влияют на изменение уровня pH, — это грибковые и бактериальные инфекции кожи головы. При их наличии pH волос и кожи головы выше 7,0, что создаёт благоприятную среду для размножения бактерий. Также особенное внимание к поддержанию правильной кислотной среды (4,5–5,5) следует обратить тем, у кого вьющиеся волосы: их кутикула постоянно открыта.
Фотографии: Sephora (1, 2), Organic Shop, Redken, Hair Product, Iles Formula, Aizel, Style Story,
Cult Beauty
Кислотно-щелочное равновесие важно для малыша | ufa1.ru
Нам также важно отмечать и контролировать и pH мочи и слюны ребенка, эти данные являются показательными в состоянии здоровья ребенка. Провести исследование в домашних условиях самостоятельно позволят нам специальные pH-тестеры. Но нужно знать нормы pH мочи и слюны детей. Норма pH мочи новорожденного от 4,8 до 5,9. Если малыш недоношенный, кислотность доходит до 4,5. Дети до года, находящиеся на грудном вскармливании, имеют pH мочи нейтральную или щелочную, примерно 7 – 7,8. После прекращения ГВ реакция становится такой же, как у взрослого человека, от 6 до 7, на искусственном вскармливании от 5,5 до 7.
Кислотность слюны у детей равна примерно 7,32, у взрослого человека 6,40. Данные могут меняться в зависимости от ситуации, при ускоренном слюноотделении слюна становится более щелочной.
Кислотно-щелочное равновесие в раннем детском возрасте легко нарушается за счет частых заболеваний органов дыхания или при анемии. На первом году жизни для соблюдения кислотно-щелочного баланса нужно максимально избегать данных проблем со здоровьем, регулярно проверять кислотность мочи или слюны pH тестером.
Если не соблюдать кислотно-щелочной баланс с детского возраста путем правильно выстроенного рациона питания, физической нагрузки, организм неизбежно будет на это реагировать. Сначала повышенная кислотность скажется на общем состоянии: дети будут раздражительными, агрессивными, капризными. В школьном возрасте они начнут быстро утомляться, появится нервозность, снизится концентрация внимания, возникнет бессонница, возбуждение, что может привести к депрессии.
Затем появятся болевые ощущения, что также не редкость. Дети жалуются на боли в спине, суставах, когда у них возникают судороги, диффузные мышечные боли, артриты, неприятные ощущения в воротниковой области и так далее. В пубертате при повышении кислотности начинаются новые проблемы, кожные с выведением лишней кислоты через эпителий, а в результате появляется акне, повышенная сальность, потоотделение, неприятный запах, частые блефариты, конъюнктивиты, перхоть.
Снижение иммунитета в детском возрасте на фоне повышенной кислотности вызывает частые заболевания ЛОР-органов, хронизацию оппортунистических инфекций, рост аденоидов, частые отиты, ангины и так далее. Пищеварительная система ребенка также не в силах справиться с повышением кислотности без определенных симптомов, в том числе запоров, неприятного запаха изо рта, болей в животе, диспепсии, воспаления десен, кариеса.
Отдельно нужно отметить профилактику остеопороза в детском возрасте. Ведь недополучение микроэлементов в детстве ведет к разрушению скелета во взрослом возрасте. Из статистических данных известно, что только 30% детей получают микроэлементы из фруктов и овощей, кисломолочных продуктов, а 50% детей получают калории из сахара. Дефицит кальция в рационе ребенка подкисляет диету, что также ведет к нарушению КЩР.
Из всего вышесказанного становится ясно, почему отдается столько внимания кислотно-щелочному равновесию. Потому что от него зависит не только состояние здоровья ребенка, но и сама жизнь.
В настоящее время методы измерения pH включают в себя колориметрический метод с использованием лакмусовых бумажек, которые позволяют отличить кислоты от щелочей. Более точный метод работает с флуоресцентными красками и дает возможность проводить внутрисосудистые измерения pH.
AmniSure ROM Тест — диагностика преждевременного разрыва плодных оболoчек
Тест Амнишур (AmniSure) предназначен для определения подтекания околоплодных вод при разрыве плодных оболочек
Назначение
Преждевременный разрыв плодных оболочек (ПРПО) встречается y 8-10% беременных (1-3). Каждая пятая женщина обращается с подозрением на преждевременное излитие околоплодных вод. ПРПО является самой частой причиной преждевременных родов и причиной 18-20% случаев перинатальной смертности (4). Если диагностика массивного излития вод не представляет труда, то выявление небольшого разрыва представляет собой значительные сложности. По данным научных исследований, в 47% случаев врачи испытывают трудности с постановкой диагноза на основании осмотра и анамнеза (5).
AmniSure ROM Test — иммунохроматографический тест-набор для определения подтекания околоплодных вод при разрыве плодных оболочек, основанный на выявлении белка плацентарного альфа-микроглобулина-1 (ПАМГ-1; PAMG-1). AmniSure (Амнишур) — новый метод диагностики, который решает давнюю проблему в акушерской практике: диагноз преждевременного разрыва плодных оболочек. Сигналом преждевременного разрыва плодных оболочек (РПО) является выделение женской амниотической жидкости, не сопровождаемое родами через 24-48 часов. Диагностическая точность теста не зависит от срока беременности и от объема вытекающей амниотической жидкости.
Функциональные особенности
AmniSure® ROM Test — это:
- Экономически эффективный тест по сравнению с традиционными методами, особенно в неопределенных и сомнительных случаях.
- Единственный метод диагностики ПРПО, в 99% случаев коррелирующий с результатами внутриамниотической инъекции индигокармина, признанной Американской коллегией акушеров и гинекологов (ACOG) золотым стандартом тестирования на ПРПО
- Более точная мишень для детекции ПРПО чем другие тесты, включая IGFBP-1, что было продемонстрировано в многочисленных исследованиях.
AmniSure – одношаговый иммуноферментный анализ. Для обнаружения ПАМГ-1 используется система из трех моноклональных антител. AmniSure работает в широком диапазоне концентрации ПАМГ-1 во влагалищном отделяемом (от 5 нг/мл до 100 мг/мл). Высокая точность теста сохраняется даже при незначительном подтекании амниотической жидкости.
Клиническая эффективность теста AmniSure подтверждается рядом исследований, в которых он сравнивался с клиническим диагнозом, представляющим из себя сочетание нитразинового теста, теста кристаллизации и осмотра в зеркалах. Диагноз ставился при совпадении результатов двух из трех тестирований. В исследованиях приняли участие 432 пациентки со сроком беременности от 11 до 41 недели.
В тест-системе используются высокочувствительные моноклональные антитела, позволяющие обнаружить даже минимальное количество белка, присутствующего во влагалищном отделяемом при разрыве плодных оболочек. Чтобы свести к минимуму частоту ложных результатов, для установки порога чувствительности AmniSure на оптимально низком уровне были выбраны два моноклональных антитела. Этот уровень позволяет обнаруживать чрезвычайно малые количества околоплодных вод во влагалищном отделяемом. Фоновые концентрация ПАМГ-1 около 50-220 пикограмм (т.е. 0.05-0.22 нг) в 1 мл выделений. Чувствительность теста AmniSure составляет 5 нг/мл, т.е. по крайней мере в 20 раз выше, чем фоновая концентрация. Именно этим определяется высокая точность AmniSure.
Клинико-экономическое обоснование применения теста AmniSure® Rom в акушерской практике:
https://cyberleninka.ru/article/n/kliniko-ekonomicheskoe-obosnovanie-primeneniya-testa-amnisure-rom-v-akusherskoy-praktike/viewer
Характеристики теста
- Неинвазивный экспресс-тест
- Не имеет ограничений по срокам беременности
- Определяемый маркер — плацентарный альфа-микроглобулин-1 (ПАМГ-1)
- Чувствительность 98,9%
- Специфичность 100%
- Положительная диагностическая значимость 100%
- Отрицательная прогностическая значимость 99,1%
Сравнение с альтернативными методами диагностики
Постановка правильного диагноза ПРПО является основным моментом в коррекции состояния беременной и нормальном родоразрешении. При полном разрыве плодных оболочек диагностика не представляет труда. Излитие большого количества прозрачной жидкости без запаха является достоверным клиническим симптомом. Гораздо сложнее обстоит дело с субклиническими разрывами, когда околоплодная жидкость выделяется в очень маленьком количестве и, смешиваясь с влагалищным секретом, остаётся незамеченной. До недавнего времени для диагностики ПРПО использовались только осмотр гинекологическим зеркалом, измерение РН влагалища и микроскопия мазка. Но эти методы не дают точных результатов, и часто выдают ошибки. Кроме этого, при малейшем подозрении на ПРПО, следует избегать влагалищного исследования (кроме случаев с активной родовой деятельностью), так как этот метод диагностически бесполезен для выявления данной патологии и способствует распространению инфекции (3).
Осмотр гинекологическим зеркалом
В заднем своде влагалища обнаруживается прозрачная жидкость. При покашливании беременной околоплодные воды подтекают из цервикального канала. Этот метод малоинформативен: моча, сперма и другие жидкости могут быть легко перепутаны с амниотической жидкостью.
Ультразвуковое исследование
Используется для определения уровня амниотической жидкости и целесообразности пролонгирования беременности. Также при гипертонусе матки, УЗИ является необходимым исследованием для исключения отслойки плаценты. В некоторых случаях УЗИ даёт возможность диагностировать продолжительность латентного периода. Выраженное маловодие и/или истончение миометрия (<12 мм) ассоциируется с укорочением латентного периода (9). Не выявляет факт разрыва, а только определяет уровень амниотической жидкости, который может изменяться и при других патологиях. При микротрещинах с незначительной потерей околоплодных вод – неинформативен.
Амниоцентез с использованием красителя индиго кармина
Является «золотым стандартом» в диагностике преждевременного разрыва плодных оболочек. Суть метода заключается во введении разведённого индиго-кармина в амниотическую полость через прокол на поверхности живота. Диагноз подтверждается в случае обнаружения прокрашивания тампона, введённого во влагалище через 20-30 мин после введения красителя Точный, но высокоинвазивный метод (требует амниоцентеза). Дорогостоящий. Аминоцентез увеличивает риск развития осложнений беременности вследствие кровотечения, инфекции, ятрогенного повреждения оболочек, преждевременного прерывания беременности (примерно в 1 на 270) (10).
Микроскопия мазка
При высыхании околоплодная жидкость кристаллизуется с образованием характерного рисунка в виде листьев папоротника на предметном стекле. Но такой же рисунок может появиться при наличии примесей спермы во влагалищном отделяемом. Поэтому данный метод нельзя считать абсолютно достоверным (11). Количество ложноположительных результатов 5-30%. Количество ложноотрицательных результатов 12.9%
Нитразиновый тест (определение РН влагалища)
Околоплодная жидкость имеет нейтральную или слабощелочную среду, а влагалище – кислотную. При появлении околоплодных вод во влагалище её кислотность смещается в сторону нейтральной. Однако изменение РН также наблюдается при инфекции половых путей и наличии спермы во влагалище. Оба метода не дают достоверного результата, и их информативность снижается по мере увеличения времени, прошедшего с момента разрыва плодных оболочек (2). Количество ложноположительных результатов 17,4%. Количество ложноотрицательных результатов 12.9%. Стоит учитывать, что если с момента разрыва плодных оболочек прошло более одного часа, клиническая картина стирается, а применение нитразинового теста, микроскопии, или УЗИ не более информативно, чем обычный гинекологический осмотр, поэтому целесообразность их использования сомнительна.
Использование традиционных методов диагностики, таких как микроскопия мазка или нитразиновый тест (амниотест) теряет смысл из-за большого процента ошибок (более 20% ложных ответов) (6). Согласно Европейским рекомендациям по диагностике и лечению преждевременных родов под редакций проф. Ж.К. Ди Ренцо (2011) (7) использование традиционных методов диагностики не оправдано, если с момента предполагаемого разрыва прошло более часа. Тест на определение ПАМГ-1 (AmniSure) позволяет диагностировать даже небольшие разрывы плодных оболочек, избежав, однако, гипердиагностики. В сомнительных ситуациях, когда какие-либо клинические признаки излития околоплодных вод отсутствуют, а результат теста, тем не менее, положительный, можно с уверенностью констатировать факт нарушения целостности плодных оболочек. В таком случае пациентку необходимо госпитализировать и провести весь комплекс лечебных мероприятий, адекватных сроку гестации и состоянию плода. Напротив, при отрицательном результате теста беременная вполне может быть отпущена под амбулаторное наблюдение (8).
Современные иммунохроматографические методы основаны на обнаружении различных белков во влагалищном отделяемом, которые в норме присутствуют только в околоплодных водах. Были выведены определённые моноклональные антитела, не реагирующие на компоненты спермы, мочи и влагалищного отделяемого. На их основе были созданы два иммунохроматографических теста, чувствительных к плацентарному α-микроглобуллину-1 (ПАМГ-1) и протеину-1, связывающему инсулиноподобный фактор роста (ПСИФР-1, IGFBP-1). Принцип действия обоих тестов одинаков, но отличается по чувствительности.
Тест на определение протеина-1, связывающего инсулиноподобный фактор роста (ПСИФР-1, IGFBP-1)
Тест в 4 раза менее чувствительный, чем ПАМГ-1 (12-15). Не реагирует на следы амниотической жидкости, т.е. при субклинических разрывах с минимальным количеством примесей является неинформативным. Имеет свои особенности и проводится только медицинским персоналом (12).
Тест на определение α-микроглобулина-1 ПАМГ-1
Плацентарный α-микроглобулин-1 продуцируется клетками децидуальной оболочки плаценты и в большом количестве находится в околоплодных водах. Концентрация его в амниотической жидкости достигает 2000-2500 нг/мл. Тест определяет его в такой низкой концентрации как 5 нг/мл с чувствительностью, близкой к 99% и специфичностью от 87,5 до 100%. Это значит, что тест чувствителен даже на ранних сроках беременности и при высоких боковых разрывах, когда во влагалище присутствуют лишь следы околоплодных вод. А значит, в отличие от других методов он даёт достоверный результат ещё в течение 12 часов после разрыва.
На сегодняшний день, на фармацевтическом рынке тесты ПАМГ-1 можно встретить только под торговой маркой Amnisure® ROM Test (Амнишур). Все остальные бренды не имеют отношения к этому методу диагностики и не могут гарантировать достоверный результат.
Информация для заказа
| Продукт | Содержимое | Каталожный номер | |
| Тест для определения плацентарного α-микроглобулина-1 (ПАМГ-1) в околоплодных водах – AmniSure® ROM Test (25) | Упаковка с 25 тестовыми наборами | FMRT-1-25-ML-RT | |
| Тест для определения плацентарного α-микроглобулина-1 (ПАМГ-1) в околоплодных водах – AmniSure® ROM Test (10) | Упаковка с 10 тестовыми наборами | FMRT-1-10-ML-RT | |
Ссылки на источники
1. ACOG Committee on Practice Bulletins-Obstetrics, authors. Clinical management guidelines for obstetrician-gynecologists. (ACOG Practice Bulletin No. 80: premature rupture of membranes) / Obstet Gynecol., 2007.№109. — P. 1007–1019.
2. American College of Obstetricians and Gynecologists, authors. Premature Rupture of Membranes. Washington, DC: American College of Obstetricians and Gynecologists; 1998. (ACOG Practice Bulletin No.(1).
3. Ohlsson A. Treatments of preterm premature rupture of the membranes: a meta-analysis // Am. J. Obstet. Gynecol. — 1989. — №160. — P. 890–906
4. Caughey AB, Robinson JN, Norwitz ER. Contemporary diagnosis and management of preterm premature rupture of membranes. Rev Obstet Gynecol. 2008;1(1):11-22.
5. Neil PRL, Wallace EM. Is Amnisure useful in the management of women with prelabour rupture of the membranes? Australian and New Zealand Journal of Obstetrics and Gynaecology, 2010
6. Протокол «Преждевременные роды» под редакцией Ходжаевой З.С. Акушерство и Гинекология, 4/2011
7. G.C.DI Renzo, L. Cabero Roura and the European Association of Perinatal Medicine – Study Group on “Preterm Birth”: Guidelines for the management of spontaneous preterm labor: Identification of spontaneous preterm labor, diagnosis of preterm premature rupture of membranes and preventive tools for preterm birth, J Perinat Med
8. Фаткуллин И.Ф. Неоправданная госпитализация. Клинико-экономическая эффективность диагностики преждевременного разрыва плодных оболочек. Выступления на конгрессах и конференциях. 2012-2013 гг
9. Chen FC, Dudenhausen JW. Frauenarzt 2010; 416-420 Виды тестов , используемых для диагностики преждевременного разрыва плодных оболочек
10. Cousins L.M., Smok D.P., Lovett S.M., Poeltler D.M. Amnisure placental alpha macroglobulin-1 rapid immunoassay versus standard diagnostic methods for detection of rupture of membranes // Am. J. Perinatol. — 2005. — №22. — P. 317–320.
11. Руководство к практическим занятиям по акушерству: Учебное пособие / под ред. В.Е. Радзинского. — М.: ГЭОТАР-Медиа, 2007. — 656 с.
12. Ananth C.V., Savitz D.A., Williams M.A. Placental abruption and its association with hypertension and prolonged rupture of membranes: a methodologic review and metaanalysis // Obstet Gynecol. — 1996. — №88. — P. 309–318.
13. Doyle L.W., Crowther C.A., Middleton P. et al. Magnesium sulphate for women at risk of preterm birth for neuroprotection of the fetus. Cochrane Database
14. Gonen R., Hannah M.E., Milligan J.E. Does prolonged preterm premature rupture of the membranes predispose to abruptio placentae? // Obstet. Gynecol. — 1989. — №74. — P. 347–350.
15. Gorodeski I.G., Haimovitz L., Bahari C.M. Reevaluation of the pH, ferning and nile blue sulphate staining methods in pregnant women with premature rupture of the fetal membranes // J. Perinat. Med. — 1982. — №10. — P. 286–292.
Кольпо-тест рН: «ангел-хранитель» женского здоровья
Еще многие тысячелетия назад учёные поняли, что жизнь на Земле без бактерий и микроорганизмов невозможна, ведь именно они были самыми первыми жителями нашей планеты, из их остатков состоят многие полезные минералы. А согласно статистике всемирных биологических исследований, на Земле находится примерно нониллион бактерий – это число, состоящее из единицы и тридцати нулей. Неудивительно, что жизнедеятельность бактерий, живущих внутри человека – как патогенных, так и полезных – существенно влияет на состояние организма, в том числе, микрофлору влагалища, которая, в свою очередь, является показателем здоровья женской репродуктивной системы. Провести диагностику состояния женского здоровья во многом помогает анализ рН влагалищной среды, который можно произвести не только в условиях клиники, но и дома, благодаря специализированному простому в обращении кольпо-тесту, представляющему собой набор тест-полосок индикаторной бумаги с нанесённым на неё специальным химическим составом, определённым образом меняющим цвет в зависимости от значений рН.
Зачем измерять кислотность влагалища?
В норме в женском влагалище обитают лактобактерии, в особенности – лактобациллы палочки Додерляйна (Дедерлейна). Они активно закисляют среду своего обитания, тем самым, препятствуя появлению популяций вредоносных бактерий. Благодаря своей способности крепко держаться за слизистую оболочку, лактобактерии способны успешно конкурировать с другими микроорганизмами, оказывающими на микрофлору влагалища паразитическое влияние.
Для женщин, находящихся в репродуктивном возрасте, нормой рН влагалища считается значение в пределах от 3.7 до 4.5 единиц. Повышение уровня рН может привести к проблемам с зачатием, поскольку сперматозоиды имеют щелочную природу и, попадая в закисленную среду, они могут погибнуть, так и не добравшись до яйцеклетки. Понижение же меры активности ионов водорода может являться следствием различных форм венерических заболеваний, вагинозов, кольпитов и других. Причём, при отклонении рН от нормы женщина может не чувствовать никаких симптомов, именно поэтому нужно проводить периодические измерения рН среды влагалища, с тем, чтобы выявить ранние признаки того или иного заболевания или болезненного состояния, а также производить контроль в процессе его терапии.
Преимущества экспресс-полосок Кольпо-тест рН
Тест-полоски Кольпо-тест рН разработаны с тем, чтобы помочь специалисту или самой женщине в максимально короткий срок сориентироваться в состоянии микрофлоры влагалища. Чаще всего данным экспресс-тестом пользуются венерологи во время проведения массовых обследований. Точность измерений тест-полосками составляет 90%. Расшифровка показаний лакмуса не составляет труда, ведь отклонения кислотности вагинального секрета сопровождаются определённым цветом индикатора.
Использование тест-полосок Кольпо-тест рН уместно в таких ситуациях и состояниях, как аномальные вагинальные выделения, беременность, экстракорпоральное оплодотворение, гинекологический осмотр, экспресс-диагностика и др. Кроме того, данный тест позволит сэкономить на дорогостоящих лабораторных исследованиях без потери точности результата. И, наконец, тест-полоска просигнализирует о патологических изменениях уже через несколько минут, в то время как лабораторных анализов нужно ещё дождаться.
Важность использования кольпо-теста во время беременности
Увеличение количества инфекционных микробов во влагалище особенно опасно для состояния беременной женщины и течения беременности. Во время беременности многократно увеличивается риск развития вагиноза и дисбактериоза. Это происходит в связи с естественным процессом изменения состава микрофлоры организма, в частности, влагалища. В процессе развития подобных инфекций может нарушиться стерильность околоплодных вод и, как следствие, появиться внутриутробная инфекция, которая в некоторых случаях оказывается летальной для плода. Так как инфекции имеют свойство быстро развиваться и распространяться на здоровые ткани соседних органов, с диагностикой медлить не стоит. Постоянно посещать гинеколога и делать лабораторные анализы неудобно, в то время как кольпо-тесты сегодня можно приобрести практически в каждой аптеке. Оптимальным вариантом тестирования кислотности влагалища, по мнению врачей-гинекологов, считается периодичность два раза в неделю. Делать это чаще следует лишь в том случае, если до беременности женщина уже встречалась с инфекционными заболеваниями. Таким образом, важно понимать, что своевременная диагностика с помощью кольпо-теста поможет не только сохранить здоровье женщины, но и увеличить шансы на рождение здорового малыша.
Принцип действия и состав кольпо-теста
Типовой Кольпо-тест рН представляет собой набор из нескольких (обычно от 1 до 100) индикаторных пластиковых полосок длиной от 3 до 6 см, на которых расположены сенсорные элементы, которые, в свою очередь, представляют собой обработанные рН-лакмусами кусочки фильтровальной бумаги. Принцип работы диагностического мазка основан на химической реакции выявления ионов водорода в жидких средах посредством индикатора рН. В соответствии с кислотностью влагалищной жидкости меняется цвет индикаторов. Сравнивая его с эталонным оттенком, специалист или сама женщина сможет определить, имеет ли место гинекологическое заболевание. При этом, конечно, стоит отметить, что любые выявленные отклонения от нормы необходимо подтверждать в профильном медицинском учреждении, так как один лишь тест не может служить основанием для постановки стопроцентно точного диагноза.
Для достижения наибольшей точности результатов анализов рекомендуется не трогать руками сенсорный элемент кольпо-теста, а также соблюдать общие санитарные нормы в помещении, в котором проводится исследование.
Определяем кислотность влагалища с кольпо-тестом в домашних условиях
В комплекте с полосками-индикаторами кольпо-тест производитель предоставляет подробную инструкцию по их применению, а также цветовую шкалу для оценки результатов. Таким образом, анализ можно произвести без специальной подготовки, в том числе, в домашних условиях. Таким образом, можно определить присутствие нормы, либо одного из перечисленных заболеваний.
Порядок проведения исследования с помощью кольпо-теста таков. В первую очередь требуется извлечь из пенала, тубы или упаковочного пакета (если речь идёт о тестах, реализуемых поштучно) тестовую полоску, а затем нанести влагалищный секрет на её сенсорный элемент, воспользовавшись для этой цели ватной палочкой или тампоном. При этом, сенсорный элемент должен быть полностью покрыт жидкостью.
Спустя пару секунд нужно снять остаток жидкости мягкой бумагой, а ещё примерно через 15 секунд при хорошем ярком освещении можно сравнивать изменившийся цвет лакмуса с цветовой шкалой, прилагаемой к тесту.
Индекс околоплодных вод ≤5 см в течение 7 дней после родов в третьем триместре не связан со снижением pH пупочной артерии и избытком основания
Сообщенное увеличение неблагоприятных перинатальных исходов, связанных с олигогидрамнионом, привело к почти единообразным рекомендациям для следующих родов этот диагноз у пациенток с сроком беременности более 37 недель. Считается, что это потенциальное увеличение перинатальной заболеваемости и смертности является результатом сдавления пуповины и маточно-плацентарной недостаточности.Однако ранние сообщения об этой связи включали плоды со структурными аномалиями, чаще всего мочевыводящих путей. Хотя недавнее исследование показало, что дородовое олигогидрамнион было связано с повышенной частотой мертворождений, неутешительной частотой сердечных сокращений плода, поступлением в отделение интенсивной терапии новорожденных, синдромом аспирации мекония и неонатальной смертью, эти авторы не считали, что ни их результаты, ни аналогичные результаты, сообщенные другими, обязательно доказывают, что дородовое маловодие требует вмешательства.Они посчитали, что использование AFI для прогнозирования благополучия плода осложняется неточным характером его измерения, а также индивидуальными пороговыми значениями врачей для вмешательств при беременности. 1
Некоторые авторы выступают за использование AFI как части «теста на прием плода», который в сочетании с первоначальной полосой для измерения частоты сердечных сокращений плода или реакцией плода на акустическую стимуляцию можно было бы использовать для сортировки пациентов по статус низкого или высокого риска. 4 Тем не менее, исследование 490 последовательных рожениц, допущенных к родам, показало, что AFI между 0 и 20 см не может точно предсказать, у каких из беременных будет кесарево сечение по поводу дистресс-синдрома плода или у каких новорожденных с низким баллом по шкале Апгар через 5 минут . 10 Они обнаружили, что как AFI <пятого процентиля для гестационного возраста, так и ≤5 см для любого гестационного возраста являются плохими предикторами неблагоприятного исхода для беременных с высоким риском во время родов, и пришли к выводу, что ультразвуковое исследование объема околоплодных вод не должно проводиться на ранней стадии. роды, потому что они не позволяют точно предсказать неблагоприятный исход.
Ожидается, что повышенный риск неонатальной заболеваемости и ацидоза будет иметь место при низком AFI, который является следствием маточно-плацентарной недостаточности.Несмотря на большой размер выборки с вероятностью 99% для обнаружения очень небольшого снижения pH пупочной артерии, наше исследование не подтвердило эту связь. Обзор литературы о связи AFI ≤5 см и ацидоза плода подтверждает результаты нашего исследования. Casey et al. 1 не обнаружил увеличения частоты тяжелой неонатальной ацидемии (определяемой как pH пупочной артерии <7,0) или судорог в течение первых 24 часов жизни, когда 147 случаев с AFI ≤5,0 см на ≥34 неделях сравнивались с контрольной группой с AFI> 5.0 см. Аналогичным образом Magann et al. 11 не обнаружил статистически значимой разницы в среднем pH пупочной артерии или частоте pH <7,10 или 7,00, когда 210 случаев с AFI ≤ 5,0 см в течение 1 недели после родов сравнивали с контрольными с AFI> 5,0 см. Используя пороговые значения pH пупочной артерии 7,15 и 7,00, Conway et al. 12 также не обнаружили различий в неонатальном ацидозе, когда 183 доношенных пациента, подвергшихся индукции родов вследствие AFI ≤ 5,0 см, сравнивались с контрольной группой с AFI> 5.0 см при самопроизвольных родах. Larson et al., Используя пороговое значение pH пупочной артерии 7,20, не обнаружили разницы в неонатальном ацидозе или среднем pH пупочной артерии, когда 51 субъект с AFI ≤ 5,0 см, подвергавшийся индукции родов гелем PGE 2 , сравнивался с контрольной группой, также подвергшейся лечению. индукция родов гелем PGE 2 , но с AFI> 5,0 см при поступлении. 16 Единственное исследование, которое обнаружило связь между сонографически диагностированным олигогидрамнионом и неонатальным ацидозом, определило ацидоз как pH кожи головы (а не pH пупочной артерии) <7.20. 14 По сравнению с пациентами с реактивным NST и AFI> 5,0 см в течение 1 недели после родов, у пациентов с AFI ≤5,0 см и тяжелыми переменными замедлениями было статистически значимое увеличение неонатального ацидоза. Этот повышенный риск ацидоза не сохранялся при отсутствии серьезных переменных замедлений. Исследование 100 женщин, не подвергавшихся лечению, у которых было ультразвуковое исследование и амниоид по поводу созревания легких плода с измерением объема околоплодных вод с помощью инстилляции красителя перед плановым кесаревым сечением, показало, что ни ультразвук, ни оценка объема жидкости с помощью красителя не позволяют предсказать низкий pH пупочной артерии. при доставке. 17 Они не смогли идентифицировать какой-либо AFI от 0 до 18, единственный самый глубокий карман от 0 до 12 или определяемый красителем объем околоплодных вод от 100 до 1900 мл, чтобы дифференцировать новорожденных с pH пуповины <7,0.
Текущие исследования, включая наше, не смогли показать устойчивой связи между сонографически диагностированным олигогидрамнионом и неонатальной заболеваемостью. Даже без увеличения неонатальной заболеваемости можно было бы ожидать снижения pH пупочной артерии и избытка оснований у плода с хронической маточно-плацентарной недостаточностью, достаточно серьезной, чтобы вызвать низкий AFI.Большая часть современных антенатальных тестов основана на этой предпосылке. Биофизический профиль, один из наиболее часто выполняемых тестов благополучия плода, рассматривает снижение оценки околоплодных вод как индикатор долгосрочного компромисса плода, в отличие от движений плода, которые отражают острое состояние плода. AFI может быть недостаточно чувствительным тестом для выявления плода с риском маточно-плацентарной недостаточности по нескольким причинам. AFI представляет собой двухмерное представление истинных трехмерных карманов околоплодных вод, которые неравномерно распределены по амниотической полости, и это измерение изменяется из-за постоянных движений плода и положения петель пуповины, что приводит к различиям в диспергирование жидкости по всей полости матки.AFI является надежным индикатором нормальных объемов околоплодных вод, но чувствительность в двух исследованиях варьировалась от 6 до 9% для пациентов с маловодием по сравнению с объемами разбавления красителя. 9,18 Dildy et al., 19 при сравнении точности AFI с методом разбавления красителя обнаружил, что AFI завышает фактический объем на 88,7% при более низких уровнях околоплодных вод.
Таким образом, наше исследование показывает, что при доставке в течение 7 дней после постановки диагноза AFI в третьем триместре ≤5.0 см не связан с повышенным риском метаболического ацидоза плода, неонатальной заболеваемости или кесарева сечения при дистрессе плода. Хотя индукция родов у пациентов с AFI ≤ 5,0 см не увеличивала риск кесарева сечения, нет никаких доказательств того, что эти плоды страдали маточно-плацентарной недостаточностью и с большей вероятностью разовьются метаболический ацидоз. Результаты этого исследования подтверждают вывод других, проанализировавших данные по этому вопросу, о том, что «накапливаются доказательства того, что в присутствии плода, соответствующего гестационному возрасту, с уверенным благополучием плода и отсутствием материнских заболеваний», олигогидрамнион не связан с увеличением частоты неблагоприятных перинатальных исходов.” 20 При отсутствии глубоких вариабельных замедлений сердечного ритма плода или тяжелой ЗВУР, AFI ≤5 см чаще всего может отражать состояние плода в утробе матери. Учитывая слабую способность AFI правильно идентифицировать плод с риском маточно-плацентарной недостаточности, кажется, что вмешательство для родов плода с изолированным AFI ≤ 5,0 см в срок должно быть пересмотрено.
Действительно ли у моего пациента PROM?
Цели обучения: По завершении этого задания участники должны быть лучше способны к
- Обсудите важные компоненты оценки PROM с ограничениями каждого элемента
- Сформулируйте основанный на фактах и практический подход к оценке PROM на практике
- 24-летний G1P0, в 26 недель 2 дня поступил в сортировку для оценки предродового разрыва плодных оболочек (PROM)
- Поступил на пренатальную помощь при беременности 11 недель и прошел неосложненное течение
Жалоба главного врача
- Посткоитальный большой выброс жидкости из влагалища за 3 часа до прибытия в больницу
- Сообщает о периодической утечке
Предродовой разрыв плодных оболочек (PROM) относится к разрыву плодных оболочек до начала родов, и его лечение остается одним из самых спорных вопросов в акушерстве.Преждевременные роды до 37 недель беременности связаны с более чем 1/3 всех преждевременных родов и создают дилемму ведения, если они происходят до 22–23 недель беременности. Ложноположительный или отрицательный диагноз PROM может привести к ненужным вмешательствам или менее чем идеальному мониторингу, соответственно, что может привести к неблагоприятным перинатальным исходам. Ниже приведены ключевые моменты, которые следует учитывать при оценке и диагностике PROM.
ИсторияПрезентация
- Пациент сообщит об утечке жидкости
- Основным отличием обычно является утечка мочи, связанная с полным мочевым пузырем
- Другие соображения включают обильные выделения из влагалища
Вопросы, помогающие разобраться в дифференциальной диагностике
- Прерывистая или постоянная утечка
- Утечка мочи обычно связана с кашлем или чрезмерным расширением мочевого пузыря и обычно не прерывистая или непрерывная утечка
- Запах
- Моча или инфекция будут иметь запах | околоплодные воды не будут
- Цвет
- Моча и околоплодные воды обычно нелегко отличить по цвету
- Более темный или желтый цвет больше указывает на выделения из влагалища, особенно если они более вязкие
- Пациенты обычно сообщают, если они видят кровотечение, но все же важно спросить и задокументировать
- Время события
- Может быть связано с травмой, хотя обычно PROM является спонтанным событием
- Боль
- Может быть связана с ИМП или хориоамнионитом (инфицированными околоплодными водами)
Шаг 1: Исследование стерильного зеркала
- Если наблюдаются следующие результаты, пациент имеет PROM и лечится соответствующим образом.
- Утечка околоплодных вод через шейку матки или
- Объединение околоплодных вод в заднем своде влагалища
Шаг 2: Ультразвуковая оценка околоплодных вод Объем (AFV)
- Нормальные значения объема околоплодных вод
- Самый глубокий вертикальный карман> 2 см и / или
- Индекс околоплодных вод> 5 см
- Следующие шаги основаны на AVF
- Нормальный AFV: маловероятно наличие PROM (за исключением небольшой утечки присутствует)
- Олигогидрамнион: перейдите к шагу 3
Шаг 3: Биохимические тесты
PAMG-1 (AmniSure®): белок плацентарного альфа-микроглобулина-1
- Быстрый неинструментальный иммунохроматографический анализ в месте оказания медицинской помощи
- PAMG-1 присутствует в крови, околоплодных водах и выделениях из шейки матки и влагалища беременных
- Гестационный возраст: 11-42 недели
- Чувствительность 98.9% | Специфичность 98,1%
IGFBP-1 (Actim® Prom): белок, связывающий инсулиноподобный фактор роста 1
- Экспресс-тест иммуноанализа
- IGFBP-1 присутствует в околоплодных водах беременных
- Гестационный возраст: ≥29 недель
- Чувствительность 90,1% | Специфичность 91,0%
PP12 / AFP (ROM Plus®): IGFBP-1 (также известный как PP12 [плацентарный белок 12]) и AFP (альфа-фетопротеин)
- Быстрый иммунохроматографический тест
- Уровни АФП у матери и плода могут быть повышены по другим причинам, таким как NTD
- Тест не оценивался на предмет возможного вмешательства в эти клинические сценарии
- Диапазон гестационного возраста: 23-37 недель
- Чувствительность 99% | Специфичность 75%
Сравнительные исследования
- Ramsauer et al (2013): PAMG-1 имел более высокую точность, чем IGFBP-1, когда диагноз PROM был сомнительным
- PAMG-1: Чувствительность 96.0% | Специфичность 98,9%
- IGFBP-1: Чувствительность 73,9% | Специфичность 77,8%
- Liang et al (2014): PAMG-1 продемонстрировал лучшие рабочие характеристики по сравнению с IGFBP-1 и нитразином.
- PAMG-1: Чувствительность 100% | Специфичность 100% | PPV 100% | NPV 100%
- IGFBP-1: Чувствительность 93,33% | Специфичность 98,89% | PPV 96,55% | 97,80%
- Нитразин: чувствительность 93,33% | Специфичность 94,44% | PPV 84,85% | 97,70%
Примечание: Биохимические тесты являются проверочными | Всегда помещайте результаты тестов в контекст клинического сценария, включая историю болезни и результаты | Никогда не следует лечить беременность только на основании биохимических анализов
Другие клинические испытания
Нитразиновая бумага
- Стандартные значения pH
- pH околоплодных вод: 7.От 1 до 7,3
- Нормальный pH влагалища: от 4,5 до 6,0
- pH мочи: <6
- Чувствительность: от 93% (через 1 час PROM) до 76% (через ≥24 часов PROM)
- Возможные причины FN : Разведение из других вагинальных жидкостей
- специфичность: 92%
- Возможные причины FP: Другие щелочные жидкости, такие как кровь, семенная жидкость, мыло или инфекции (например, BV)
Ветвление (папоротник)
- На предметном стекле после высыхания жидкости, взятой из заднего свода влагалища, наблюдаются различные рисунки (минимум 10 минут)
- Нежный рисунок папоротника: околоплодные воды
- Густой, широкий рисунок ветвления: высохшая цервикальная слизь
- У женщин, которые в работе
- Чувствительность 98.0% | Специфичность 88,2%
- У не рожающих женщин
- Чувствительность 51,4% | Специфичность 70,8%
- Ложноположительный результат: хорошо эстрогенизированная цервикальная слизь
- Ложноотрицательный результат: недостаточное количество околоплодных вод | Загрязнение влагалищными выделениями или кровью
Примечание: ACOG включает нитразин и папоротник в качестве диагностических скрининговых тестов | Рекомендации NICE Великобритании и Королевский колледж акушеров и гинекологов (RCOG) рекомендуют не использовать нитразин и поддерживают вариант биохимического тестирования | Международная федерация гинекологии и акушерства (FIGO) также заявляет, что «биохимические маркеры лучше традиционных методов… экспресс-тест на основе PAMG-1 кажется более чувствительным прикроватным тестом, чем другие тесты»
Тесты инвазивного красителя
- Показание: окончательный подход, когда диагноз PROM остается неясным
- Индигокармин был традиционным предпочтительным красителем, но ограничен в наличии в США
- Другие предлагаемые варианты включают флюоресцеин натрия и фенол красный (см. Ниже)
- Процедура
- Инстилляция в амниотический мешок: Трудно при низкой AFV
- 1 мл индигокармина в 9 мл стерильного физиологического раствора, вводимого трансабдоминально
- Тампон во влагалище на 20 минут для проверки на утечку
- Альтернатива индигокармину
- Флуоресцеин натрия: 1 -4 мл 5% (50-200 мг) | Затем через 15 и 45 минут после инъекции проводится осмотр шейки матки с помощью зеркала с использованием длинноволнового УФ-света для поиска желто-зеленой флуоресцентной жидкости, протекающей из шейки матки
- Фенолсульфонфталеин (феноловый красный): Достаточная доза составляет 1-3 мл (в настоящее время нет доступен в США для клинического медицинского использования)
- Примечание: НЕ ИСПОЛЬЗУЙТЕ индоцианин зеленый, феназопиридин гидрохлорид, синий Эванс или метиленовый синий
Early Term PROM
- Утечка сообщена по адресу 37w0d — 38w6d
- Выполните тщательную оценку утечки PROM
- Избегайте ненужных досрочных поставок
- Важные ключи в истории этого пациента включают
- Прилив жидкости: предполагает истинный PROM, но недостаточен для постановки диагноза
- Физическое обследование является ключевым
- Стерильное зеркало с прямой визуализацией
- При утечке жидкости через шейку матки или скоплении амниотической жидкости в заднем своде влагалища — диагностика PROM
- Если вышеуказанные диагностические требования не выполняются
- Рассмотреть возможность анализа биохимических белковых маркеров влагалищной жидкости для дальнейшего лечения
- ACOG действительно включает pH и папоротник, но они связаны со значительным количеством ложноположительных и ложноотрицательных результатов, в зависимости от клинического сценария.
- Ультразвук может помочь в установлении правильного диагноза, но, как и биохимические исследования, его следует использовать в клиническом контексте
Практический бюллетень ACOG No.217 .: Предродовой разрыв мембран
Хорошее руководство (25): Преждевременные роды и роды
Определение кислотно-щелочного баланса в околоплодных водах человека на протяжении всей беременности
Обнаружение преждевременного разрыва плодных оболочек
Экспресс-иммуноферментный анализ плацентарного альфа-микроглобулина-1 AmniSure в сравнении со стандартными диагностическими методами для обнаружения разрыва плодных оболочек
Измерение плацентарного альфа-микроглобулина-1 в цервиковагинальных выделениях для диагностики разрыва плодных оболочек
Ramsauer et al (2013) Диагностика разрыва плодных оболочек (ROM): метаанализ
Liang et al (2014) Сравнительное исследование плацентарного α-микроглобулина-1, белка-1, связывающего инсулиноподобный фактор роста, и теста на нитразин для диагностики преждевременного разрыва плодных оболочек: рандомизированное контролируемое исследование
Сравнение экспресс-иммуноанализа разрыва плодных оболочек
Thomasino et al (2013) Диагностика разрыва мембран с использованием комбинированного определения моноклональных / поликлональных иммунологических белков
FIGO: Рекомендации по надлежащей клинической практике — Прогнозирование преждевременных родов и преждевременного разрыва плодных оболочек
RCOG: Уход за женщинами с подозрением на преждевременный разрыв плодных оболочек с 24 + 0 недель беременности (Green-top Guideline No.73)
de Hann et al (1994) Значение теста на папоротник для подтверждения или опровержения диагноза разрыва плодных оболочек невелико для неработающих женщин с неспецифической потерей жидкости из влагалища
Gorodeski et al (1982) Переоценка методов pH, ферринга и окрашивания сульфатом нильского синего у беременных с преждевременным разрывом плодных оболочек
Спасибо QIAGEN за спонсирование этого Резюме CurbsideConsult.
Представленные здесь точки зрения принадлежат OBGConnect, а не QIAGEN.
На этом сайте не предоставляются медицинские консультации
Содержимое Сайта, такое как текст, графика, изображения, информация, полученная от лицензиаров ObGConnect, и другие материалы, содержащиеся на Сайте («Контент»), предназначены только для информационных целей. Контент не предназначен для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья.Никогда не игнорируйте профессиональные медицинские советы и не откладывайте их поиск из-за того, что вы прочитали на Сайте!
Если вы считаете, что вам может потребоваться неотложная медицинская помощь, немедленно позвоните своему врачу или 911. ObGConnect не рекомендует и не одобряет какие-либо конкретные тесты, врачей, продукты, процедуры, мнения или другую информацию, которая может быть упомянута на Сайте. Вы полагаетесь на любую информацию, предоставленную ObGConnect, сотрудниками ObGConnect, другими лицами, появляющимися на Сайте по приглашению ObGConnect, или другими посетителями Сайта исключительно на свой страх и риск.
pH капиллярной крови плода (забор крови плода)
Во время схваток плод подвергается чрезвычайно высокому риску заражения. поступление кислорода из плацентарного кровообращения к плоду может развиваются постепенно или внезапно. Такая ситуация может привести при тяжелом поражении органов, особенно поражении головного мозга, или смерти плод, если не лечить должным образом.
Следовательно, это важность наблюдения за плодом во время родов, чтобы обнаружить любые признаки нарушение здоровья плода, требующее терапевтического вмешательства.В течение в прошлом веке частота сердечных сокращений плода использовалась как индикатор внутриутробного благополучия.
Непрерывная одновременная запись частота сердечных сокращений плода и активность матки (CardioTocoGraphy, CTG) основан на исследованиях, выполненных Hon (1958) [1], и этот метод исключает человеческую ошибку при подсчете ударов сердца, и оба краткосрочная и долгосрочная изменчивость более строго оценен.
Тем не менее, эти методы оказались недостаточными. чувствительность и специфичность в диагностике асфиксии плода.
В 1970-е и 1980-е годы: несколько рандомизированных исследований, касающихся плодного мониторинг с кардиотокографией в качестве единственного оборудования для мониторинга были выполнены, и в большинстве случаев результаты показали только очень умеренное снижение заболеваемости новорожденных, в то время как инструментальные роды (особенно кесарево сечение) увеличились.
Следовательно, очевидно, что другой или дополнительный плод наблюдение необходимо для диагностики асфиксии плода.
АСФИКСИЯ ПЛОДА
Термин асфиксия не имеет точного определения в литературе, хотя состояние хорошо известно акушерам и неонатологи.Для большинства акушеров это состояние означает состояние плода с угнетением жизненно важных функций, обычно определяемое ацидозом плода в сочетании с гипоксией / аноксией.
Признаками асфиксии во время родов являются аномальная частота сердечных сокращений, патологические показания КТГ, околоплодные воды, окрашенные зеленым меконием, и низкий pH крови кожи головы.
ИЗМЕНЕНИЯ КИСЛОТНОЙ ОСНОВАНИЯ ПРИ ГИПОКСИИ ПЛОДА
Во время первой стадии гипоксии плода, вызванной: частичное сжатие пуповины из-за уменьшения внутриутробного сердечный выброс или плацентарная недостаточность, наиболее очевидная изменение возрастает p CO 2 .
Гипоксия при на этом этапе не нарушается аэробный метаболизм углеводов к CO 2 и H 2 O. Кислотно-щелочная оценка кровь покажет респираторный ацидоз с нормальным избытком основания значение.
Во время второй, более опасной стадии гипоксии плода доставка кислорода к плоду становится недостаточной, и метаболизм углеводов меняется на анаэробный метаболизм с производство молочной кислоты.
Происходит отчетливое снижение pH во время дефицита кислорода, пока сам низкий pH не прекратит все дальнейшее метаболическая активность.Следовательно, ацидоз будет только прогрессирует в течение короткого времени, наклон снижения pH индикатор кислородной недостаточности.
Обычно асфиксия плода развивается по описанному двухступенчатому механизму. В некоторых случаях, первая стадия затягивается, со временем может быть прервана, если нормальный кислородный обмен между плодом и матерью восстановлен.
Однако в других случаях с внезапной суммой окклюзия пуповины или полная отслойка плаценты, гипоксия может быть настолько очевидной, что начинается анаэробный метаболизм. сразу после акушерского осложнения.
НОРМАЛЬНЫЕ ЗНАЧЕНИЯ pH ПЛОДА
Первоначально во время первого периода родов pH медленно снижается. (0,016 единиц pH в час), а на втором этапе равномерного при нормальной работе значение pH снижается быстрее (0,12 единицы pH в час) [2]. Следовательно, нормальный pH капиллярной крови плода колеблется от 7,25 до 7,45 во время родов.
ПРОБКА КРОВИ ПЛОДА
Метод забора крови плода был описан Салингом в 1961 г. [3]:
- Оболочки должны быть разорваны, а зев шейки матки должен быть расширен. более 3-4 см.
- Представительная часть плода визуализируется амниоскоп. Амниоскоп следует осторожно прижать к кожа, чтобы избежать попадания околоплодных вод в эту область, но все же позволяя нормальную васкуляризацию кожи.
- Кожа очищена и просушена свопами. Потирая несколько раз обеспечит усиленный приток крови к этой области. Избежать кровь капает от растекания, на своп кладется силикон и разложить по площади.
- В верхней части области делается разрез с помощью 2-мм лезвие.В некоторых случаях необходимы 2 или 3 разреза для произвести адекватное кровотечение.
- Капли крови собирают в предварительно гепаринизированную капиллярная трубка. Наконечник капиллярной трубки должен быть размещен прямо в капле, а трубка слегка наклонена внешний конец ниже внутреннего, чтобы облегчить наполнение трубки. Следует избегать всасывания на трубке.
- Кровь переносится на pH-метр и значение измеряется.
Объем крови, полученный при выполнении анализа скальп-кровь плода выборка обычно ограничена и во многих случаях недостаточно велика, чтобы выполнить общую кислотно-щелочную оценку, включая pH, p CO 2 и базовый избыток.Измерение pH крови может выполняться в небольших образцах крови, а в клинических условиях На практике эта процедура наблюдения предпочтительнее во время родов. Кроме того, снижение pH всегда будет вызывать снижение базовый избыток, и это раннее предупреждение имеет важное значение для акушер.
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ ВНУТРЕННЕГО КАПИЛЛЯРНОГО рН ПЛОДА
Значения pH капиллярной крови плода выше 7,25 указывают на что плод на момент взятия пробы не страдает гипоксия.Следует дать возможность прогрессировать родам, но если частота сердечных сокращений или кардиотокограмма указывает на патологические изменения, кровь отбор проб следует повторить.
значения pH между 7,20 и 7,25 являются признаками предпатологического условие. Следует принять меры для улучшения оксигенации плода. (смена положения матери, кислородная маска). Если плода нет доставлен через 15 минут после измерения pH, необходимо провести последующий забор крови плода. Если новый pH значение по-прежнему находится в диапазоне 7.20 и 7.25, следует произвести забор новой крови. каждые 15-30 мин.
Значение pH капиллярной крови ниже 7,20 указывает на патологическое ацидоз плода, и плод должен быть доставлен немедленно.
ПРЕИМУЩЕСТВА ИЗМЕРЕНИЯ pH ВО ВРЕМЯ ТРУДА
Непрерывный электронный мониторинг с только кардиотокограф и электронный мониторинг, дополненный забор крови плода и измерения pH были оценены в рандомизированные исследования.
Курс инструментальных родов (кесарево сечение) секций, щипцов и вакуумной экстракции) была ниже, когда плод был проведен забор крови, количество новорожденных с асфиксия была одинаковой в обеих группах [4].
Уменьшение Частота кесарева сечения вызывает уменьшение материнской осложнения после родов. С экономической точки зрения, затраты на внедрение измерения pH при заборе крови плода низкие по сравнению с экономией от нижнего кесарева сечения оценка [5].
Осложнения, связанные с взятием пробы крови плода
Очень мало осложнений после забора крови плода не поступало. Продолжительное кровотечение после забора крови может быть вызвано нарушением свертываемости плода или обширным разрывом.
Рваные раны были описаны ранее, но с использованием новых ножи меньшего размера, эти осложнения возникают редко. Место разреза однако следует обследовать в течение следующих двух маточных периодов. схваток, чтобы убедиться, что кровотечение остановилось.
В футляре кровотечения, компрессия тампоном обычно останавливает кровотечение. Заражение в разрезе раны может произойти, но все осложнения возникают редко, в большинстве материалов значительно ниже, чем 1 на цент.
АВАРИЯ СТРЕЛЬБА | |||
ПРОБЛЕМА | ВОЗМОЖНАЯ ПРИЧИНА | РЕШЕНИЕ | |
1 | Недостаточно | Слишком маленький разрез | Большой разрез |
Недостаточно крови | Растирание кожи | ||
2 | Свертывание | Слишком медленное заполнение | См. Пункт 1 |
Тромбопластин тканевый | Используйте остроконечный | ||
Недостаточная гепаринизация | Используйте правильный прегепаринизированный | ||
Если не сразу | |||
3 | Пузырьки воздуха в пробе крови | Неправильная процедура отбора проб | Не снимайте |
MD Consult — Текст книги
«
MD Consult — Текст книги Скотт: Акушерство и гинекология Дэнфорта, 7-е изд., г. Авторские права © 1994 Lippincott-Raven PublishersОценка пациента С ПРОМ
У пациентов, обратившихся с жалобами на постоянную с возможным PROM есть ряд переменных которые необходимо оценить перед составлением плана управления можно решить. После постановки диагноза клиницист должен знать срок беременности плода, если пациент находится в родах, если присутствует инфекция, и если плод в беде.
Как сделать диагноз
Правильный диагноз важен для ведения пациента с ПРОМ. История большого потока водянистой жидкость, спонтанно выходящая из влагалища пациента, обычно без провоцирующей причины, с последующим постоянная и в некоторой степени постоянная утечка — постоянная с PROM; 90% пациентов, которые дают такую история верна. Другие похожие жалобы в отсутствие PROM, может возникнуть из-за утечки мочи; от избыточных выделений из влагалища или шейки матки, как при инфекции нижних мочевыводящих путей; и в связи с безболезненное расширение шейки матки (несостоятельность шейки матки).А пациент, который предъявляет жалобу на подозрительный для мембраны разрыв следует немедленно осмотреть для подтверждения диагноза.
Физикальное обследование пациента с PROM обычно выявляет влажную промежность. Асептическое вагинальное обследование с зеркалом позволяет визуализировать лужа водянистой жидкости в заднем своде, отнесенная как объединение. Если первоначальный разрыв произошел длительно до обследования (т.е. более 24 часов), большая часть жидкости могла вытечь, и влагалище может только казаться влажным.В таких случаях давление на дно матки или выполнение пациентом Маневр Вальсальвы с одновременным наблюдением может выявить утечку жидкости через цервикальный канал во влагалище. Амниотическая жидкость имеет характерную запах, но он может маскироваться кровью или вагинальными выделениями, или может отсутствовать, если только небольшое количество околоплодных вод.
Один или несколько быстрых прикроватных тестов используются для подтверждения что это действительно околоплодные воды. В наиболее часто используемый метод включает испытание жидкости
P308
полученный вагинально для определения pH, обычно с помощью нитразиновой бумаги.В нормальный pH влагалища при беременности колеблется от 4,5 до 6,0. PH околоплодных вод колеблется от 7,1 до 7,3. Цвет нитразина, а имеющаяся в продаже бумажная полоса, залитая динитрофенилозонафтол дисульфонат натрия, меняется с желто-зеленого на темно-синий при pH выше 6.5. Кровь, сперма, вагинальные инфекции, щелочные антисептики, а иногда щелочная моча может вызывать ложноположительные результаты от 1% до 17% тестов. Тарифы на ложноотрицательные результаты низкие (около 3% -5%) и обычно возникают при длительном разрыве мембран когда количество оставшихся околоплодных вод скудно.Если остается сомнение в сочетании истории, объединение и нитразин, жидкость следует проверить на папоротник. Образец жидкости берется из влагалища. свода аппликатором с ватным наконечником, а затем намазывают на чистое предметное стекло и дают полностью высохнуть. Этот обычно занимает от 5 до 7 минут. После этого сохнет, околоплодные воды образуют характерный папоротник узор или ветвление кристаллов под микроскопом (Рис. 17-1) . А количество загрязняющих веществ, таких как кровь, меконий, смазки и тяжелые вагинальные разряжается, мешает папоротнику и вызывает ложноотрицательные полученные результаты.Недостаток жидкости после продолжительного разрыв мембраны или с минимальными утечками, может также вызывают отрицательные результаты. Цервикальная слизь еще и папоротники, и необходимо соблюдать осторожность, чтобы не допустить попадания в шейку матки при сборе пример.
Ультразвук можно использовать в качестве окончательного подтверждения. шаг, когда остается сомнение. Хотя нормальный объем жидкости или олигогидрамнион не опровергает и не подтверждает диагноз самостоятельно, информация может быть используется совместно с историей и другими лабораториями тесты.Были описаны другие тесты (например, интраамниотический инъекции красителя), но они мало анамнез, физический осмотр, нитразин, папоротник и ультразвук.
Рисунок 17-1 Перепадение околоплодных вод
как видно под микроскопом.
На момент осмотра зеркала другая информация также можно получить. Шейка матки должна визуализироваться во всех случаях, чтобы убедиться, что плод выпадение конечности или пуповины ОС.Отпечаток раскрытия и сглаживания шейки матки можно установить. Можно собрать образцы из шейки матки и влагалища и посев на гонорею, стрептококки группы B и хламидий, видов. Культивирование для других организмов добавляет немного клинически Полезная информация. В некоторых случаях преждевременных гестации образец может быть аспирирован и отправлен на период созревания плода тестирование. Фосфатидилглицерин — самый надежный тест при использовании полученных околоплодных вод вагинально.
При подтверждении диагноза и получении другая информация во время исследования асептического зеркала, очень важно, чтобы экзаменатор не добавлял риск заражения. Осмотр зеркала не вероятно, увеличит этот риск, потому что стерильный инструмент используется и помещается во влагалище, уже зараженное бактериями. An внутрицервикальное цифровое исследование должно быть следует избегать, если пациент не находится в активной фазе родов и шейка матки расширяется. Шютте и соавторы обнаружил, что в преждевременном PROM не было очевидных соотношение между интервалом от разрывов мембран до доставки, но как интервал от первого осмотр шейки матки до родов увеличился, заболеваемость неонатальной инфекции резко возросло.
Установление гестационного возраста и зрелость плода
После подтверждения диагноза важно точно определить срок беременности плода, потому что управление PROM, особенно при отсутствии труда, принципиально отличается этой переменной. Информация по поводу последней менструации, дородовые осмотры,
P309
время тестов на беременность, первичная аускультация тонов сердца плода и предыдущее УЗИ должны быть получены и проанализированы экзамены.В оценка срока беременности с помощью УЗИ во время мембраны разрыв , следует принять во внимание, что олигогидрамнион может повлиять на некоторую биометрическую информацию, особенно бипариетальный диаметр, потому что головка плода может сдавиться в любом направлении. Бедренная кость длина и окружность живота более надежные измерения, чем бипариетальный диаметр с маловодием по любой причине.На сроке от 32 до 36 недель беременности, разумный случай можно привести доводы в пользу получения околоплодных вод для плода проверка зрелости легких с последующей доставкой пациента если срок погашения гарантирован.Амниотическая жидкость, полученная из вагинальный бассейн лучше всего проверять на фосфатидилглицерин потому что это вещество, когда оно присутствует, является надежным индикатор зрелости легких и не подвержен никаким воздействиям загрязняющие вещества, которые могут быть обнаружены во влагалище. Полученные результаты других тестов, таких как лецитин-сфингомиелин (L / S) соотношение, может быть ненадежным из этого источника. Если фосфатидилглицерин отсутствует, амниоцентез должны выполняться, потому что соотношение L / S или другое на тесты по-прежнему можно положиться, если они зрелость.
Начало родов
На самом деле, рожает пациент или нет, диктует ведение пациентов при наличии ПРОМ. В активные роды, обычно планируются роды, и кесарево сечение раздел предназначен для лечения обычных акушерских осложнений. Так как желательно избегать пальцевого интрацервикального обследования, особенно если пациент не в активном состоянии наблюдение за родами, наружным сокращением матки и субъективные симптомы пациента являются существенными элементы в идентификации труда.Когда-то регулярно, болезненно Устанавливаются сокращения матки, обследование шейки матки можно выполнить; когда есть сомнения, повтори исследование с помощью зеркала может быть использовано для установления шейки матки. расширение. Потому что в большинстве случаев роды управляются ожидаемо, важность раннего выявления родов могут быть подвергнуты сомнению. Помимо ожидаемой доставки, ключевой ответ заключается в том, что дистресс плода, который возникает чаще с PROM из-за маловодия, может произойти в начале родов и, в случае из недоношенных, беременностей, быстро прогрессируют.Сердце плода мониторинг скорости должен быть возобновлен, как только пациентка рожает, чтобы постоянно оценивать состояние плода благополучие.
Исключение инфекции
Диагноз интраамниотическая инфекция (хориоамнионит). следует сделать как можно скорее. В полная картина материнской лихорадки, тахикардии, лейкоцитоза, зловонные или гнойные выделения из влагалища, болезненная матка и обычно присутствует тахикардия плода только в случае запущенных или особо опасных инфекций.Многие этих признаков, таких как материнский лейкоцитоз, которые присутствуют изолированно, неспецифичны, вызваны другими сопутствующими переменными, такими как как труд. Вообще говоря, клинический диагноз: хориоамнионит зависит от температуры матери (большая чем 38 ° C) в присутствии PROM и в отсутствие другого объяснения повышенного температура.
По поводу ценности постановка диагноза хориоамнионит с другими, более сложные диагностические методы до Типичная клиническая картина позволяет однозначно поставить диагноз.Данные существуют, что при наличии хориоамнионита увеличивается вероятность неонатальной заболеваемости и смерти. Тем не мение, хотя это может быть интуитивно вероятно, это не установлено, что ранняя диагностика и лечение улучшить исход новорожденных. Тесты для установления наличие скрытой или более ранней инфекции включает амниоцентез с окраской по Граму и посевом (а также как другие анализы) околоплодных вод, материнской сыворотки Определение С-реактивного белка и биофизические исследования плода. оценка профиля.
Амниоцентез можно проводить от 50% до 90% пациентов с PROM, которые не рожают.В исследованиях в котором вмешательство не произошло на основании результатов амниоцентеза, возник хориоамнионит у более чем 80% пациентов с бактериями, обнаруженными на Окраска околоплодных вод по Граму. Корреляция между околоплодные воды по Граму, посев и неонатальный инфекция слабая, как и следовало ожидать, потому что большинство младенцы остаются незараженными даже перед лицом откровенных хориоамнионит. Биофизический профиль — хороший прогностический фактор инфицирования плода, но не коррелирует с хорошо справляется с хориоамнионитом, как и амниоцентез.Эти два метода могут использоваться в дополнительных способ оценки пациента на предмет скрытой инфекции. В кроме того, они могут быть полезны пациентам с неповрежденные или разорванные плодных оболочек инфицированные чей источник четко не установлен. С-реактивный белок кажется более неспецифическим тестом, похожим на количество лейкоцитов матери и может быть использовано только как дополнение к другим методам оценки.
Исключение дистресса плода
Поражение плода, главным образом вызванное пуповиной сжатие, является недооцененной причиной неблагоприятных исход у пациентов с PROM, как в срок, так и при преждевременных сроках беременности.Начальный период расширенного мониторинг сердечного ритма плода, чтобы исключить такой дистресс с последующим частым продолжительным сердцебиением плода мониторинг, а также возобновление непрерывного мониторинг после начала родов является оправданным. Продолжительность начального периода мониторинга, а также частота периодического мониторинга не была установлено, но я обычно сначала отслеживаю таким пациентам от 12 до 24 часов. После этого, если вы ожидаете ведение плановое, длительный не стресс
P310
тест делать каждые 24 часа до родов или другого появляются показания к доставке.Переменные замедления продиктовать более постоянный мониторинг и рассмотрение для родов, если они прогрессирующие или тяжелые и неисправимый. Отсутствие ускорения может указывать на наличие плода. сепсис, амниоцентез и биофизический профиль могут помочь в дальнейшей оценке плода. Определение оставшийся объем околоплодных вод с помощью УЗИ определяет те, кто подвергается наибольшему риску.MD Consult L.L.C. http: // www.mdconsult.com URL закладки: /das/book/view/112/1440.html/top
»
Преждевременный разрыв мембран и P-PROM
Существует две основных классификации преждевременного разрыва мембраны:
- Преждевременный разрыв плодных оболочек (PROM) — разрыв плодных оболочек, по крайней мере, за 1 час до начала родов, при сроке беременности ≥37 недель.
- Он встречается у 10-15% доношенных беременностей и связан с минимальным риском для матери и плода из-за поздней беременности.
- Преждевременный преждевременный разрыв плодных оболочек (P-PROM) — разрыв плодных оболочек на сроке <37 недель беременности.
- Он осложняет ~ 2% беременностей и имеет более высокий уровень осложнений у матери и плода. Это связано с 40% преждевременных родов.
В этой статье мы рассмотрим факторы риска, клинические особенности и лечение PROM и P-PROM.
Этиология и патофизиология
Оболочки плода состоят из хориона и амниона.Они усилены коллагеном и в нормальных условиях ослабевают в срок при подготовке к родам.
Физиологические процессы, лежащие в основе этого ослабления, включают апоптоз и расщепление коллагена ферментами .
В случаях преждевременного разрыва плодных оболочек и P-PROM сочетание факторов может привести к раннему ослаблению и разрыву плодных оболочек:
- Ранняя активация нормальных физиологических процессов — превышение нормального уровня маркеров апоптоза и ММП в околоплодных водах.
- Инфекция — маркеры воспаления, например цитокины способствуют ослаблению плодных оболочек. Примерно 1/3 женщин с P-PROM имеют положительные культуры околоплодных вод.
Факторы риска
Факторы риска преждевременного разрыва плодных оболочек и P-PROM перечислены в таблице 1.
| Таблица 1 — Факторы риска, связанные с PROM и P-PROM | |
| Курение (особенно <28 недель беременности). Предыдущий PROM / досрочная доставка. Вагинальное кровотечение при беременности. Инфекция нижних половых путей. | Инвазивные процедуры, например амниоцентез. Многоводие. Многоплодная беременность. Цервикальная недостаточность. |
Примечание. Во многих случаях PROM и P-PROM нет идентифицируемых факторов риска.
Клинические особенности
При преждевременном разрыве плодных оболочек типичный анамнез — «разбитых вод» — с женщинами, испытывающими безболезненное ощущение хлопка, за которым следует поток водянистой жидкости, вытекающей из влагалища.
Однако симптомы часто могут быть более неспецифическими, например постепенная утечка водянистой жидкости из влагалища и влажного нижнего белья / прокладки или изменение цвета или консистенции выделений из влагалища.
При осмотре зеркала видно, что жидкость вытекает из шейки матки и собирается в заднем своде влагалища . Чтобы обеспечить адекватное обследование, женщину следует уложить на кушетку для обследования не менее 30 минут. Это позволит скопить любые вытекшие околоплодные воды в верхней части влагалища.
Кроме того, отсутствие нормальных выделений из влагалища ( «промытый и чистый ») может указывать на разрыв плодных оболочек. Если попросить женщину покашлять во время обследования, может произойти излияние околоплодных вод. Зеркало не требуется, если наблюдается стекание околоплодных вод из влагалища.
Примечание. У женщин с подозрением на P-PROM или PROM важно избегать проведения пальцевого влагалищного исследования до тех пор, пока у женщины не начнутся активные роды. Это связано с тем, что было показано, что цифровое обследование сокращает время между разрывом плодных оболочек и началом родов (латентный период).Вероятно, это связано с повышенным риском занесения восходящей внутриутробной инфекции.
Дифференциальная диагностика
При оценке подозрения на преждевременный разрыв плодных оболочек важно учитывать другие диагнозы, такие как недержание мочи (которое часто встречается на поздних сроках беременности).
Важные дифференциальные диагнозы показаны в таблице 2.
| Таблица 2: Дифференциальные диагнозы PROM и P-PROM | |
| Недержание мочи. Нормальные вагинальные выделения при беременности. Повышенный пот / влажность вокруг промежности. | Увеличение выделений из шейки матки (например, при инфекции). Пузырно-влагалищный свищ влагалища. Потеря слизистой пробки. |
Исследования
Диагностика PROM или P-PROM обычно выполняется с помощью; (i) материнский анамнез разрыва мембраны; (ii) положительные результаты обследования.
Ультразвук обычно не используется, но может облегчить диагностику в случаях, когда это остается неясным.Пониженный уровень околоплодных вод в матке больше указывает на разрыв мембраны.
Во всех случаях преждевременного разрыва мембраны следует взять вагинальный мазок с высоким содержанием . Он может вырастить стрептококк группы B (GBS), который укажет на прием антибиотиков во время родов или предоставит информацию о потенциальной причине PPROM (обычно это связано с бактериальным вагинозом).
Другие тесты включают:
- Тест фернинга — нанесение цервикального секрета на предметное стекло и дать ему высохнуть (образование кристаллов с рисунком папоротника, если есть PROM / PPROM).Уровень ложных срабатываний составляет около 6%.
- Actim-PROM (Medix Biochemica) — использует мазок для поиска IGFBP-1 (белок-1, связывающий инсулиноподобный фактор роста) в образцах из влагалища. Концентрация в околоплодных водах в 100 — 1000 раз превышает концентрацию материнской сыворотки. На этот тест вряд ли повлияет заражение крови.
- Amnisure (QiaGen) — ищет плацентарный альфа-микроглобулин-1 (PAMG-1), который присутствует в крови, околоплодных водах (в больших концентрациях) и шейно-вагинальных выделениях беременных женщин (в низких концентрациях с неповрежденными мембранами) .
- Тестирование нитразина — измеряет pH влагалищных жидкостей и ранее использовалось для диагностики PROM и PPROM (pH амниотической жидкости выше, чем вагинальных жидкостей). Однако этот тест показал высокий уровень ложноположительных результатов (17%) из-за загрязнения мочой, кровью или спермой — и больше не используется в повседневной практике.
Менеджмент
Разрыв плодных оболочек высвобождает амниотической жидкости — которая стимулирует матку.Таким образом, подавляющее большинство женщин с разрывом плодных оболочек рожают в течение 24-48 часов. Мало что можно сделать, чтобы остановить это.
Если роды не начинаются, важно учитывать риски и преимущества выжидательной тактики по сравнению с индукцией родов (ИОЛ) при составлении соответствующего плана ведения для женщин с PROM:
- <34 недель беременности — баланс обычно в пользу увеличения срока беременности.
- > 36 недель беременности — если роды не начинаются, индукцию родов следует рассматривать через 24–48 часов. Это связано с тем, что риск инфицирования перевешивает любую пользу от оставшихся плода в утробе матери.
- 34 — 36 недель — Исторически ставилась цель добиться срока беременности до 36 недель, если не было доказательств инфекции. Однако с улучшением неонатальной помощи (и доказательствами более неблагоприятных исходов у младенцев при наличии материнской инфекции) тактика ведения сместилась в сторону 34 недель и индукции родов после курса стероидов.
При использовании P-PROM, если нет опасений по поводу развития инфекции и нет признаков родов, можно продолжить консервативное лечение дома.
| Таблица 3 — Принципы управления PROM и P-PROM | |
| > 36 недель | Монитор для выявления клинических признаков хориоамнионита. Клиндамицин / пенициллин во время родов, если СГБ изолирован. Наблюдайте и подождите 24 часа (у 60% женщин роды рождаются естественным путем) или подумайте об индукции родов. ИОЛ и родоразрешение рекомендуются, если более 24 часов (но женщины могут подождать до 96 часов — кроме этого они выбирают после консультации) |
| 34 — 36 недель | Следите за признаками клинического хориоамнионита и посоветуйте пациенту избегать половых сношений (может увеличить риск восходящей инфекции). Эритромицин профилактический 250 мг QDS в течение 10 дней. Клиндамицин / пенициллин во время родов, если СГБ изолирован. Кортикостероиды, если срок беременности от 34 до 34 + 6 недель. Рекомендуется ИОЛ и доставка. |
| 24-33 недели | Наблюдайте за признаками клинического хориоамнионита и посоветуйте пациенту избегать половых сношений. Эритромицин профилактический 250 мг QDS в течение 10 дней. Кортикостероиды (как менее 34 + 6). Цель выжидательной тактики до 34 недель. |
Осложнения
Результат PROM обычно коррелирует с гестационным возрастом , плода.
У большинства доношенных женщин начинаются самопроизвольные роды в течение 24 часов после разрыва мембраны, но тем больше латентный период , чем моложе гестационный возраст. Это предрасполагает к большему риску осложнений у матери и плода:
- Хориоамнионит — воспаление плодных оболочек, вызванное инфекцией.Риск увеличивается, чем дольше плодные оболочки остаются разорванными и ребенок не рожает.
- Олигогидрамнион — это особенно важно, если срок беременности составляет менее 24 недель, так как это значительно увеличивает риск гипоплазии легких.
- Смерть новорожденного — из-за осложнений, связанных с недоношенностью, сепсисом и гипоплазией легких.
- Отслойка плаценты
- Выпадение пуповины
[начало-клинический]
Сводка- PROM определяется как разрыв плодных оболочек> 1 часа до начала родов, происходящий на сроке ≥ 37 недель беременности.
- P-PROM — разрыв амниотического мешка <37 недель беременности.
- Диагноз разрыва мембраны обычно ставится на основании анамнеза матери и исследования стерильного зеркала.
- ИОЛ и родоразрешение следует рассматривать при гестационном возрасте> 34 недель и выжидательной тактике <34 недель беременности.
- P-PROM связан с гораздо более высоким уровнем осложнений, чем PROM. Основные причины неонатальной смертности включают осложнения, связанные с недоношенностью, сепсисом и гипоплазией легких.
[окончание клинической]
Каково влияние аномальных объемов околоплодных вод на перинатальный выход
Сводка на простом языке
Ультразвуковые оценки объема околоплодных вод используются для ведения беременных с риском неблагоприятных исходов. Как высокий, так и низкий объем околоплодных вод связаны с осложнениями беременности. В этом исследовании изучали нормальную беременность и беременность с более высоким риском, а также количество околоплодных вод у каждой женщины до родов.Мы ожидали, что у женщин с низким или высоким объемом околоплодных вод будет больше осложнений. Мы также ожидали, что беременность с более высоким риском приведет к увеличению количества осложнений. Не было значительных различий по многим из выбранных нами маркеров осложнений беременности (снижение частоты сердечных сокращений плода, требующее влияния на потребность в родах, необходимость инфузии жидкости для облегчения замедления, низкий pH пупочной артерии и окрашивание околоплодных вод меконием). Прием новорожденных в отделение интенсивной терапии увеличивается при нормальной беременности с избытком околоплодных вод и при беременности группы риска с избытком околоплодных вод.В акушерстве сохраняется потребность в стратификации риска беременностей с целью нацеливания вмешательств, снижающих неблагоприятные исходы беременности.
Введение
Сонографическая оценка объема околоплодных вод (AFV) используется в качестве индикатора благополучия плода и является неотъемлемой частью дородового обследования. 1 Постулируется, что беременность с «повышенным риском» или ненормальная беременность могут повлиять на AFV при беременности. Это может быть связано с плохой перфузией плаценты, из-за которой кровь шунтируется в мозг, сердце и надпочечники за счет остальных систем органов плода, что приводит к снижению перфузии почек и маловодию. 2 И наоборот, количество околоплодных вод может увеличиваться при беременности, осложненной диабетом или макросомией. 3 Из-за этих ассоциаций измерение AFV стало жизненно важной частью методов наблюдения за плодами, разработанными для беременностей с риском неблагоприятных перинатальных исходов. 4 Двумя наиболее часто используемыми тестами надзора являются биофизический профиль и модифицированный биофизический профиль, оба из которых требуют оценки объема околоплодных вод с помощью метода единственного глубокого кармана (SDP) и / или индекса амниотической жидкости (AFI) для завершите дородовое обследование.
Ряд исследований определили нормальную AFV на протяжении всей беременности при нормальной беременности. 5–7 AFV у беременных с повышенным риском сравнивали с нормальными AFV, полученными у женщин с низким риском, и наличие нормальных объемов околоплодных вод обнадеживает даже у женщин из группы риска. 8 Очень немногие исследования оценивали взаимосвязь между нормальными и аномальными AFV в большом единственном исследовании нормальных и неаномальных одноплодных беременностей с неповрежденными плодными оболочками как в группе риска, так и в группе риска.Цель этого исследования — оценить взаимосвязь предполагаемой AFV и исходов нормальных беременностей и беременностей с повышенным риском. Наша цель состояла в том, чтобы определить, есть ли разница в исходах новорожденных на основе классификации риска беременности и объемов околоплодных вод (как AFI, так и / или SDP). Мы предположили, что беременность из группы риска с аномальным объемом околоплодных вод будет иметь худшие перинатальные исходы, чем нормальная беременность с аномальным объемом околоплодных вод.
Материалы и методы
В этом ретроспективном когортном исследовании оценивались как нормальные, так и рискованные одноплодные беременности после поступления в роды и родоразрешения.Исследование проводилось в Медицинском центре армии Мэдигана и в Университете медицинских наук Арканзаса (UAMS). Это исследование было одобрено институциональным наблюдательным советом Университета Арканзаса для медицинских наук (исследование № 205741). Комиссия по надзору за исследованиями определила, что информированное согласие не требуется, поскольку исследование было ретроспективным по своему характеру, и номер медицинской карты пациента был удален из набора данных после получения данных. Это исследование было проведено в соответствии с Руководством по усилению отчетности наблюдательных исследований в эпидемиологии (STROBE). 9
Женщины с множественными, подозреваемыми или подтвержденными анеуплоидиями, аномалиями плода, предродовым разрывом плодных оболочек и госпитализированные с ожиданием кесарева сечения были исключены из исследования. Нормальная беременность определялась как пациентка без заболеваний, которые могут повлиять на объем околоплодных вод. Беременность «из группы риска» определялась как субъекты с заболеваниями, которые могут влиять на объем околоплодных вод, такими как хроническая гипертензия, преэклампсия, пре- или гестационный диабет, сосудистые нарушения коллагена, почечные заболевания и хроническая отслойка плаценты.
Все женщины с неповрежденными плодными оболочками, допущенные к родам с июля 2015 года по декабрь 2018 года с ожиданием спонтанных вагинальных родов в Университете медицинских наук Арканзаса и Медицинском центре армии Мэдигана, были оценены для включения в исследование. После соответствия критериям включения оценивались данные о материнских и перинатальных исходах, демографических характеристиках матери, истории болезни и дородовых осложнениях. Внутриродовые оценки включали способ родоразрешения, причину оперативных родов через естественные родовые пути или кесарева сечения, если они имели место, и окрашивание околоплодных вод меконием.Неонатальные исходы включали гестационный возраст на момент родов, оценку по шкале Апгар через 1 и 5 минут, pH пуповинной артерии, избыток оснований, поступление в отделение интенсивной терапии новорожденных (NICU) и причину такой госпитализации. Причины госпитализации включали недоношенность, обследование на сепсис, хориоамнионит, угнетение дыхания, гипогликемию, аспирацию мекония, респираторные заболевания и перинатальную смерть.
Объемы околоплодных вод были оценены с использованием методов AFI и SDP. Все сонограммы были выполнены обученными ультразвуковыми техниками или акушерами / гинекологами.Для пациентов, которым проводилось более одного УЗИ, в анализе использовалась последняя сонографическая оценка жидкости до родов и до разрыва плодных оболочек. Амниотическая жидкость классифицировалась как маловодие, нормальное или многоводие. Мы определили олигогидрамнион, используя измерение SDP, поскольку было показано, что это лучший метод для оценки AFV при низком уровне амниотической жидкости. Несмотря на то, что предсказуемость SDP и AFI схожа, использование AFI приводит к большему стимулированию родов и большему количеству оперативных родов без улучшения перинатальных исходов. 10–12 Для определения AFV как высокого вместо SDP использовался AFI. Хотя AFI и SDP идентифицируют фактические большие объемы одинаково, AFI имеет более высокую прогностическую ценность для выявления больших объемов, и использование SDP может привести к чрезмерной диагностике больших объемов, что приведет к большему количеству вмешательств 13 (Рисунок 1).
Рисунок 1 Схема исследования. |
Статистический анализ
Мы разделили пациентов на отдельные группы следующим образом.
- Беременность «группы риска» определяется как беременность с любым из следующих состояний матери, которые могут быть связаны с аномальным объемом околоплодных вод: хроническая гипертензия, преэклампсия / эклампсия, диабет матери, развитие вирусной инфекции плода, коллагеновые сосуды. болезнь, хроническая болезнь почек, хроническая отслойка.
- Используя последнее наблюдаемое оценочное значение, SDP <2 см использовалось для определения олигогидрамниона; AFI> 24 см использовалось для определения многоводия; нормально в противном случае
- На основании 1 и 2 мы определили 6 групп:
- Нормальная + Нормальная жидкость
- Нормальный + олигогидрамнион
- Нормальное + многоводие
- В группе риска + нормальная жидкость
- Под угрозой + олигогидрамнион
- Под угрозой + многоводие
Первоначально характеристики матери были суммированы с использованием средних значений ± стандартное отклонение или медианы (25-й, 75-й процентили), в зависимости от ситуации, для непрерывных переменных и частоты (в процентах) для категориальных показателей, стратифицированных по группам.Кроме того, для сравнения материнских характеристик в шести группах использовались односторонний дисперсионный анализ (ANOVA), критерий Краскела-Уоллиса или критерий хи-квадрат. Корректировка для попарных сравнений была сделана с использованием поправки Бонферрони. Неадаптированные и многомерные модели логистической регрессии использовались для изучения связи между группами с дихотомическими исходами у новорожденных, включая: потребность в амниоинфузии во время родов, переменные, влияющие на роды, окрашивание мекония, поступление в отделение интенсивной терапии и pH пупочной артерии <7.1. Мы выбрали 7,1 в качестве порогового значения pH, поскольку это 2,5 процентиль из большой ретроспективной базы данных. 14 Сообщаются как нескорректированные, так и скорректированные отношения шансов вместе с их соответствующими 95% доверительными интервалами (ДИ). Для непрерывных показателей исходов новорожденных, таких как масса тела при рождении и базовый избыток, использовались модели простой и множественной регрессии для получения наименьших квадратов средней разницы вместе с 95% доверительным интервалом. Все анализы были выполнены с использованием SAS 9.4 (Институт SAS, Кэри, Северная Каролина, США) с двусторонним уровнем значимости 0.05.
Результаты
Информация о 3365 пациентах, которые соответствовали критериям включения в анализ, была собрана и разделена на шесть групп: 2198 (65,3%) «нормальные + нормальные жидкости», 80 (2,4%) «нормальные + олигогидрамнион», 74 (2,2%) «Нормальное + многоводие», 917 (27,3%) «группа риска + нормальная жидкость», 21 (0,6%) «группа риска + олигогидрамнион» и 75 (2,2%) «многоводие группы риска». Наблюдалась статистическая разница в возрасте матери в шести группах, причем самой молодой группой были пациенты из когорты нормальный + олигогидрамнион (24.7 ± 6,3), тогда как группа риска + нормальная жидкость была в среднем самой старой (29,5 ± 6,1). Группа нормального + многоводия имела самый низкий средний ИМТ во время первого посещения (27,9 ± 5,5), в то время как группа риска + олигогидрамнион имела самый большой средний ИМТ (35,4 ± 8,2). Более конкретно, средний ИМТ во время первого визита для пациентов в группе нормального + многоводия был значительно ниже по сравнению с таковыми в любой из когорт группы риска (p <0,05). Кроме того, пациенты, получавшие нормальную + нормальную жидкость, имели значительно более низкий ИМТ по сравнению с пациентами как в группе риска + олигогидрамнион, так и в группе риска + многоводие (p <0.05). Было меньше пациентов европеоидной расы в группах нормального + олигогидрамниона и риска + олигогидрамниона по сравнению с группами нормального + многоводия и риска + многоводия. Не было различий в степени тяжести или паритета в шести группах (Таблица 1).
Таблица 1 Описательная статистика |
Для анализа логистической регрессии в качестве контрольной группы использовалась нормальная + нормальная жидкость.Среди бинарных критериев исхода новорожденных только поступление в отделение интенсивной терапии было статистически значимым как в нескорректированной, так и в скорректированной моделях (таблица 2, , дополнительная таблица 1, ). Модель многовариантной логистической регрессии включала в себя возраст матери, расу, количество родов, беременность, ИМТ при первом посещении и предполагаемый гестационный возраст при последней оценке в качестве ковариант (таблица 2). Младенцы, рожденные от матерей в группе риска + нормальная жидкость, скорректировали OR = 2,06 (95% ДИ: 1,63, 2,60) необходимости госпитализации в отделение интенсивной терапии по сравнению с детьми, рожденными от матерей в группе нормальной + нормальной жидкости.Другими словами, вероятность поступления в отделение интенсивной терапии новорожденных, рожденных от матерей в группе риска + нормальная жидкость, была на 106% выше по сравнению с теми, кто родился от матерей в группе нормальная + нормальная жидкость. Кроме того, младенцы, рожденные от матерей из группы риска + многоводие, на 174% чаще нуждались в госпитализации в отделении интенсивной терапии по сравнению с младенцами, рожденными от матерей из группы «нормальная + нормальная жидкость».
Таблица 2 Связь между материнскими группами и категориальными младенческими исходами (скорректированные) |
Не было различий между группами в отношении среднего избытка оснований или наличия pH пупочной артерии <7.1. (Таблица 3, Дополнительная таблица 2 , Дополнительная таблица 3 ). Тем не менее, средний вес при рождении среди младенцев, рожденных от матерей в нормальных + нормальных жидкостях, был намного меньше по сравнению с теми, кто родился от матерей в группах нормального + многоводия и повышенного риска + многоводие, со средней разницей по методу наименьших квадратов 345,77 грамма (95%). ДИ: 214,6, 476,9) и 507,87 г (95% ДИ: 378,3, 637,5), соответственно (Таблица 3). Напротив, матери в группе «нормальный + нормальный объем жидкости» рожали младенцев с большей массой тела при рождении по сравнению с таковыми из групп «риск + нормальная жидкость» и «риск + олигогидрамнион» с наименьшими квадратами средней разницы -121.68 г (95% ДИ: -167,1, -76,3) и -513,3 г (95% ДИ: -754,0, -272,6). (Таблица 3).
Таблица 3 Связь между материнскими группами и непрерывными исходами новорожденного (скорректированная) |
Обсуждение
Основные результаты
В нашем исследовании изучались шесть уникальных групп с нормальной беременностью с группой с нормальной жидкостью в качестве контрольной группы и влияние AFV на неблагоприятные исходы беременности.Не было значительных различий по многим из выбранных нами маркеров неблагоприятных исходов беременности (поздние замедления или различные замедления, влияющие на роды, необходимость в амниоинфузии, pH пупочной артерии <7,1 и окрашивание мекония) в отношении стратификации риска или объема околоплодных вод. Единственными клинически значимыми различиями, которые мы обнаружили в этих группах, были частота поступления в ОИТН и масса тела при рождении.
Результаты
Поступление вОИТН является важным маркером неонатальной заболеваемости.Было обнаружено, что количество госпитализированных в отделение интенсивной терапии увеличилось в группе риска с нормальной жидкостью по сравнению с нормальной группой с нормальной жидкостью. Самый высокий риск поступления в ОИТН был в группе риска с многоводием. Проспективное исследование 2010 года показало, что наличие многоводия было связано с поступлением в отделение интенсивной терапии, аномальным отслеживанием сердечного ритма плода и увеличением веса при рождении. 15 Увеличение массы тела при рождении, отмеченное в нашем исследовании у женщин с многоводием (как при нормальной беременности, так и при беременности с повышенным риском), было подтверждено в предыдущем систематическом обзоре и метаанализе. 16 Наше исследование также показало, что у пациенток с беременностью группы риска с нормальной жидкостью и маловодием плод был меньше, чем у пациенток с нормальной беременностью и нормальной жидкостью. Кроме того, при нормальной беременности с олигогидрамнионом плод был больше, чем при беременности группы риска с олигогидрамнионом. В частности, разница в 400 граммов между беременностями с повышенным риском и аномальной жидкостью и нормальной беременностью с аномальной жидкостью клинически значима.
Клиническое значение
Оценка околоплодных вод используется более 30 лет для прогнозирования неблагоприятных исходов у новорожденных. 8 Сонографическая оценка коррелирует с прямым измерением объемов околоплодных вод. 17,18 Недавнее ретроспективное исследование рассматривало две стандартные номограммы для показателей околоплодных вод и неблагоприятных перинатальных исходов и обнаружило, что незначительные отклонения от нормы, полученные с помощью сонографической оценки околоплодных вод, не оказали значительного влияния на риск неблагоприятных исходов беременности. 18 Другое недавнее исследование прямого и предполагаемого измерения амниотической жидкости показало, что пациенты с изолированным маловодием без других сопутствующих заболеваний не были связаны с неблагоприятным исходом беременности. 19 Magann et al. Изучили фактические объемы околоплодных вод, объемы околоплодных вод с помощью ультразвукового исследования и исходы новорожденных в предыдущем проспективном исследовании и обнаружили, что объем околоплодных вод не позволяет прогнозировать неблагоприятные исходы во время родов. 20
Результаты исследований
В современной акушерской практике существует острая потребность в дальнейшем уточнении стратификации риска и объемов околоплодных вод, чтобы продолжать улучшать исход беременности без увеличения количества ненужных вмешательств.Большое ретроспективное исследование беременностей с высоким и низким риском и объема околоплодных вод, проведенное в 2005 году, также показало, что аномалии околоплодных вод не были сильно связаны с неблагоприятными исходами беременности. 21 Возможно, повышенный риск заболеваемости связан не с предельным значением нормального объема околоплодных вод, а с предельным значением аномального объема околоплодных вод. Например, в нашем исследовании мы рассматривали только аномальный SDP для олигогидрамниона и аномальный AFI для многоводия.Возможно, что пациенты с аномальным SDP и AFI могут иметь более высокий риск неблагоприятных исходов, чем пациенты с одним аномальным измерением. Также может быть, что текущие отсечки для аномальных SDP и AFI недостаточно экстремальны.
Кроме того, большая часть литературы, касающейся олигогидрамниона, связана с преждевременным предварительным родоразрешением мембран (PPROM). В этой группе более низкий объем околоплодных вод связан с повышенным риском неонатального сепсиса и неонатальной смерти. 22 В другом ретроспективном исследовании PPROM тяжелое олигогидрамнион (определяемое авторами как AFI <3 см) было связано с повышенным риском оценки APGAR менее 7 на 1 минуте, неонатальным сепсисом и ранней неонатальной смертностью. 23 В рамках PPROM чрезвычайно низкий объем околоплодных вод связан с худшими результатами.
Сильные стороны и ограничения
Ограничения нашего исследования включают ретроспективный характер и небольшую выборку пациентов с аномальными объемами околоплодных вод, что может ограничивать наши возможности по выявлению редких исходов. Сильные стороны нашего исследования — это многоцентровые центры сбора и большая выборка пациентов в целом. Сильной стороной нашего исследования также является то, что пациенты с PPROM были исключены из исследования.
Выводы
Оценка околоплодных вод остается важным средством оценки благополучия плода. Учитывая ежедневное использование сонографической оценки AFV в акушерской практике, важно продолжить изучение и определение аномальных объемов. В нашем исследовании была предпринята попытка дополнительно определить риск неблагоприятных исходов беременности, определив беременность как нормальную или подверженную риску, и путем стратификации беременностей на основе AFV. Мы не обнаружили повышенного риска многих неблагоприятных перинатальных исходов среди беременностей с повышенным риском с аномальной жидкостью, как ожидалось; однако госпитализация в ОРИТ была более частой среди беременных с многоводием.Следует разработать и провести больше многоцентровых высококачественных исследований для дальнейшего выяснения взаимосвязи между риском беременности, околоплодными водами и неблагоприятными исходами, поскольку это может повлиять на характер практики для медицинских работников женщин.
Благодарности
Мы хотели бы поблагодарить Донну Истхэм, BS, CRS за ее помощь в редактировании и представлении этой рукописи. JRW и SME являются военнослужащими. Мнения, выраженные в этой статье, отражают результаты исследований, проведенных авторами, и не обязательно отражают официальную политику или позицию Министерства армии США, Министерства военно-морского флота, Министерства обороны или правительства США.
Раскрытие
Эверетт Ф. Маганн является соавтором «Оценки физиологии объема амниотической жидкости» на сайте UpToDate и получает гонорары за эту работу. Авторы не сообщают о других потенциальных конфликтах интересов для этой работы.
Ссылки
1. Дубиль Э.А., Маганн Э.Ф. Амниотическая жидкость как жизненно важный показатель благополучия плода. Australas J Ultrasound Med . 2013. 16 (2): 62–70. DOI: 10.1002 / j.2205-0140.2013.tb00167.x
2. Ганьон Р., Хардинг Р., Брейс Р.А.Амниотическая жидкость и реакции мочи плода на тяжелую плацентарную недостаточность у овец. Am J Obstet Gynecol . 2002; 186 (5): 1076–1084. DOI: 10.1067 / моб.2002.122291
3. Фелан Дж. П., Парк Ю. В., Ан, Миссури, Резерфорд, Швеция. Многоводие и перинатальный исход. Дж Перинатол . 1990. 10 (4): 347–350.
4. Мур TR. Роль оценки околоплодных вод в оценке благополучия плода. Клин Перинатол . 2011. 38 (1): 33–46. DOI: 10.1016 / j.clp.2010.12.005
5.Мур Т.Р., Кейл Дж. Э. Индекс околоплодных вод при нормальной беременности человека. Am J Obstet Gynecol . 1990. 162 (5): 1168–1173. DOI: 10.1016 / 0002-9378 (90) -v.
6. Оуэн Дж., Альберт П.С., Бак Луи Г.М. и др. Современная диаграмма объема околоплодных вод для Соединенных Штатов: исследования роста плода NICHD — одиночные. Am J Obstet Gynecol . 2019; 221 (1): 67.e1-.e12. DOI: 10.1016 / j.ajog.2019.02.030.
7. Peixoto AB, Caldas TM, Martins WP, Da Silva Costa F, Araujo Junior E.Безусловные справочные значения для измерения индекса околоплодных вод между 26 и 41 неделями при беременности с низким риском. J Matern Fetal Neonatal Med . 2016; 29 (20): 3243–3248. DOI: 10.3109 / 14767058.2015.1123246.
8. Чемберлен П.Ф., Мэннинг Ф.А., Моррисон И., Харман С.Р., Ланге И.Р. Ультразвуковая оценка объема околоплодных вод. I. Связь маргинального и уменьшенного объемов околоплодных вод с перинатальным исходом. Am J Obstet Gynecol . 1984. 150 (3): 245–249.DOI: 10,1016 / s0002-9378 (84)-4.
9. фон Эльм Э., Альтман Д.Г., Эггер М., Покок С.Дж., Готше П.С., Ванденбрук Дж. П. Заявление об усилении отчетности по обсервационным исследованиям в эпидемиологии (STROBE): руководство по отчетности по обсервационным исследованиям. Ланцет . 2007. 370 (9596): 1453–1457. DOI: 10.1016 / s0140-6736 (07) 61602-х.
10. Набхан А.Ф., Абдельмула Ю.А. Индекс околоплодных вод в сравнении с одним самым глубоким вертикальным карманом в качестве скринингового теста для предотвращения неблагоприятного исхода беременности. Кокрановская база данных Syst Rev . 2008; (3): Cd006593. DOI: 10.1002 / 14651858.CD006593.pub2.
11. Кель С., Шелкле А., Томас А. и др. Один самый глубокий вертикальный карман или индекс околоплодных вод в качестве оценочного теста для прогнозирования неблагоприятного исхода беременности (исследование SAFE): многоцентровое открытое рандомизированное контролируемое исследование. Ультразвуковой акушерский гинеколь . 2016; 47 (6): 674–679. DOI: 10.1002 / uog.14924.
12. Розати П., Гуарилья Л., Кавальер А.Ф. и др. Сравнение индекса околоплодных вод и метода одного самого глубокого вертикального кармана для прогнозирования неблагоприятного исхода при длительной беременности. Дж Пренат Мед . 2015; 9 (1-2): 12-15. DOI: 10.11138 / jpm / 2015.9.1.012.
13. Хьюз Д.С., Маганн Е.Ф., Уиттингтон-младший, Вендель М.П., Сандлин А.Т., Ounpraseuth ST. Точность ультразвуковой оценки объема околоплодных вод (индекс околоплодных вод и единственный самый глубокий карман) для определения фактических низких, нормальных и высоких объемов околоплодных вод, определяемых с помощью квантильной регрессии. J Ультразвук Med . 2020; 39 (2): 373–378. DOI: 10.1002 / jum.15116.
14. Helwig JT, Parer JT, Kilpatrick SJ, Laros RK.Кислотно-основное состояние пуповинной крови: что в норме? Am J Obstet Gynecol . 1996. 174 (6): 1807–12; обсуждение 12–4. DOI: 10,1016 / s0002-9378 (96) 70214-4.
15. Маганн Э. Ф., Доэрти Д. А., Лютгендорф М. А., Маган М. И., Чаухан С. П., Моррисон Дж. Послеродовые исходы беременностей высокого риска, осложненных олиго- и многоводием: проспективное лонгитюдное исследование. J Obstet Gynaecol Res . 2010. 36 (2): 268–277. DOI: 10.1111 / j.1447-0756.2009.01145.x.
16. Моррис Р.К., Меллер С.Х., Тамблин Дж. И др.Ассоциация и прогнозирование измерений околоплодных вод для неблагоприятного исхода беременности: систематический обзор и метаанализ. БЖОГ . 2014. 121 (6): 686–699. DOI: 10.1111 / 1471-0528.12589.
17. Маганн Э. Ф., Нолан Т. Э., Хесс Л. В., Мартин Р. В., Уитворт Н. С., Моррисон Дж. Измерение объема околоплодных вод: точность методов ультразвукового исследования. Am J Obstet Gynecol . 1992. 167 (6): 1533–1537. DOI: 10.1016 / 0002-9378 (92) 91734-р.
18. Криспин Э., Березовский А., Чен Р. и др.Обновление номограмм индекса околоплодных вод по перинатальному исходу. J Matern Fetal Neonatal Med . 2020; 33 (1): 113–119. DOI: 10.1080 / 14767058.2018.1487936.
19. Мадендаг Й., Мадендаг И.С., Сахин Э., Айдин Э., Сахин М.Э., Акмаз Г. Насколько хорошо популярные ультразвуковые методы в действительности оценивают объем околоплодных вод и диагностируют маловодие? Ультразвук Q . 2019; 35 (1): 35–38. DOI: 10.1097 / ruq.0000000000000408.
20. Маганн Э. Ф., Чаухан С. П., Доэрти Д. А., Баррилло П. С., Мартин Дж. Н., Моррисон Дж. К..Предсказуемость внутриродовых и неонатальных исходов с помощью распределения объема околоплодных вод: переоценка с использованием индекса околоплодных вод, одного самого глубокого кармана и объема околоплодных вод, определяемого красителем. Am J Obstet Gynecol . 2003. 188 (6): 1523–7; обсуждение 7–8. DOI: 10.1067 / моб.2003.381.
21. Отт WJ. Переоценка взаимосвязи между объемом околоплодных вод и перинатальным исходом. Am J Obstet Gynecol . 2005; 192 (6): 1803–1809; обсуждение 9. doi: 10.1016 / j.айог.2004.12.062.
22. Мусави А.С., Хашеми Н., Кашанян М., Шейхансари Н., Бордбар А., Параши С. Сравнение исходов PPROM у матери и новорожденного при индексе околоплодных вод (AFI) более и менее 5 см. J Obstet Gynaecol . 2018; 38 (5): 611–615. DOI: 10.1080 / 01443615.2017.1394280.
23. Соуза А.С., Патриота А.Ф., Герра Г.В., Мело BC. Оценка перинатальных исходов у беременных с преждевременным разрывом плодных оболочек. Бюстгальтеры Rev Assoc Med .2016; 62 (3): 269–275. DOI: 10.1590 / 1806-9282.62.03.269.
Диагностическая ПЗУ — акушерская проблема
Введение
Преждевременный разрыв плодных оболочек (PROM) — серьезный осложняющий фактор в современной акушерской практике.
Амниотическая оболочка защищает плод, а неповрежденные, здоровые плодные оболочки способствуют оптимальному исходу беременности. Биохимические изменения, которые происходят естественным образом во время или непосредственно перед родами, снижают целостность и эластичность плодных оболочек, делая их уязвимыми для разрыва и тем самым способствуя началу родов.
После разрыва будущая мать подвергается риску родов независимо от гестационного возраста и имеет повышенный риск развития инфекции. PROM определяется как спонтанный разрыв плодных оболочек до начала реальных сокращений матки, и точный диагноз имеет решающее значение для своевременного и надлежащего вмешательства.
В Великобритании преждевременный преждевременный разрыв плодных оболочек (PPROM) осложняет только два процента беременностей, но связан с 40% преждевременных родов и может привести к значительной неонатальной заболеваемости и смертности.PPROM связан с тремя причинами неонатальной смерти: недоношенность, сепсис и гипоплазия легких, а также существуют риски для матери, связанные с хориоамнионитом. 1 Своевременная и точная диагностика позволяет проводить вмешательства в зависимости от возраста гестации, чтобы оптимизировать перинатальные исходы и минимизировать риск потенциальных осложнений как для матери, так и для плода.
Эта статья призвана предоставить обзор различных диагностических вариантов, доступных клиницистам, и их сравнительную надежность в обеспечении точного диагноза разрыва плодных оболочек (ROM).Мы признательны доктору Россу Маккуиви, доктору медицины, за его клинический вклад.
Стандартные клинические оценки
Наиболее часто используемой традиционной диагностикой PROM является исследование стерильного зеркала (SSE).
Объединение
Зеркало используется для визуального определения наличия пула околоплодных вод в заднем своде влагалища, который с большой вероятностью указывает на амниоррексис (разрыв мембраны). Эффективность этого метода снижается в тех случаях, когда утечка околоплодных вод невелика, а наличие вагинальных инфекций, таких как цервицит или вагинит, может привести к большому количеству ложноположительных диагнозов.
Нитразин
Тест на нитразин / pH требует использования тампона для сбора цервиковагинального секрета. Нитразиновая бумага используется только для подтверждения изменения уровня pH цервиковагинального секрета в естественной кислой среде влагалища и связана с высоким уровнем ложноположительных результатов, связанных с цервицитом, вагинитом, щелочной мочой и загрязнением кровью, спермой или антисептиком. агенты. 2 В результате чувствительность теста на нитразин составляет 90-97%, а специфичность — 16-70%. 3
Фернинг
Тест на папоротник требует сбора цервиковагинального секрета, который затем сушат и исследуют под микроскопом. Наличие околоплодных вод определяется по появлению характерного кристаллического узора. Были зарегистрированы ложные срабатывания по отпечаткам пальцев и загрязнению кровью, спермой или цервикальной слизью. Сообщается, что чувствительность теста на папоротник составляет 51% для рожениц, а специфичность — 70%. 3
УЗИ
Хотя одно только УЗИ не является диагностическим, его можно использовать для подтверждения диагноза, так как маловодие (низкий уровень околоплодных вод) в сочетании с характерным анамнезом очень наводит на мысль о ROM.Ультразвук, однако, не может обнаружить небольшое уменьшение амниотической жидкости, и заметное снижение уровней может быть результатом других клинических факторов, таких как тяжелая маточно-плацентарная недостаточность.
Тест с амнио-красителем
Когда-то считавшийся золотым стандартом диагностики ROM, тест с амнио-красителем требует инвазивного амниоцентеза и инъекции синего красителя в околоплодные воды. ROM подтверждается помещением тампона во влагалище и осмотром тампона на наличие синего красителя.Факторы риска включают инфекцию, выкидыш, разрыв плодных оболочек, спазмы и вагинальное кровотечение, а в современной медицинской практике тест с амнио-красителем редко используется.
Последствия ложных срабатываний и ложных отрицаний
Ложные срабатывания возникают, когда методика диагностики указывает ROM, когда мембраны будущей матери фактически не повреждены. Чем ниже специфичность используемого диагностического метода, тем выше вероятность ложных срабатываний.Традиционные методы обнаружения ROM имеют высокий уровень ложноположительных и ложноотрицательных результатов в результате их неспособности отличить околоплодные воды от других возможных мешающих компонентов, таких как кровь, моча, сперма, вагинальная слизь и инфекция.
Хотя ложноположительные результаты не ставят под угрозу безопасность будущей матери или плода, они могут привести к тому, что будущая мать будет без необходимости допущена для наблюдения. Помимо возможных финансовых последствий для NHS и неудобства приема пациента, ложные срабатывания могут повлиять на психологическое благополучие будущей матери.
Ложноотрицательные результаты возникают, когда методология диагностики не может обнаружить ROM, когда мембраны будущей матери действительно разорвались. Чем ниже чувствительность используемого диагностического метода, тем выше вероятность ложноотрицательных результатов. Ложноотрицательные результаты клинически представляют собой гораздо более серьезную проблему, чем ложноположительные результаты, поскольку они могут привести к неспособности принять соответствующие меры для минимизации потенциальных факторов риска как для будущей матери, так и для плода.
Очевидно, что диагностическая точность имеет решающее значение при определении своевременных и подходящих вмешательств с учетом гестационного возраста.Традиционные диагностические методологии могут привести к ошибочному диагнозу, поскольку они осложняются факторами, помимо простого присутствия или отсутствия околоплодных вод в своде влагалища, что привело к значительным различиям в сообщаемой эффективности традиционных методологий с точки зрения чувствительности и специфичности.
— технологические достижения в обнаружении ROM
Внедрение неинвазивных иммуноаналитических тестов предоставило клиницистам новый метод диагностики ROM, а сравнительные исследования с традиционными методологиями подтвердили, что иммуноферментные тесты обеспечивают большую диагностическую точность. 4 В иммуноферментных тестах используется технология бокового потока для определения присутствия белков, которые распознаются как присутствующие в больших количествах в околоплодных водах, и предназначены для быстрой диагностики в месте оказания медицинской помощи.
Иммуноферментные тесты, такие как AmniSure и Actim PROM, используют один белковый маркер и моноклональные антитела для обнаружения ROM. AmniSure определяет присутствие плацентарного альфа-микроглобулина-1 (PAMG-1), в то время как Actim PROM обнаруживает плацентарный белок 12 (PP12), иначе известный как белок-1, связывающий инсулиноподобный фактор роста (IGFBP-1).Оба белка хорошо описаны в литературе как отличные маркеры для обнаружения ROM. ПАМГ-1 присутствует в большом количестве в околоплодных водах (2000-25000 нг / мл), в то время как его концентрации в цервиковагинальном секрете при отсутствии разрыва плодных оболочек в 1000-10 000 раз ниже (0,05-0,2 нг / мл). 5 Концентрация IGFBP-1 еще более высока в околоплодных водах (10500-35000 нг / мл), в то время как концентрация в цервиковагинальном секрете при отсутствии разрыва плодных оболочек чрезвычайно низка.Кроме того, концентрация IGFBP-1 в сыворотке крови матери в 100-1000 раз ниже. 6,7
Согласно отчетам AmniSure чувствительность и специфичность колеблются между 93–99% и 69–99% соответственно. 2,4,5,8 Чувствительность и специфичность Actim PROM колеблются в пределах 74-97% .4 Chen и Dudenhausen (2008) пришли к выводу в сравнительном исследовании AmniSure и Actim PROM, что тест PAMG-1 (AmniSure), по-видимому, помог быть более чувствительным иммуноферментным тестом по сравнению с тестом IGFBP-1 (Actim PROM). 9 Тагор и Квек (2010), однако, в более позднем исследовании не обнаружили значительной статистической разницы в соответствующей чувствительности PAMG-1 и IGFBP-1.6 ROM Plus, нового теста на разрыв плодных мембран, который теперь доступен в Великобритании. уникальна тем, что обнаруживает два белковых маркера: PP12 и альфа-фетопротеин (AFP). Утилита PP12, также известного как IGFBP-1, как привлекательный маркер для ПЗУ, была описана выше. Хотя PP12 является хорошим маркером ROM для всего диапазона гестационного возраста, уровень AFP увеличивается с приближением беременности, достигая пика в конце второго триместра / в начале третьего триместра.Концентрация АФП в околоплодных водах составляет 2800-26000 нг / мл. 10 При использовании AFP Kishida et al (1996) сообщили о чувствительности 97,9% и специфичности 97,8% при диагностике PROM у пациентов на сроке от 11 до 40 недель беременности. 11 Несколько других показали, что AFP является отличным маркером для обнаружения PPROM, где точная диагностика наиболее важна. 12,13
ROM Plus также уникален тем, что использует подход комбинации моноклональных и поликлональных антител.Моноклональные антитела объединяются только с одним аминокислотным эпитопом, тогда как поликлональные антитела объединяются с несколькими эпитопами. Белки разрушаются (денатурируются) со временем, и моноклональные антитела не распознают денатурированные белки. Следовательно, поликлональный подход со временем улучшает чувствительность теста, в то время как один только моноклональный подход может не обнаружить ROM.
В многоцентровом проспективном наблюдательном исследовании было показано, что ROM Plus имеет чувствительность 99,5% и специфичность 90.7%. 14 У недоношенных пациентов, у которых диагноз наиболее важен для своевременного и надлежащего вмешательства, чувствительность и специфичность оказались 100%.
Проведение иммуноанализа
Тесты иммуноанализа представляют собой удобную альтернативу традиционным методикам диагностики и просты в использовании и чтении.
Из влагалища берут мазок, смешивают с буферным раствором и наносят на тест-полоску. В зависимости от используемого теста результаты можно прочитать в течение 5–20 минут.
Заключение
Было замечено, что традиционные методы обнаружения ROM имеют высокий уровень ложноположительных и ложноотрицательных результатов в результате их неспособности отличить околоплодные воды от других возможных мешающих компонентов, таких как кровь, моча, сперма, вагинальная слизь и инфекции. Определение наличия или отсутствия околоплодных вод в значительной степени субъективно и может привести к неправильному вмешательству.
Ложноотрицательные результаты являются клинически гораздо более серьезной проблемой, чем ложноположительные результаты, поскольку они могут привести к неспособности принять соответствующие меры для минимизации потенциальных факторов риска как для будущей матери, так и для плода.
Очевидно, что диагностическая точность имеет решающее значение для определения своевременных и подходящих вмешательств с учетом гестационного возраста, и этот обзор предполагает, что повышенная чувствительность и специфичность технологии иммуноанализа позволяет более уверенно диагностировать ROM, чем традиционные диагностические методологии.
Ссылки
- RCOG, 2006 (незначительное изменение, октябрь 2010 г.). Рекомендация Green-top № 44: преждевременный разрыв плодных оболочек перед родами. Лондон: Королевский колледж акушеров и гинекологов.
- Ли, С.Э., Парк, Дж. С., Норвиц, Э. Р., Ким, К. В., Парк, Х.С. и Джун, Дж. К. (2007). Измерение плацентарного альфа-микроглобулина-1 в цервиковагинальных выделениях для диагностики разрыва мембран. Obstet Gynecol, 109, стр. 634-640.
- Мид, П. (1980). Ведение пациента с преждевременным разрывом мембраны. Clin Perinatol, 7: 243-255.
- Caughey, A.B., Робинсон, JN, и Norwitz, E.R., (2008). Современная диагностика и лечение преждевременного разрыва мембран.Rev Obstet Gynecol, 1 (1), стр. 11-22.
- Пхупонг В. и Сонтирати В. (2012). Плацентарный экспресс-иммуноанализ альфа-микроглобулина-1 для выявления преждевременного разрыва плодных оболочек. J. Obstet Gynaecol Res, 38 (1), стр.226-230.
- Тагор С. и Квек К. (2010). Сравнительный анализ белка-1, связывающего инсулиноподобный фактор роста (IGFBP-1), плацентарного альфа-микроглобулина-1 (PAMG-1) и нитразинового теста для диагностики преждевременного разрыва плодных оболочек у беременных. J. Perinat Med., 38, стр. 609-612.
- Рутанен, Э.М., Пеконен, Ф., Карккайнен, Т. (1993). Измерение белка-1, связывающего инсулиноподобный фактор роста, в цервикальном / вагинальном секрете: сравнение с мембранным иммуноанализом ROM-check при диагностике разрыва плодных оболочек. Clin Chim Acta, 214 (1), стр.73-81.
- Ли, С.М., Ли, Дж., Сеонг, Х.С., Ли, С.Е., Пак, Дж. С., Ромеро, Р. и Юн, Б.Х., (2009). Клиническое значение положительного теста AmnisureTM у женщин с доношенными родами с интактными плодными оболочками. J Matern Fetal Neonatal Med, 22 (4), стр.305-310.
- Chen, F.C. и Dudenhausen, J.W., (2008). Сравнение двух экспресс-тестов на основе IGFBP-1 и PAMG-1 для обнаружения околоплодных вод. Am J Perinatol, 25 (4), стр. 243-246.
- Сеппала, М., Руослахти, Э., (1972). Альфа-фетопротеин в околоплодных водах: показатель гестационного возраста. Am J Obstet Gynecol, 114, стр. 595-8.
- Кишида, Т., Ямада, Х., Негиси, Х., Сагава, Т., Макинода, С., Фудзимото, С., (1996). Диагностика преждевременного разрыва плодных оболочек у недоношенных пациентов с использованием улучшенного набора AFP: сравнение с ROM-check и / или нитразиновым тестом.Euro J Obstet Gynecol Reprod Bio, 69 (2), ноябрь, стр. 77-82.
- Рочельсон Б.Л., Ричардсон Д.А., Макри Дж.Н. (1983). Экспресс-тест — возможное применение при диагностике преждевременного разрыва плодных оболочек. Obstet Gynecol, 62 (4), стр. 414-8.
- Ямада, Х., Кишида, Т., Негиси, Х., Сагава, Т., Ямагути, М., Сато, К., Накамура, И., Сато, Х., Сакаи, К., Ямагути, Т. , Фудзимото, С. (1997). Сравнение улучшенного набора AFP с методом внутриамниотической инъекции красителя PSP в сомнительных случаях преждевременного преждевременного разрыва плодных оболочек, J Obstet Gynaecol Res, 23 (3), стр.307-311.
- Томазино, Т., Леви, К., Дрейпер, М., Нойберт, Г. (2012). Диагностика разрыва мембран с использованием комбинированного моноклонального / поликлонального иммунологического обнаружения белков. (На рассмотрении).







 + Leptotrichia spp. + Fusobacterium spp.
+ Leptotrichia spp. + Fusobacterium spp.  + Corynebacterium spp .
+ Corynebacterium spp .
 (%)
(%)