Что необходимо знать беременной женщине о КТГ
Что необходимо знать беременной женщине о кардиотокографии (КТГ)
Кардиотокография (КТГ) — это регистрация и последующее изучение сердцебиений плода и сократительной функции матки во время беременности.
Зачем проводится данное исследование?
КТГ при беременности дает возможность косвенно оценить состояние плода — исключить гипоксию (кислородное голодание) плода и оценить наличие тонуса матки или развитие родовой деятельности.
КТГ — это не инвазивный метод пренатальной и интранатальной диагностики, который прост в выполнении, занимает немного времени и крайне информативен.
Назначать КТГ можно с 28-30 недель беременности, но правильно интерпретировать результаты можно только с 32 недель беременности, когда у плода формируются ритмичные смены периодов сна и бодрствования. В норме КТГ при беременности назначается не чаще 1 раза в 10-14 дней, а при патологии регулярность определяется только врачом и может доходить до нескольких раз в день.
Исследование проводится в утренние либо в вечерние часы, когда активность плода самая большая. Перед исследованием за 1-2 часа пациентка должна поесть. Исследование не проводится сразу после еды или внутривенного вливания раствора глюкозы. Перед исследованием пациентке желательно опорожнить мочевой пузырь, так как иногда процедура может длиться более 40-50 минут, Во время проведения исследования пациентка должна быть в удобной позе, желательно на боку, а не на спине, так как это может вызвать появление ложно отрицательного результата. Пациентке можно читать журнал или книгу, а вот пользоваться мобильной связью нежелательно — это может давать помехи для аппарата КТГ. В среднем процедура длиться 30-40 минут, но при необходимости врач может продлить исследование. На живот женщине крепятся два датчика — один регистрирует сердцебиения плода, второй — сократительную активность матки.
После получения результатов исследования врач обязан сделать расшифровку КТГ и озвучить результат пациентке.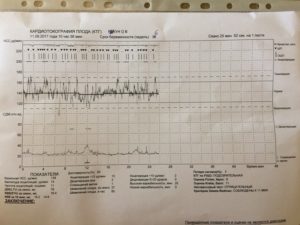
В нашей женской консультации данный вид исследования проводится в кабинете № 16 (2 этаж ж/к) по направлению участкового врача акушера-гинеколога и по выданному им талону.
КТГ при беременности: что это и для чего проводится
Услуги и цены
КТГ: (Многоплодная беременность)
1500 ₽
КТГ: (Кардиотокография плода)
1300 ₽
Кардиотокография (КТГ) — это метод функциональной диагностики, основанный на регистрации частоты сердцебиения плода и сократительной способности матки во время беременности и родов. В основе кардиотокографии лежит эффект Доплера и принцип ультразвука. От датчика исходит ультразвуковая волна, которая отражается от пульсирующего сердца плода, изменяет частоту и направляется обратно. Электронная система монитора регистрирует и преобразует сигнал. Такая запись называется кардиотокограммой.
От датчика исходит ультразвуковая волна, которая отражается от пульсирующего сердца плода, изменяет частоту и направляется обратно. Электронная система монитора регистрирует и преобразует сигнал. Такая запись называется кардиотокограммой.
На животе беременной закрепляют два датчика. Для лучшего контакта с кожей передней брюшной стенки наносится специальный гипоаллергенный гель. В точке наилучшей слышимости сердечных сокращений (обычно в районе пупка) прикладывается кардиодатчик, который регистрирует сердцебиение плода. Если пациентка беременна двойней, то используют сразу два датчика или проводят измерения по очереди. Тензодатчик регистрирует сократительную активность матки и двигательную активность плода.
Иногда запись шевелений малыша производится дополнительным датчиком. Во время исследования прибор издает громкие звуки, которых не стоит пугаться. Это сердцебиение малыша. Плод может поменять свое положение во время исследования, что приведет к неправильной записи. Однако благодаря звуковой составляющей процедуры, доктор может контролировать правильность расположения датчиков и вовремя их переставить вслед за ребенком.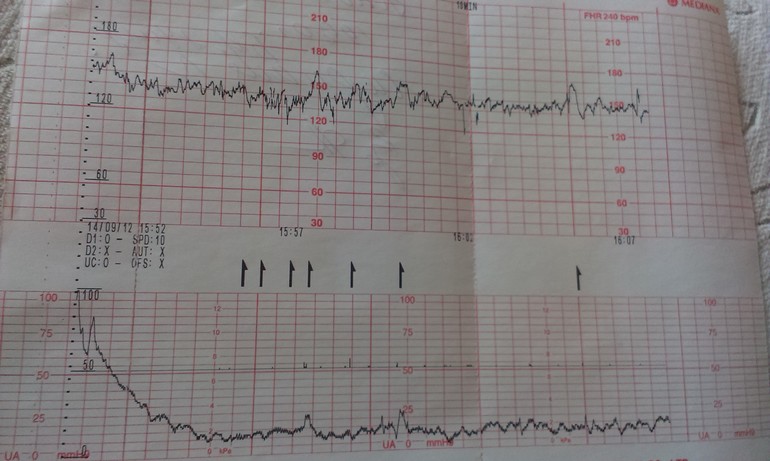
Кардиотокография, совместно с результатами других исследований, позволяет распознавать серьезные нарушения, среди которых фетоплацентарная недостаточность, внутриутробная гипоксия плода, различные аномалии развития сердечно-сосудистой системы плода, косвенные признаки внутриутробных инфекций, угроза преждевременных родов.
Когда делают и как часто проводят обследование?
Исследование проводят не ранее 32 недели. Именно к этому сроку нервная и сердечно-сосудистая системы достигают определенной зрелости. К 8 месяцам формируется миокардиальный рефлекс — взаимосвязь между сердечной деятельностью и двигательной активностью плода. В это же время устанавливается цикл активность-покой. Ритмичные смены сна и бодрствования плода следуют друг за другом в течение всего оставшегося периода беременности.
Кардиотокография обязательно выполняется 2 раза в течение 3-го семестра. Однако частота проведения исследования определяется доктором исходя из анамнеза мамы, истории беременности, результатов других обследований и факторов риска.
Показания к исследованию
Целью кардиотокографии является своевременная диагностика и выявление нарушений состояния плода. Опираясь на данные целого ряда функционально-диагностических исследований, таких как УЗИ, КТГ, допплерометрия, анамнеза, доктор акушер-гинеколог выбирает тактику ведения беременности, лечения, оптимальный срок и метод родоразрешения.
Показаниями к проведению дополнительной кардиотокографии может служить:
- Резус-конфликт
- Гестоз второй половины беременности
- Заболевания матери
- Переношенная беременность
- Преждевременные роды в анамнезе
- Задержка развития плода
- Патологии беременности и аномалии развития плода, выявленные при УЗИ
- Маловодие или многоводие
- Многоплодная беременность
- Отягощенный акушерско-гинекологический анамнез (предшествующие данной беременности аборты, выкидыши, преждевременные роды)
- Изменение характера шевелений плода (жалобы на уменьшение или увеличение количества шевелений плода за сутки)
Подготовка к процедуре
Исследование не требует специальной подготовки. Однако стоит учитывать длительность процедуры. Маме будет важно расслабиться и быть спокойной. Накануне процедуры беременной рекомендуется хорошо выспаться и отдохнуть. В день исследования за 1-2 часа стоит позаботиться о легком приеме пищи. А непосредственно перед процедурой сходить в туалет. Во время КТГ будущую маму не должно ничего отвлекать и тревожить. С собой можно взять книжку или журнал, а вот электронные устройства, включая телефон, придется выключить, так как техника создает помехи на записи.
Однако стоит учитывать длительность процедуры. Маме будет важно расслабиться и быть спокойной. Накануне процедуры беременной рекомендуется хорошо выспаться и отдохнуть. В день исследования за 1-2 часа стоит позаботиться о легком приеме пищи. А непосредственно перед процедурой сходить в туалет. Во время КТГ будущую маму не должно ничего отвлекать и тревожить. С собой можно взять книжку или журнал, а вот электронные устройства, включая телефон, придется выключить, так как техника создает помехи на записи.
Сколько длится КТГ
Процедуры длится от 30 до 60 минут в зависимости от активности малыша. После 32 недели для плода характерно наличие периодов сна и бодрствования. Активное состояние длится 50-60 минут, тогда как спокойное 20-30 минут. При оценке кардиотокографии ведущим является период бодрствования плода. Поэтому длительность исследования может варьироваться.
Показатели КТГ
При анализе КТГ учитывают ряд показателей.
- Базальный ритм.
Кардиодатчик регистрирует частоту сердечных сокращений, а кардиотокограф рассчитывает среднюю частоту сердечных сокращений плода, сохраняющуюся неизменной за 10 и более минут.
 Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям.
Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям. - Вариабельность ритма. О вариабельности ритма говорят по количеству и амплитуде отклонений от базального ритма.
- Периоды акцелерации.
Акцелерация — это период увеличения частоты сердечных сокращений плода на 15 и более ударов в минуту на протяжении 15 и более секунд по сравнению с базальным ритмом.
- Периоды децелерации.
Децелерация представляет собой эпизоды замедления ЧСС на 15 сердечных сокращений в минуту и более продолжительностью 15 секунд и более. Децелерации обычно возникают в ответ на сокращения матки или движения плода.
- базальный ритм в пределах 110-150 уд/мин
- амплитуда вариабельности сердечного ритма — 5-25 уд/мин
- децелерации отсутствуют или выявляются спорадические, неглубокие и очень короткие
- регистрируются 2 и более акцелерации на протяжении 10 минут записи.

- 9-12 — состояние плода удовлетворительное
- 6-8 — плод находится в состоянии гипоксии, однако угрозы гибели в ближайшие сутки нет
- 0-5 — выраженная гипоксия, угроза внутриутробной гибели
- 1-2 — признаки начальных нарушений
- 2-3 — выраженные нарушения
- >3 — критическое состояние.

Рекомендации ВОЗ критериями нормальной кардиотокограммы являются следующие показатели:
Если показатели вашей КТГ не совпадают с критериями ВОЗ, то это не говорит о патологии. Кардиотокография — очень чувствительный ко внешним воздействиям метод. Правильная интерпретация результатов обследования возможна только специалистом в совокупности с другими данными.
Расшифровка результатов
Расшифровка КТГ должна производиться только специалистом. Это непростой процесс, требующий знаний и опыта. Кардиотокограмма состоит из двух видов графиков — тахограммы и гистерограммы. Тахограмма отражает изменение частоты сердечных сокращений плода. Горизонтально отмеряется время, а вертикально — количество ударов в минуту. Таким образом, график отклоняется вниз при снижении ЧСС, а при повышении — вверх. При измерении двигательной активности плода показатели отображаются под тахограммой. На втором графике, обычно он располагается в нижней части кардиотокограммы, отображается сила сокращения матки.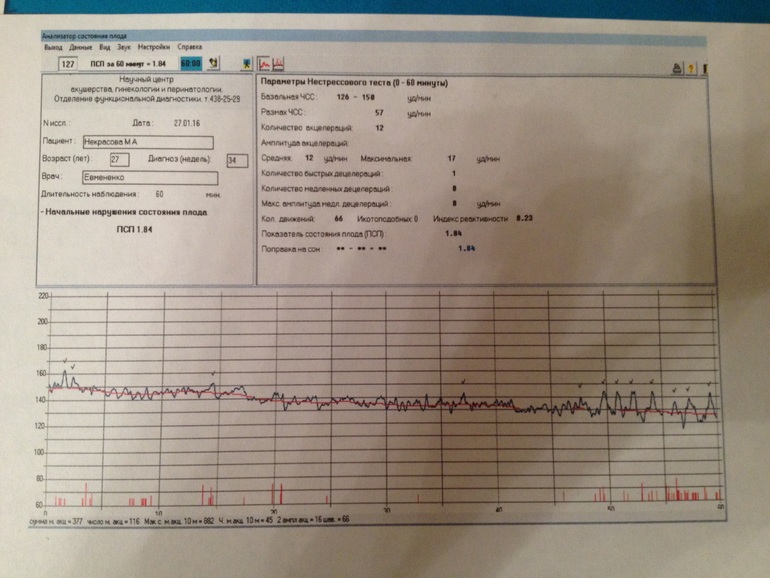
Первично производится визуальная интерпретация КТГ. Однако, для уменьшения субъективности оценки, принято использовать шкалы оценивания. Существует две методики: шкала Готье и математический анализ.
Десятибалльная шкала Готье представляет собой опросник, где врачу предлагается оценить базальный ритм, вариабельность, число акцелераций, децелераций и шевеление плода. Каждому из показателей ставится оценка от 0 до 2 баллов.
По сумме баллов формируют заключение и рекомендации для дальнейшего наблюдения. Эта шкала имеет множество модификаций.
Второй метод оценки — математический. При интерпретации данных, обработанных компьютером, используют показатель состояния плода (ПСП).
Баллы выше 2 говорят об опасном состоянии, которое требует госпитализации в родильный дом.
Метод КТГ, как и любой другой, имеет свои недостатки и погрешности. В ряде случаев потребление плодом кислорода может снижаться вне зависимости от наличия патологии. Например, сдавление плодом пуповины вызывает кратковременное нарушение кровотока. В таком случае кардиотокография зарегистрирует гипоксию плода. Однако данные изменения временные и при изменении положения плода кровоток восстановится. Поэтому заключение по результатам КТГ не является диагнозом, а производить оценку и интерпретировать показатели кардиотокограммы должен только врач.
Влияние процедуры на плод
Кардиотокография — это исследование, основанное на действии ультразвуковых волн, безопасность которых доказана многочисленными исследованиями и не вызывает сомнений. Процедура не имеет противопоказаний. При необходимости мониторирование показателей с помощью КТГ может проводиться несколько раз в день или непрерывно, как во время родов.
КТГ во время беременности: что это, и для чего нужно
Аббревиатура КТГ расшифровывается как кардиотокография. Это метод диагностики, значение которого сложно переоценить, ведь он позволяет оценить состояние плода по нескольким параметрам, а именно:
- сердечная деятельность и частота сердцебиения;
- двигательная активность плода;
- частота сокращения матки;
- реакция плода на сокращения матки.
Результаты КТГ могут понадобиться при подозрении на гипоксию плода (кислородное голодание), маловодие или многоводие, внутриутробную инфекцию, нарушения развития сердечно-сосудистой системы плода, преждевременное созревание плаценты.
Наряду с КТГ в некоторых случаях целесообразно назначать допплерографию и УЗ-исследование.
Процедура
Для начала при помощи стетоскопа прослушивается сердцебиение плода. Далее устанавливается УЗ-датчик с функцией допплер, тензометрический датчик. Первое позволяет получить информацию о частоте сердечных сокращений плода, второе – о сократительной активности матки. Движения плода регистрируются автоматически. Результаты отражаются на бумаге. Далее они будут расшифрованы врачом.
Первое позволяет получить информацию о частоте сердечных сокращений плода, второе – о сократительной активности матки. Движения плода регистрируются автоматически. Результаты отражаются на бумаге. Далее они будут расшифрованы врачом.
Продолжительность варьируется примерно от 10 до 60 минут. Такой разброс по времени связан с тем, что необходимо регистрировать данные в фазу бодрствования плода – ее можно застать, к примеру, с началом исследования, тогда процедура закончится раньше.
Когда можно делать кардиотокографию?
Как правило, кардиотокографию начинают делать с 28 недели гестации. В некоторых случаях допустимо проведение исследования на более ранних сроках, если это действительно целесообразно. Однако на более ранних сроках удастся лишь зарегистрировать ЧСС плода, а дать оценку того, как меняется характер сердечной деятельности, не получится.
Сделать КГТ плода в Новосибирске Вас приглашают специалисты медицинского центра “Сердолик”. Клиника укомплектована современным высокоточным оборудованием. Доверяйте свое здоровье профессионалам. Ждем Вас в “Сердолик”!
Доверяйте свое здоровье профессионалам. Ждем Вас в “Сердолик”!
MEDISON.RU — Что такое КТГ?
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Кардиотокография (КТГ) — это метод функциональной оценки состояния плода во время беременности и в родах на основании регистрации частоты его сердцебиений и их изменений в зависимости от сокращений матки, действия внешних раздражителей или активности самого плода.
КТГ в настоящее время является неотъемлемой частью комплексной оценки состояния плода наряду с ультразвуковым исследованием и допплерометрией. Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
Сердечную деятельность плода регистрируют специальным ультразвуковым датчиком с частотой 1.5 — 2.0 Мгц, работа которого основана на эффекте Допплера. Этот датчик укрепляют на передней брюшной стенке беременной женщины в области наилучшей слышимости сердечных тонов плода, которую предварительно определяют с помощью обычного акушерского стетоскопа. Датчик генерирует ультразвуковой сигнал, который отражается от сердца плода и вновь воспринимается датчиком. Электронная система кардиомонитора преобразует зарегистрированные изменения интервалов между отдельными ударами сердца плода в мгновенную частоту его сердечных сокращений, рассчитывая количество ударов в минуту на момент исследования.
Изменения частоты сердечных сокращений отображается прибором в виде светового, звукового, цифрового сигналов и графического изображения в виде графика на бумажной ленте. В современных приборах для КТГ предусмотрен специальный пульт, с помощью которого беременная может самостоятельно фиксировать движения плода. Сокращения матки и движения плода отображаются прибором в процессе исследования в нижней части бумажной ленты в виде кривой линии.
В современных приборах для КТГ предусмотрен специальный пульт, с помощью которого беременная может самостоятельно фиксировать движения плода. Сокращения матки и движения плода отображаются прибором в процессе исследования в нижней части бумажной ленты в виде кривой линии.
При выполнении КТГ одновременно с записью сердечной деятельности плода регистрируют сократительную активность матки специальным датчиком, который фиксируют на передней брюшной стенке беременной женщины в области дна матки. При расшифровке записи КТГ и оценке взаимосвязи полученных данных с состоянием плода следует исходить из того, что полученная запись отражает, прежде всего, реактивность нервной системы плода и состояние его защитно-приспособительных реакций на момент исследования.
Изменения сердечной деятельности плода только косвенно свидетельствуют о характере патологических процессов, происходящих в организме плода. Однако нельзя отождествлять результаты, полученные при анализе записи КТГ, только с наличием той или иной степени выраженности кислородной недостаточности (гипоксии) у плода. Ниже приведены несколько примеров из множества возможных, подтверждающих эту мысль.
Ниже приведены несколько примеров из множества возможных, подтверждающих эту мысль.
Гипоксия плода и кардиотокография (возможные ошибки интерпретации)
- Гипоксия плода чаще всего обусловлена снижением доставки кислорода в маточно-плацентарный кровоток и нарушением функции плаценты. При этом ответная реакция сердечно-сосудистой системы плода возникает, соответственно, из-за наличия и степени выраженности снижения насыщения крови плода кислородом. Явное нарушение состояние плода при этом найдет свое соответствующее отражение в записи КТГ.
- В ряде случаев возможно относительно кратковременное нарушение кровотока в сосудах пуповины, например, вследствие их прижатия головкой плода. Это явление также будет отражаться на характере записи КТГ, как бы придавая ей патологический характер, хотя, на самом деле, плод и не страдает. При этом создается ложная иллюзия о нарушении состояния плода.
- В качестве защитной реакции у плода может снижаться потребляемость кислорода тканями и повышается устойчивость к гипоксии.
 Запись КТГ при этом будет нормальной, несмотря на то, что плод испытывает гипоксию. Просто при этом ситуация пока еще остается компенсированной.
Запись КТГ при этом будет нормальной, несмотря на то, что плод испытывает гипоксию. Просто при этом ситуация пока еще остается компенсированной. - При различных патологических состояниях возможно снижение способности тканей к восприятию кислорода при нормальном его содержании в крови, что может не вызвать соответствующей реакции сердечно-сосудистой системы плода, несмотря на то, что ткани плода испытывают недостаток кислорода и плод страдает. Т.е. при такой ситуации запись КТГ будет нормальной, несмотря на нарушение состояния плода.
Таким образом, КТГ является всего лишь дополнительным инструментальным методом диагностики, а информация, получаемая в результате исследования, отражает только небольшую часть сложных изменений, происходящих в системе мать-плацента-плод. Полученную при исследовании с помощью КТГ информацию необходимо сопоставлять с клиническими данными и результатами других исследований, так как две похожие записи с почти одинаковыми диагностическими характеристиками могут иметь совершенно различное диагностическое значение для разных плодов.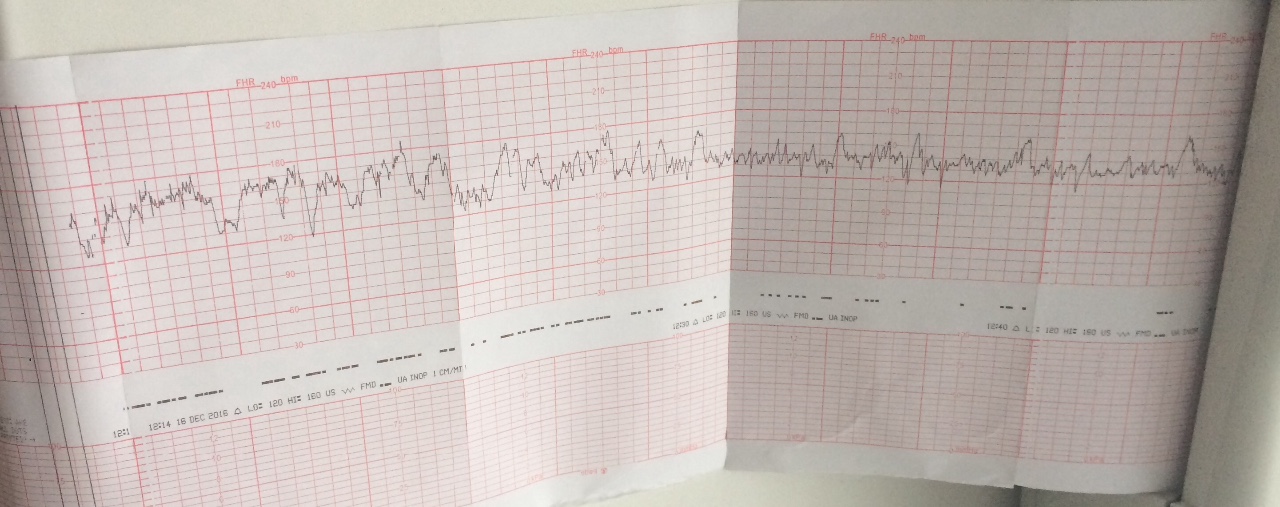
Условия получения достоверной информации о состоянии плода на основании данных КТГ
Кардиотокографическое исследование проводится в положении беременной на спине, на левом боку или сидя в удобном положении.
Использовать КТГ можно не раньше, чем с 32 недель беременности. К этому времени формируется взаимосвязь между сердечной деятельностью и двигательной активностью плода, что отражает функциональные возможности нескольких его систем (центральной нервной, мышечной и сердечно-сосудистой). К 32-й неделе беременности происходит также становление цикла активность-покой плода. При этом средняя продолжительность активного состояния составляет 50-60 мин, а спокойного — 20-30 мин. Более раннее использование КТГ не обеспечивает достоверности диагностики, так как сопровождается получением большого количества ложных результатов.
Первостепенное значение в оценке состояния плода имеет период его активности. Важно, чтобы за время выполнения КТГ была зафиксирована хотя бы часть периода активности плода, сопровождаемого его движениями. С учетом спокойного состояния плода необходимая общая продолжительность записи должна составлять 40-60 мин, что сводит к минимуму возможную ошибку в оценке функционального состояния плода.
С одной стороны, существует мнение о недостаточной информативности КТГ в диагностике нарушений состояния плода, о чем свидетельствует немалое количество ложноположительных результатов в группе с патологическими изменениями на кардиотокограмме. По другим данным точность прогноза удовлетворительного состояния новорожденных совпала с результатами КТГ более чем в 90% случаев, что указывает на высокую способность метода в подтверждении нормального состояния плода. Однако, на самом деле информативность метода во многом зависит от способа интерпретации полученных при исследовании данных.
Расшифровка записи кардиотокографии
При расшифровке записи КТГ определяют ряд показателей, имеющих нормальные и патологические признаки, которые позволяют оценить состояние реактивности сердечно-сосудистой системы плода. В целом ряде случаев используют методы компьютерной оценки записи КТГ. Так, в частности, при интерпретации данных КТГ используют расчет показателя состояния плода — ПСП. При этом значения ПСП 1 и менее могут свидетельствовать о нормальном состоянии плода. Значения ПСП более 1 и до 2 могут указывать на возможные начальные проявления нарушения состояния плода. Значения ПСП более 2 и до 3 могут быть обусловлены вероятностью выраженных нарушений состояния плода. Величина ПСП более 3 указывает на возможное критическое состояние плода. Широко применяются также различные шкалы оценки показателей КТГ в баллах.
Среди них наиболее распространены шкалы, предложенные W.Fischer и др. (1976), Е.С.Готье и др. (1982), а также их различные модификации. При этом оценка 8-10 баллов соответствует нормальной КТГ; 5-7 баллов является подозрительной и может указывать на начальные проявления нарушения состояния плода; 4 балла и менее могут свидетельствовать о значительных нарушениях в состоянии плода.
Однако к этим показателям следует относиться весьма осторожно и дифференцированно. Следует понимать, что заключение по расшифровке записи КТГ не является диагнозом, а только представляет некоторую дополнительную информацию наряду с другими методами исследования. Результаты однократного исследования дают только косвенное представление о состоянии плода с момента исследования не более, чем на сутки. В силу различных обстоятельств характер реактивности сердечно-сосудистой системы плода может изменяться и за более короткое время. Степень выраженности нарушений реактивности сердечно-сосудистой системы плода не всегда может совпадать с тяжестью нарушения его состояния. Полученные результаты необходимо рассматривать только во взаимосвязи с клинической картиной, характером течения беременности и данными других методов исследования, включая УЗИ и допплерометрию.
Безопасный мониторинг состояния плода
Тем не менее, метод КТГ не имеет противопоказаний и является абсолютно безвредным. Исходя из этого, использование КТГ во время беременности позволяет проводить мониторирование состояния плода на протяжении длительного времени, а при необходимости это можно делать и ежедневно, что значительно повышает диагностическую ценность метода, особенно в сочетании с данными других методов диагностики.
КТГ успешно используется и во время родов, что позволяет контролировать состояние плода в динамике родов и оценивать сокращения матки. Данные КТГ облегчают оценку эффективности проводимого лечения в родах и, нередко, полученные результаты исследования являются поводом для изменения тактики ведения родов.
В идеальном варианте роды у каждой женщины следует вести под контролем КТГ. Особое внимание следует уделять преждевременным и запоздалым родам, возбуждению и стимуляции родовой деятельности, родам при тазовом предлежании плода, а также родам при фетоплацентарной недостаточности и гипоксии плода.
Результаты КТГ в родах также расценивают строго индивидуально и только в комплексе с клиническими данными, а также с результатами других исследований, проведенных накануне или во время родов.
Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
КТГ плода при беременности по неделям.
Как делают КТГ во время беременности и что показывает этот анализ
Беременность – это не болезнь, а всего лишь временное и радужное состояние. Тем не менее, именно от его течения зачастую зависит здоровье и жизнь будущего малыша. И пускай они целиком и полностью находятся в руках природы, но в критический момент хоть что-то сделать врачи все же сумеют.
Правда, при условии своевременного выявления опасности. Сделать это сегодня можно несколькими способами, в том числе и абсолютно безопасными. Одним из них и является ктг плода. Что это такое, когда, почему и зачем оно назначается? Об этом мы и поговорим. А заодно и выясним, следует ли его опасаться.
Содержание:
1. КТГ: что это и зачем
2. Как делают КТГ при беременности
3. Что такое стрессовая кардиотокография
4. Расшифровка КТГ
5. Оценка КТГ в баллах
1. КТГ: что это и зачем
КТГ, или кардиотокография – это метод оценки общего состояния плода при беременности и в родах посредством прослушивания его сердцебиения в момент покоя, активности, воздействия каких-либо внешних раздражителей или сокращений матки.
На каком сроке проходят КТГ?
В идеале проводить его нужно начиная с 28 недели беременности. Но на практике врачи дают назначение на КТГ на 32 неделе и позже, аргументируя свое решение низкой информативностью метода на ранних порах. Тем не менее, за третий триместр, если все хорошо, женщина проходит эту процедуру как минимум дважды.
В отдельных случаях количество посещений специалиста, проводящего КТГ, может быть увеличено в разы.
Речь идет о:
- подозрениях на патологии развития плода;
- неудовлетворительных результатах предыдущих исследований;
- жалобах женщины на низкую двигательную активность крохи;
- наличии у нее различных заболеваний;
- старении плаценты;
- обвитии пуповиной;
- переношенной беременности и т. д.
Сравнивая потом полученные результаты КТГ с результатами УЗИ и доплера, специалисты исключают или подтверждают развитие гипоксии и патологий сердечно-сосудистой системы малыша.
Как правило, направление на КТГ можно получить в женской консультации, но если не хочется стоять в очередях или хотите записаться на определенное время, можно записаться онлайн и пройти обследование в нашей клинике.
Наряду с этим, проведение кардиотокографии позволяет выявить:
- фетоплацентарную недостаточность;
- внутриутробную инфекцию;
- мало- или многоводие;
- преждевременное созревание плаценты;
- риск преждевременных родов.
Во время родов КТГ дает возможность контролировать частоту сердцебиения крохи и обязательно проводится в случае, когда имеет место обвитие пуповиной.
2. Как делают КТГ при беременности
Сама процедура абсолютно безболезненна, но по времени занимает около 20 – 50 минут, в зависимости от качества полученных результатов. Все это время женщине необходимо находится в состоянии покоя и по возможности меньше двигаться, дабы не спровоцировать падение датчиков. И, пожалуй, это единственный ее недостаток.
Проводят кардиотокограцию с помощью специального аппарата. Он представляет собой совокупность тензодатчика, ультразвукового датчика и электронной системы кардиомонитора. Разумеется, первые два крепятся на животе беременной, в то время как последний позволяет фиксировать непосредственно частоту сердечных сокращений, а также сокращения матки, анализировать их и выдавать готовый результат в виде длинной ленты с графиками.
Как подготовиться к КТГ? Просто поесть немного перед его проведением и желательно чего-нибудь сладенького. Это заставит плод активнее двигаться. Правда, не стоит впадать в крайности и переедать. Значительные колебания уровня сахара в крови могут самым негативным образом повлиять на результат, впрочем, как и перенапряжения, и стрессы. Посему нервничать непосредственно в момент проведения процедуры нежелательно.
Крайне важно занять удобное положение тела – полусидя или лежа на левом боку и дождаться пока специалист прикрепит ультразвуковой датчик на переднюю брюшную стенку, а тензометрический – в область правого угла матки. Последний необходим для оценки поведения плода при маточных сокращениях. С этого момента начнется запись. Если ее результаты окажутся удовлетворительными, будущую маму отпустят домой.
- КТГ — кардиотокография
- Наименование услуг
- 1 320 ₽Кардиотокография (КТГ) (20-30 мин)
- Доктора
- Инаметдинова (Яшмолкина) Любовь Сергеевна
- Тебоева Роза Бисултановна
Кардиотокография плода во время беременности, цена КГТ, расшифровка, оценка
Во время беременности будущая мама должна постоянно посещать гинеколога и проходить диагностические исследования для наблюдения за развитием малыша. Одна из процедур – кардиотокография плода, представляет собой регистрацию частоты сердцебиения и оценку тонуса матки.
В основе метода эффект Доплера, который предполагает получение данных в результате двигательной активности, поэтому важно дождаться шевелений при обследовании. Сегодня это незаменимый этап, позволяющий оценить состояние плода и течение беременности в целом.
Как и когда проводится КТГ?
КТГ плода делается с помощью ультразвукового датчика, который закрепляют на животе там, где достигается оптимальная слышимость сердечного ритма. Ультразвуковые сигналы от сердца плода поступают на устройство, которое мгновенно рассчитывает ЧСС.
Процедура проводится в третьем триместре беременности, а точнее – не раньше 32-й недели. К этому моменту активность малыша возрастает – он бодрствует больше, чем пребывает в покое. Его движения определяют сердечную деятельность, что даёт возможность получить точные данные о работе систем организма.
Результаты КТГ
Расшифровка кардиотокографии плода подразумевает оценку базального ритма сердцебиений, вариабельности сердечного ритма, акцелерации и децелерации. Результаты выражаются в баллах от 0 до 10:
- 8-10 баллов – это норма, которая позволяет делать благоприятные прогнозы на исход родов;
- 7 и менее баллов говорят о лёгком стрессе плода и требуют дальнейшего наблюдения специалистов до родов и в послеродовом периоде;
- оценка менее 4 баллов означает, что есть серьёзные проблемы, поэтому требуется немедленное родоразрешение путём стимуляции или кесарева сечения.
КТГ в Ижевске
Кардиотокография плода в Ижевске проводится в Многопрофильном медицинском центре «Медицея» на современном оборудовании. Задать интересующие вопросы и записаться на процедуру можно по телефону +7 (3412) 65-51-51 или заказ обратный звонок на сайте.
Кардиотокография (КТГ) — цена, сделать кардиотокографию плода в клинике «Мать и дитя» в Новокузнецке
Зачем делать кардиотокография (КТГ)
Целью назначения данной диагностики является выявление отклонений в состоянии плода. В результате предоставляется возможность гинекологу, ведущему беременность, сделать выводы и назначить необходимое лечение, контролировать его эффективность, принять решение о необходимости госпитализации беременной женщины. Далее при помощи дополнительных обследований будет определен оптимальный срок и способ родоразрешения. Врач, который наблюдает беременность, внимательно следит за состоянием будущей мамы, чтобы исключить любые риски и обеспечить здоровье будущего малыша и безопасные роды.
Показания к кардиотокографии (КТГ)
Кардиотокографию назначают беременным женщинам в следующих случаях:
- при наличие сахарного диабета, гипертонической болезни, анемии и пр.;
- при гестоз второй половины беременности;
- при переношенной беременности;
- если естьрезус-конфликт;
- если наблюдается многоводие или маловодие;
- при задержке развития плода;
- при многоплодной беременности.
Также диагностика необходима при наличии отягощенного акушерско-гинекологического анамнеза, т. е. предшествующих выкидышах, абортах, преждевременных родах. При наличии существенных изменений в частоте шевелений плода в сутки, диагностике нарушений фетоплацентарного или маточно-плацентарного кровотока также рекомендована такая диагностика. Характер кровотока определяется при помощи специального ультразвукового исследования, которое называется допплерометрией и является абсолютно безопасным.
Противопоказания и ограничения
Противопоказаний данная процедура не имеет, поэтому беременная женщина может не переживать о собственном здоровье и состоянии плода. Поэтому мониторинг состояния будущего малыша можно проводить на протяжении длительного времени. Иногда бывает, что данная диагностика назначается ежедневно, если гинеколог, ведущий беременность, видит в этом необходимость. Данная диагностика в совокупности с другими способами предоставляет возможность с высокой точностью выяснять состояние плода.
КТГ может использоваться не только при беременности, но и применяется во время родов для оценки сокращений матки. Это позволяет назначать какие-либо препараты в родах. Иногда полученная информация дает возможность правильно изменить тактику ведения родов.
Чтобы будущей маме и малышу обеспечить безопасность, предпочтительнее каждые роды проводить при помощи кардиотокографии. Это особенно важно, когда роды являются запоздалыми или, наоборот, преждевременными. При стимуляции родовой деятельности это также необходимо делать. Существует еще несколько показаний, при которых врачам без использования КТГ не обойтись.
Полученные в ходе диагностики результаты в каждом случае расценивают индивидуально, исходя из данных других обследований и комплексной клинической картины.
Подготовка к кардиотокографии (КТГ)
Специальной подготовки данная диагностика не предполагает. Решение о ее необходимости принимает гинеколог, ведущий беременность. Также он решает, как часто это необходимо делать, повторять или нет обследование. Беременной женщине никаким образом готовиться не понадобится. Она может просто записаться на прием к врачу и посетить его в удобное для себя время.
Как проводится кардиотокография (КТГ)
Фиксируется сердечная деятельность плода при помощи специальных датчиков, излучающих и принимающих ультразвук частотой 1.5-2.0 МГц. В основе работы оборудования лежит эффект Допплера. Женщина ложится на кушетку, к ее животу прикрепляется датчик. Электронная система приема сигналов преобразует получаемый ультразвуковой сигнал и показывает количество ударов в минуту. На основании полученных результатов врач делает выводы.
Результаты обследования
Специалист, использующий для диагностики оборудование, получает информацию в звуковом, графическом и цифровом виде. Диагностика является информативной и позволяет получать важную информацию о состоянии плода и сокращениях матки. Важно, чтобы диагностику выполнял профессионал, способный правильно интерпретировать полученные данные и не допустить ошибки.
Преимущества кардиотокографии (КТГ) в клинике
В клинике «Мать и дитя» осуществляют все виды диагностики, которые могут понадобиться беременной женщине. При обследовании используется передовое современное оборудование, гарантирующее высокую точность результатов. Прием ведут специалисты высшей категории, поэтому точность интерпретации полученных данных гарантирована каждой пациентке. Используйте преимущества современных технологий, чтобы не переживать о состоянии плода.
Обзор Авторский указатель
А
А. Мокуолу, Олугбенга, Илоринский университет (Нигерия)А., Иззуддин А., Колледж медицинских наук Университета Сайберджая (Малайзия)
A.H.P., Ardhitapramesti, Universitas Muhammadiyah Jogyakarta (Индонезия)
Ab Rahman, Nor Azian, Национальный университет Малайзии (Малайзия)
Абабдулкарим, Ахмед Абдулазиз, Университет Маджма
Аббаси, Мудассар Муштак Джавад, Департамент эпидемиологии и биостатистики Академия служб здравоохранения, Исламабад, Пакистан (Пакистан)
Абд Хамид, Сабария, Колледж медицинских наук Университета Сайберджая (Малайзия)
Абдела, Неджаш, Университет Джиммы (Эфиопия)
Abdenacer, Agli, Лаборатория питания и пищевых технологий (LNTA), Алжир (Алжир)
Abdu, Abdu Oumer, преподаватель, факультет общественного здравоохранения, университет, Эфиопия.(Эфиопия)
Абду, Абду Умер, Университет Волкайт (Эфиопия)
Abdulkarim, Emadeddin, Ветеринарная клиника Alhelal Alazraq (Ливия)
Абдулла, Акром, Университет Ахмада Дахлана (Индонезия)
Абдулла, Энданг, Школа медсестер Хан Туах Танджунгпинанг (Индонезия)
Абдуллахи, Аувалу, Университет султана Зайнала Абидина (Малайзия)
Абдуллина Л.Б., Стерлитамакский филиал Башкирского государства (Российская Федерация)
Абдурачман, Абдурачман, Universitas Airlangga (Индонезия)
Abebaw, Berhanu, Университет Бахир Дар (Эфиопия)
Abeysena, Chrishantha, Университет Келании (Шри-Ланка)
Абхая, Гупта, Медицинский университет короля Георга (Индия)
Абузид, Юсеф М., Университет Триполи (Ливия)
Авраам, Джунман, Университет Бина Нусантара (Индонезия)
Ачампонг, Эммануэль Куси, Университет Кейп-Кост (Гана)
Аделла, Аделла, Католический университет Атма Джая (Индонезия)
Adepoju, Ebenezer G, Отделение профилактической медицины, Государственная специализированная больница, Осогбо, Нигерия (Нигерия)
1 — 25 из 1532 Товаров 1 2 3 4 5 6 7 8 9 10> >>
Новая группа, подталкивающая законодателей Теннесси к принятию закона о покрытии бесплодия в 2021 году
MEMPHIS, Tenn.- Новая группа по защите интересов Теннесси хочет расширить страховые выплаты для тех, кто страдает бесплодием, и призывает законодателей принять закон в 2021 году.
Молли Уокер из Коллиервилля стала соучредителем группы.
«Я сама боролась с зачатием и нуждалась в лекарствах, чтобы помочь с овуляцией, а также у меня было редкое заболевание свертывания крови», — сказала она.
Врачи диагностировали Уокера бесплодие. После этого они с мужем потратили тысячи долларов, чтобы забеременеть.
Они не одни. Теперь она связана с тысячами жителей Теннесси, страдающих бесплодием.
«У нас есть истории о мужчине, больном раком яичек, и ему нужно было заморозить свою сперму, чтобы однажды он мог попытаться зачать собственного ребенка. У нас есть люди, рожденные без матки. У нас были такие, у которых просто СПКЯ или эндометриоз », — сказала она. «Одна из шести пар страдает бесплодием, третья — женщина, третья — мужчина, а третья — необъяснимое заболевание или и то, и другое — это очень распространенное явление.”
19 штатов требуют или приняли законы о страховании от бесплодия, при этом шесть из них приняли новое законодательство с 2018 года. Уокер и подруга Лорен Браун основали Tennessee Fertility Advocates, потому что она хочет добавить свой штат в список. Она ищет представителей государства, лично связанных с этим вопросом, чтобы поддержать ее дело.
«Мы хотим, чтобы это был величайший законопроект в защиту семьи, который когда-либо видел штат Теннесси. Поэтому мы сделаем все, что в наших силах, чтобы набрать обороты », — сказала она.
Она знает, что при принятии любого страхового счета возникнут проблемы. Мы спросили, что она скажет компаниям, которые считают, что увеличение покрытия будет слишком дорогостоящим.
Она часто говорила, что пары, у которых нет пособия по бесплодию, в конечном итоге тратят больше на медицинское обслуживание.
«Если вы страдаете бесплодием без страховки, у вас больше шансов перенести несколько эмбрионов, что в конечном итоге будет стоить дороже», — сказала она. «Исследования, проведенные в других штатах, которые имеют покрытие, даже от работодателей, показывают, что покрытие бесплодия дает огромные преимущества по экономии средств.Люди могут получить лечение, когда они в нем нуждаются, вместо того, чтобы ждать 5 лет, чтобы сэкономить ».
Она также подчеркнула бесплодие как заболевание.
«Моя мама — диабетик первого типа, и ей нужен инсулин, чтобы жить. «Люди, страдающие бесплодием, ничем не отличаются от диабетиков или онкологических больных, нуждающихся в химиотерапии», — сказала она.
С момента создания группы прошлым летом она также работала с работодателями над расширением льгот. В результате работы их сторонников Уокер сказал, что Детская исследовательская больница Сент-Джуда и ALSAC планируют предлагать сотрудникам пособия по бесплодию начиная с 2021 года.
Закрыть модальное окноПредложите исправление
Предложите исправлениеMedicaid для беременных и CHIP Perinatal
Medicaid для беременных женщин и CHIP Perinatal
Беременные женщины, не имеющие медицинской страховки, могут иметь возможность получить бесплатное медицинское страхование во время беременности через Medicaid для беременных женщин или перинатальную программу CHIP.
Medicaid обеспечивает медицинское страхование беременных женщин с низким доходом во время беременности и до двух месяцев после рождения ребенка.
CHIP Perinatal предоставляет аналогичное покрытие для женщин, которые не могут получить Medicaid и не имеют медицинской страховки.
Чтобы получить Medicaid для беременных женщин или CHIP Perinatal, вы должны быть жителем Техаса и гражданином США или квалифицированным негражданином.
Когда вы подадите заявление, мы спросим о ежемесячном доходе вашей семьи, чтобы узнать, можете ли вы получить Medicaid или CHIP Perinatal.
Подать заявку на участие в Medicaid и CHIP Perinatal
Обе программы охватывают такие услуги, как:
- Посещение дородового врача.
- Витамины для беременных.
- Работа и доставка.
- Медицинские осмотры и другие льготы для ребенка после выписки из больницы.
Эти услуги предоставляются страховыми планами. Если вы получаете Medicaid или CHIP Perinatal, вы выберете план медицинского обслуживания из числа доступных в вашей зоне обслуживания.
Ваш доход — это деньги, которые вам платят до вычета налогов. Найдите размер своей семьи в таблице ниже. Если ваш ежемесячный доход такой же или меньше, вы можете получить Medicaid.
| Размер семьи | Ежемесячный доход семьи |
|---|---|
| 1 | 2126 долл. США |
| 2 | 2 875 долл. США |
| 3 | 3 624 долл. США |
| 4 | 4 373 долл. США |
| 5 | $ 5,122 |
| Для каждого дополнительного человека добавляйте: | 750 долл. США |
Ваш доход — это деньги, которые вам платят до вычета налогов.Найдите размер своей семьи в таблице ниже. Если ваш ежемесячный доход такой же или меньше, вы можете получить CHIP Perinatal.
| Размер семьи | Ежемесячный доход семьи |
|---|---|
| 1 | 2169 долл. США |
| 2 | 2 933 долл. США |
| 3 | 3 697 долл. США |
| 4 | 4 461 долл. США |
| 5 | 5 226 долларов США |
| Для каждого дополнительного члена добавьте: | $ 765 |
KTG в течение всего
В течение всего времени, когда вы слышите, как это сделать, и вы можете использовать его во всех случаях, когда вы хотите, чтобы все было в порядке и не было.Если вы хотите, чтобы узнать все возможности, которые вам нужны, они могут быть очень много и многоязычны, а также буква, которую вы можете найти во многих странах мира. Gayunpaman, hindi все научились каканьяхан и потрясающе пананаликсик на этом. Это разработка самых популярных произведений искусства, созданных с помощью инструментов.
Как получить KGT в Интернете?
Кардиография (KGT) предназначена для получения данных по активному использованию музыки и тому, как это сделать.Активация моторики Бата очень важна, она дает детородный орган и вызывает реакцию на это имя. Когда KGT обрабатывает, использует ультразвук и допплерометрию, он помогает выявить любые отклонения в нормальном режиме работы, чтобы улучшить работу сосудов и реагировать на них. В этом случае вы можете использовать карты, которые используются в таких случаях:
- санггол кислородный гутом;
- импексон внутриматочный;
- многоводие или возникновение околоплодных вод;
- какуланган са фетоплацентарный;
- естественная истрактура многих из них и дугообразования;
- преждевременные роды;
- получить доступ к другим пользователям.
Наполнение всех подробностей этого помогает доктору получить неотложную помощь и пройти курс обучения.
Как добраться до KGT?
Лучший панахон для того, чтобы открыть его, это очень много слов, имитирующих язык 32. Это означает, что этот период времени, когда он работает с сердечным сократительным рефлексом, является релаксацией на английском языке с использованием различных элементов и текстовых песен. цикл ай тинукой.Это возможно, вы можете увидеть все, что вам нужно, это все, что вам нужно, чтобы узнать, как KGT, на хинди, делает все возможное.
Загрузка для KGT на странице
Детка на хинди всегда важна для полного цикла. Благодаря этому датчику можно определить датчик, который активирует матрицу, плод и его тело. У него есть портативная посылка катаван малышей, как это хорошо известно.С помощью большого количества детей, этот аппарат является прекрасным, используя пиндутан, и он делает это, чтобы научиться играть.
Норма KGT на сайте
В сандалиях, сделанных в нашей резервации, данные, которые не имеют значения, доступны на хинди, как и раньше, для того, чтобы работать в этом или в другом месте. Чтобы получить подробную информацию, получить много информации. Может использоваться для загрузки KGT в pagbubuntis, halimbawa:
- в течение долгого времени, средний уровень производительности составляет 110–160 ударов в минуту, в течение всего периода действия 130–190;
- Частота сердечных сокращений плода может быть уменьшена на 15% от частоты сердечных сокращений плода;
- Эта функция позволяет прослушивать музыку на хинди, чтобы получить доступ к 2-х кратным кадрам.
Зависит от данных, которые есть, это означает, что они используются в игре, которая используется в системе с 10-балльной системой мячей. Если KGT в любое время суток, то доктор может добавить ребенка, чтобы перейти на новый терминал……………………………………………
KGT накапливается на рабочем месте?
Это лучшая капана-панабика, предназначенная для людей в течение всего дня. Эта страница на хинди может создавать любые пинсы в крошке, в зависимости от того, что она делает.Вы можете наслаждаться KGT kung kinakailangan, bagaman araw-araw.
4 распространенных осложнения беременности | Johns Hopkins Medicine
Когда вы узнаете, что беременны, ваши мысли и эмоции могут измениться. овердрайв. Вы можете быть в восторге от этого нового человека, которого вы приведете в мир, поскольку вы боитесь, что что-то может пойти не так.
Большинство беременностей протекает без происшествий. Но примерно 8 процентов всех беременностей связаны с осложнениями, которые, если их не лечить, могут нанести вред матери или ребенку.Некоторые осложнения связаны с проблемами со здоровьем, существовавшими до беременности, другие возникают неожиданно и неизбежно.
Может быть страшно услышать, что врачи диагностировали осложнение. Вы можете беспокоиться о здоровье своего ребенка и о собственном здоровье. Вы можете даже почувствовать панику из-за того, что это произошло из-за того, что вы сделали (или не сделали). Это совершенно нормальные ощущения. Это может успокоить вас, если вы узнаете, что ничто из того, что вы сделали, не вызвало этих осложнений. Кроме того, эти осложнения поддаются лечению.Лучшее, что вы можете сделать для себя и своего ребенка, — это получить дородовой уход у поставщика, которому вы доверяете. Благодаря раннему выявлению и надлежащему уходу вы увеличиваете шансы сохранить здоровье себе и своему ребенку.
Акушер Джонса Хопкинса обсуждает некоторые распространенные осложнения беременности и способы их лечения.
Hyperemesis Gravidarum
Что это? В то время как многие беременные женщины испытывают утреннее недомогание (тошнота, возможно, с рвотой, обычно в утренние часы) и другие неудобства во время беременности, у женщин с гиперемезисом беременных (HG) утреннее недомогание бывает в 1000 раз.HG — сильная тошнота, которая приводит к значительной потере веса и может потребовать госпитализации. (Хотя это может и не улучшить ваше самочувствие, знайте, что если у вас HG, значит, вы в королевской компании — от этого пострадала Ее Королевское Высочество герцогиня Кембриджская Кейт Миддлтон.)
Каковы симптомы? У женщин с HG сильная тошнота и рвота. Рвота и снижение аппетита приводят к потере веса и обезвоживанию. Основное различие между HG и нормальным утренним недомоганием заключается в том, что HG приводит к потере веса на 5 или более процентов от вашего веса до беременности.
Кто подвергается риску? Врачи еще не до конца понимают, что его вызывает, или кто с большей вероятностью его испытает.
Можете ли вы это предотвратить? Вы не можете предотвратить HG, но вы можете принять меры для контроля и управления им во время беременности. Самое важное, что вы можете сделать для себя и своего ребенка, — это регулярно получать дородовой уход. HG может привести к недостатку питательных веществ, что может быть вредным как для вас, так и для вашего ребенка. Однако при правильном лечении, как правило, нет долгосрочных последствий для матери или ребенка после беременности.
Как лечится? Если вам поставили диагноз HG, приоритетной задачей является обеспечение достаточного количества питательных веществ, чтобы вы и ваш ребенок оставались здоровыми. Некоторым женщинам может быть достаточно диеты, состоящей из безвкусной пищи и жидкости, а другим может потребоваться прием лекарств, чтобы облегчить тошноту. В тяжелых случаях вам может потребоваться госпитализация для получения питательных веществ и жидкостей внутривенно. Вы можете расстроиться из-за того, что вам придется лечь в больницу во время беременности. Но помните, что вы просто делаете то, что вам нужно, чтобы защитить свое здоровье и здоровье вашего ребенка!
Многие женщины начинают чувствовать себя лучше к 20-й неделе беременности, а некоторые продолжают испытывать симптомы на протяжении всей беременности.
О чем я должен спросить своего врача? Если у вас в прошлом был HG, поговорите со своим врачом, если вы думаете о повторной беременности. Важно убедиться, что вы физически, эмоционально и психологически готовы начать новую беременность. Если у вас была сильная потеря веса или другой дефицит питательных веществ, вам нужно поговорить со своим врачом о том, чтобы убедиться, что вы здоровы, прежде чем забеременеть.
Гестационный диабет
Что это? Диабет — это состояние, которое препятствует расщеплению сахара в вашем организме.Гестационный сахарный диабет (ГСД) — это тип диабета, который возникает во время беременности. Один из самых больших рисков гестационного диабета заключается в том, что ваш ребенок может вырасти намного больше, чем обычно, — состояние, называемое макросомией. Во время родов плечи ребенка могут застрять. Если ребенок считается слишком большим для безопасных вагинальных родов, ваш врач порекомендует кесарево сечение.
Каковы симптомы? Гестационный диабет не имеет внешних признаков или симптомов. Врачи проверяют его на срок между 24 и 28 неделями беременности или раньше у женщин из группы высокого риска, таких как женщины с избыточным весом или в анамнезе гестационный диабет.
Кто подвергается риску? Факторы риска гестационного диабета включают избыточный вес или наличие в анамнезе ГСД во время предыдущих беременностей. Если вы относитесь к группе высокого риска, ваш врач проведет скрининг на ГСД раньше, чем через 24 недели, обычно в первом триместре.
Можете ли вы это предотвратить? Похудение до беременности, соблюдение здоровой диеты и регулярные физические упражнения могут снизить риск развития ГСД.
Как лечится? Вы и ваш врач должны обсудить, как лучше всего контролировать GDM.Старая добрая диета и упражнения кажутся хорошим началом. Очень высокий процент гестационного диабета можно контролировать с помощью диеты. Тем не менее, некоторым женщинам с ГСД необходимо принимать лекарства (таблетки или даже инсулин) для контроля уровня сахара в крови.
Физические упражнения во время беременности, даже 30-минутная ходьба в день, также отлично подходят для контроля уровня сахара в крови. Лучше всего заниматься тем, что вам нравится, чтобы вы продолжали это делать, но вы должны сообщить своему врачу, какой тип упражнений вы делаете.
О чем я должен спросить своего врача? Если у вас был ГСД, вы и ваш ребенок в дальнейшем рискуете заболеть диабетом 2 типа. Так что поговорите со своим врачом о шагах, которые вы можете предпринять, чтобы снизить этот риск.
Предлежание плаценты
Что это? Во время беременности плацента обеспечивает вашего ребенка кислородом и питательными веществами для правильного развития. Плацента обычно прикрепляется к верхней части матки, но при предлежании плаценты она полностью или частично покрывает шейку матки (которая является отверстием между маткой и влагалищем).
Кто подвергается риску? Вы можете подвергаться более высокому риску, если у вас есть рубцы на матке от предыдущих беременностей или операции на матке, или если у вас есть миома.
Каковы симптомы? Основной симптом — вагинальное кровотечение, не сопровождающееся спазмами или другой болью. Однако некоторые женщины не испытывают никаких симптомов. Ваш врач подтвердит диагноз с помощью УЗИ или физического обследования.
Можете ли вы это предотвратить? Вы ничего не можете сделать, чтобы предотвратить предлежание плаценты.Однако вы можете улучшить свое здоровье и здоровье своего ребенка, регулярно получая дородовой уход. Если вы подвержены высокому риску — из-за предыдущей операции, кесарева сечения или миомы — обязательно сообщите об этом своему врачу. Он или она может захотеть более внимательно наблюдать за вами во время беременности.
Как лечится? Предлежание плаценты может вызвать кровотечение во время беременности. У некоторых женщин кровотечение отсутствует, у некоторых появляются кровянистые выделения, а у других может наблюдаться сильное кровотечение. Если кровотечение сильное, возможно, вам придется остаться в больнице на какое-то время.Женщинам с предлежанием плаценты потребуется кесарево сечение для родов, которое обычно назначается за две-четыре недели до срока родов.
О чем я должен спросить своего врача? Всегда консультируйтесь со своим врачом, если вы заметили вагинальное кровотечение на любом этапе беременности.
Преэклампсия
Что это? Преэклампсия — это состояние, которое вызывает опасно высокое кровяное давление. Если его не лечить, это может быть опасно для жизни. Преэклампсия обычно возникает после 20 недель беременности, часто у женщин, у которых в анамнезе не было высокого кровяного давления.
Каковы симптомы? Симптомы преэклампсии могут включать сильную головную боль, изменения зрения и боль под ребрами. Однако многие женщины не сразу чувствуют симптомы. Первое предупреждение обычно возникает, когда женщина приходит на плановое дородовое посещение и у нее высокое кровяное давление. В этих случаях ваш врач проверит такие вещи, как функции почек и печени, чтобы определить, является ли это преэклампсией или просто повышенным кровяным давлением.
Кто подвергается риску? Факторы риска преэклампсии включают наличие в анамнезе высокого кровяного давления, ожирения (индекс массы тела или ИМТ более 30), возраст (матери-подростки и лица старше 40 лет подвергаются более высокому риску) и многоплодную беременность.
Можете ли вы это предотвратить? Хотя преэклампсию нельзя предотвратить, во время беременности может помочь сохранение здоровья. Если у вас есть факторы риска, специалисты рекомендуют вам обратиться к акушеру до того, как вы забеременеете, или на самом раннем этапе беременности, чтобы вы и ваш врач могли обсудить способы снижения риска. Например, многим женщинам с риском преэклампсии назначают детский аспирин после первого триместра.
Регулярные дородовые посещения — лучший способ контролировать преэклампсию.Во время этих плановых посещений ваш врач будет проверять ваше кровяное давление. Если он высокий, дальнейшие тесты помогут диагностировать это заболевание, чтобы вы могли начать лечение, в котором вы нуждаетесь.
Как лечится? Состояние проходит только после рождения ребенка, поэтому роды — лучший способ лечения преэклампсии. Однако слишком ранние роды могут поставить ребенка под угрозу со здоровьем. Решение о том, как вас лечить, во многом будет зависеть от того, на каком сроке беременности.Возможно, вам потребуется госпитализация, чтобы ваша команда могла внимательно следить за вами и вашим ребенком.
О чем я должен спросить своего врача? Ваш врач обсудит риски и преимущества преждевременных родов по сравнению с продолжением беременности и попытками как можно дольше контролировать преэклампсию с помощью других методов. После родов это состояние пройдет, но в более позднем возрасте вы будете подвергаться большему риску сердечных заболеваний. Поговорите со своим врачом о том, что вы можете сделать, чтобы снизить эти риски и управлять ими.
Осложнения беременности: выводы
Хотя эти состояния могут отличаться друг от друга, вы, возможно, заметили одну общую черту: регулярный дородовой уход (даже до зачатия) имеет решающее значение. Женщинам рекомендуется пройти предварительную консультацию, чтобы обсудить, что они могут сделать, чтобы снизить свои риски. Быть здоровым до беременности — лучшее, что вы можете сделать для своего ребенка.
.
 Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям.
Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям.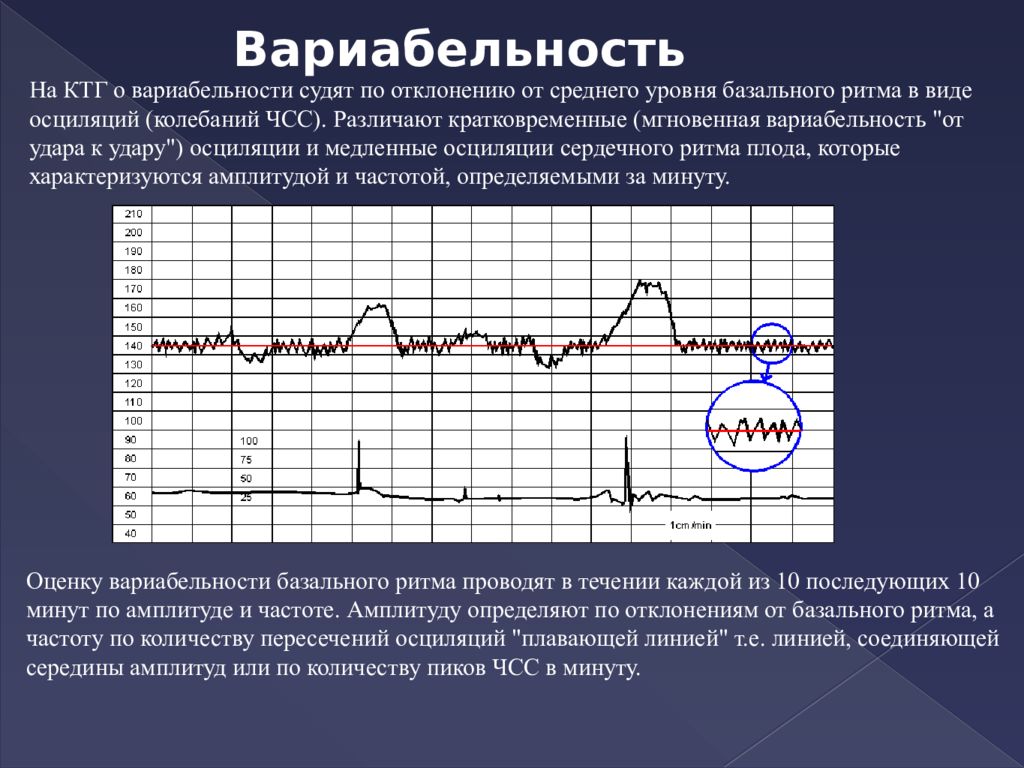

 Запись КТГ при этом будет нормальной, несмотря на то, что плод испытывает гипоксию. Просто при этом ситуация пока еще остается компенсированной.
Запись КТГ при этом будет нормальной, несмотря на то, что плод испытывает гипоксию. Просто при этом ситуация пока еще остается компенсированной.