Курантил 25 мг №120 драже
Инструкция по медицинскому применению
лекарственного средства
Курантил® N25
Торговое название
Курантил® N25
Международное непатентованное название
Дипиридамол
Лекарственная форма
Таблетки, покрытые пленочной оболочкой 25 мг
Состав
Одна таблетка содержит
активное вещество — дипиридамол 25 мг,
вспомогательные вещества:
состав ядра: крахмал кукурузный, лактозы моногидрат, натрия крахмала гликолят (тип А), желатин, кремния диоксид коллоидный безводный, магния стеарат;
состав оболочки: гипромеллоза, тальк, макрогол 6000, титана диоксид (Е 171), хинолиновый желтый (Е 104), эмульсия симетикона
Описание
Желтые круглые плоскоцилиндрические таблетки, покрытые пленочной оболочкой, имеющие почти плоскопараллельные поверхности
Фармакотерапевтическая группа
Антикоагулянты. Ингибиторы агрегации тромбоцитов, исключая гепарин. Дипиридамол.
Код АТХ В01АС07
Фармакологические свойства
Фармакокинетика
После перорального введения дипиридамол быстро всасывается в желудочно-кишечном тракте (большей частью — в желудке и частично — в тонкой кишке).
После перорального приема максимальная концентрация дипиридамола в плазме достигается через 1 час. Дипиридамол почти полностью связывается с белками плазмы. Он накапливается в сердце и в эритроцитах, а метаболизируется — в печени путем связывания с глюкуроновой кислотой. Период полувыведения составляет 20–30 минут. Выводится дипиридамол с желчью в виде моноглюкуронида.
Фармакодинамика
Курантил® N 25 оказывает тормозящее влияние на агрегацию тромбоцитов и улучшает микроциркуляцию. Препарат обладает мягким сосудорасширяющим действием.
Механизм, по которому дипиридамол оказывает ингибирующий эффект на агрегацию тромбоцитов, может быть обусловлен ингибированием поглощения аденозина (являющегося ингибитором реактивности тромбоцитов), ингибированием фосфодиэстеразы тромбоцитов или стимуляцией высвобождения простациклина (PGI2).
Дипиридамол тормозит поглощение аденозина эндотелиальными клетками, эритроцитами и тромбоцитами. Так, после применения дипиридамола, наблюдали повышенную концентрацию аденозина в крови, снижалась обеспечиваемая им агрегация тромбоцитов и тромбообразование. Кроме того, усиливался вазодилатирующий эффект аденозина.
Фермент фосфодиэстераза разрушает ингибирующий агрегацию циклический аденозинмонофосфат (ц-АМФ) в тромбоцитах. Дипиридамол ингибирует фосфодиэстеразу тромбоцитов, приводя к накоплению в них ц-АМФ.
Показания к применению
— лечение и профилактика нарушений мозгового кровообращения по ишемическому типу
— профилактика артериальных и венозных тромбозов, а также их осложнений
— профилактика тромбоэмболии после операции протезирования клапанов сердца
Способ применения и дозы
Если не предписано иное, то действуют следующие указания по дозировке:
Для уменьшения агрегации тромбоцитов рекомендуется прием 75–225 мг дипиридамола/сутки (3-9 таблеток Курантила® N 25, покрытых пленочной оболочкой), распределенных на несколько приемов. В тяжелых случаях доза может быть увеличена до 600 мг дипиридамола/сутки.
В тяжелых случаях доза может быть увеличена до 600 мг дипиридамола/сутки.
Для лечения и профилактики нарушений мозгового кровообращения рекомендуется прием 3 таблеток Курантила® N 25 3-6 раз в день (225–450 мг дипиридамола). Максимальная доза дипиридамола не должна превышать 450 мг/сутки (соответствует 18 таблеткам Курантила® N 25, покрытых пленочной оболочкой).
Терапию следует начинать с постепенно нарастающих доз, и таблетки, покрытые пленочной оболочкой, принимать натощак, не раскусывая и не разламывая их, а также запивая жидкостью.
Продолжительность лечения и дозу следует устанавливать в зависимости от индивидуальной потребности и переносимости.
Курантил® N 25 подходит для проведения длительного лечения.
Побочные действия
Побочные реакции, возникающие во время применения Курантил® N 25 в лечебных дозах, как правило слабые и преходящие
Иногда
— рвота, понос, тошнота
— головокружение, головная боль (включая головную боль сосудистого происхождения) и боли в мышцах (обычно эти побочные эффекты исчезают при более длительном применении Курантила® N 25)
Редко
— реакции повышенной чувствительности по типу быстро преходящей кожной сыпи и крапивницы
Единичные случаи
— увеличение склонности к кровотечениям во время или после хирургического вмешательства
— обострение ишемической болезни сердца
— стенокардия
— инфаркт миокарда
Частота неизвестна
— боли в эпигастрии
— сердцебиение, тахикардия, брадикардия, «приливы» крови к лицу, синдром коронарного обкрадывания (при использовании доз более 225 мг/сут).
— тромбоцитопения, изменение функциональных свойств тромбоцитов, повышение склонности к кровотечениям
— слабость, ощущение заложенности уха, шум в голове, артрит, ринит
— в результате возможного сосудорасширяющего действия, Курантил®N 25 в высоких дозах может вызвать гипотензию, чувство жара и тахикардию, особенно у пациентов, принимающих другие сосудистые препараты
— было показано, что дипиридамол может входить в состав камней желчного пузыря.
Противопоказания
— недавно перенесенный инфаркт миокарда
— нестабильная стенокардия
— распространенный стенозирующий атеросклероз коронарных артерий
— субаортальный стеноз
— декомпенсированная сердечная недостаточность
— артериальная гипотензия, коллапс
— тяжелые нарушения сердечного ритма
— геморрагические диатезы
— заболевания со склонностью к кровотечениям (язвенная болезнь желудка и 12-перстной кишки и др.)
— повышенная чувствительность к любому из компонентов препарата
— детский и подростковый возраст до 18 лет
— период лактации
Лекарственные взаимодействия
Ксантиновые производные (содержатся, например, в кофе и чае) могут ослаблять сосудорасширяющее действие Курантила® N 25.
Необходимо учитывать, что при одновременном применении Курантила® N 25 и антикоагулянтов или ацетилсалициловой кислоты или клопидогреля усиливаются антитромботические свойства последних. Если Курантил® N 25 применяется одновременно с ацетилсалициловой кислотой или антикоагулянтами, то необходимо учитывать информацию о риске и несовместимости данных лекарственных средств.
Дипиридамол может усиливать действие гипотензивных препаратов.
Дипиридамол может ослаблять холинергические свойства ингибиторов холинэстеразы.
Применение антацидов может снизить эффективность Курантила® N 25.
Β-лактамные антибиотики, тетрациклин и хлорамфеникол усиливают эффект дипиридамола.
Дипиридамол увеличивает концентрацию аденозина в плазме крови и усиливает его сосудорасширяющее действие. Если существует настоятельная необходимость в совместном применении с дипиридамолом, дозировка аденозина подлежит коррекции. Дипиридамол может также подавлять всасывание флударабина и снижать его эффективность.
Дипиридамол может вызвать незначительное увеличение всасывания дигоксина.
Особые указания
Беременность
Безопасность применения Курантил® N 25 при беременности не установлена в связи с этим препарат не следует применять во время беременности, особенно в первом триместре, за исключением случаев, когда ожидаемая польза для пациентки больше возможного риска для плода
Курантил® N25 содержит лактозу поэтому не рекомендуется пациентам с редкой наследственной непереносимостью галактозы, дефицитом лактазы или синдромом мальабсорбции глюкозы-галактозы.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
Даже при надлежащем применении Курантил® N 25 может косвенным образом влиять на способность к вождению транспортных средств и обслуживанию машин, поскольку в результате падения кровяного давления может наступить изменение реакции.
Передозировка
Симптомы: общая вазодилатация, сопровождающаяся гипотонией, жалобы, характерные для стенокардии, тахикардия, чувство жара, покраснение лица, слабость и головокружение, беспокойство.
Лечение: симптоматическая терапия при пероральной интоксикации:
— удаление токсина (промывание желудка, вызывание рвоты)
Дилатирующее действие Курантила® N 25 можно купировать медленным внутривенным введением аминофиллина (50-100 мг в течение 60 сек). Если после этого жалобы, связанные со стенокардией, сохраняются, то возможно применение нитроглицерина сублингвально.
Форма выпуска и упаковка
По 120 таблеток помещают во флаконы бесцветного стекла вместимостью 30 мл с полиэтиленовыми пробками.
По 1 флакону вместе с инструкцией по медицинскому применению на государственном и русском языках вкладывают в пачку из картона.
Условия хранения
Хранить при температуре не выше 25 °C.
Хранить в недоступном для детей месте!
Срок хранения
3 года
Не использовать по истечении срока годности.
Условия отпуска из аптек
По рецепту
Производитель
Берлин-Хеми АГ (Менарини Групп)
Глиникер Вег 125 D-12489 Берлин, Германия
Владелец регистрационного удостоверения
Берлин-Хеми АГ (Менарини Групп), Германия
Организация-упаковщик
Менарини — Фон Хейден ГмбХ, Германия
Адрес организации, принимающей на территории Республики Казахстан, претензии от потребителей по поводу качества продукции (товара):
Представительство АО «Берлин-Хеми АГ» в РК
Тел. : +7 727 2446183, 2446184, 2446185
: +7 727 2446183, 2446184, 2446185
Факс:+7 727 2446180
Адрес электронной почты: [email protected]
Vliyanie preparata «Kurantil» na sostoyanie vnutriplatsentarnogo krovotoka | Petrukhin
Плацентарная недостаточность (ПН) является одной из важнейших проблем современной перинатологии и акушерства, обусловливая высокий уровень абдоми нального родоразрешения, перинатальной смертности и младенческой заболеваемости. Частота ПН достаточно велика и варьирует от 3–4 до 46%, перинатальная смертность – от 24,2 до 177,4%, а заболеваемость достигает 700%. Ведущую роль в развитии и прогрессировании ПН играют нарушения маточно-плацентарной и плодово-плацентарной гемодинамики, проявляющиеся, в свою очередь, нарушениями состояния роста и развития плода, в основе которых лежат нарушения транспортной, трофической, эндокринной и метаболической функций плаценты. Исходя из основных звеньев патогенеза ПН, основными направлениями для предупреждения ее развития и лечения являются воздействия, направленные на улучшение маточно-плацентарного кровообращения и микроциркуляции, нормализацию газообмена в системе мать–плацента–плод, улучшение метаболической функции плаценты, функции гормон-продуцирующих систем фетоплацентарного комплекса (ФПК) и ликвидацию гормонального дисбаланса в системе мать–плод.
 Приведенные данные позволяют предположить, что эффективность использования Курантила в виде монотерапии зависит от дозы препарата и значимые изменения в системе гемостаза и плацентарного кровотока наступают не ранее, чем через 4 нед от начала его приема.
Приведенные данные позволяют предположить, что эффективность использования Курантила в виде монотерапии зависит от дозы препарата и значимые изменения в системе гемостаза и плацентарного кровотока наступают не ранее, чем через 4 нед от начала его приема. Плацентарная недостаточность (ПН) является одной из важнейших проблем современной перинатологии и акушерства, обусловливая высокий уровень абдоми нального родоразрешения, перинатальной смертности и младенческой заболеваемости. Частота ПН достаточно велика и варьирует от 3–4 до 46%, перинатальная смертность – от 24,2 до 177,4%, а заболеваемость достигает 700% [4]. Ведущую роль в развитии и прогрессировании ПН играют нарушения маточно-плацентарной и плодово-плацентарной гемодинамики, проявляющиеся, в свою очередь, нарушениями состояния роста и развития плода, в основе которых лежат нарушения транспортной, трофической, эндокринной и метаболической функций плаценты. Исходя из основных звеньев патогенеза ПН, основными направлениями для предупреждения ее развития и лечения являются воздействия, направленные на улучшение маточно-плацентарного кровообращения и микроциркуляции, нормализацию газообмена в системе мать–плацента–плод, улучшение метаболической функции плаценты, функции гормон-продуцирующих систем фетоплацентарного комплекса (ФПК) и ликвидацию гормонального дисбаланса в системе мать–плод. Среди немногочисленных методов оценки состояния ФПК большое практическое значение в настоящее время имеет ультразвуковое исследование (УЗИ). На современном этапе развития эхографии с появлением трехмерной (3D) реконструкции цветного допплеровского картирования маточного и плацентарного кровотоков появилась возможность визуализации и оценки состояния внутрисосудистой сети плаценты [1, 5, 6]. К числу лекарственных средств, оказывающих воздействие на микроциркуляцию, относится Курантил (действующее вещество – дипиридамол), который оказывает «мягкий» и «управляемый» антиагрегантный эффект и не вызывает геморрагических осложнений [2].
Исходя из основных звеньев патогенеза ПН, основными направлениями для предупреждения ее развития и лечения являются воздействия, направленные на улучшение маточно-плацентарного кровообращения и микроциркуляции, нормализацию газообмена в системе мать–плацента–плод, улучшение метаболической функции плаценты, функции гормон-продуцирующих систем фетоплацентарного комплекса (ФПК) и ликвидацию гормонального дисбаланса в системе мать–плод. Среди немногочисленных методов оценки состояния ФПК большое практическое значение в настоящее время имеет ультразвуковое исследование (УЗИ). На современном этапе развития эхографии с появлением трехмерной (3D) реконструкции цветного допплеровского картирования маточного и плацентарного кровотоков появилась возможность визуализации и оценки состояния внутрисосудистой сети плаценты [1, 5, 6]. К числу лекарственных средств, оказывающих воздействие на микроциркуляцию, относится Курантил (действующее вещество – дипиридамол), который оказывает «мягкий» и «управляемый» антиагрегантный эффект и не вызывает геморрагических осложнений [2]. Он является не только антиагрегантом, но и ангиопротектором, значительно улучшает микроциркуляцию путем снижения тонуса артериол, уменьшения адгезии и агрегации тромбоцитов, деформируемости эритроцитов, способствует развитию коллатералей [3]. Кроме того, Курантил является одним из немногих антиагрегантов, допустимых к использованию на малых сроках беременности. Целью нашей работы явилась оценка эффективности терапии препарата Курантила при помощи 3D-исследования маточно-плацентарного кровотока у беременных с плацентарной недостаточностью. Материалы и методы Под нашим наблюдением находились 20 беременных женщин с ПН, признаками которой были высокие показатели резистентности сосудистого русла плаценты, пуповины плода, структурные изменения в плаценте в виде раннего старения и кальциноза. Беременные были разделены на две группы. В 1-ю группу вошли 10 беременных, которым проводили терапию курантилом в суточной дозировке 75 мг, во 2-ю группу – 10 пациенток, у которых доза Курантила составила 225 мг/сут.
Он является не только антиагрегантом, но и ангиопротектором, значительно улучшает микроциркуляцию путем снижения тонуса артериол, уменьшения адгезии и агрегации тромбоцитов, деформируемости эритроцитов, способствует развитию коллатералей [3]. Кроме того, Курантил является одним из немногих антиагрегантов, допустимых к использованию на малых сроках беременности. Целью нашей работы явилась оценка эффективности терапии препарата Курантила при помощи 3D-исследования маточно-плацентарного кровотока у беременных с плацентарной недостаточностью. Материалы и методы Под нашим наблюдением находились 20 беременных женщин с ПН, признаками которой были высокие показатели резистентности сосудистого русла плаценты, пуповины плода, структурные изменения в плаценте в виде раннего старения и кальциноза. Беременные были разделены на две группы. В 1-ю группу вошли 10 беременных, которым проводили терапию курантилом в суточной дозировке 75 мг, во 2-ю группу – 10 пациенток, у которых доза Курантила составила 225 мг/сут. Лечение проводили в сроки от 26 до 30 нед гестации. Курс лечения составлял 4 нед. Возраст пациенток – 22–34 года. Из особенностей акушерско-гинекологического анамнеза у каждой пятой беременной в обеих группах имели место нарушение менструального цикла и самопроизвольные выкидыши. В 2 раза чаще в обеих группах встречались разные экстрагенитальные заболевания, течение которых было компенсированным и не требовало дополнительной медикаментозной терапии. Данная беременность осложнилась у пациенток 1-й группы угрозой прерывания в 4 случаях и анемией легкой степени в 5 наблюдениях, во 2-й группе данные осложнения имели место в 4 и 3 наблюдениях соответственно. Исследование кровотока в плаценте и особенности гемостазиограммы у пациенток обоих групп проводили перед началом терапии, а также через 2 и 4 нед лечения. Исследование кровотока в плаценте проводили в центральной, парацентральной и двух периферических зонах на ультразвуковом приборе «Voluson-730», оснащенном специализированным датчиком (RAB 4-8p).
Лечение проводили в сроки от 26 до 30 нед гестации. Курс лечения составлял 4 нед. Возраст пациенток – 22–34 года. Из особенностей акушерско-гинекологического анамнеза у каждой пятой беременной в обеих группах имели место нарушение менструального цикла и самопроизвольные выкидыши. В 2 раза чаще в обеих группах встречались разные экстрагенитальные заболевания, течение которых было компенсированным и не требовало дополнительной медикаментозной терапии. Данная беременность осложнилась у пациенток 1-й группы угрозой прерывания в 4 случаях и анемией легкой степени в 5 наблюдениях, во 2-й группе данные осложнения имели место в 4 и 3 наблюдениях соответственно. Исследование кровотока в плаценте и особенности гемостазиограммы у пациенток обоих групп проводили перед началом терапии, а также через 2 и 4 нед лечения. Исследование кровотока в плаценте проводили в центральной, парацентральной и двух периферических зонах на ультразвуковом приборе «Voluson-730», оснащенном специализированным датчиком (RAB 4-8p). При визуальной оценке результатов 3D-исследования выбранной зоны плаценты обращали внимание на характер распределения сосудистого компонента, организацию сосудов в исследуемой области. При компьютерной обработке плацентограмм рассчитывали Vi (индекс васкуляризации) и Fi (индекс кровотока). Нормативные показатели маточно-плацентарного кровотока, разработанные в отделении перинатальной диагностики МОНИИАГ, были следующими: центральная зона – VI 4,0–8,1, FI 42,0–45,0, парацентральная – VI 3,8–7,6, FI 40,5–43,7, периферическая – VI 2,8–5,9, FI 37,5–42,1. Коагулограмма состояла из следующих тестов: время рекальцификации крови, время толерантности крови к гепарину. Определяли активированное частичное тромбопластиновое время (АЧТВ) и концентрацию фибриногена, рассчитывали протромбиновый индекс. Функциональную активность тромбоцитов определяли с помощью следующих индукторов агрегации: АДФ, коллагена, ристоцетина и адреналина. Исследование выполняли на коагулометре «КС-10» (Германия) и агрегометре «Виола» (Россия) с применением реактивов фирмы «Dade Behring».
При визуальной оценке результатов 3D-исследования выбранной зоны плаценты обращали внимание на характер распределения сосудистого компонента, организацию сосудов в исследуемой области. При компьютерной обработке плацентограмм рассчитывали Vi (индекс васкуляризации) и Fi (индекс кровотока). Нормативные показатели маточно-плацентарного кровотока, разработанные в отделении перинатальной диагностики МОНИИАГ, были следующими: центральная зона – VI 4,0–8,1, FI 42,0–45,0, парацентральная – VI 3,8–7,6, FI 40,5–43,7, периферическая – VI 2,8–5,9, FI 37,5–42,1. Коагулограмма состояла из следующих тестов: время рекальцификации крови, время толерантности крови к гепарину. Определяли активированное частичное тромбопластиновое время (АЧТВ) и концентрацию фибриногена, рассчитывали протромбиновый индекс. Функциональную активность тромбоцитов определяли с помощью следующих индукторов агрегации: АДФ, коллагена, ристоцетина и адреналина. Исследование выполняли на коагулометре «КС-10» (Германия) и агрегометре «Виола» (Россия) с применением реактивов фирмы «Dade Behring». Результаты и обсуждение До лечения у беременных обоих групп на коагулограмме практически по всем тестам отмечали достоверные ( p <0,05) изменения, которые можно охарактеризовать как гиперкоагуляцию с нарушением функциональной активности тромбоцитов (табл. 1). Учитывая, что исходные данные в группах были практически идентичны, для простоты восприятия материала они были объединены. Через 2 нед лечения в группе, получавших Курантил в суточной дозировке 75 мг/сут, достоверных изменений по сравнению с исходными значениями в состоянии системы гемостаза не наблюдали. Аналогичный результат был получен и в группе беременных, получавших Курантил в дозе 225 мг/сут. Через 28 дней дней лечения в 1-й группе пациенток показатели гемокоагуляции оставались практически неизмененными. Во 2-й группе беременных отмечали сдвиг свертывания крови в сторону незначительной гипокоагуляции. Кроме того, изменялась функциональная активность тромбоцитов: уменьшалась агрегация на индукторы АДФ, адреналин, ристоцетин и возрастала на коллаген.
Результаты и обсуждение До лечения у беременных обоих групп на коагулограмме практически по всем тестам отмечали достоверные ( p <0,05) изменения, которые можно охарактеризовать как гиперкоагуляцию с нарушением функциональной активности тромбоцитов (табл. 1). Учитывая, что исходные данные в группах были практически идентичны, для простоты восприятия материала они были объединены. Через 2 нед лечения в группе, получавших Курантил в суточной дозировке 75 мг/сут, достоверных изменений по сравнению с исходными значениями в состоянии системы гемостаза не наблюдали. Аналогичный результат был получен и в группе беременных, получавших Курантил в дозе 225 мг/сут. Через 28 дней дней лечения в 1-й группе пациенток показатели гемокоагуляции оставались практически неизмененными. Во 2-й группе беременных отмечали сдвиг свертывания крови в сторону незначительной гипокоагуляции. Кроме того, изменялась функциональная активность тромбоцитов: уменьшалась агрегация на индукторы АДФ, адреналин, ристоцетин и возрастала на коллаген. Все эти изменения могут свидетельствовать об улучшении состояния микроциркуляторного русла и тенденции к улучшению симпатико-адреналовой системы. Показатели объемного маточно-плацентарного кровотока, полученные до начала лечения Курантилом, свидетельствовали о снижении васкуляризации плаценты у пациенток обеих групп. Достоверно низкие показатели регистрировались в центральных и периферических зонах и были обусловлены сосудистым спазмом и начинающимися реологическими нарушениями в межворсинчатом пространстве. Результаты исследования внутриплацентарной гемодинамики у пациенток представлены в табл. 2. Во 2-й группе на фоне проводимой терапии Курантилом в дозе 225 мг/сут в показателях объемного маточно-плацентарного кровотока уже через 2 нед наметилась тенденция как к улучшению васкуляризации, так и увеличению кровотока в центральной зоне, при этом в периферических и парацентральных зонах показатели практически не изменились. В 1-й группе через этот же промежуток времени показатели объемного маточно-плацентарного кровотока оставались в пределах исходных данных.
Все эти изменения могут свидетельствовать об улучшении состояния микроциркуляторного русла и тенденции к улучшению симпатико-адреналовой системы. Показатели объемного маточно-плацентарного кровотока, полученные до начала лечения Курантилом, свидетельствовали о снижении васкуляризации плаценты у пациенток обеих групп. Достоверно низкие показатели регистрировались в центральных и периферических зонах и были обусловлены сосудистым спазмом и начинающимися реологическими нарушениями в межворсинчатом пространстве. Результаты исследования внутриплацентарной гемодинамики у пациенток представлены в табл. 2. Во 2-й группе на фоне проводимой терапии Курантилом в дозе 225 мг/сут в показателях объемного маточно-плацентарного кровотока уже через 2 нед наметилась тенденция как к улучшению васкуляризации, так и увеличению кровотока в центральной зоне, при этом в периферических и парацентральных зонах показатели практически не изменились. В 1-й группе через этот же промежуток времени показатели объемного маточно-плацентарного кровотока оставались в пределах исходных данных. К моменту завершения лечения (через 4 нед) показатели объемного кровотока во 2-й группе находились в пределах нормативных значений, а у большинства женщин 1-й группы они лишь приближались к норме, но не достигали ее. Таким образом, проведенные нами исследования показали, что препарат Курантил оказывает положительный эффект на маточно-плацентарный кровоток, что еще раз подтверждает возможность его успешного использования в терапии плацентарной недостаточности. Приведенные данные позволяют предположить, что эффективность использования Курантила в виде монотерапии зависит от дозы препарата и значимые изменения в системе гемостаза и плацентарного кровотока наступают не ранее, чем через 4 нед от начала его приема.
К моменту завершения лечения (через 4 нед) показатели объемного кровотока во 2-й группе находились в пределах нормативных значений, а у большинства женщин 1-й группы они лишь приближались к норме, но не достигали ее. Таким образом, проведенные нами исследования показали, что препарат Курантил оказывает положительный эффект на маточно-плацентарный кровоток, что еще раз подтверждает возможность его успешного использования в терапии плацентарной недостаточности. Приведенные данные позволяют предположить, что эффективность использования Курантила в виде монотерапии зависит от дозы препарата и значимые изменения в системе гемостаза и плацентарного кровотока наступают не ранее, чем через 4 нед от начала его приема.
- Новикова С.В., Краснопольский В.И., Логутова Л.С. и др. Диагностическое и прогностическое значение комплексного ультразвукового исследования при фетоплацентарной недостаточности.
 Рос. вестн. акуш. — гинекол. 2005; 5: 39–43.
Рос. вестн. акуш. — гинекол. 2005; 5: 39–43. - Сидельникова В.М., Кирющенков П.А., Ходжаева З.С., Слукина Т.В. Патогенетическое обоснование использования Курантила в акушерстве. Акуш. и гинек. 1999; 5: 52–4.
- Сидельникова В.М., Кирющенков П.А. Гемостаз и беременность. М.: Триада-Х, 2004.
- Стрижаков А.Н., Баев О.Р., Тимохина Т.Ф. Возможность и перспективы изучения венозного кровотока плода для диагностики и оценки тяжести фетоплацентарной недостаточности. Вопр. гинекол., акуш. и перина тол. 2002; 1 (1): 70–3.
- Стрижаков А.Н., Баев О.Р., Тимохина Т.Ф. Фетоплацентарная недостаточность: патогенез, диагностика, лечение. Вопр. гинекол., акуш. и перинатол. 2003; 2 (2): 53–63.
- Aranyosi J, Zatick J, Jakab A.Jr et al. Practical aspects of Doppler sonography in obstetrics. Orv Hetil 2003; 144 (34): 1683–6.
Cited-By
Article Metrics
Refbacks
- There are currently no refbacks.

Курантил и актовегин, зачем пить во время планирования и во время беременности
Всегда задавалась вопросом «зачем»?
Полезная информация, копирую для себя, возможно кому-то еще пригодится))
Курантил при беременности, зачем его пить?
- Под действием гормонов кровь у беременных становится более густой, а сосуды менее крепкими. Это повышает риск развития варикозного расширения вен, застоя кровеносного тока и образования тромбов в разных системах и органах. «Курантил» для беременных назначают с целью разжижения крови, повышения тонуса сосудов и улучшения микроциркуляции.
- Иногда по разным причинам может развиться гипоксия плода. В этой ситуации тоже назначают «Курантил» при беременности. Зачем его пить? Чтобы улучшить микроциркуляцию крови в плаценте и, следовательно, газообмен и обеспечить необходимое поступление кислорода к плоду. По этой же причине назначают «Курантил» для беременных при раннем старении плаценты.

- «Курантил» стимулирует выработку клетками организма интерферона (ряд белков, препятствующих размножению вируса и активирующих иммунную систему). То есть в целях улучшения иммунитета тоже могут назначить «Курантил» при беременности. Для чего это надо? Например, для профилактики сезонных инфекций.
Аргументы против Курантила во время беременности
- Самым сильным аргументом «против» является тот факт, что не проводилось достаточного количества клинических испытаний, определяющих действие на плод «Курантила» при беременности. Для чего тогда рисковать своим ребёнком? Применяя любые лекарства, не прошедшие должных испытаний, женщина потенциально подвергает себя и плод опасности. Это является основной причиной, почему зарубежные медики с большой осторожностью относятся к назначению этого средства беременным.
- У «Курантила» очень немаленький список побочных эффектов, которые развиваются не так уж и редко. Многие женщины жалуются на учащённое сердцебиение, тошноту, рвоту, слабость, тремор рук, головокружение и прочие очень неприятные ощущения после приёма «Курантила».

Правила приема
Существует несколько схем приёма «Курантила», которые назначать должен врач.
- Для разжижения крови назначают по 1-2 драже натощак, запивая водой и не разжёвывая, один раз в день.
- Для профилактики сезонных заболеваний — по 1-2 драже раз в 4-5 дней.
Также стоит учитывать, что:
- «Аспирин» усиливает действие «Курантила».
- Чай и кофе, наоборот, ослабляет его действие.
Есть ли альтернатива?
Конечно, есть. Разжижать кровь можно народными средствами: клюквенным чаем или морсом, подсолнечными семечками, шоколадом, свеклой или лимоном. Хорошо укрепляет сердечно-сосудистую систему абрикос и мёд, а имбирь — улучшают кровообращение. Иммунитет можно улучшить мёдом, сухофруктами и лимоном.
Какой метод лучше избрать: народные средства или таблетки, в итоге выбирать вам. Но помните, что незаменимых лекарств не бывает.
Актовегин при беременностиВ период беременности каждая женщина в первую очередь заботится о здоровье своего будущего ребенка. Поэтому врачебные назначения любых лекарственных препаратов нередко вызывают у нее сомнения: а не навредят ли они будущему ребенку? Кому верить на самом деле? Стоит ли принимать то или иное лекарство вообще или можно избежать медикаментозного лечения? Все эти сомнения небеспочвенны, поэтому давайте разберемся в ситуации. Сегодняшняя тема посвящена препарату, который назначают многим беременным женщинам на разных сроках. Речь пойдет об Актовегине. Мы рассмотрим его фармакологические свойства, влияние на организм будущей мамы и ребенка и его вероятную пользу или вред. Актовегин при беременности: инструкция Итак, Актовегин при беременности назначают во многих случаях. Если у женщины ранее были самопроизвольные аборты, то благодаря этому препарату можно избежать повторного выкидыша и сохранить плод. Также женщинам с диагнозом сахарный диабет Актовегин назначают во избежание осложнений во время беременности. Кроме того, этот препарат хорошо проявил себя в борьбе с такими осложнениями во время беременности, как частичная отслойка плодного яйца, невынашивание ребенка, гипотрофия, фето-плацентарная недостаточность, которая в народе называется кислородным голодом.
Поэтому врачебные назначения любых лекарственных препаратов нередко вызывают у нее сомнения: а не навредят ли они будущему ребенку? Кому верить на самом деле? Стоит ли принимать то или иное лекарство вообще или можно избежать медикаментозного лечения? Все эти сомнения небеспочвенны, поэтому давайте разберемся в ситуации. Сегодняшняя тема посвящена препарату, который назначают многим беременным женщинам на разных сроках. Речь пойдет об Актовегине. Мы рассмотрим его фармакологические свойства, влияние на организм будущей мамы и ребенка и его вероятную пользу или вред. Актовегин при беременности: инструкция Итак, Актовегин при беременности назначают во многих случаях. Если у женщины ранее были самопроизвольные аборты, то благодаря этому препарату можно избежать повторного выкидыша и сохранить плод. Также женщинам с диагнозом сахарный диабет Актовегин назначают во избежание осложнений во время беременности. Кроме того, этот препарат хорошо проявил себя в борьбе с такими осложнениями во время беременности, как частичная отслойка плодного яйца, невынашивание ребенка, гипотрофия, фето-плацентарная недостаточность, которая в народе называется кислородным голодом. Все это происходит потому, что при плохом кровообращении в плаценте плод испытывает недостаточность кислорода, которая приводит к осложнениям или самопроизвольному выкидышу. В борьбе с такими патологическими состояниями назначают Актовегин. Интересно знать, что активным веществом Актовегина является компонент, который используют из крови молодых телят. Благодаря этому компоненту происходит стимуляция обмена веществ в организме, что в свою очередь увеличивает накопление глюкозы и кислорода. Это улучшает кровообращение и насыщает каждую клетку кислородом, а значит, благотворно влияет на состояние плода. Фармацевты заверяют, что прием Актовегина не запрещен в период беременности и грудного вскармливания, но только при условии, что вы не назначили его себе самостоятельно. Противопоказан он в случаях таких заболеваний, как сердечная недостаточность, отек легких, индивидуальная непереносимость компонентов. Возможны проявления побочных действий препарата. Как правило, это повышение температуры, аллергические реакции.
Все это происходит потому, что при плохом кровообращении в плаценте плод испытывает недостаточность кислорода, которая приводит к осложнениям или самопроизвольному выкидышу. В борьбе с такими патологическими состояниями назначают Актовегин. Интересно знать, что активным веществом Актовегина является компонент, который используют из крови молодых телят. Благодаря этому компоненту происходит стимуляция обмена веществ в организме, что в свою очередь увеличивает накопление глюкозы и кислорода. Это улучшает кровообращение и насыщает каждую клетку кислородом, а значит, благотворно влияет на состояние плода. Фармацевты заверяют, что прием Актовегина не запрещен в период беременности и грудного вскармливания, но только при условии, что вы не назначили его себе самостоятельно. Противопоказан он в случаях таких заболеваний, как сердечная недостаточность, отек легких, индивидуальная непереносимость компонентов. Возможны проявления побочных действий препарата. Как правило, это повышение температуры, аллергические реакции. При первых признаках непереносимости Актовегин при беременности следует отменить и обратиться к врачу.
При первых признаках непереносимости Актовегин при беременности следует отменить и обратиться к врачу.
В остальных случаях Актовегин является одним из безопасных, а также очень эффективных средств, которые улучшают течение беременности и являются своего рода витаминами для беременных. Почему его называют витамином? Да потому, что он способствует улучшенному питанию и кровообращению в плаценте, тем самым благотворно влияет на процесс обеспечения будущего ребенка кислородом. А кислород — это основа жизни всего живого. Вот и вывод: ничего страшного в применении препарата нет. Более того, он полезен и незаменим в осложнениях, которые могут случиться во время беременности. Поэтому, следуя назначениям врача, принимайте Актовегин в строго разработанной им схеме и не беспокойтесь о здоровье будущего малыша. Актовегин при беременности: дозировка и способ применения Выпускают Актовегин в виде мази, геля, крема, таблеток и ампул для уколов. В зависимости от типа заболевания, а также от тяжести состояния матери и будущего ребенка, Актовегин используют в таблетках, а также как местно (в форме мази, крема, геля), так и внутримышечно (в форме инъекций). Мазь, гель или крем наносят на отдельные пораженные участки тела тонким слоем несколько раз в день. Также нередко используют компрессы из мази. Таблетки принимают по назначению врача, но в основном до еды (за 30 минут), запивая небольшим количеством воды. При беременности нередко назначают Актовегин в виде уколов или внутривенных инъекций. Количество курсов, а также схема лечения определяется только лечащим врачом и осуществляется под его строгим наблюдением. Дозировка Актовегина при беременности будет зависеть от тяжести состояния будущей матери и степени риска для будущего ребенка. Как правило, таблетки назначаются по 1-2 штуки не более 3 раз в день. Наиболее часто встречающаяся схема приема Актовегина беременными: по 1 таблетке 2 раза в сутки. В критических ситуациях введение Актовегина начинают парентерально, то есть минуя желудочно-кишечный тракт (внутривенно или внутримышечно): с 10-20 мл, постепенно уменьшая количество препарата до 5 мл и переходя к драже. Но мы еще раз обращаем ваше внимание на то, что в каждом индивидуальном случае доза Актовегина при беременности может быть разной, так же как кратность приема и длительность лечения.
Мазь, гель или крем наносят на отдельные пораженные участки тела тонким слоем несколько раз в день. Также нередко используют компрессы из мази. Таблетки принимают по назначению врача, но в основном до еды (за 30 минут), запивая небольшим количеством воды. При беременности нередко назначают Актовегин в виде уколов или внутривенных инъекций. Количество курсов, а также схема лечения определяется только лечащим врачом и осуществляется под его строгим наблюдением. Дозировка Актовегина при беременности будет зависеть от тяжести состояния будущей матери и степени риска для будущего ребенка. Как правило, таблетки назначаются по 1-2 штуки не более 3 раз в день. Наиболее часто встречающаяся схема приема Актовегина беременными: по 1 таблетке 2 раза в сутки. В критических ситуациях введение Актовегина начинают парентерально, то есть минуя желудочно-кишечный тракт (внутривенно или внутримышечно): с 10-20 мл, постепенно уменьшая количество препарата до 5 мл и переходя к драже. Но мы еще раз обращаем ваше внимание на то, что в каждом индивидуальном случае доза Актовегина при беременности может быть разной, так же как кратность приема и длительность лечения.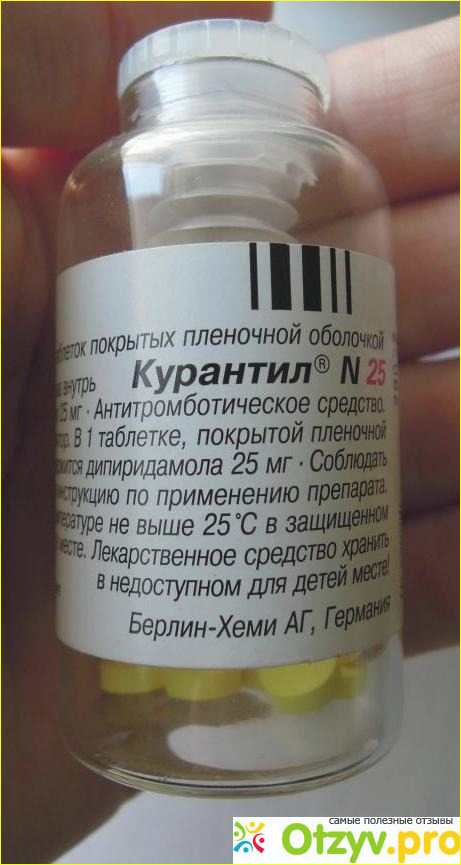 И все назначения вправе делать только ваш лечащий врач!
И все назначения вправе делать только ваш лечащий врач!
Вопрос-ответ на актуальные темы о здоровье
01.04.2021 Анонимный пациент
Екатерина, добрый день) У меня проблема, из-за гормонального сбоя были сильные внутренние прыщи, а сейчас от них остались темные пятна, даже тональником их сложно маскировать( я почитала, что лазером можно удалить, но не знаю каким лучше, может вы подскажете, или вообще может не лазером пятна убрать, а как-то по другому? Заранее большое спасибо!
Посмотреть ответ19.03.2021 Пациент
Здравствуйте! Я родила ребенка и ему поставили диагноз апплазия части кожного покрова головы и сказали, что это генетическое заболевание. Можно ли как-то узнать точно ли это апплазия, а не неосторожность врачей при КС?
Посмотреть ответ 11. 03.2021
Варвара , 25 лет, Новосибирск
03.2021
Варвара , 25 лет, Новосибирск
Здравствуйте!
Скажите пожалуйста, делаете ли Лапароскопию по удалению эндометриозных кист и очагов эндометриоз по ОМС? Если нет, то подскажите стоимость (правый яичник-6,5 см, левый-2 кисты по 1,5 см, очаги) Две лапароскопии были проведены( одна запланированная, вторая экстренная( разрыв, но не удалили а просто коагулировали).
11.03.2021 Валерия Романова , 38 лет, Новосибирск
Здравствуйте, скажите пожалуйста 1,5 года назад забеременила в вашей клинике,. Был криоперенос. Сейчас хочу узнать не утилизирован мой материал, хочу оплатить просрочку для дальнейшего использования.
Посмотреть ответ 11.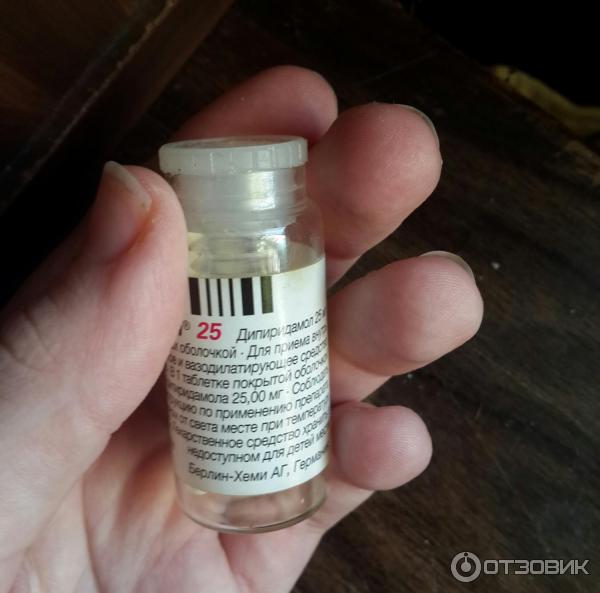 03.2021
Александра, 35 лет, Новосибирск
03.2021
Александра, 35 лет, Новосибирск
Могу я стать сурагатной мамой если я из украины
Посмотреть ответ11.03.2021 Дарья , 35 лет, Новосибирск
Добрый день! У меня срок беременности 21 неделя, поставили диагноз: гипоплазия костей носа. На 12 неделе все было хорошо, размер косточки был 1,9 мм, сейчас в 21 неделю 4,3 мм. Биохимический анализ, хороший.
В таком случае какая вероятность потологии?
11.03.2021 Кристина , 29 лет, Новосибирск
здравствуйте, подскажите стоимость вакцинации пентаксим?
Посмотреть ответ 10.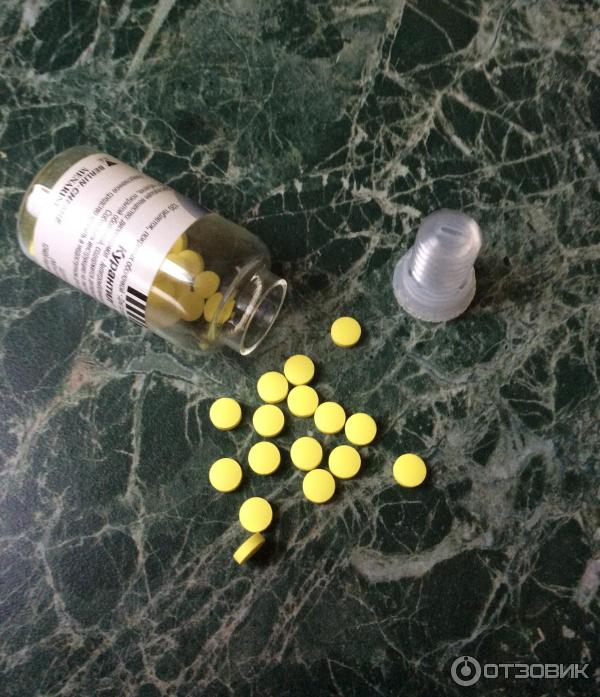 03.2021
Юлия, 40 лет, Новосибирск
03.2021
Юлия, 40 лет, Новосибирск
Здравствуйте. Подскажите что принимать при воспаление поджелудочной железы. Раньше ставили диагноз панкреатит. Принимаю таблетки панкреатин омепразол нольпаза
Посмотреть ответ10.03.2021 Юлия, 27 лет, Новосибирск
Здравствуйте!
Мне 27 лет, первая беременность, проблем не было не до не во время, токсикоза нет, всё протекает отлично, у мужа есть 1 ребёнок от первого брака. У ребёнка G6pD.
После прохождения 1-го скрининга в 13,2 недель по узи всё в норме, единственное голова по измерениям оказалась на 13,6 дней.
Доктора насторожил только анализ хгч МоМ и меня отправили с ним к генетику, но и после общения с ним я ничего не поняла и не знаю что делать. Надеюсь вы подскажете.
fb-hCG 88,3 ng/ml 2,20 Скорр.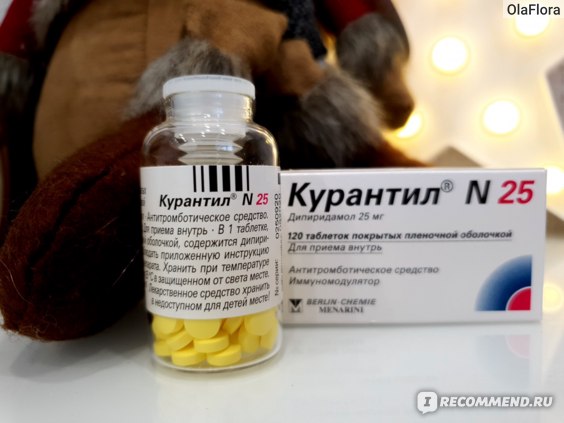 MoM
MoM
PAPP-A 7,25 mIU/ml 1,68 Скорр.MoM
Шлейная складка 1,40 мм
Генетик сказал, следующее:
Индивидуальный риск по хромосомной патологии менее 1%(низкий)
Риск по вырожденным порокам развития и наследственным болезням для плода до 5% (низкий, общепопуляционный)
Но при этом порекомендовала в ближайшее два дня сдать нипт, сказала что решать мне и особо сильных рисков нет, но лучше сдать. Я так и не поняла насколько мне действительно его нужно сдавать.
Сейчас у меня уже 15,4 недель, возможно ли пересдать анализ крови сейчас или это можно было только в 13 недель сдавать, или дождаться 2 скрининга или всё же нужно делать срочно нипт?
09.03.2021 Аноним, Новосибирск
Здравствуйте. Подскажите, пожалуйста. Сейчас 34 недели беременности. В 31 неделю начался зуд в области передней стенки живота и икр ног, высыпания по типу крапивница на животе, сейчас на данный момент эти высыпания сливаются и образуются «липешки», на икрах высыпания нет, только зуд. Обращалась на прием к дерматологу, сказали аллергия на стиральный порошок, поменяла порошок на гипоаллергенный, детский, переполоскала вещи, что были постираеы с предыдущим порошком. По назначению местно крем декспантенол на высыпания и гель атопик. Лучше не стало. Зуд усиливается в ночное время. Анализы от 26.01.2021 алт-5,5, аст-26.7, общ.белок-69.0,общ.билируб-13.4, гемоглобин-99, эр-3.4, лейк-12,3, тромб-215. Моча норма. Диету стараюсь соблюдать. Бабушка уже пытается лечить народными средствами. Что делать?
Посмотреть ответ09.03.2021 Аноним, Новосибирск
Дочери 16 лет в области шеи папиллматозный невус 3 штуки,сколько будет стоить их удаление ,чтоб не осталось шрамов-каким лучше способом удалять
Посмотреть ответ09.03.2021 Татьяна, 32 года, Новосибирск
Здравствуйте, беременность 18 недель при прохождении первого скрининга в 12 недель пришёл анализ с повышенным хгч, при повторной пересдаче показало высокий риск по трисомии 21
Посмотреть ответ09.03.2021 Елена, 19 лет, Новосибирск
1 скрининг: показатели крови РАРР-А-0,46 .Это норма?
Посмотреть ответ09.03.2021 Наталья, 18 лет, Новосибирск
Добрый день! Подскажите, РРА на сроке 12 недель 0,46
Гинеколог сказал что можно сдать еще анализ, а если денег нет, то не сдавать, потому как ничего страшного нет, не знаю что делать
03.03.2021 Наталья, 41 год, Новосибирск
Здравствуйте. У меня 1 марта отошли воды на 21 неделе. 2 марта сделали узи сказали 80мл, зев закрыт, у меня ещё ушивание шейки матки. 3 марта сделала узи сказали вод вообще нету. Как так если у меня уже не подтекают. Сегодня всячески мне навязывали советы прервать беременность. Ну я естественно отказалась. Сердце бьётся, шевеление есть. Не ужто нельзя сохранить беременность? Вот хотела у вас узнать возможно ли это????
Посмотреть ответ03.03.2021 Гаухар, 53 года, Новосибирск
Здравствуйте! сыну 5 лет,в отябре выявили гидронефроз. 10 ноября сделали операцию. поставили стендт, 9 декабря удалиили стендт. При выписке лохпнка была 28 мм. 15 января 37. 24 февраля 31мм, 3 марта 34мм. Что делать незнаю
Посмотреть ответ03.03.2021 Ульяна, 24 года, Новосибирск
Здравствуйте! Беременность 12-13 недель, по результатам первого скрининга биохимия:Свободная бета-субъединима ХГЧ 18,65 Ме/Л эквивалентно 0,578 МоМ
PAPP-A 0.823 МЕ/л эквивалентно 0,303 МоМ
Подскажите какое значение результатов?
Посмотреть ответ03.03.2021 мария, 46 лет, Новосибирск
сколько стоит пройти колоноскопию и УЗИ сосудов нижних конечностей
Посмотреть ответ03.03.2021 мария, 46 лет, Новосибирск
Здравствуйте, анализы сданные по месту жительства в г. Мирный РС(Якутия) подойдут?
Посмотреть ответ02.03.2021 Наталья, 31 год, Новосибирск
Здравствуйте!мне 31 год.4 беременность
Три беременности проходили без особенностей,дети здоровы
Первый раз столкнулась с такими результатами скрининг теста
Хгч-8,52нг/мл-0,24 мом
Папа-а-0,347 мед/мл -0,69 мом
Твп 1,0 мм-0,72 мом
Итог риск на Дауна -1:100000
Риск на СД (только по биохимии) : 1:29820
Риск на эдвардса 1:95492
Риск на Патау/тертера 1:100000
Стоит ли переживать о врождённых пороках?
Какой шанс родить здорового ребенка?
Минздрав дал рекомендации, как сохранить жизнь беременным с коронавирусом
Наличие коронавируса COVID-19 у женщин во время родов или абортов повышает у них риск летального исхода, сообщает Министерство здравоохранения России. В тяжелых случаях при беременности может быть применено экстренное кесарево сечение — в интересах матери и плода.
«Прерывание беременности и родоразрешение в разгар заболевания сопряжено с увеличением показателя материнской летальности и большим числом осложнений: утяжеление основного заболевания и вызванных им осложнений, развитие и прогрессирование дыхательной недостаточности, возникновение акушерских кровотечений, интранатальная гибель плода, послеродовые гнойно-септические осложнения»,— отмечается в рекомендациях по профилактике, диагностике и лечению COVID-19, обновленная версия которых опубликована 27 марта (.pdf).
Далее в документе описано, в каких случаях беременной, заболевшей коронавирусом, показано экстренное кесарево сечение: «При невозможности устранения гипоксии (кислородного голодания) на фоне искусственной вентиляции легких или при прогрессировании дыхательной недостаточности, развитии альвеолярного отека легких, а также при рефрактерном септическом шоке по жизненным показаниям». Если срок беременности составляет менее 20 недель, то операцию можно не проводить. На сроке 20–23 недель экстренное кесарево сечение проводится для сохранения жизни матери, но не плода, а на сроке более 24 недель — для спасения жизни и матери, и плода.
Если роды приходятся на пик заболевания, их следует проводить через естественные родовые пути с обезболиванием при отсутствии противопоказаний для этого. «Кесарево сечение выполняется при наличии абсолютных акушерских показаний, а также в случае непредотвратимости или неизбежности летального исхода матери с целью попытки сохранения жизни плода»,— отмечается в рекомендациях Минздрава.
Также в рекомендациях Минздрава названы препараты, которые применяются для лечения COVID-19, в том числе три новых. Ранее глава ведомства Михаил Мурашко сообщил, что клинические испытания вакцины от коронавируса начнутся в России через пять-шесть месяцев.
В России по данным на 27 марта зафиксировано 1036 случаев заболевания коронавирусом, больше всего заболевших в Москве — 703. Четыре человека погибли.
О том, что собой представляет коронавирус,— в публикации “Ъ” «Мойте руки перед бедой».
Лечение и профилактика цереброваскулярных расстройств в период беременности. III Российский международный конгресс «Цереброваскулярная патология и инсульт»
Акушер-гинеколог, д.м.н., профессор Виктория Омаровна БИЦАДЗЕ (Первый Московский государственный медицинский университет им. И.М. Сеченова) посвятила свой доклад вопросам эпидемиологии, особенностям течения и профилактики инсульта как редкого, но тяжелейшего тромботического осложнения беременности.
Во время беременности у женщин происходят существенные изменения в сердечно-сосудистой системе и мозговом кровообращении. По данным разных авторов, при беременности риск инсульта увеличивается в 3–13 раз. Летальность при инсульте у беременных может достигать 8–26%1. Согласно результатам эпидемиологических исследований, в среднем заболеваемость инсультом составляет 11–34 случая на 100 тыс. родов, 10,7 на 100 тыс. небеременных женщин. Около 10% случаев инсульта происходит в дородовой период, 40% – непосредственно во время родов и 50% – после родов.
В последнее десятилетие наблюдается рост частоты заболеваемости инсультами в акушерской практике. Так, частота инсультов в США во время беременности и в раннем послеродовом периоде возросла за 12 лет (1994–2007) на 54%. С 1995 по 2007 г. количество беременных, а также женщин, госпитализированных с инсультом в больницу в первые 12 недель после родов, увеличилось соответственно на 47 и 83%. Сложившаяся ситуация обусловлена распространением метаболического синдрома, ожирения, несбалансированного питания. Например, ежедневное употребление популярной во всем мире диетической содовой повышает риск инсультов на 48%. Среди факторов, повышающих частоту инсульта, также следует отметить гормональную контрацепцию, курение, алкоголизм, наркотическую зависимость, беременность и роды в позднем репродуктивном периоде и др.
В ходе метаанализа публикаций за период 20 лет (1985–2005) были получены противоречивые данные по частоте заболеваемости инсультом, которая варьировала от 4,3 до 210 случаев на 100 тыс. родов. Причины такого разброса данных заключались в различиях дизайна исследований, малых выборках, неадекватной трактовке полученных данных, различиях в классификациях инсультов и дефинициях, в том числе определении послеродового периода, отсутствии в ранних исследованиях возможностей современных методов нейровизуализации. После повторного анализа материалов показатели заболеваемости инсультом составили 4–41 случай на 100 тыс. родов.
С целью уточнения реальной заболеваемости инсультами было проведено крупное североамериканское исследование. В исследовании принимали участие 2850 больных с ассоциированными с беременностью осложнениями, включая инсульты. Оказалось, что частота инсультов составляет 34,2 на 100 тыс. родов, 117 случаев было с летальным исходом.
Во французском исследовании (1989–1992) были получены не такие высокие показатели2. В исследовании принимали участие родильные отделения, отделения неврологии и нейрохирургии 63 госпиталей. Был выявлен 31 случай инсульта у беременных, из них 15 негеморрагических (4,3 на 100 тыс. родов) и 16 с интрапаренхимальным кровоизлиянием (4,6 на 100 тыс. родов). В течение последующих пяти лет из этой когорты у 13 женщин были повторные инсульты, но только у двух в связи с очередной беременностью. Эклампсия как фактор риска развития ишемических и геморрагических инсультов осложнила беременность у 47% женщин с негеморрагическим инсультом и у 44% женщин с интрапаренхимальным кровоизлиянием. Важно отметить, что у 37% беременных геморрагический инсульт произошел в результате разрыва мальформированных сосудов. К сожалению, не всегда удается спрогнозировать наличие мальформации сосудов, что часто вызывает проблемы, связанные с назначением антикоагулянтов. В последнее время в акушерской практике разрывы мальформированных сосудов у пациенток как причины инсультов стали обнаруживаться все чаще.
Смертность после интрацеребрального кровоизлияния у пациенток с эклампсией в среднем составляет 15–20%. Примерно у 20% пациенток эклампсия носит рецидивирующий характер. Исходя из того, что эклампсия – важнейший фактор риска развития инсультов, одним из способов предупреждения инсультов является профилактика эклампсии.
Специфические состояния, связанные с беременностью и повышением риска инсультов, помимо преэклампсии и эклампсии включают хориокарциному, эмболию околоплодными водами, перипартальную кардиомиопатию, а также послеродовую церебральную ангиопатию. Еще одним осложнением беременности, которое может стать причиной инсульта, является послеродовое кровотечение, нередки также инсульты после обширных акушерских кровотечений.
Наличие клинических состояний, которые достоверно ассоциированы с риском инсультов, можно выявить на приеме, подробно изучив анамнез. Так, к факторам риска возможного развития инсульта относятся мигрень (особенно с аурой), тромбофилия, системная красная волчанка, различные заболевания сердца, в том числе врожденные и приобретенные пороки сердца, гипертензия, тромбоцитопения.
Профессор В.О. Бицадзе отметила, что существует ряд изменений во время беременности, предрасполагающих к развитию инсультов. Это гиперкоагуляция, гипофибринолиз, тенденция к стазу крови. Пиковых значений активация системы гомеостаза достигает в третьем триместре и в перипартальном периоде, то есть непосредственно во время и после родов. Именно в это время, по эпидемиологическим данным, регистрируется наиболее высокая частота инсультов. Соответственно основное внимание должно быть обращено на женщин именно в этот период. Нередко антикоагулянты, которые принимают пациентки с выявленной тромбофилией, ошибочно отменяют за четыре недели до предполагаемых родов. Однако прекращение приема антикоагулянта многократно увеличивает риск ишемического инсульта.
Во время родов в кровоток выбрасывается большое количество тромбопластических субстанций в момент сепарации плаценты. Обратное развитие изменений гемостаза наблюдается не ранее чем через три – шесть недель. Пациенткам с тромбофилией, которые получали антикоагулянты во время беременности с целью профилактики тромбоэмболических осложнений, в том числе церебральных, показано продолжение приема препаратов в течение как минимум шести недель. Далее вопрос о том, будет ли женщина переходить на какие-то другие препараты, останется на той же терапии или без терапии, как до беременности, решается индивидуально.
Для состояния беременности характерны не только изменения свойств и состава крови, но и изменения гемодинамики.
Гиперволемия в сочетании с потребностями плодового и плацентарного кровотока ведет к увеличению объема циркулирующей крови, фракции выброса, ударного объема и частоты сердечных сокращений на 30–50%. Соответственно потребности в обеспечении нормального плодового и плацентарного кровотока диктуют необходимость перестройки сердечно-сосудистой системы. Половина изменений происходит уже в первые десять недель беременности, но пиковых значений они достигают к 25–30 неделям. Во время родов кардиальный выброс и частота сердечных сокращений увеличиваются еще на 30%, а в первые дни после родов достоверно снижаются и через шесть – двенадцать недель приходят к нормальным для небеременных значениям.
Артериальное давление вследствие снижения сосудистой резистентности уменьшается в течение первых семи недель беременности, достигая самых низких значений к 24–32 неделям, после чего начинает прогрессивно повышаться до первоначальных значений к моменту родов. Хотя для первого триместра беременности инсульты не характерны, тем не менее есть категория пациенток, у которых инсульты случаются именно в этот период. В первую очередь это беременные с антифосфолипидным синдромом. В связи с этим женщина, имеющая в анамнезе невынашивание беременности или случаи тромбоза, инсульта, нуждается в контроле коагулограммы и консультации невролога в первом триместре, чтобы своевременно диагностировать антифосфолипидный синдром.
Тромбофилические факторы развития инсульта – это генетическая тромбофилия, в основе которой могут лежать мутация фактора Лейдена (фактора V), мутация протромбина, дефицит антитромбина III, протеинов C и S. Однако это далеко не все причины врожденной тромбофилии, которая может приводить к риску развития инсультов, артериальных и венозных тромбозов и т.д. Факторами риска развития инсульта также являются гипергомоцистеинемия, антифосфолипидный синдром.
Еще один фактор – дефицит ADAMTS-13 (a disintegrin and metalloprotease with thrombospondin). Исследование на наличие этого фермента показано пациенткам, у которых был тяжелый HELLP-синдром, тяжелая эклампсия и преэклампсия, с инсультами в анамнезе. У этих пациенток целесообразно определять количественный показатель активности и антитела к ADAMTS-13.
Изолированно высокий уровень фактора VIII тоже считается возможной генетической причиной тромбофилии и может предрасполагать к развитию тромботических осложнений, включая венозные и артериальные инсульты.
Огромное внимание в медицинском сообществе уделяется факторам риска венозного тромбоэмболического инсульта у пациенток, прибегающих к вспомогательным репродуктивным технологиям (экстракорпоральному оплодотворению – ЭКО). Несмотря на то что частота тромбозов на фоне вспомогательных репродуктивных технологий не так уж и высока, локализация этих тромбозов, более высокая частота церебральных осложнений, связанных со вспомогательными репродуктивными технологиями, все-таки дают основания думать, что на возникновение осложнений оказывает влияние сама программа ЭКО с применением массированной гормональной терапии. В клиники ЭКО нередко приходят пациентки с неясными причинами бесплодия, у которых имеет место та или иная форма тромбофилии, включая антифосфолипидный синдром. С одной стороны, такие пациентки могут быть изначально обречены на неудачу ЭКО. С другой стороны, эти же пациентки относятся к группе высочайшего риска по развитию тромботических осложнений, включая церебральные и венозные тромбозы.
В отличие от спонтанно наступившей беременности, когда тромбозы преимущественно затрагивают глубокие вены нижних конечностей и илеофеморальный сегмент, при ЭКО тромбозы в основном локализуются в яремной, подключичной, подмышечной венах, а также в венах головного мозга (60%). Летальность при тромбозе церебральных вен достигает 5–30%. Артериальные тромбозы развиваются в 25% случаев, включая инсульты. Повышенные маркеры тромбофилии сохраняются до четырех недель после стимуляции овуляции. Следовательно, возможны так называемые отсроченные тромбозы после купирования синдрома гиперстимуляции яичников.
Французское биомедицинское агентство и Французское общество здоровья (French Biomedicine Agency and French Health Society, 2013) подготовили рекомендации по выявлению пациенток с высоким риском развития синдрома гиперстимуляции яичников. Прежде всего это молодые женщины, у которых высокий или очень высокий уровень антимюллерова гормона, низкий индекс массы тела, а также синдром поликистозных яичников. Выявление женщин с высоким риском развития артериальных тромбозов начинается с рассмотрения личного и семейного анамнеза, наличия таких факторов риска, как возраст, курение, диабет, дислипидемия, мигрени, наличие антифосфолипидного синдрома. В клинической практике нередко пациентки с привычным невынашиванием беременности в анамнезе и наступившим вторичным бесплодием идут на процедуру ЭКО. Эта категория пациенток представляет собой группу риска и требует особого внимания, попыток выявления скрытых форм тромбофилии и, возможно, консультации с неврологом.
В целях профилактики рекомендуют индивидуализацию стимуляции яичников с целью предотвращения синдрома гиперстимуляции яичников. Профилактика артериальных тромбозов включает отказ от курения, приема наркотических и других веществ, индивидуальную оценку соотношения риск/польза при использовании эстрогенов, особенно в возрасте после 35 лет, и/или других факторов риска.
Однако артериальный тромбоз в рамках ЭКО – это состояние, которое практически невозможно предупредить на сегодняшний день. Французские эксперты были первыми, кто заявил, что если у пациентки уже был артериальный инсульт, ЭКО ей противопоказано. Необходимо заранее задуматься о возможных последствиях применения ЭКО у женщин с риском развития инсультов и других опасных состояний.
Проведенные исследования свидетельствуют о том, что тромбофилия, которая связана с гормональными препаратами в рамках ЭКО, характерна для первого триместра. Однако при наличии у пациентки генетической, приобретенной или комбинированной тромбофилии, при сохраняющихся высоких маркерах тромбофилии, отменять препараты после первого триместра нежелательно. Эти пациентки нуждаются в дальнейшей терапии низкомолекулярным гепарином.
На сегодняшний день огромное значение в развитии таких микроангиопатических синдромов, как тяжелая преэклампсия и HELLP-синдром, придается уже упомянутому ранее дефициту ADAMTS-13. Нередко именно дефицит ADAMTS-13 является одной из причин развития микроангиопатии. На сегодняшний день дефицит этого фермента обсуждается и непосредственно в патогенезе развития инсультов. Активная роль этого фермента в развитии микроциркуляторного тромбоза не вызывает сомнений. ADAMTS-13 – это плазменная репролизинподобная металлопротеиназа, которая расщепляет путем протеолиза мультимерные молекулы фактора фон Виллебранда (vWF). Дефекты фермента ADAMTS-13 вызывают недостаточный протеолиз мультимеров фактора фон Виллебранда, который обладает высокой способностью активировать тромбоциты. Более 70 мутаций гена ADAMTS-13 являются причиной тромботической тромбопенической пурпуры3. Септический шок может маскировать картину тромбопенической пурпуры, так как клинические проявления очень схожи. Клинически тромбопеническая пурпура отличается от других состояний присутствием лихорадки. Такие проявления, как тромбоцитопения, микроангиопатическая гемолитическая анемия, неврологическая симптоматика нарушения функции почек, характерны для преэклампсии в тяжелой форме, и целый ряд этих осложнений нередко связывают с ADAMTS-13.
Докладчик отметила, что низкий уровень магния в крови соответствует почти двукратному увеличению риска сердечно-сосудистых заболеваний4. Это касается и сердца, и мозга. Магнезия является основным методом терапии у пациенток с преэклампсией. Результаты исследований демонстрируют, что магний предупреждает развитие тромботической микроангиопатии. Поэтому включение магния в терапию при синдромах, которые опасны развитием тромботической микроангиопатии, считается обязательным.
В группе риска развития тромботической микроангиопатии пациентки с тромбофилией, тромбозами и инсультами в анамнезе, а также те группы больных, о которых говорилось выше.
При ишемических и тромботических инсультах базовой терапией являются антикоагулянты – низкомолекулярные гепарины. На сегодняшний день существует много видов низкомолекулярных гепаринов (эноксапарин натрия, далтепарин натрия, надропарин кальция и др.).
Низкомолекулярный гепарин второго поколения бемипарин натрия (Цибор) является антикоагулянтом прямого действия. Снижение свертываемости крови под влиянием бемипарина натрия связано с тем, что он усиливает угнетающее действие антитромбина III на ряд факторов свертывания крови (Ха и в меньшей степени – на IIa).
Особенности фармакокинетики низкомолекулярных гепаринов у беременных связаны с прогрессивным увеличением массы тела, скорости гломерулярной фильтрации. Скорость элиминации низкомолекулярных гепаринов повышается. Таким образом, обмен веществ у пациенток ускоряется, поэтому целесообразно, особенно во втором и третьем триместрах, применять препараты дробно два раза в сутки. Если время полувыведения препарата в среднем у небеременных составляет 18 часов, то у беременных оно может уменьшаться до шести – восьми часов.
Во время беременности в качестве антиагрегантов можно использовать аспирин и дипиридамол (Курантил®), обладающий, кроме антитромботического, антиадгезивным и сосудорасширяющим действием. Положительным эффектом дипиридамола при применении во время беременности является эндотелиопротективный эффект. Препарат давно применяется в акушерской практике.
Курантил® при антифосфолипидном синдроме стимулирует синтез интерлейкина 3 (фактора роста плаценты), блокирует апоптоз в трофобласте5. Сочетание аспирина и дипиридамола дает возможность использовать более низкие дозы аспирина и потенцировать противовоспалительный и эндотелиопротективный эффект.
Если говорить о монотерапии, то в отличие от аспирина действие дипиридамола не так длительно. Если аспирин отменяют за три недели до предполагаемых родов, то отмена дипиридамола возможна за один-два дня до родоразрешения, будь то кесарево сечение или родоразрешение через естественные родовые пути. Это связано с тем, что дипиридамол выводится из кровотока гораздо быстрее, чем аспирин.
Подводя итог, профессор В.О. Бицадзе отметила, что для предотвращения возникновения риска инсультов у беременных необходимо придерживаться определенной концепции. Важным шагом является выявление генетических форм тромбофилии, антифосфолипидного синдрома, гипергомоцистеинемии у пациенток, имеющих высокий риск развития инсультов. Из возможных существующих методов профилактики можно назвать планирование беременности, прегравидарную подготовку с использованием бимепарина натрия и Курантила у пациенток с высоким риском развития артериальных и венозных тромбозов и их осложнений. Реабилитация в послеродовом периоде также является важным моментом, особенно для пациенток, перенесших инсульт, тромботические осложнения или тяжелую преэклампсию. Необходимо в случаях тяжелой тромбофилии у пациенток отказаться от гормональной контрацепции, а также акцентировать внимание на пациентках с тромбофилическими состояниями, планирующих участвовать в программе ЭКО.
Инсульт у беременных. Взгляд невролога
Профессор кафедры неврологии Российского национального исследовательского медицинского университета им. Н.И. Пирогова, д.м.н. Марина Викторовна ПУТИЛИНА разобрала несколько клинических случаев инсульта у беременных и родильниц в неврологическом стационаре.
Больная С., 32 лет, поступила с жалобами на головную боль в лобно-височной области, головокружение, тошноту, шум в ушах, светобоязнь, слабость, онемение в левых конечностях и в левой половине лица.
В анамнезе: на второй день после родов при резком наклоне головы появилась боль в правой половине, в последующие дни головная боль усиливалась.
В ходе проведения магнитно-резонансной томографии (МРТ) патологические изменения вещества головного мозга выявлены не были.
В неврологическом статусе при поступлении отмечены ригидность мышц затылка, светобоязнь, левосторонний гемипарез до 4 баллов со снижением мышечного тонуса и рефлексов. Гипестезия левой верхней конечности. Координаторные пробы выполняет с мимопопаданием слева. Движения в шее болезненны, незначительно ограничены. Локальный мышечный дефанс на уровне VII шейного позвонка.
На МРТ в ангиорежиме обнаружен тромбоз поперечного синуса, тромбоз сагиттального синуса. При проведении генетического скрининга выявлен дефицит янус-киназы 2, которая является маркером диагностики инсультов у молодых пациенток.
Венозный инсульт обнаруживается у таких больных чаще, чем истинный инфаркт мозга, в связи с наличием большого числа факторов риска развития венозной патологии:
- молодого возраста;
- несоответствия зонам артериального кровообращения;
- множественности очагов;
- этапности развития неврологической симптоматики;
- нечеткости зоны инфаркта.
Больная О., 38 лет, беременность семь-восемь недель. Жалобы на интенсивную длительно сохраняющуюся головную боль в левой лобной области. На фоне приема спазмолитиков головная боль незначительно уменьшалась. На работе проявилось дезориентирование, сохранялась интенсивная головная боль. В связи с ухудшением состояния была госпитализирована, во время транспортировки перенесла два судорожных припадка с потерей сознания. Наличие этих симптомов позволило при компьютерной томографии головного мозга заподозрить картину субарахноидального кровоизлияния. В ходе мультиспиральной компьютерной томографии обнаружена картина венозной ишемии в левой височно-затылочной области головного мозга с геморрагическим пропитыванием оболочек мозга. Выявлены КТ-признаки снижения кровотока в левом поперечном и сигмовидном синусах. Результаты МРТ головного мозга подтвердили картину ишемического инсульта в левой височной доле головного мозга, энцефалопатию. На основании этого было сделано общее заключение – венозный инфаркт.
Больная К., 35 лет, первые сутки после родов. Родила доношенного мальчика (четвертая беременность). Вечером после родов нарушилась речь, речевые нарушения сохранялись на следующий день. Пациентка была проконсультирована неврологом и переведена в клиническую больницу для дальнейшего наблюдения и лечения.
Пациентка эмоционально лабильна, плаксива, за время осмотра симптоматика мерцала. При поступлении в неврологическое отделение неврологический статус отсутствовал, за исключением ажиотированной, с придыханием речи. Проконсультирована психиатром. Диагноз психиатра – послеродовая депрессия. При повторном осмотре больной отмечены симптомы: асимметрия за счет грубой сглаженности правой носогубной складки, симптом Бабинского. По данным коагулограммы, активированное частичное тромбопластиновое время (АЧТВ) составило 22,6, международное нормализованное отношение – 0,84, протромбиновый индекс – 124,7%, фибриноген – 4,34, протромбиновое время – 9,7. На мультиспиральной компьютерной томографии патологии не выявлено. В таких случаях показано проведение МРТ головного мозга в сосудистом режиме, по результатам диагностики поставлен диагноз: МР-картина гирального ишемического отека (венозная ишемия) в левой височно-теменной области головного мозга и сосудистые очаги.
Профессор М.В. Путилина отметила, что всего за период с 2011 г. по март 2014 г. в Городскую клиническую больницу № 15 были госпитализированы 54 женщины во время беременности или в послеродовом периоде. У 13 из них диагноз «острое нарушение мозгового кровообращения» не подтвердился, у 14 был выставлен диагноз «транзиторная ишемическая атака». У 27 женщин был подтвержден инсульт (преобладали ишемический и геморрагический виды инсультов). Возраст женщин с инсультом варьировал от 17 до 42 лет. Средний возраст – 30 лет. У 19 из 27 пациенток инсульт случился в третьем триместре или в послеродовом периоде, что составило 70% от всех обследованных беременных. Общими факторами риска у данной категории выступали возраст старше 35 лет, наличие коморбидных заболеваний (артериальной гипертензии, кардиомиопатии, функционирующего овального окна). Из 27 пациенток у трех была диагностирована артериальная гипертензия, у двух – функционирующее овальное окно.
Рутинное исследование показало, что чаще всего в группе обследованных АЧТВ составляло 20–25 секунд.
Что касается специфических факторов риска, то гиперкоагуляция была диагностирована у семи пациенток из 27, перенесших инсульт. У трех пациенток была выявлена генетически обусловленная тромбофилия. Антифосфолипидный синдром был подтвержден у одной пациентки.
Кровоизлияния верифицированы у 14 пациенток, перенесших острые нарушения мозгового кровообращения. Из них у девяти вследствие разрыва артериовенозной мальформации, у пяти – разрыва аневризмы.
Докладчик подчеркнула необходимость проведения МРТ с ангиорежимом женщинам молодого возраста, жалующимся на головную боль с классическими проявлениями синдрома Марфана, перед планированием беременности. Разрывы артериовенозной мальформации головного мозга встречаются чаще у молодых женщин с малым количеством беременностей в анамнезе. Из девяти пациенток с разрывом артериовенозной мальформации у семи беременность была первой, женщины были в возрасте до 35 лет.
Из 14 пациенток с кровоизлиянием были прооперированы шесть. Удаление гематомы произведено четырем пациенткам, клипирование аневризмы – одной пациентке, иссечение артериовенозной мальформации – трем больным.
Профессор М.В. Путилина отметила, что, с точки зрения невролога, в таких случаях надо прерывать беременность, потому что состояние гиперкоагуляции приводит к тяжелейшей инвалидизации. В ряде случаев экстренное родоразрешение или абортирование в зависимости от срока может полностью минимизировать неврологическую симптоматику. Так, симптоматика регрессировала полностью или частично у 60% женщин, незначительно – у 40%, которые достигли родоразрешения.
У части женщин произошли срочные роды, где женщинам была сохранена жизнь, 16 пациенток абортировано с операциями кесарева сечения, две пациентки умерли. Это были женщины старше 35 лет с тяжелым антифосфолипидным синдромом, с ДВС-синдромом.
Прогнозируя острые нарушения мозгового кровообращения при беременности, можно сказать, что практически половина беременных (42–63%), перенесших во время беременности инсульт, будут иметь остаточные неврологические симптомы. Из 27 пациенток у шести при выписке оставался выраженный неврологический дефицит. Значительное уменьшение неврологической симптоматики наблюдалось в 12% случаев. Полный регресс симптоматики зарегистрирован у восьми пациенток.
При гиперкоагуляционных состояниях необходимо также проводить терапию антикоагулянтами, а при непереносимости или при наличии противопоказаний к их применению – антиагрегантами. Препаратом номер 1 при беременности до сих пор является магнезия, в том числе при эклампсии и ишемическом инсульте. Назначение антикоагулянтов в больших дозах противопоказано, лучше использовать дипиридамол (препарат Курантил®). Для профилактики и лечения нарушений мозгового кровообращения, а также для предупреждения тромбозов также рекомендуется прием препарата Курантил®.
Следует помнить, что при наследственной тромбофилии в отсутствие венозного тромбоза пациенткам показана длительная антитромбоцитарная терапия.
Специалисты Европейской организации по борьбе с инсультом (2008) рекомендуют при невозможности назначения пациенту непрямых антикоагулянтов использовать комбинацию аспирина и дипиридамола6.
Назначение аспирина в первом триместре беременности дискутируется ввиду возможной тератогенности, хотя большинство исследователей считают возможным назначать препарат в небольших дозах. Дипиридамол потенцирует антиагрегантный и вазодилатирующий эффект эндотелиального релаксирующего фактора, усиливает синтез эндотелиального оксида азота, тормозит агрегацию эритроцитов. Дипиридамол увеличивает образование эндотелиального фактора роста, что приводит к стимуляции ангиогенеза.
Профессор М.В. Путилина рассмотрела возможность применения препаратов Курантил® N 25 и Курантил® N 75 в комбинации с аспирином у беременных при высоком риске венозного тромбоза и гиперагрегационном синдроме. Препараты Курантил® N 25 и Курантил® N 75, таблетки, покрытые пленочной оболочкой, отличаются от препарата Курантил® 25, таблетки, покрытые оболочкой, более полным и быстрым высвобождением действующего вещества из лекарственной формулы за счет сокращения содержания в оболочке таблетки гидрофобных веществ, что ускоряет ее растворение. В ядро также добавлены вспомогательные вещества, усиливающие распад таблетки.
В виде первичной профилактики Курантил® показан беременным в дозе 25 мг три раза в сутки. Доза препарата подбирается в зависимости от тяжести заболевания и реакции пациентки на лечение. Пациенткам с выявленной гипергомоцистеинемией обязательно назначаются витамины группы B, фолаты.
В заключение профессор М.В. Пу-
тилина подчеркнула важность своевременной адекватной диагностики факторов риска развития цереброваскулярных нарушений у беременных. Она призвала коллег к более детальному обследованию этой категории женщин, включающему оценку состояния сердечно-сосудистой системы, исключение структурных аномалий сердца, нарушений сердечного ритма, а также комплексное исследование системы гемостаза с целью выявления генетических или приобретенных тромбофилий.
Курантил® (дипиридамол) – один из наиболее часто используемых антиагрегантов.
Курантил® подавляет агрегацию и адгезию тромбоцитов, улучшает микроциркуляцию, обладает сосудорасширяющим эффектом. Курантил® подавляет обратный захват аденозина (ингибитора реактивности тромбоцитов) клетками эндотелия, эритроцитами и тромбоцитами; активирует аденилатциклазу и ингибирует фосфодиэстеразу тромбоцитов, таким образом препятствует высвобождению из тромбоцитов активаторов агрегации – тромбоксана, аденозиндифосфата, серотонина. Курантил® усиливает синтез эндотелиального оксида азота.
Препарат Курантил® показан для лечения и профилактики нарушений мозгового кровообращения по ишемическому типу, дисциркуляторной энцефалопатии, профилактики артериальных и венозных тромбозов, а также их осложнений, тромбоэмболии после операции протезирования клапанов сердца, профилактики плацентарной недостаточности при осложненной беременности. Препарат используют в составе комплексной терапии при нарушениях микроциркуляции любого генеза.
Курантил® увеличивает почечный кровоток, улучшает мозговой кровоток, уменьшает периферическое сопротивление сосудов. Курантил® улучшает маточно-плацентарный и фетоплацентарный кровоток. Препарат выпускается в виде таблеток, покрытых оболочкой, 25 мг, или в виде таблеток, покрытых пленочной оболочкой, по 25 или 75 мг.
Антиагреганты для профилактики преэклампсии и ее осложнений
Мы поставили цель оценить способность антиагрегантов (антитромбоцитарных средств), таких как аспирин и дипиридамол, предотвращать развитие преэклампсии у женщин во время беременности и улучшать исходы для здоровья для них и их детей. Мы также хотели выяснить, имели ли эти лекарства какие-либо нежелательные эффекты для матери или ребенка.
В чем вопрос?
Помогают ли низкие дозы аспирина предотвратить преэклампсию и уменьшить число преждевременных родов до 37 недель, младенцев с низкой массой для своего гестационного возраста, младенческой смертности и других нежелательных эффектов?
Почему это важно?
Преэклампсия — это состояние, которое некоторые женщины испытывают во время беременности, и проявляющееся высоким артериальным давлением и появлением белка в моче. Это состояние может привести к серьезным осложнениям для матери и ее ребенка (на самом деле, это одна из ведущих причин заболеваний и смерти во время беременности). Плацента матери может не функционировать должным образом, что ограничивает кровоснабжение неродившегося ребенка, так что он подвергается риску плохого развития и раннему рождению в результате преждевременных родов, или необходимости провести роды рано. Преэклампсия влияет на тромбоциты в крови женщин, так что они более готовы скапливаться (слипаться) и вызывать образование сгустков крови. Антитромбоцитарные препараты, такие как аспирин, предотвращают свертывание крови и играют роль в предотвращении преэклампсии и ее осложнений.
Какие доказательства мы нашли?
Мы провели поиск рандомизированных контролируемых испытаний в марте 2018 года. Наш обзор включает 77 клинических испытаний, с участием 40 249 женщин и их детей, хотя включить результаты трех из этих испытаний (233 женщин) было невозможным. Мы включили информацию о результатах для женщин и детей в двух различных форматах: 36 клинических испытаний (34 514 женщин) сообщили «данные об отдельных участниках» (ДОУ), где мы получили информацию о каждом участнике; все другие клинические испытания сообщали о «совокупных данных» (СД), где каждое исследование сообщает среднюю информацию о лицах, участвующих в исследовании. Используя ДОУ, мы могли провести очень тщательный и точный анализ; и, объединив СД и ДОУ, мы могли включить всю доступную информацию по этому вопросу.
Девять клинических испытаний включало более 1000 женщин, и все эти крупные испытания имели низкий риск смещения (системной ошибки). Только низкие дозы аспирина были вмешательством во всех крупных клинических испытаниях, и в большинстве испытаний в целом. Почти все женщины были привлечены к участию в клинических испытаниях после 12 недель беременности. У большинства женщин был риск развития преэклампсии, и клинические испытания включали женщин с нормальным артериальным давлением, длительно существующим высоким артериальным давлением или высоким артериальным давлением, индуцированным беременностью. Доказательства высокого качества показали, что использование антиагрегантов снизило риск преэклампсии на 18%, или менее чем на одну шестую (36 716 женщин, 60 клинических испытаний). Это означало, что 61 женщину необходимо было лечить антиагрегантом, чтобы одна женщина получила пользу и избежала преэклампсии. Риск преждевременных родов был снижен на 9% (35 212 женщин, 47 испытаний), а число случаев смерти младенцев до или во время родов сократилось на 15% (35 391 женщина, 52 испытания). Антитромбоцитарные средства снизили риск [рождения] младенцев с низкой массой для своего гестационного возраста (35 761 матери, 50 испытаний) и беременностей с серьезными неблагоприятными исходами (17 382 матери; 13 испытаний). Доказательства среднего качества показали, что только немного больше женщин потеряли более 500 мл крови сразу после родов, называемое послеродовым кровотечением (23 769 матерей, 19 испытаний), что свидетельствует о том, что аспирин безопасен. Дозы аспирина менее 75 мг представляются безопасными. Более высокие дозы могут быть лучше, но мы не знаем, увеличивают ли они неблагоприятные эффекты.
Что это значит?
Низкие дозы аспирина немного снижают риск преэклампсии и ее осложнений. Поскольку большинство женщин в этом обзоре участвовали в испытаниях, оценивающих низкие дозы аспирина, уверенность в безопасности аспирина не может относиться к более высоким дозам или к другим антитромбоцитарным средствам. Дальнейшие исследования должны быть направлены на выявление женщин, которые с наибольшей вероятностью ответят на лечение низкими дозами аспирина. Хотя возможно, что более высокие дозы аспирина могут быть более эффективными, необходимы дальнейшие исследования, чтобы определить, являются ли более высокие дозы более эффективными и безопасными для женщин и младенцев.
лекарств во время беременности | Michigan Medicine
Обзор
Врачи обычно советуют женщинам по возможности избегать приема лекарств во время беременности, особенно в течение первых 3 месяцев. Именно тогда формируются органы ребенка. Но иногда вам нужно принимать лекарства для лечения проблем со здоровьем, таких как высокое кровяное давление или астма.
Итак, сначала ваш врач или акушерка рассмотрит риск. Риск приема лекарства выше, чем риск отказа от лечения? Если вы или ваш ребенок столкнетесь с более серьезными проблемами без лечения, ваш врач или акушерка назначит лекарство или порекомендует безрецептурное.Он также посмотрит, какое лекарство вам дать. Например, некоторые антибиотики безопасны для беременных. А некоторые нет.
Какие лекарства можно принимать во время беременности?
Может быть трудно понять, безопасно ли лекарство для вашего ребенка. Большинство лекарств беременным женщинам не изучается. Это потому, что исследователи беспокоятся о том, как лекарства могут повлиять на ребенка. Но некоторые лекарства так долго принимали так много женщин, что врачи хорошо понимают, насколько они безопасны.Прежде чем принимать какие-либо лекарства, посоветуйтесь со своим врачом или акушеркой.
В целом врачи говорят, что обычно безопасно принимать:
- Ацетаминофен (например, тайленол) при лихорадке и боли.
- Пенициллин и некоторые другие антибиотики.
- Лекарства от ВИЧ.
- Некоторые лекарства от аллергии, включая лоратадин (например, алаверт и кларитин) и дифенгидрамин (например, бенадрил).
- Некоторые лекарства от повышенного давления.
- Большинство лекарств от астмы.
- Некоторые лекарства от депрессии.
Если вы планируете беременность, поговорите со своим врачом или акушеркой о любых лекарствах, которые вы принимаете, даже о безрецептурных. Некоторые из них можно безопасно принимать во время беременности. Но другие могут быть небезопасны. Ваш врач или акушерка могут попросить вас прекратить прием лекарства или переключить вас на другое. Некоторые лекарства, которые небезопасны в первом триместре, могут быть безопасными для использования на более поздних сроках беременности.
Каких лекарств следует избегать во время беременности?
Известно, что некоторые лекарства увеличивают вероятность врожденных дефектов или других проблем. Но иногда для матери и ее ребенка возникает больший риск, если она перестанет принимать лекарство (например, лекарство от припадков), чем если она будет продолжать его принимать. Поговорите со своим врачом или акушеркой о любых лекарствах, которые вы принимаете, если вы думаете о рождении ребенка или если вы беременны.
Вот некоторые из безрецептурных лекарств, которые увеличивают вероятность врожденных дефектов:
- Субсалицилат висмута (например, пепто-бисмол).
- Фенилэфрин или псевдоэфедрин, которые являются противоотечными средствами. Избегайте приема лекарств с этими ингредиентами в течение первого триместра.
- Лекарства от кашля и простуды, содержащие гвайфенезин. Избегайте приема лекарств с этим ингредиентом в течение первого триместра.
- Обезболивающие, такие как аспирин и ибупрофен (например, Адвил и Мотрин) и напроксен (например, Алив). Риск врожденных дефектов при приеме этих лекарств невелик.
Вот некоторые из отпускаемых по рецепту лекарств, которые увеличивают вероятность врожденных дефектов:
- Изотретиноин для лечения акне (например, Amnesteem и Claravis).Это лекарство может вызвать врожденные дефекты. Следует принимать , а не беременным женщинам или женщинам, которые могут забеременеть.
- Ингибиторы АПФ, такие как беназеприл и лизиноприл. Они понижают артериальное давление.
- Некоторые лекарства для борьбы с судорогами, например вальпроевая кислота.
- Некоторые антибиотики, например доксициклин и тетрациклин.
- Метотрексат. Иногда его используют для лечения артрита.
- Варфарин (например, кумадин).Это помогает предотвратить образование тромбов.
- Литий. Он используется для лечения биполярной депрессии.
- Алпразолам (например, ксанакс), диазепам (например, валиум) и некоторые другие лекарства, применяемые для лечения тревоги.
- Пароксетин (например, Паксил). Это лекарство используется для лечения депрессии и других состояний.
Можно ли принимать травяные добавки и витамины?
Поговорите со своим врачом или акушеркой о любых травяных добавках, которые вы принимаете.Не принимайте никаких витаминов, трав или других добавок, если предварительно не поговорите со своим врачом или акушеркой.
Женщины, которые пытаются забеременеть, и беременные должны принимать поливитамины, содержащие фолиевую кислоту. Фолиевая кислота наиболее важна до и в первые несколько недель беременности, поскольку она предотвращает некоторые врожденные дефекты. Вы можете получить фолиевую кислоту в мультивитаминах, отпускаемых без рецепта. Или вы можете получить его в составе поливитаминов, которые прописывает вам врач или акушерка. Поговорите со своим врачом или акушеркой о том, какой витамин вам следует принимать.В некоторых случаях врачи и акушерки прописывают дополнительное количество железа или фолиевой кислоты.
Ссылки
Консультации по другим работам
- Cunningham FG, et al. (2010). Тератология и лекарства, влияющие на плод. В акушерстве Уильямса, 23-е изд., Стр. 312–333. Нью-Йорк: Макгроу-Хилл.
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (2015 г.). Сообщение FDA по безопасности лекарств: FDA рассмотрело возможные риски использования обезболивающих во время беременности.Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. http://www.fda.gov/Drugs/DrugSafety/ucm429117.htm. По состоянию на 24 марта 2015 г.
- Янковиц Дж. (2008). Препараты при беременности. В RS Gibbs et al., Eds., Danforth’s Obstetrics and Gynecology, 10th ed., Pp. 122–151. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Кредиты
Текущий по состоянию на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины, семейная медицина
Адам Хасни, доктор медицины, семейная медицина,
Элизабет Т.Руссо, врач-терапевт
Киртли Джонс, врач-акушерство и гинекология
По состоянию на 8 октября 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Сара Маршалл, доктор медицины, семейная медицина и Кэтлин Ромито, доктор медицины, семейная медицина, Адам Хусни, доктор медицины, семейная медицина, Элизабет Т. Руссо, врач, терапевт, Киртли Джонс, доктор медицины, акушерство и гинекология
Эпилепсия и беременность: что вы нужно знать
Эпилепсия и беременность: что вам нужно знать
Если у вас эпилепсия, беременность может показаться рискованной, но вероятность в вашу пользу.Узнайте, как обеспечить здоровую беременность.
Персонал клиники МэйоЭпилепсия во время беременности вызывает особые опасения. Хотя большинство женщин, страдающих эпилепсией, рожают здоровых детей, вам может потребоваться особый уход во время беременности. Вот что вам нужно знать.
Сложнее ли зачать ребенка при эпилепсии?
Некоторые препараты, применяемые для лечения судорог, могут способствовать бесплодию. Однако некоторые противосудорожные препараты также могут снизить эффективность гормональных методов контроля рождаемости.
Как эпилепсия влияет на беременность?
Судороги при беременности могут вызывать:
- Замедление ЧСС плода
- Пониженное содержание кислорода у плода
- Травма плода, преждевременное отделение плаценты от матки (отслойка плаценты) или выкидыш из-за травмы, такой как падение, во время судорожного припадка
- Преждевременные роды
- Преждевременные роды
Меняется ли эпилепсия во время беременности?
Все женские тела по-разному реагируют на беременность.У большинства беременных, страдающих эпилепсией, припадки остаются прежними. У некоторых судороги становятся менее частыми. Для других, особенно для женщин, которые недосыпают или не принимают предписанные лекарства, беременность увеличивает количество приступов.
А как насчет лекарств?
Лекарства, которые вы принимаете во время беременности, могут повлиять на вашего ребенка. Врожденные дефекты, в том числе расщелина неба, дефекты нервной трубки, аномалии скелета, врожденные пороки сердца и мочевыводящих путей, — это несколько потенциальных побочных эффектов, связанных с противосудорожными препаратами.Риск, кажется, увеличивается с более высокими дозами и если вы принимаете более одного противосудорожного лекарства.
Если у вас не было приступов в течение девяти месяцев до зачатия, вероятность их возникновения во время беременности снижается. Если у вас не было приступов в течение двух-четырех лет, возможно, вы сможете сократить прием лекарств до зачатия и посмотреть, останетесь ли вы свободными от приступов. Перед прекращением приема лекарств проконсультируйтесь со своим врачом.
Однако для большинства женщин лучше продолжать лечение во время беременности.Чтобы свести к минимуму риски для вас и вашего ребенка, ваш врач назначит самые безопасные лекарства и дозировку, эффективные при вашем типе судорог, и будет контролировать уровень в крови на протяжении всей беременности.
Что моя эпилепсия означает для моего ребенка?
Помимо воздействия лекарств, дети, рожденные от матерей, страдающих эпилепсией, также имеют несколько более высокий риск развития судорог по мере взросления.
Как мне подготовиться к беременности?
Прежде чем вы попытаетесь зачать ребенка, запишитесь на прием к врачу, который будет заниматься вашей беременностью.Также встретитесь с другими членами вашей медицинской бригады, например с семейным врачом или неврологом. Они оценят, насколько хорошо вы справляетесь с эпилепсией, и рассмотрят изменения в лечении, которые вам, возможно, придется внести до начала беременности.
Если у вас частые приступы до зачатия, вам могут посоветовать подождать, чтобы забеременеть, пока ваша эпилепсия не будет лучше контролироваться.
Принимайте противосудорожные препараты точно в соответствии с предписаниями. Не корректируйте дозу и не прекращайте прием лекарства самостоятельно.Неконтролируемые судороги, вероятно, представляют больший риск для вашего ребенка, чем любые лекарства.
Также важно делать выбор в пользу здорового образа жизни. Например:
- Соблюдайте здоровую диету.
- Принимайте витамины для беременных.
- Высыпайтесь.
- Избегайте курения, алкоголя, запрещенных наркотиков и кофеина.
Нужно ли мне больше фолиевой кислоты, чем другим беременным женщинам?
Фолиевая кислота помогает предотвратить дефекты нервной трубки, серьезные аномалии головного и спинного мозга.Поскольку некоторые противосудорожные препараты влияют на то, как организм использует фолиевую кислоту, ваш лечащий врач порекомендует принимать высокие дозы фолиевой кислоты — в идеале — за три месяца до зачатия.
Чего мне ожидать во время дородовых посещений?
Во время беременности вы будете часто посещать врача. Ваш вес и артериальное давление будут проверяться при каждом посещении, и вам могут потребоваться частые анализы крови, чтобы контролировать уровень приема лекарств.
Если вы принимаете противосудорожные препараты, ваш лечащий врач может порекомендовать пероральные добавки витамина К в течение последнего месяца беременности, чтобы предотвратить проблемы с кровотечением у ребенка после рождения.
Что делать, если у меня случится припадок во время беременности?
Судороги могут быть опасными, но многие матери, у которых во время беременности случаются судороги, рожают здоровых детей. Незамедлительно сообщите об приступе своему врачу. Он или она может скорректировать ваше лечение. Если у вас случился припадок в последние несколько месяцев беременности, ваш лечащий врач будет наблюдать за вашим ребенком в больнице или клинике.
Как я могу убедиться, что с моим ребенком все в порядке?
Ваш лечащий врач будет следить за здоровьем вашего ребенка на протяжении всей беременности.Вам могут часто делать УЗИ, чтобы отслеживать развитие вашего ребенка. Ваш лечащий врач может также порекомендовать другие пренатальные тесты.
А как насчет труда и доставки?
Большинство беременных женщин с эпилепсией рожают без осложнений. Женщины, страдающие эпилепсией, могут использовать те же методы обезболивания во время родов и родоразрешения, что и другие беременные женщины.
Судороги во время родов обычно не возникают. Если у вас случился приступ во время родов, его можно остановить с помощью внутривенных лекарств.Если припадок затягивается, ваш лечащий врач может родить ребенка путем кесарева сечения.
Если у вас частые судороги в третьем триместре, у вас больше шансов получить приступ во время родов. Ваш лечащий врач обсудит с вами лучший способ доставки, чтобы избежать повышенного риска судорог во время родов.
Если ваша доза противосудорожного лекарства изменена в связи с беременностью, поговорите со своим врачом о возвращении к уровню, который был до беременности, вскоре после родов, чтобы продолжать контролировать приступы и принимать лекарства на безопасных уровнях.
Смогу ли я кормить ребенка грудью?
Кормление грудью рекомендуется большинству женщин, страдающих эпилепсией, даже тем, кто принимает противосудорожные препараты. Заранее обсудите со своим врачом изменения, которые вам необходимо внести.
Он или она может порекомендовать вам принимать лекарства после кормления. Иногда рекомендуется сменить лекарство.
10 октября 2020 г. Показать ссылки- Риски при беременности. Фонд эпилепсии.http://www.epilepsy.com/learn/impact/reproductive-risks/risks-during-pregnancy. По состоянию на 11 мая 2017 г.
- Часто задаваемые вопросы. Часто задаваемые вопросы о беременности 129. Судорожные расстройства при беременности. Американский колледж акушеров и гинекологов. http://www.acog.org/~/media/For%20Patients/faq129.pdf?dmc=1&ts=20140521T1342401418. По состоянию на 11 мая 2017 г.
- Габбе С.Г. и др. Неврологические нарушения при беременности. В кн .: Акушерство: нормальная и проблемная беременность. 7-е изд. Филадельфия, Пенсильвания.: Сондерс Эльзевьер; 2017. http://www.clinicalkey.com. По состоянию на 28 марта 2017 г.
Продукты и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
Беременность — лекарства, наркотики и алкоголь
Большинство женщин принимают какие-либо лекарства, вещества или лекарства во время беременности, иногда даже не осознавая потенциального вреда.Лекарства или лекарства, принимаемые матерью, могут проникать через плаценту и достигать развивающегося плода. Возможные последствия могут включать задержку развития, умственную отсталость, врожденные дефекты, выкидыш и мертворождение.
Вы всегда должны давать своему врачу, акушерке и фармацевту полный список всех лекарств, которые вы принимаете или недавно принимали, в том числе:
- рецептурных лекарств
- лекарств, отпускаемых без рецепта
- пищевых добавок (например, витаминов )
- дополнительные методы лечения (например, фитотерапия).
Вам также следует сообщить своему врачу или акушерке, если вы курите, употребляете алкоголь или запрещенные наркотики, даже если вы принимаете их только от случая к случаю или в общественных местах.
Влияние лекарств, лекарств или веществ во время беременности
Обычно лекарство, вещество или лекарство могут причинить вред:
- вмешиваться в нормальное развитие плода
- повредить органы ребенка
- повредить плаценту и поставить под угрозу жизнь ребенка риск
- увеличивает риск выкидыша
- , вызывая преждевременные роды.
Возможность причинения вреда беременности и будущему ребенку зависит от ряда факторов, включая:
- тип принимаемого лекарства или лекарства
- как принимается лекарство или лекарство
- размер дозы
- как часто принимается
- независимо от того, используется ли лекарство или лекарство отдельно или в сочетании с другими лекарствами или лекарствами
- индивидуальная реакция ребенка на лекарство или лекарство
- гестационный возраст ребенка
- другие факторы, такие как материнское здоровье и диета.
Вредные лекарства, вещества и лекарства
Некоторые лекарства, вещества или лекарства могут быть вредными во время беременности, в зависимости от количества и частоты использования. К ним относятся:
- лекарств, включая некоторые рецептурные лекарства, лекарства, отпускаемые без рецепта, и дополнительные лекарства, такие как лечебные травы или пищевые добавки
- незаконно используемые рецептурные лекарства, такие как бензодиазепины или морфин
- табак
- алкоголь
- кофеин — например, чай, кофе и напитки колы
- запрещенные наркотики — такие как каннабис, героин, кокаин или амфетамины
- вещества, используемые в качестве наркотиков — такие как ингалянты (клеи или аэрозоли).
Наркотики, такие как героин и амфетамины, часто смешиваются или «смешиваются» с неизвестными веществами. Эти неизвестные вещества также могут быть вредными для беременности или плода.
Врожденные дефекты и лекарства, принимаемые во время беременности
Риск врожденного порока для любого ребенка составляет около четырех процентов, независимо от обстоятельств беременности. Это означает, что даже женщина, которая строго избегает приема лекарств и лекарств во время беременности, может иметь ребенка с врожденным дефектом.
Большинство лекарств не вредны для развивающегося ребенка. Однако некоторые из них могут мешать нормальному развитию плода и вызывать врожденные дефекты (эти лекарства называют «тератогенными»).
Тератогенные препараты и лекарственные средства
Многие препараты или группы препаратов могут вызывать врожденные дефекты у развивающегося плода, включая:
- Ингибиторы АПФ (ангиотензинпревращающего фермента), используемые для лечения высокого кровяного давления или застойной сердечной недостаточности
- антагонисты ангиотензина II также используется для лечения высокого кровяного давления или застойной сердечной недостаточности
- Изотретиноин (лекарство от угрей)
- алкоголь
- кокаин
- высокие дозы витамина A
- литий
- мужские гормоны
- некоторые антибиотики
- некоторые противосудорожные препараты
- некоторые лекарства для борьбы с раком
- некоторые лекарства для лечения определенных ревматических состояний
- некоторые лекарства для щитовидной железы
- Талидомид
- разжижающий кровь препарат варфарин
- гормон диэтилстильбестрол (DES).
Этот список не полный. Например, тератогенные эффекты запрещенных наркотиков (таких как каннабис или амфетамины) не ясны из-за отсутствия медицинских исследований.
Классификация риска беременности для лекарств
Лекарства в Австралии относятся к категории риска Австралийским комитетом по оценке лекарств для лекарств, используемых во время беременности, в соответствии с их информацией о безопасности. Эта категория относится только к рекомендуемым дозам.
Классификации включают:
- A — лекарства, которые принимало большое количество беременных без доказанного повышения риска врожденного порока.
- B — лекарства, которые принимало лишь ограниченное количество беременных женщин.Данные о людях отсутствуют, и они дополнительно классифицируются на основе имеющихся данных исследований на животных
- B1 — исследования на животных не показали повышенного риска
- B2 — исследования на животных ограничены, но, похоже, нет никакого повышенного риска
- B3 — исследования на животных показывают повышенный риск, но неясно, относится ли этот риск к людям.
- C — лекарства, которые из-за своего действия могут причинить вред плоду, не вызывая врожденных дефектов. Эти эффекты могут быть обратимыми.
- D — препараты, которые вызвали или могут вызвать врожденные дефекты.Однако польза для здоровья может перевесить риск.
- X — препараты, которые имеют высокий риск врожденных дефектов и не должны использоваться во время беременности.
Обратитесь к своему врачу или фармацевту за дополнительной информацией и объяснениями.
Лекарства, которые могут понадобиться во время беременности
Хорошее здоровье матери имеет жизненно важное значение для обеспечения здорового развития и роста ее будущего ребенка. Женщины с ранее существовавшими заболеваниями (такими как астма, эпилепсия, высокое кровяное давление, заболевания щитовидной железы или диабет) должны продолжать лечение соответствующими лекарствами во время беременности.
Иногда лекарство, отпускаемое по рецепту, может причинить ребенку вред. Однако прекращение приема прописанных лекарств также может представлять угрозу как для матери, так и для ее ребенка. Например:
- Если беременная женщина, страдающая астмой, перестает принимать лекарства, существует риск замедления роста ее будущего ребенка.
- Если беременная женщина, страдающая эпилепсией, прекратит прием противоэпилептических препаратов, у нее может быть повышенный риск судорог и осложнений для ее беременности и будущего ребенка.
- Плохое лечение материнского диабета увеличивает риск для здоровья будущего ребенка.
В некоторых случаях ваш врач может назначить аналогичное лекарство, которое считается более безопасным для использования во время беременности.
Заболевания (например, острая респираторная инфекция, например пневмония) или осложнения во время беременности (например, преэклампсия) можно лечить с помощью рецептурных препаратов. Не прекращайте прием и не изменяйте дозу прописанного лекарства без ведома и согласия врача.
Без лечения некоторые заболевания или осложнения беременности могут поставить под угрозу здоровье матери или ребенка, или и того, и другого. Обсудите любые опасения по поводу лекарств со своим врачом или акушеркой.
Курение и алкоголь во время беременности
Некоторые беременные женщины могут не осознавать, что курение и употребление алкоголя и напитков с кофеином во время беременности может поставить под угрозу здоровье их будущего ребенка. Например:
- курение — женщина, курящая во время беременности, увеличивает риск выкидыша и мертворождения.Младенцы имеют больший риск низкой массы тела при рождении, недоношенности и внезапной неожиданной смерти младенцев (SUDI).
- алкоголь — известно, что частое и интенсивное употребление алкоголя вызывает у плода расстройство алкогольного спектра, которое включает ряд дефектов, таких как лицевые аномалии, проблемы с сердцем и задержка роста.
- кофеин — связи между употреблением кофеина во время беременности и частотой врожденных дефектов, выкидышей и других неблагоприятных исходов беременности не обнаружено. Однако интенсивное употребление (более семи чашек кофе в день) может быть связано с повышенным риском низкой массы тела при рождении.
Употребление алкоголя во время беременности
Употребление алкоголя во время беременности связано с выкидышем, маленькими для своего гестационного возраста младенцами и интеллектуальными нарушениями у детей (так называемый алкогольный синдром плода). Совершенно безопасный уровень употребления алкоголя для беременных не определен.
Национальный совет по здравоохранению и медицинским исследованиям рекомендует беременным женщинам или женщинам, которые вскоре могут забеременеть, следующие рекомендации:
- Отказ от алкоголя — самый безопасный вариант.
- Риск причинения вреда плоду наиболее высок при частом и обильном употреблении алкоголя матерью.
- Риск причинения вреда плоду, скорее всего, будет низким, если женщина употребляла только небольшое количество алкоголя до того, как узнала, что беременна, или во время беременности.
- Уровень риска для отдельного плода зависит от характеристик матери и плода, и его трудно предсказать.
Примечание: стандартный напиток содержит 10 г алкоголя.
Незаконные наркотики и беременность
Поскольку незаконное употребление наркотиков является секретной деятельностью, наши знания о воздействии этих наркотиков во время беременности ограничены.Вещества с некоторыми известными эффектами включают:
- амфетамины — повышенный риск низкой массы тела при рождении, врожденных дефектов, преждевременных родов
- каннабис — повышенный риск задержки роста, проблемы со сном, поведенческие проблемы
- кокаин — повышенный риск выкидыша, до- доношенные роды, задержка роста, мертворождение и врожденные дефекты (головного мозга, сердца, половых органов и мочевыделительной системы)
- героин — повышенный риск рождения с низкой массой тела, недоношенность, дистресс плода, мертворождение, вирусные заболевания, передающиеся через кровь, такие как гепатит, младенцы отмена после рождения
- ингалянтов — повышенный риск выкидыша, низкая масса тела при рождении, врожденные дефекты, SUDI.
Лекарства, используемые для лечения героиновой и другой опиоидной зависимости
Метадон и бупренорфин отпускаются по рецепту, иногда их называют фармакотерапевтическими препаратами. Они используются для лечения героиновой и опиоидной зависимости.
Риски для плода и беременности, связанные с употреблением героина, значительно снижаются с помощью обоих этих методов лечения. Преимущества фармакотерапии уменьшаются, если вы продолжаете употреблять героин или другие наркотики.
Рекомендации по применению лекарств, лекарств и психоактивных веществ во время беременности
Руководствуйтесь вашим доктором, но общие рекомендации включают:
- Ограничьтесь употреблением менее 200 мг кофеина в день (что примерно соответствует одной порции кофе в стиле эспрессо). или две чашки растворимого кофе в день, или четыре чашки чая средней крепости или горячего шоколада в день, или шесть чашек колы в день).
- Избегайте энергетических напитков.
- Не курите.
- Избегайте запрещенных наркотиков.
- Обратитесь к врачу или обратитесь за консультацией по вопросам наркотиков, если вам нужна помощь, чтобы бросить курить, употреблять алкоголь или другие наркотики.
- Не думайте, что лекарства, отпускаемые без рецепта, безопасны, потому что вы можете купить их без рецепта. Посоветуйтесь со своим врачом или фармацевтом.
Использование альтернатив лекарствам во время беременности
По возможности используйте немедикаментозные альтернативы для лечения незначительных проблем со здоровьем во время беременности.Например:
- Избегайте изжоги, часто перекусывая небольшими порциями, а не трижды обильно.
- Используйте спреи для носа с соленой водой для лечения заложенности носа.
- Избегайте продуктов и запахов, вызывающих тошноту.
Где получить помощь
- Ваш терапевт (врач)
- Акушерка
- Акушер
- Фармацевт
- Консультант по наркотикам и алкоголю
- DirectLine Тел. 1800 888 236 — для круглосуточного конфиденциального телефонного консультирования по вопросам наркотиков и алкоголя, информации и направления
- Служба по вопросам алкоголя и наркотиков для женщин Тел.(03) 8345 3931
- Спросите у фармацевта — Информационная служба по лекарствам Королевской женской больницы тел. (03) 8345 3190
- Австралийский фонд лекарственных средств Тел. 1300 85 85 84
- Семейная наркологическая помощь Тел. 1300 660 068 — для информации и поддержки людей, обеспокоенных тем, что их родственники или друзья употребляют наркотики
Что следует помнить
- Большинство женщин принимают какие-либо наркотики во время беременности, часто не осознавая потенциального вреда.
- Дайте своему врачу, акушерке и фармацевту список всех лекарств и лекарств, которые вы принимаете или принимали недавно, включая лекарства, отпускаемые по рецепту и без рецепта, пищевые добавки, дополнительные методы лечения (например, фитотерапию), социальные препараты (например, алкоголь) и запрещенные наркотики.

 Рос. вестн. акуш. — гинекол. 2005; 5: 39–43.
Рос. вестн. акуш. — гинекол. 2005; 5: 39–43.