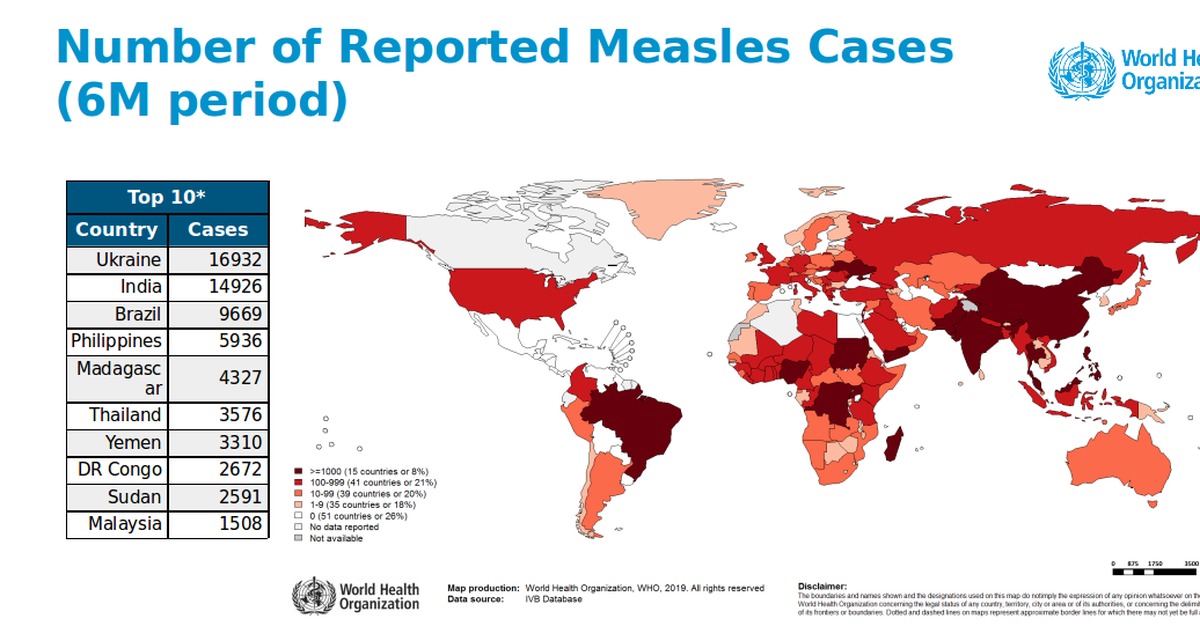
Показатели смертности от кори во всем мире в период с 2016 по 2019 г. возросли на 50%, и в 2019 г. эта болезнь унесла более 207 500 жизней
В 2019 г. показатели заболеваемости корью во всем мире резко возросли, достигнув самого высокого уровня за 23 года. Как подчеркивается в публикации Всемирной организации здравоохранения (ВОЗ) и Центров США по контролю и профилактике заболеваний (CDC), число случаев заболевания корью в 2019 г. возросло до 869 770, что является самым высоким зарегистрированным показателем с 1996 г., при этом рост показателей произошел во всех регионах ВОЗ. Смертность от кори во всем мире выросла почти на 50 процентов по сравнению с 2016 г., и только в 2019 г. эта болезнь унесла более 207 500 жизней.
После устойчивого глобального прогресса, достигнутого в период с 2010 по 2016 г.,
происходил постепенный рост числа зарегистрированных случаев кори до 2019 г.
Сравнивая данные за 2019 г. с исторически низким уровнем зарегистрированных случаев кори в 2016 г.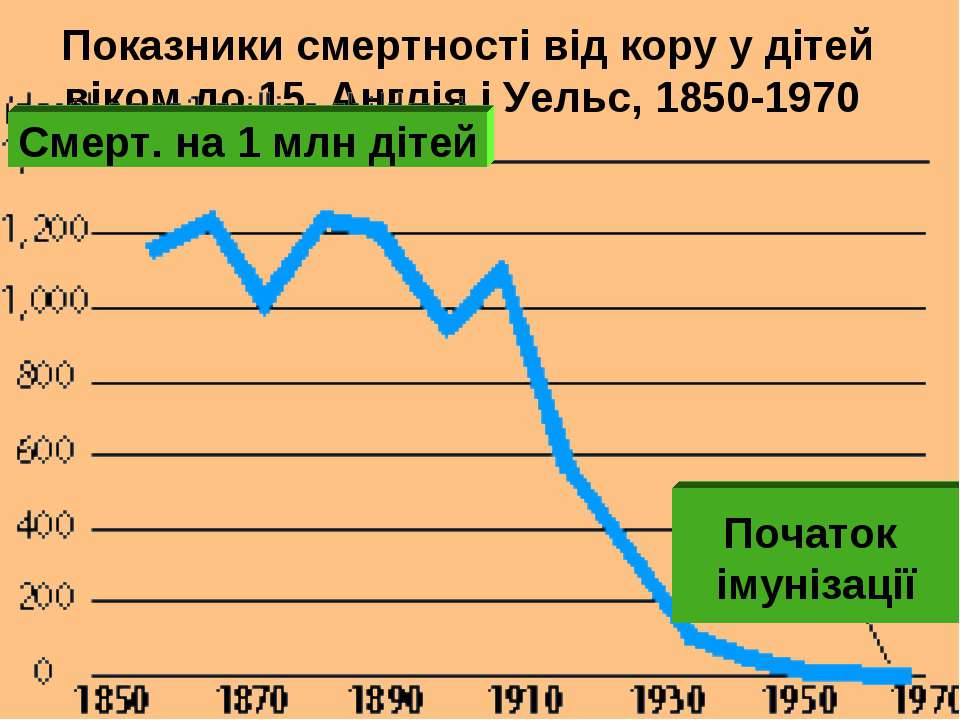 ,
авторы указывают, что главной причиной этого роста заболеваемости и смертности
является непроведение своевременной вакцинации детей двумя дозами
корьсодержащих вакцин (MCV1 и MCV2).
,
авторы указывают, что главной причиной этого роста заболеваемости и смертности
является непроведение своевременной вакцинации детей двумя дозами
корьсодержащих вакцин (MCV1 и MCV2).
«Мы знаем, как предотвратить вспышки заболевания и смертность от кори, – сказал д-р Тедрос Адханом Гебрейесус, Генеральный директор ВОЗ. – Эти данные ясно свидетельствуют о нашей неспособности защитить детей от кори во всех регионах мира. Мы должны действовать вместе, чтобы поддержать страны и привлечь сообщества к работе по обеспечению охвата всех людей во всем мире вакциной против кори и остановить этот смертельный вирус».
Вспышки кори происходят, когда люди, которые не
защищены от вируса, заражаются и распространяют болезнь среди невакцинированных
или недовакцинированных групп населения.
Для борьбы с корью и предупреждения вспышек заболевания и смерти уровень
охвата вакцинацией с помощью необходимых вакцин MCV1 и MCV2 должен достигать
95% и поддерживаться на национальном и субнациональном уровнях.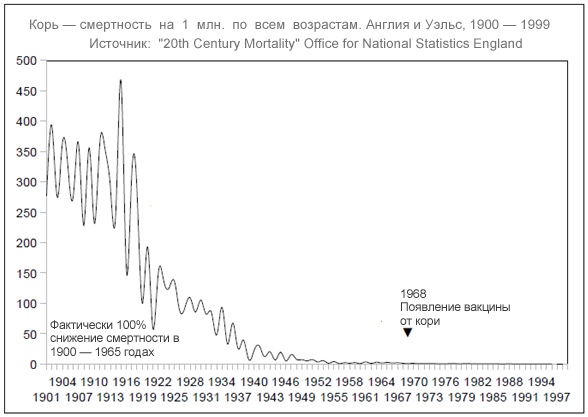
Глобальные меры борьбы с пандемией COVID-19 не должны приводить к ухудшению ситуации в отношении кори
Несмотря на то что в 2020 г. число зарегистрированных случаев кори
снизилось, осуществление необходимых мер борьбы с COVID-19 привело к сбоям в
проведении вакцинации и парализовало усилия по предупреждению и минимизации
вспышек кори. По состоянию на ноябрь более 94 миллионов человек подвергались риску
непроведения вакцинации ввиду отсутствия вакцин в результате приостановки
кампаний по борьбе с корью в 26 странах.
Во многих из этих стран происходят вспышки заболевания. Из всех стран, где проведение плановых
кампаний вакцинации в 2020 г.![]()
«До того, как разразился кризис коронавируса, мир
боролся с проблемой кори, и эта проблема сохраняется, – сказала Генриетта Фор,
исполнительный директор ЮНИСЕФ. – В то время как системы здравоохранения
испытывают перегрузку в связи с пандемией COVID-19, мы не должны допустить,
чтобы наша борьба с одной смертельной болезнью осуществлялась в ущерб нашей
борьбы с другой болезнью. Это означает, что у нас имеются ресурсы для
продолжения кампаний по иммунизации против всех болезней, предупреждаемых с помощью
вакцин, даже во время борьбы с растущей пандемии COVID-19».
Причины неудач в борьбе с корью связаны со многими факторами и должны быть устранены
Партнеры по глобальной иммунизации привлекают
известных деятелей и специалистов в области общественного здравоохранения в
затронутых странах и районах, подвергающихся риску, в целях обеспечения
доступности и безопасной доставки вакцин против кори, а также понимания лицами,
осуществляющими уход, жизненно важного значения вакцинации. Шестого ноября 2020 г. ВОЗ и
ЮНИСЕФ выступили с чрезвычайным призывом к действиям по предупреждению вспышек
заболевания корью и полиомиелитом и по реагированию на них.
Шестого ноября 2020 г. ВОЗ и
ЮНИСЕФ выступили с чрезвычайным призывом к действиям по предупреждению вспышек
заболевания корью и полиомиелитом и по реагированию на них.
«Ввиду своей высокой контангиозности, вирус кори легко находит незащищенных детей, подростков и взрослых, – сказал д-р Роберт Линкинс, председатель руководящей группы Инициативы по борьбе с корью и краснухой и руководитель отдела CDC США по ускоренным мерам контроля за заболеваниями. – Инфекционные заболевания – это не только признак низкого уровня охвата вакцинацией от кори, но также известный знак или индикатор того, что жизненно важные услуги здравоохранения, возможно, не достигают групп населения, подвергающихся наибольшему риску. Наши коллективные усилия по охвату детей вакцинацией сейчас, до возможного ослабления ограничений на поездки в связи с COVID-19 и расширения масштабов передвижения населения, спасут жизни».
В рамках Инициативы
по борьбе с корью и краснухой (M&RI), которая осуществляется с
участием Американского Красного Креста, Фонда Организации Объединенных Наций,
Центра по контролю и профилактике заболеваний США (CDC), ЮНИСЕФ и ВОЗ, а также
глобальных партнеров в области иммунизации, таких как Альянс по вакцинам GAVI, Фонд
Билла и Мелинды Гейтс и других, проводится работа по преодолению нынешнего
кризиса в отношении кори с тем, чтобы обеспечить ресурсы для решения проблем
задержек в проведении иммунизации – против кори и с помощью всех вакцин – во
всех регионах мира.
«Эти тревожные цифры должны служить предупреждением
о том, что, хотя системы здравоохранения во всем мире охвачены борьбой с
пандемией COVID-19, мы не можем позволить себе игнорировать проблемы,
касающиеся других смертельных заболеваний. Корь полностью поддается
профилактике; в то время, когда у нас имеется действенная, безопасная и
экономически эффективная вакцина, никто не должен продолжать умирать от этой
болезни.
«Тот факт, что показатели заболеваемости корью
достигают самых высоких уровней, которых мы не наблюдали на протяжении целого
поколения, немыслим, принимая во внимание, что у нас есть безопасная,
экономически эффективная и проверенная вакцина. Ни один ребенок не должен
умереть от болезни, которую можно предупредить с помощью вакцины. Мы гордимся
тем, что наметили смелые пути продвижения вперед вместе с партнерами для
ликвидации пробелов в доступе к иммунизации и мерам быстрого реагирования на
вспышки болезней, чтобы все люди, независимо от того, где они проживают, могли
жить здоровой жизнью».
«Мы обеспокоены тем, что COVID-19 будет способствовать увеличению числа случаев заболевания и смерти от кори. Корь не знает границ, и крайне важно работать всем вместе, чтобы вакцинировать больше детей и продолжать борьбу с этой предотвратимой болезнью. Во всем мире добровольцы обществ Красного Креста и Красного Полумесяца помогают семьям в районах, не охваченных вакцинацией, защитить своих детей. Присоединяйтесь к нашим усилиям». – Гейл МакГоверн, президент и генеральный директор Американского Красного Креста.
Примечания для редакторов
Скачайте фотографии и материалы по вакцинам здесь: https://weshare.unicef.org/Package/2AM408X1UA6X
Информация о M&RI
Инициатива по борьбе с корью и краснухой (M&RI)
является партнерством между Американским Красным Крестом, Фондом Организации
Объединенных Наций, CDC США, ЮНИСЕФ и ВОЗ. Деятельность в рамках данной
инициативы, осуществляемая совместно с Альянсом по вакцинам GAVI и другими
заинтересованными сторонами, направлена на достижение и поддержание мира,
свободного от кори, краснухи и синдрома врожденной краснухи. С 2000 г.
M&RI способствовала предоставлению детям во всем мире более 5,5 миллиарда
доз вакцины от кори и спасению более 25,5 миллиона жизней путем расширения
охвата вакцинацией, принятия мер реагирования на вспышки, проведения
мониторинга и оценки, а также поддержания спроса на вакцину.
Деятельность в рамках данной
инициативы, осуществляемая совместно с Альянсом по вакцинам GAVI и другими
заинтересованными сторонами, направлена на достижение и поддержание мира,
свободного от кори, краснухи и синдрома врожденной краснухи. С 2000 г.
M&RI способствовала предоставлению детям во всем мире более 5,5 миллиарда
доз вакцины от кори и спасению более 25,5 миллиона жизней путем расширения
охвата вакцинацией, принятия мер реагирования на вспышки, проведения
мониторинга и оценки, а также поддержания спроса на вакцину.
Корь | Врачи без границ
По оценке ВОЗ, 135 000 скончались от кори в 2015 году. Почти все случаи летального исхода отмечены в странах с низким уровнем дохода, жертвами заболевания становятся дети младше 5 лет.
Последствия кори
В странах с высоким уровнем дохода большинство людей, зараженных корью выздоравливают в течение двух-трех недель, уровень смертности – низкий. Однако, в развивающихся странах уровень смертности может составлять от 1 до 15 %, достигая 20 % в тех районах, где люди наиболее уязвимы.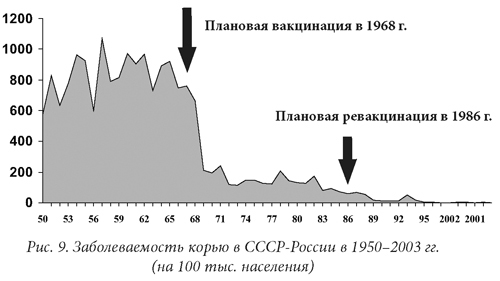
Смерть обычно наступает ввиду осложнений, таких как тяжелая форма острого респираторного заболевания, непрекращающаяся диарея, истощение и энцефалит (воспаление головного мозга).
Масштабные кампании по вакцинации значительно снизили число случаев заболевания корью и летальных исходов. По оценкам, с 2000 по 2015 год, удалось избежать около 20,3 миллионов смертей, в этот же период, благодаря наращиванию усилий в области вакцинации, годовая смертность уменьшилась приблизительно на 75 процентов.
Тем не менее, большое число людей по-прежнему уязвимы для заболевания, особенно в странах со слабой системой здравоохранения, где вспышки заболевания происходят чаще, а доступ к медицинской помощи ограничен.
Больше информации: материал ВОЗ по кори
Факты о кори
- Передача вируса: Вирус кори – высокозаразный, заболевание передается, когда больной корью чихает или кашляет, при близком контакте с вирусоносителем, прямом контакте с выделениями из носа или горла.

- Признаки и симптомы: Спустя 10-12 дней после инфицирования у больного наблюдается повышение температуры тела, насморк, кашель, покраснение глаз, слезотечение, на начальной стадии заболевания также могут появиться небольшие светлые пятна на щеках . Спустя несколько дней возникает сыпь, как правило на лице и на верхней половине шеи. В течение трех дней сыпь распространяется по всему телу, достигая конечностей.
- Диагностика: Диагностику пациентов с подозрением на корь проводят на основе клинических симптомов, окончательный диагноз подтверждают лабораторные анализы на антитела к кори.
- Лечение: Специального лечения, которое способно остановить заболевание, не существует; однако, поддерживающая терапия, включающая хорошее питание, достаточное потребление жидкости и лечение обезвоживания может помочь избежать серьезных осложнений. Дополнительный прием витамина A может помочь избежать поражения глаз и слепоты у детей .

Деятельность MSF
Вспышки кори распространены в тех местах, где люди вынуждены жить в антисанитарных условиях, таких, как лагерь беженцев или в ситуации, где график плановых вакцинаций был нарушен.
Вакцинация – лучшее средство защиты от кори; даже после того, как болезнь начала распространяться, все еще возможно сократить число случаев заболевания и смерти.
Сложность заключается в том, что для предотвращения новых вспышек заболевания, требуется провести вакцинацию по меньшей мере 95 процентов населения.
Чрезвычайно высокие показатели смертности во время эпидемии кори в регионе Катанга в ДРК в 2015 году показывают насколько опасным может быть заболевание для населения, имеющего ограниченный доступ к медицинской помощи и где вирус кори дополняется недоеданием и другими заболеваниями, такими, как малярия.
Эпидемия кори вспыхивает в Катанге каждые несколько лет по причине дефицита медицинской помощи в отдаленных уголках региона и недостаточной плановой вакцинации.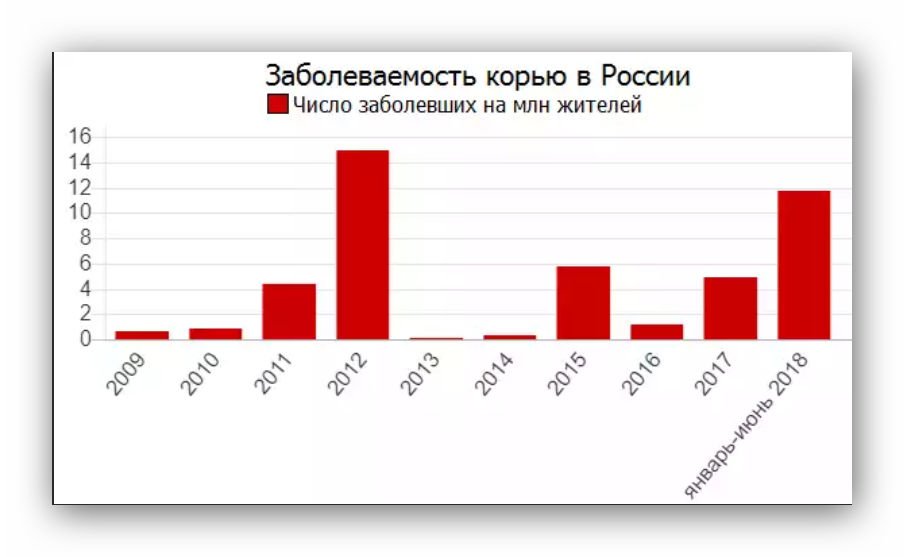
В 2015 команды MSF провели вакцинацию и оказали поддержку в лечении малярии в свыше 100 медицинских пунктах по всему региону– более 962,000 детей были привиты от кори, 30 000 заболевшим была оказана лечебная помощь.
В том же году MSF провела вакцинацию сотен тысяч человек в Либерии, Пакистане, Южном Судане и Судане в связи со вспышкой эпидемий в этих регионах.
В начале 2016 года, MSF поддержала кампанию по вакцинации против кори в лагерях для беженцев в Кале и Дюнкерке (Франция) после того, как корь была обнаружена у троих человек в лагере «Джунгли» в Кале.
В том же году MSF провела кампанию по вакцинаци в возрасте от 6 недель до 15 лет в греческом лагере для беженцев «Эллинико»; против кори были привиты 950 детей, также прививки были сделаны против столбняка, коклюша, гриппа, полиомелита, гепатита Б и некоторых форм пневмонии.
Во время вспышек заболевания в 2016 году, MSF вакцинировала от кори 869,100 человек.
Еще один смертельный вирус. Пока мир борется с Сovid-19, смертность от кори растет, а вакцинация срывается
Автор фото, Getty Images
Подпись к фото,Несмотря на угрозу здоровью, во многих странах количество привитых детей уменьшается
Заболеваемость корью в мире резко подскочила в 2019 году, говорится в опубликованном 12 ноября совместном отчете ВОЗ и центров по контролю и предупреждению заболеваний США. В прошлом году корью заразилось 869 770 человек, это самый высокий показатель с 1996 года.
В прошлом году корью заразилось 869 770 человек, это самый высокий показатель с 1996 года.
При этом, начиная с 2016 года, смертность от кори удвоилась, хотя многие считают ее неопасной детской болезнью. В прошлом году в мире от нее скончалось примерно 207 500 человек.
Эксперты связывают неутешительную ситуацию с тем, что многие дети вовремя не получают необходимую двойную прививку вакцин MCV1 и MCV2, обеспечивающих защиту от кори. Чтобы надежно пресечь распространение вируса, должно быть привито 95% населения. Среднемировой уровень вакцинации MCV1 составляет 85%, MCV2 — 71%.
«Наука давно знает, как не допустить вспышек кори. Нужно работать сообща, чтобы дойти с прививкой для каждого», — прокомментировал обнародованные данные генеральный директор ВОЗ Тедрос Гебреисус.
В 2020 году меры по борьбе с Covid-19, при всей их важности, затормозили вакцинацию от других болезней.
В 26 государствах плановые прививки от кори для 94 млн человек были отложены из-за карантина, а возобновлены лишь в восьми из них (Бразилии, Непале, Филиппинах, ЮАР, Демократической республике Конго, Нигерии, Эфиопии и Сомали).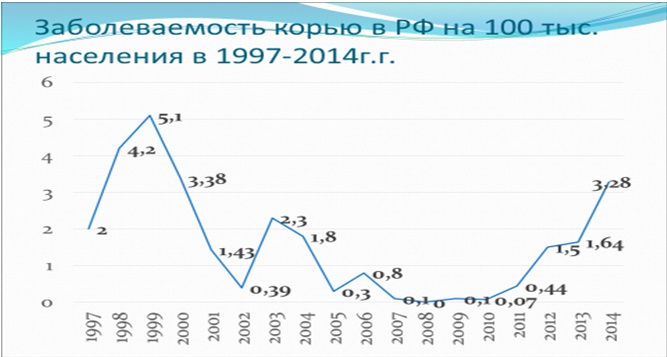
«Covid-19, опасный сам по себе, вызывает еще и рост заболеваемости и смертности от кори, которая также не знает границ», — указывает президент американского отделения Красного Креста Гейл Макговерн.
Автор фото, Getty Images
Подпись к фото,В 2019 году в мире зарегистрирована самая крупная вспышка кори за последние 23 года
«Борьба с одной смертельной болезнью не должна происходить за счет другой. Обязательно нужно продолжать иммунизацию от всех инфекций, против которых есть вакцины», — говорит исполнительный директор Детского фонда ООН Генриетт Фор.
«Хотя здравоохранение во всем мире поглощено Covid-19, нельзя ослаблять борьбу с другими инфекциями. Корь стопроцентно предотвратима, от нее никто не должен умирать», — заявил Сет Беркли, глава международной организации Gavi, занимающейся вакцинированием населения бедных стран.
Вирус кори исключительно заразен, предупреждает американский эпидемиолог Роберт Линкинс.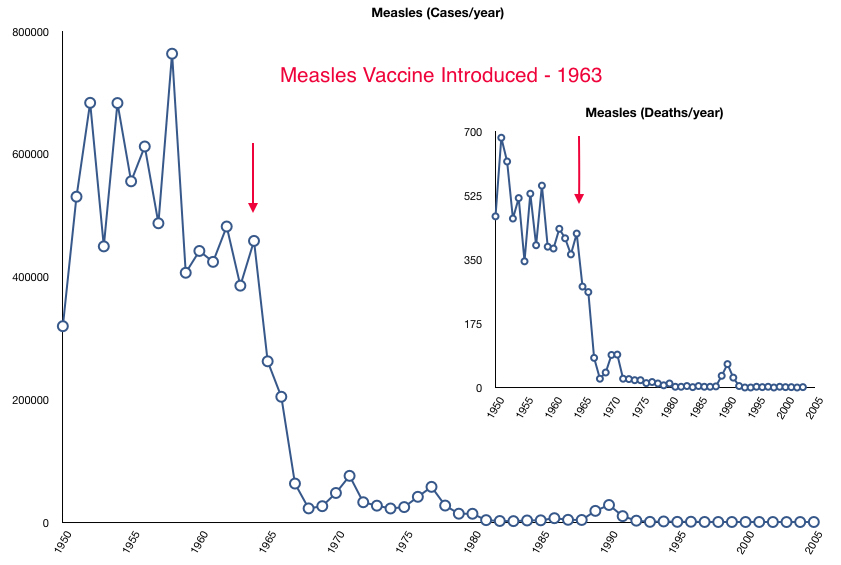
6 ноября ВОЗ и ЮНИСЕФ призвали правительства принять экстренные меры против распространения кори и полиомиелита.
«Борьба с Covid-19 критически важна. Но есть и другие смертельные заболевания, угрожающие миллионам жителей наиболее бедных стран», — говорится в документе.
Специализированные органы ООН особенно беспокоит ситуация в Нигерии, крупнейшей африканской стране с населением 200 млн.
Уровень вакцинации от кори составляет там всего 54%. В двух южных штатах, Дельта и Энугу, свыше 70 человек в последние дни скончались от вспышки желтой лихорадки. В соседнем штате Бену 12 человек погибли от неустановленной пока инфекции.
Covid-19 в Нигерии по, вероятно, неполным данным заболело 64 366 человек и 1160 из них умерло.
«Немыслим сам факт того, что мы наблюдаем самые крупные вспышки кори при жизни целого поколения, когда у нас есть безопасная, экономичная и проверенная вакцина. Ни один ребенок не должен умереть от болезни, которую можно предотвратить с помощью вакцин», — говорит президент Фонда Организации Объединенных Наций Элизабет Казенс.
«Антипрививочники»
Сложности с вакцинацией от кори и некоторых других болезней имеются и в развитых странах. Только не из-за бедности, а из-за мифов, предубеждений и фейков.
Движение «антипрививочников» существует столько, сколько сами вакцины. В Британии еще в 1772 году прославился своими проповедями пастор Эдмунд Масси, назвавший в них прививки от оспы дьявольским делом.
Автор фото, Getty Images
Подпись к фото,Ученые доказали отсутствие причинно-следственной связи между аутизмом и вакциной против кори, паротита и краснухи (КПК)
В последние годы оно резко активизировалось благодаря британскому медику Эндрю Уэйкфилду, который в опубликованной в 1998 году статье утверждал, будто комбинированная прививка от кори, свинки и краснухи вызывает у детей аутизм.
Хотя данные статьи позднее были опровергнуты, а сам Уэйкфилд лишен лицензии врача за научную недобросовестность, посеянные им семена дали всходы.
Процент детей, прививаемых от кори в Соединенном Королевстве, снизился с 92% в 1996 году до 84% в 2002 году, а в некоторых районах Лондона до 60%. В результате спустя шесть лет было официально признано, что корь вернулась в Британию, вновь появились смертельные случаи.
То же самое случилось в других странах, которые, как считалось, давно избавились от кори, и где распространилась теория Уэйкфилда. В Ирландии в 2000 году заболели полторы тысячи человек, трое из них умерли.
Во Франции в 2008-2011 годах заболело корью более 22 тыс. человек.
В декабре 2014 года 125 человек заразились корью в калифорнийском Диснейленде, после чего в штате Калифорния был принят закон об обязательной вакцинации детей.
В России вспышка кори случилась в 2018 году. Число заболевших подскочило в 3,5 раза. Эксперты объясняли это возросшим сопротивлением населения вакцинации.
По данным департамента здравоохранения Москвы, среди не привитых от кори детей в городе почти в 80% случаев причиной был принципиальный отказ родителей.
По данным опросов, против прививок в России регулярно выступают 22-27 процентов граждан.
Число случаев кори в 2019 году стало рекордным за 23 года
The Simpsons / Fox, 1989–2020
Специалисты Центров по контролю и профилактике заболеваний США (CDC) заметили, что число зарегистрированных случаев кори в 2019 году резко увеличилось по сравнению с прошлыми годами и достигло самого высокого уровня за последние 23 года. В 2019 году число случаев заболевания корью во всем мире возросло почти до 870 тысяч, достигнув таким образом показателя 1996 года, причем увеличение заболеваемости отмечается по всей планете. Глобальная смертность от кори выросла почти на 50 процентов с 2016 года, и только в 2019 году корь унесла 207,5 тысяч жизней.
Глобальная смертность от кори выросла почти на 50 процентов с 2016 года, и только в 2019 году корь унесла 207,5 тысяч жизней.
Корь, которая вызывается одноименным вирусом, имеет очень высокий уровень заразности — она передается воздушно-капельным путем, вирус выделяется во внешнюю среду в большом количестве больным человеком при кашле и чихании. Помимо этого, человек страдает от лихорадки, воспаления слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивита и характерной сыпи на коже. При тяжелом течении возможно развитие энцефалита, пневмонии и других опасных для жизни состояний. Болезнь занимает значимое место в структуре детской смертности в развивающихся странах (1,3 процента детских смертей в 2016 год). В группу риска входят невакцинированные дети до пяти лет и взрослые старше 30 лет.
Чтобы защитить ребенка от кори, ему, как правило, вводят, комбинированную вакцину — от краснухи, эпидемического паротита и кори (КПК). Первичную вакцинацию проводят в один год, ревакцинацию — в шесть лет.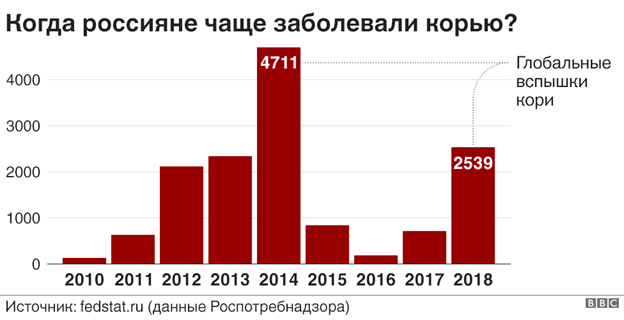 Такая схема позволяет создать иммунитет на долгие годы, причем не до конца ясно, падает ли защитный эффект вакцины со временем.
Такая схема позволяет создать иммунитет на долгие годы, причем не до конца ясно, падает ли защитный эффект вакцины со временем.
В 2010 году ВОЗ поставила цель: в течение пяти лет охват детей в возрасте одного года первой дозой вакцины должен увеличиться до 90 процентов на национальном уровне, ежегодная заболеваемость корью должна достигнуть менее 5 случаев на миллион, а оценочная смертность от кори должна быть снижена на 95 процентов по сравнению с 2000 годом.
Минал Патель (Minal K. Patel) с коллегами из Департамента иммунизации, вакцин и биологических препаратов ВОЗ сообщили о том, что по сравнению с 2000 годом в 2016 году число зарегистрированных случаев заболевания корью сократилось на 84 процента — с 853 тысяч в 2000 году до 132,5 тысяч в 2016 году. Ежегодная заболеваемость корью также снизилась — на 88 процентов: со 145 (2000 год) до 18 случаев на 1 миллион (2016 год), что стало самым низким показателем за этот период. Однако в 2019 году заболеваемость возросла на 567 процентов, достигнув 120 случаев на миллион, а абсолютное число случаев заболевания корью увеличилось на 556 процентов — с 132,5 тысяч в 2016 году до 870 тысяч в 2019 году, что оказалось наибольшим числом, начиная с 1996 года.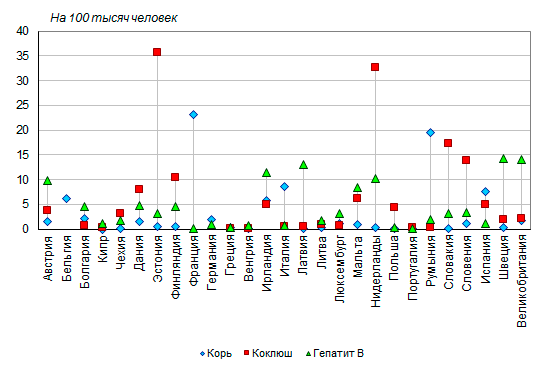
Глобальная смертность от кори в 2019 году снизилась на 62 процента по сравнению с 2000 годом. Однако по сравнению с 2016 годом этот показатель вырос почти на 50 процентов, достигнув отметки в 207,5 тысяч человек. При этом ученые заявляют, что благодаря вакцинации от кори, человечеству удалось сохранить 25,5 миллионов жизней в период с 2000 по 2019 год.
Ежегодное число смертей от кори при вакцинации (пунктирная линия) и без нее (сплошная линия)
Minal K. Patel et al. / Centers for Disease Control and Prevention, 2020
Такой глобальный рост заболеваемости ученые связывают с крупными вспышками в нескольких странах. Наиболее крупные вспышки, которые произошли в Демократической Республике Конго и на Мадагаскаре в 2018-2019 годах, возникли из-за низкого охвата первичной вакцинацией детей и отсутствия ревакцинации.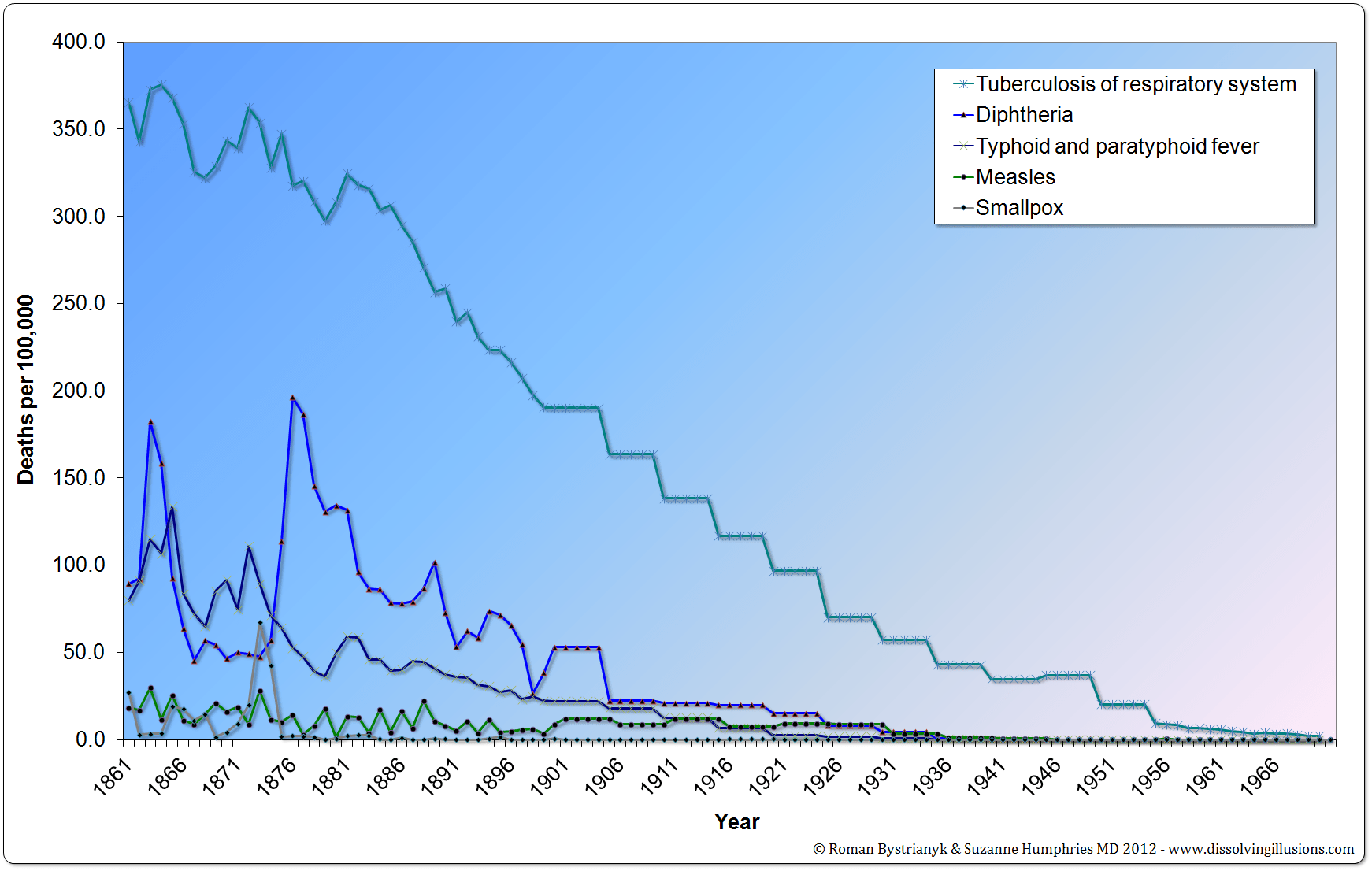
Другая вспышка — в Самоа — вызвана устойчивым снижением охвата первичной вакцинацией и ревакцинацией в течение 2014-2018 годов. По-видимому, такое снижение связано с падением уровня доверия к вакцинам (в том числе после того, как после ошибки при разведении вакцины погибло два младенца). По мнению ученых, низкий уровень доверия к вакцинам среди медицинских работников, низкий спрос со стороны населения и проблемы с поставками, хранением и обработкой вакцин стали причинами украинской вспышки кори.
Именно низкий охват детского населения первичной вакцинацией и ревакцинацией привел к крупным вспышкам болезни, и, как следствие, росту заболеваемости и смертности, считают ученые. Несмотря на то, что к 2019 году 42 страны-участницы ВОЗ достигли того, что более 90 процентов населения охвачено первичной вакцинацией от кори, 19,8 миллиона младенцев не получили вакцины в рамках плановой иммунизации. Шестью странами с наибольшим числом таких детей стали Нигерия (3,3 миллиона), Эфиопия (1,5 миллиона), Демократическая Республика Конго (1,4 миллиона), Пакистан (1,4 миллиона), Индия (1,2 миллиона) и Филиппины (700 тысяч), что составляет почти половину от общего числа детей в мире.
Ученые считают, что в национальные программы иммунизации детей против кори должны быть включены методы достижения и поддержания доверия родителей к вакцинации. Необходимо выработать у родителей понимание того, что вакцинация жизненно важна для защиты здоровья их детей. Этот тезис становится наиболее актуальным в контексте COVID-19: в 2020 году пандемия привела к программным проблемам, из-за которых число детей, получивших вакцинацию от кори, сократилось.
Власти некоторых стран и регионов уже начали применять суровые меры против антипрививочников. В Австралии, например, родителей заставили прививать детей под угрозой лишения социальных выплат — и это сработало. А штат Нью-Йорк запретил отказываться от прививок по религиозным причинам, став пятым штатом с подобным законом.
Вячеслав Гоменюк
Защити себя от кори
Корь — чрезвычайно контагиозное инфекционное заболевание; вирус передается воздушно-капельным путем и очень устойчив во внешней среде — практически все не привитые и не болевшие лица при контакте с больным корью заболевают. Необходимо также знать, что корь нередко протекает в тяжелой форме и может привести к серьезным осложнениям, инвалидизации и даже гибели больного.
Необходимо также знать, что корь нередко протекает в тяжелой форме и может привести к серьезным осложнениям, инвалидизации и даже гибели больного.
Источником инфекции является больной человек, выделяющий вирус во внешнюю среду. Вирус из организма больного выделяется при чихании, кашле и через воздух передаётся здоровому человеку. Болезнь протекает, как правило, тяжело, с высокой температурой, кашлем, обширной пятнисто-папулезной сыпью с 4-5 дня болезни и конъюнктивитом, могут развиться осложнения (отит, пневмония, энцефалит и др.). Чаще всего осложнения развиваются у детей в возрасте до 5 лет. Вирус кори очень опасен. Среди групп населения с высокими уровнями недостаточности питания и при отсутствии надлежащей медицинской помощи до 10% случаев кори заканчиваются смертельным исходом.
Однако к ней восприимчивы не только дети, но и взрослые, не привитые и не болевшие ранее корью. Заразиться можно даже просто войдя в помещение, где несколько часов назад находился больной; 96% людей, не болевших корью и не привитых против неё, при контакте с больным заболевают, независимо от возраста.
По данным Всемирной Организации Здравоохранения (ВОЗ), в последние годы ухудшается эпидемиологическая ситуация по кори в мире. Еще недавно предполагалось, что к 2015 году удастся полностью справиться с этой болезнью, но теперь эти сроки перенесены на 2020 год. В Европе с 2014 года корью переболело более 22 тыс. человек, в Китае — более 100 тысяч.
Управление Роспотребнадзора по Саратовской области со ссылкой на Федеральную службу по надзору в сфере защиты прав потребителей и благополучия человека информирует, что в Европейском регионе регистрируется беспрецедентный рост заболеваемости кори за последние 10 лет. За 2018 год корью заразились 82596 человек в 47 из 53 стран региона. В 72 случаях заболевание закончилось летально. Крайне неблагополучная ситуация по кори (наиболее высокие показатели заболеваемости) в Украине, Грузии, Албании, Черногории, Греции, Румынии, Франции и ряде других стран. Только за последний год на Украине показатель заболеваемости составил 1209,25 больных корью на 1 миллион населения, в Грузии – 563,8 больных на 1 млн населения, в Черногории – 322,6 больных на 1 млн , в Греции – 196,8 больных на 1 млн, в Румынии – 55,1 больных на 1 млн , в Молдове – 84 больных на 1 млн, во Франции – 44,7 больных на 1 млн, в Италии – 42,5 больных на 1 млн населения.
Крупные вспышки кори в 2018 году регистрировались также в Великобритании, Германии, Бельгии, Болгарии, Швейцарии, Словакии, Польше, Казахстане, а также других регионов мира – Венесуэле, Бразилии, США, Австралии, Мадагаскаре и др. В наступившем 2019 году неблагополучная ситуация по кори в Европейском регионе продолжается.
Указанная ситуация оказывает влияние на ситуацию по кори в Российской Федерации – в течение 2018 года увеличилось число завозов коревой инфекции из неблагополучных стран. Вместе с тем, в нашей стране, несмотря на рост заболеваемости корью, эпидемиологическая ситуация по кори более благополучная. Показатель заболеваемости корью в Российской Федерации в 2018 году в десятки раз ниже, чем в странах Европейского региона и составил 17,3 случая на 1 млн населения.
Минимальные уровни заболевания в России были зафиксированы с 2006 по 2010, но с 2011 года отмечен рост заболеваемости, пик которого пришелся на 2014 год. Пришлось гасить вспышку кори в олимпийском Сочи, в соседней Абхазии в это время полыхал «коревой» пожар.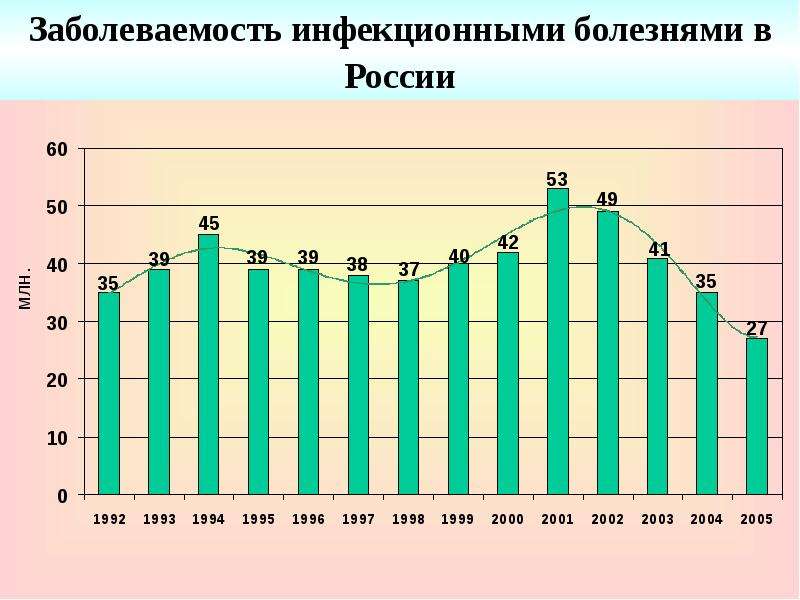 Поэтому были приняты меры по дополнительной иммунизации – были дополнительно привиты дети до 14 лет, подростки старше 14 лет, а впоследствии и те, кто уже закончил школу. Эти мероприятия увенчались определенным успехом. С сентября 2014 года фиксировались единичные случаи и лишь несколько групповых случаев заболевания. Уровень заболеваемости корью в России за 2015 год снизился почти в шесть раз. Но корь обладает максимальным уровнем контагиозности и, кроме иммунизации, действенной защиты нет. Вспышки кори – это еще один пример того, когда мы уверовали в свое всемогущество в борьбе с вирусом, однако не справились, и корь дала нам свою реакцию.
Поэтому были приняты меры по дополнительной иммунизации – были дополнительно привиты дети до 14 лет, подростки старше 14 лет, а впоследствии и те, кто уже закончил школу. Эти мероприятия увенчались определенным успехом. С сентября 2014 года фиксировались единичные случаи и лишь несколько групповых случаев заболевания. Уровень заболеваемости корью в России за 2015 год снизился почти в шесть раз. Но корь обладает максимальным уровнем контагиозности и, кроме иммунизации, действенной защиты нет. Вспышки кори – это еще один пример того, когда мы уверовали в свое всемогущество в борьбе с вирусом, однако не справились, и корь дала нам свою реакцию.
В Саратовской области сохраняется наличие восприимчивого к кори населения, что подтверждается результатами серологического мониторинга напряженности иммунитета к вирусу кори, регистрацией случаев кори среди населения области и выделением неиммунных против кори лиц в эпидемических очагах, что способствует поддержанию эпидемического процесса кори среди населения.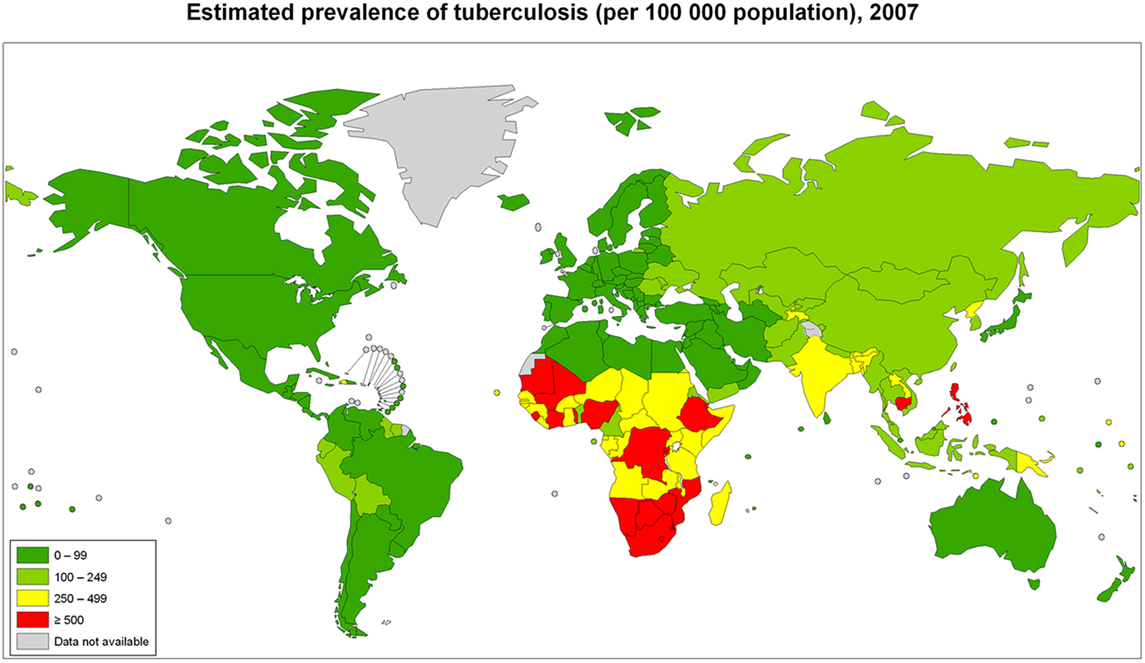 В 2018 году в области зарегистрировано 2 случая заболевания корью; за 3 месяца 2019 года – уже зарегистрировано 3 случая заболевания корью.
В 2018 году в области зарегистрировано 2 случая заболевания корью; за 3 месяца 2019 года – уже зарегистрировано 3 случая заболевания корью.
Корь имеет свою цикличность, поэтому при недостаточном уровне вакцинации — заболеваемость повышается каждые 5-6 лет. История борьбы с корью насчитывает не одну сотню лет, однако реальная возможность снизить заболеваемость и смертность от этой инфекции появилась после начала массовой иммунизации, к которой у нас в стране приступили в 1963 году. До появления вакцинации против кори это заболевание считалось «детской чумой», так как вызывало множественные случаи смерти среди больных детей, например, в России от кори и ее осложнений умирал каждый четвертый больной ребенок. Мероприятия по специфической профилактике кори в России, проведение активного эпидемиологического надзора за этой инфекцией привели к резкому снижению заболеваемости корью (в 700 раз по сравнению с довакцинальным периодом) и стали регистрироваться единичные случаи заболевания, в основном среди лиц старше 18 лет, которые не имеют иммунитета против этой инфекции.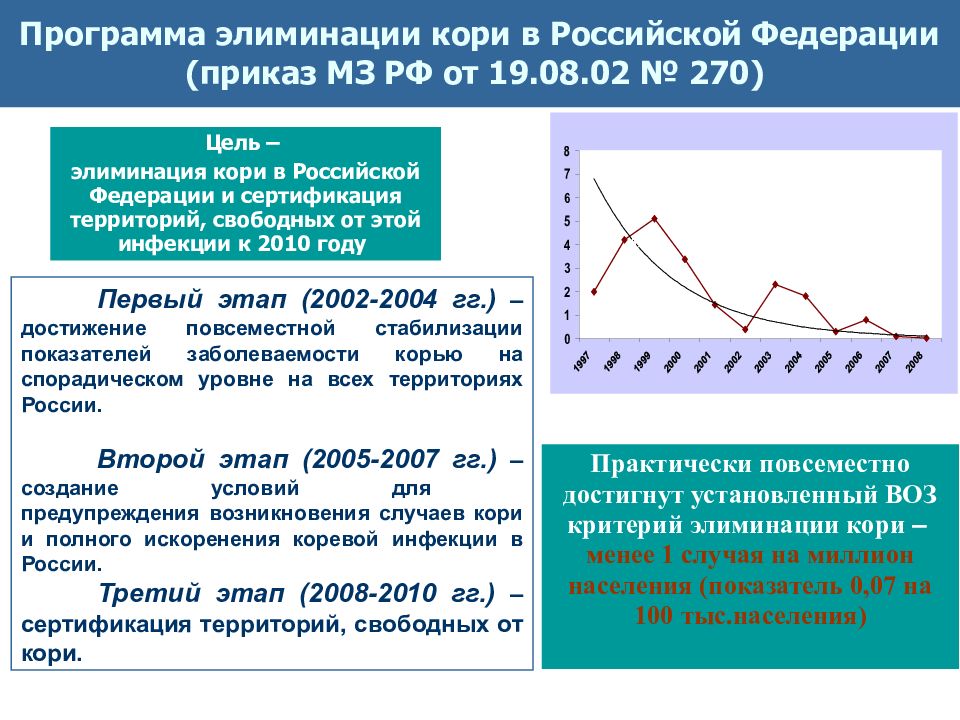
Кроме того, взрослые необоснованно отказываются от прививок своим детям и тем самым лишают их законного права на защиту от инфекционных заболеваний, нарушая право ребенка на здоровье, а в некоторых случаях и на жизнь.
Россия находится в лидерах по отказам родителей от прививок, что крайне неблагоразумно. Это привело к тому, что заболеваемость корью за счет не прошедших вакцинацию, выросла, в том числе среди благополучных слоев населения, достигнув своего пика в 2014 году. Тогда корью заболели более 30 тыс. россиян, что сопоставимо с показателями конца 90-х годов.
Единственной эффективной мерой профилактики кори является плановая вакцинация. Поэтому всем лицам не привитым, не имеющим достоверных сведений о сделанной прививке против кори или о перенесенном в прошлом заболевании, необходимо пройти иммунизацию.
Согласно Национальному календарю прививок, иммунизация против кори проводится детям в возрасте 12 месяцев (вакцинация) и повторно в возрасте 6 лет (ревакцинация). Однако со временем количество антител против кори в организме человека снижается, поэтому взрослым, прививавшимся только один раз в детстве, необходима ревакцинация.
Однако со временем количество антител против кори в организме человека снижается, поэтому взрослым, прививавшимся только один раз в детстве, необходима ревакцинация.
В настоящее время, в связи с ростом заболеваемости взрослого населения, усиленными миграционными процессами и завозом инфекции из соседних государств, широко проводятся прививки против кори лицам в возрасте до 55 лет, не болевшим корью, не привитым или имеющим одну прививку. Иммунизаця проводится двукратно с интервалом не менее 3 месяцев между прививками; лица, привитые ранее однократно, подлежат дополнительной однократной иммунизации.
Граждане Российской Федерации прививаются бесплатно в поликлинике по месту жительства или прикрепления.
Для того, чтобы обезопасить себя и своих детей от заболевания корью при выезде в страны Европы, КНР, при отсутствии у них прививок против кори необходимо привиться не менее чем за 10 дней до отъезда.
Единственным способом защиты от кори является вакцинация!
Защитите себя и своих детей! Сделайте прививки против кори!
Врач-эпидемиолог ЦГСЭН
ФКУЗ «МСЧ МВД России по
Саратовской области» В.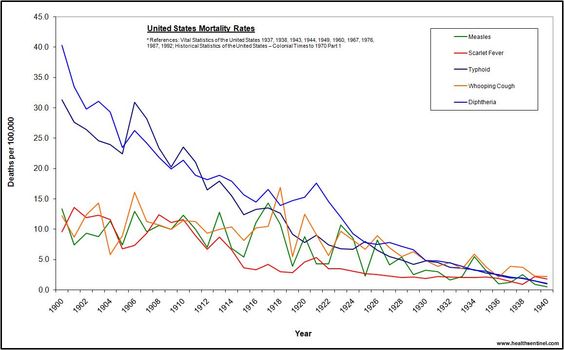 И. Бабкина
И. Бабкина
ГБУЗ Городская поликлиника № 111 для взрослых — Санкт-Петербург, ул. Ольховая , д. 6
Что такое корьКорь (см. дополнительную информацию в Базе Знаний) является классическим детским инфекционным заболеванием, вызываемым вирусом. В прежние времена корь встречалась чрезвычайно часто, но теперь заболеваемость снизилась до редких случаев благодаря массовой вакцинации. Корь проявляется кашлем, насморком, конъюнктивитом, болью в горле, лихорадкой и красной пятнистой сыпью на коже.
Корь может иметь тяжелое течение, особенно, у детей раннего возраста и даже приводить к смерти. Глобальная смертность от кори снижается каждый год, поскольку все больше детей получают вакцину, однако до сих пор ежегодно от этого заболевания погибает более 100 000 человек, большинство из них в возрасте до 5 лет.
Корь распространена по всему миру. В довакцинальную эпоху к 15 годам корью переболевало более 90% населения земли.Смертность превышала 2-2,5%
В 2000 году по приблизительным оценкам корю переболело от 31 до 40 млн. человек, смертность составила 773 000 – 777 000 человек — т.е., 2,1% заболевших. Высокая заболеваемость и контагиозность делают корь пятой причиной детской смертности.
Симптомы кори
- Кожная сыпь (см. также: Корь. Описание элементов сыпи.), в виде больших плоских пятен, которые часто сливаются; имеет этапность – начинается с лица и далее распространяется постепенно вниз, на туловище и конечности.
Заболевание имеет определенную этапность и занимает 2-3 недели:
- Заражение и инкубационный период: В первые 10 — 14 дней от контакта с зараженным человеком – нет никаких симптомов.
- Период неспецифических симптомов. Первым симптомом кори обычно является легкая или средней интенсивности лихорадка, которая нередко сопровождается постоянным кашлем, насморком, конъюнктивитом и болью в горле.
 Эта стадия является относительно легкой и продолжается два-три дня.
Эта стадия является относительно легкой и продолжается два-три дня. - Период сыпи. Сыпь состоит из маленьких красных пятен, некоторые из которых слегка приподняты над уровнем кожи (папулы). Скопления пятен и папул при кори придают коже диффузно-гиперемированный внешний вид. Сыпь сначала появляется на лице, особенно много ее за ушами и вдоль линии роста волос.
В течение следующих нескольких дней сыпь распространяется вниз: на руки, туловище, затем на бедра, голени и стопы. Одновременно с появлением сыпи резко нарастает лихорадка, достигая 40-41 градуса. Сыпь длится до шести дней и постепенно исчезает, начиная с лица, затем с рук, туловища и в последнюю очередь – с бедер и стоп.
Больной корью заразен около восьми дней: вирус начинает выделяться в окружающую среду за четыре дня до появления сыпи и заканчивает через четыре дня от появления первых элементов сыпи.
Когда обращаться к врачу
Позвоните своему врачу, если вы считаете, что Вы, или Ваш ребенок были в контакте с больным корью или уже заболели корью.
 Обсудите с врачом полноценность календаря прививок Вашего ребенка перед его поступлением в начальную школу, в колледж или до предстоящей международной поездки.
Обсудите с врачом полноценность календаря прививок Вашего ребенка перед его поступлением в начальную школу, в колледж или до предстоящей международной поездки.
Причины заболевания корью
Причиной кори является вирус, который размножается в носу и горле зараженного ребенка или взрослого.
Когда больной корью человек кашляет или чихает, инфицированные капельки распыляются в окружающий воздух, после чего другие люди могут их вдохнуть. Зараженные капельки также могут осесть на поверхностях и оставаться активными на них в течение нескольких часов. Если здоровый человек прикоснется руками сперва к этим поверхностям, а затем потрет свой нос или глаза, он также может заразиться.
Факторы риска
- Отсутствие вакцинации. Если Ваш ребенок не имеет вакцины против кори, его риск заболеть при контакте с больным человеком гораздо выше, чем у привитых детей.

- Международные поездки. Если Вы путешествуете в развивающиеся страны, где корь является более распространенной, Вы подвержены более высокому риску инфицирования.
- Наличие дефицита витамина А. Если Ваш рацион беден витамином А, Вы подвержены более высокому риску заражения, а также более высокому риску тяжелого течения болезни.
Осложнения кори
- Ушная инфекция (средний отит). Одним из самых распространенных осложнений кори является бактериальная инфекция среднего уха.
- Бронхит, ларингит или ложный круп. Корь может привести к воспалению голосовых связок (гортани) или бронхов, так же выделяется коревой круп
- Пневмония. Воспаление легких является частым осложнением кори. Особенному риску подвержены люди с ослабленной иммунной системой. Иногда коревая пневмония приводит к смерти пациента.

- Энцефалит. Это осложнение развивается с частотой примерно 1: 1000 заболевших. Это воспаление вещества головного мозга, которое может вызвать рвоту, судороги, кому или даже смерть. Коревой энцефалит может начаться одновременно с самой корью, а может быть отсроченным на несколько месяцев.
- Проблемы при беременности. Если Вы беременны, Вам нужно проявлять особую осторожность, чтобы избежать кори, потому что это заболевание способно приводить к прерыванию беременности (смерти плода), преждевременным родам, грубым аномалиям развития плода или низкому весу при рождении.
- Снижение содержания тромбоцитов (тромбоцитопения). Корь может привести к снижению тромбоцитов – клеток крови, которые необходимы для свертывания крови.
Частота осложнений кори в развитых странах:Общая частота осложнений — 22,7%
Диарея — 9,4%
Средний отит — 6,6%
Пневмония — 6,5%
Энцефалит — 0,1%
Смерть — 0,3%Частота осложнений кори выше в развивающихся странах и странах с высоким процентом отказов от вакцинации.
Подготовка к визиту врача
Готовясь к визиту врача, Вы можете сделать некоторые полезные приготовления:
- Запишите все симптомы, которые испытываете Вы, или Ваш ребенок, включая те, которые не кажутся Вам связанными с этим заболеванием
- Запишите ключевую личную информацию, в том числе — любые недавние поездки
- Составьте список всех лекарств, витаминов и пищевых добавок, которые принимаете Вы или Ваш ребенок
- Составьте список вопросов, которые хотели бы задать своему врачу.
Ваш врач, вероятно, задаст вам ряд вопросов, таких как:
- Вы или Ваш ребенок вакцинированы против кори? Когда и сколько раз вводились вакцины?
- Вы недавно путешествовали за пределы страны?
- Кто еще проживает в вашем доме? Все ли они привиты от кори?
Что Вы можете сделать, в ожидании приема врача?
Убедитесь, что Вы или ваш ребенок получаете достаточно жидкости. Оптимально пить не просто воду, а растворы электролитов, такие как Регидрон, Гидровит, Хумана Электролит и тд.
Оптимально пить не просто воду, а растворы электролитов, такие как Регидрон, Гидровит, Хумана Электролит и тд.
Если лихорадка доставляет выраженный дискомфорт или достигает высоких цифр (выше 39 градусов), следует принимать парацетамол (15 мг/кг) или ибупрофен (10 мг/кг).
Не давайте детям аспирин для снижения лихорадки, поскольку он может вызывать грозное и опасное для жизни осложнение – синдром Рейе.
Диагностика кори
В большинстве случаев Вашему врачу потребуется лишь осмотр и сбор анамнеза, чтобы безошибочно поставить диагноз кори. При необходимости диагноз может быть подтвержден анализом крови.
Лечение кори
Не существует никакого специфического лечения против кори, противовирусные и антибактериальные препараты неэффективны при этом заболевании. Заболевание проходит самостоятельно, лечение состоит лишь в уменьшении симптомов и своевременном выявлении осложнений. Тем не менее, некоторые меры все же могут быть предприняты у лиц, имеющих высокий риск тяжелого и осложненного течения инфекции:
Тем не менее, некоторые меры все же могут быть предприняты у лиц, имеющих высокий риск тяжелого и осложненного течения инфекции:
- Постконтактная иммунизация. Непривитые пациенты, включая младенцев, могут получить прививку от кори в течение 72 часов после контакта с больным человеком. В большинстве случаев это позволяет значительно смягчить тяжесть болезни и улучшить прогноз.
- Внутривенный иммуноглобулин. Беременные женщины, младенцы и люди с ослабленной иммунной системой (например, ВИЧ-инфицированные люди), которые были в контакте с инфицированным пациентом, но не могут получить живую вакцину – обычно получают инъекции иммуноглобулина. Этот препарат должен быть введен в течение шести дней после контакта с вирусом. Донорские антитела, содержащиеся в препарате, могут предотвратить корь или сделать симптомы болезни менее серьезными.
Лекарственные препараты
- Жаропонижающие.
 Используйте только парацетамол или ибупрофен. Не используйте аспирин у детей до 18 лет!
Используйте только парацетамол или ибупрофен. Не используйте аспирин у детей до 18 лет! - Антибиотики. Если во время кори развивается вторичное бактериальное осложнение, такое как пневмония или средний отит, Ваш врач может назначить антибактериальный препарат.
- Витамин А. Люди с низким уровнем витамина А, чаще всего, имеют более тяжелое течение кори. Назначение витамина A может уменьшить тяжесть кори. Обычно он вводится в большое дозе (200 000 международных единиц) в течение двух дней.
Изменение образа жизни и домашние средства
Если у Вас или у Вашего ребенка диагностирована корь, Вам следует быть в контакте с врачом, чтобы он мог наблюдать за течением болезни и следить за развитием осложнений. Кроме того, следующие советы помогут вам облегчить симптомы болезни:
- Отдыхайте. Соблюдайте постельный или полупостельный режим
- Пейте много воды, фруктовых соков и травяного чая, чтобы восполнить жидкость, потерянную при лихорадке и активном потоотделении
- Увлажняйте воздух в доме.
 Используйте для этого увлажнитель воздуха, или мокрые ткани.
Используйте для этого увлажнитель воздуха, или мокрые ткани. - Дайте отдых глазам. Сохраняйте приглушенный свет в комнате или носите солнцезащитные очки. Как можно меньше читайте и смотрите на мониторы (компьютер, телефон и тд). Чтобы заполнить досуг, вы можете, например, слушать аудиокниги.
Профилактика кори
Если кто-то в Вашей семье болеет корью, соблюдайте следующие меры предосторожности:
- Изоляция. Поскольку корь является очень заразной за 4 дня до начала сыпи, и 4 дня после ее начала – больной человек должен находиться в максимальной изоляции в этот период времени. Никаких посещений, визитов и встреч.
- Особенно важно изолировать непривитых людей от зараженного человека
- Вакцинация и введение иммуноглобулина. Задайте своему семейному врачу вопросы о необходимости специфической экстренной защиты каждого члена семьи.
Предотвращение новых инфекций
Если Вы уже переболели корью ранее, то Ваш организм имеет пожизненный иммунитет, и Вы не можете заболеть во второй раз.
Для всех остальных людей введение вакцины имеет крайне важное профилактическое значение. Вакцинация формирует и сохраняет так называемый «коллективный иммунитет» против кори.
Как только коллективный иммунитет против кори ослабевает, начинает увеличиваться частота заболеваемости.
Вакцина против кори входит в состав дивакцины «корь + эпидемический паротит», или тривакцины «Приорикс» (корь + эпидемический паротит + краснуха). В развитых странах используют тетравакцину «Приорикс-тетра» (корь + эпидемический паротит + краснуха + ветряная оспа). Согласно российскому нацкалендарю прививок, вакцинация против кори проводится в 1 год (вводится одна доза) и в 6 лет (вводится вторая доза). Дополнительная вакцинация проводится женщинам, планирующим беременность, учителям, медицинским работникам, а также некоторым другим людям, имеющим, по роду своей профессии, высокий риск заражения корью.
Беломорская Центральная районная больница. Корь и ее последствия
Корь – острое вирусное заболевание
На фоне эпидемиологического неблагополучия в ряде стран Европейского региона отмечено осложнение эпидситуации по заболеваемости корью на территории Российской Федерации. В 2017 году заболевания корью регистрировались в республике Крым, Адыгее, Кабардино-Балкарской республике, Ростовской и Астраханской областях, в Ставропольском и Хабаровском краях. Регистрируются групповые заболевания в организованных коллективах и медицинских организациях. В городе Москве очаги кори зарегистрированы в стационарах, а также среди цыган и в трудовых коллективах Московской области.
В 2017 году заболевания корью регистрировались в республике Крым, Адыгее, Кабардино-Балкарской республике, Ростовской и Астраханской областях, в Ставропольском и Хабаровском краях. Регистрируются групповые заболевания в организованных коллективах и медицинских организациях. В городе Москве очаги кори зарегистрированы в стационарах, а также среди цыган и в трудовых коллективах Московской области.
Корь – острое вирусное заболевание, распространяющееся воздушно-капельным путем. В прошлые века из-за высокой летальности и заболеваемости корь считалась наиболее опасным заболеванием детского возраста и даже называлась «детской чумой».
Основной причиной смертности от кори являются возникающие осложнения в виде пневмонии, диареи и т.д. Корь может приводить к пожизненной инвалидности вследствие поражения мозга, а также в виде слепоты и глухоты. Возможен «вклад» коревой инфекции в этиологию (причину) ряда хронических заболеваний, таких как системная красная волчанка, болезнь Педжета, рассеянный склероз, гломерулонефрит. Кроме того, известно, что перенесенная корь, может приводить к развитию панкреатита, а впоследствии у ряда пациентов – и инсулинозависимого диабета.
Кроме того, известно, что перенесенная корь, может приводить к развитию панкреатита, а впоследствии у ряда пациентов – и инсулинозависимого диабета.
После начала массовой иммунизации детей удалось резко снизить заболеваемость и смертность от кори, но наряду с этим отмечается «повзросление» кори, рост числа серонегативных (восприимчивых) людей даже, среди ранее привитых.
Поэтому на сегодняшний день двукратной иммунизации подлежат все взрослые до 35 лет (включительно) не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках; взрослые от 36 до 55 лет (включительно), относящиеся к группам риска (работники образовательных и медицинских организаций, организаций торговли, транспорта, коммунальной и социальной сферы; лица, работающие вахтовым методом), не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках.
Если вам небезразлично ваше здоровье, вы можете защититься от коревой инфекции, обратившись в проф.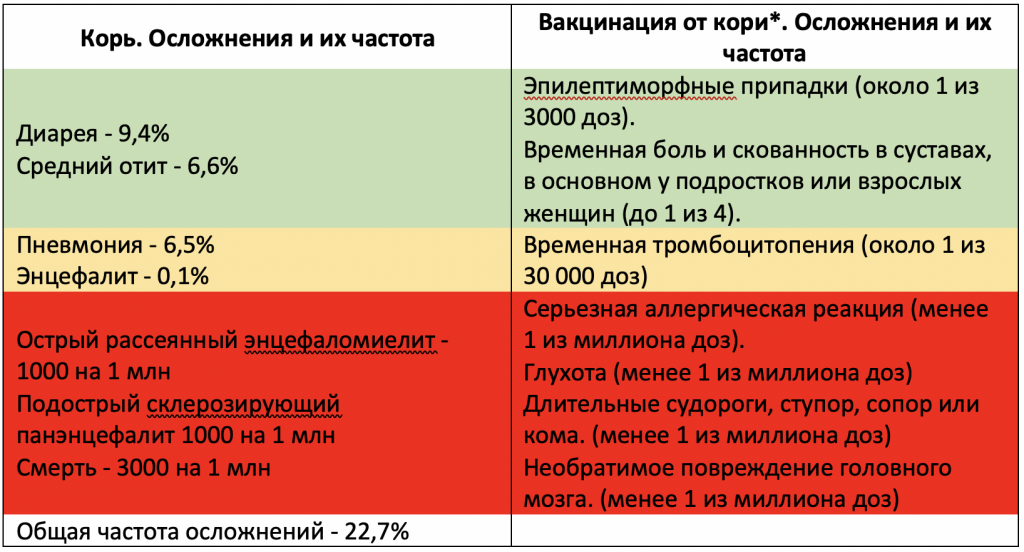 кабинет Беломорской ЦРБ (кабинет № 1). Получить всю интересующую информацию можно по телефону 8-964-317-50-10. Прививка бесплатная.
кабинет Беломорской ЦРБ (кабинет № 1). Получить всю интересующую информацию можно по телефону 8-964-317-50-10. Прививка бесплатная.
Министерство здравоохранения и социального развития Республики Карелия совместно с Управлением Роспотребнадзора по Республике Карелия информируют, что в странах Европейского региона в 2011 году отмечалась сложная эпидемическая ситуация по заболеваемости корью: в 38 странах Европы зарегистрировано более 21 000 случаев заболевания.
Более 90% случаев кори приходится на 9 стран: Францию (12 699 случаев), Германию (1193), Италию (1500), Испанию (2 261), Румынию (1619), Бельгию (382), Швейцарию (589), Соединенное Королевство (550), Узбекистан. Наибольшее число заболевших отмечается среди детей от одного до четырех лет и молодых людей в возрасте 15–29 лет. Большинство заболевших не были двукратно вакцинированы против кори.
В связи с эпидемическим распространением кори в Европейском регионе значительно возросла вероятность инфицирования лиц, не имеющих иммунитета к кори, во время зарубежных поездок и завоза этой инфекции на территорию Российской Федерации. Всемирная организация здравоохранения рекомендует двукратную иммунизацию до поездки в Европейский регион лицам, не болевшим корью, не привитым против кори или имеющим одну прививку.
Всемирная организация здравоохранения рекомендует двукратную иммунизацию до поездки в Европейский регион лицам, не болевшим корью, не привитым против кори или имеющим одну прививку.
Корь — очень контагиозное вирусное заболевание, передающееся воздушно-капельным путем, протекающее с высокой лихорадкой и сыпью, часто осложняющее течение хронических заболеваний, опасное развитием осложнений со стороны сердца и легких.
Корью болеют только люди. Инфекция передается воздушно-капельным путем (в капельках слизи вирус сохраняет свои свойства в течение нескольких дней). Ранее корь считалась исключительно детской инфекцией, однако тенденция последних лет показывает нарастание среди заболевших доли подростков и взрослых.
Инкубационный период в среднем длится около двух недель, на 5-6 день болезни вирус из слизистой оболочки ротоглотки проникает в кровь, распространяясь практически по всем органам и тканям организма. Типичное проявление кори – сыпь. Вирус также проникает в слизистую оболочку глаз, вызывая другой характерный признак кори – тяжелый конъюнктивит. На внутренней поверхности щек образуются характерные пятна, напоминающие скопление зерен манной крупы – результат размножения вируса в клетках слизистой оболочки рта. Сыпь при кори мелкая и обильная. Она, сливаясь, способна покрывать всю поверхность тела, при тяжелых случаях на коже образуются мелкие кровоизлияния. Сыпь появляется на 3 день от начала заболевания, распространяется по всему телу в течение следующих 3 дней и затем, в течение 3 дней исчезает, оставляя легкую пигментацию.
Вирус также проникает в слизистую оболочку глаз, вызывая другой характерный признак кори – тяжелый конъюнктивит. На внутренней поверхности щек образуются характерные пятна, напоминающие скопление зерен манной крупы – результат размножения вируса в клетках слизистой оболочки рта. Сыпь при кори мелкая и обильная. Она, сливаясь, способна покрывать всю поверхность тела, при тяжелых случаях на коже образуются мелкие кровоизлияния. Сыпь появляется на 3 день от начала заболевания, распространяется по всему телу в течение следующих 3 дней и затем, в течение 3 дней исчезает, оставляя легкую пигментацию.
Основной причиной смертности от кори являются возникающие осложнения в виде пневмонии (воспаления бронхов и легких), тяжелой диареи (понос), менингоэнцефалита (воспаление мозга и мозговых оболочек). Корь может приводить к пожизненной инвалидности вследствие поражения мозга, а также в виде слепоты (вследствие поражения склер и роговицы) и глухоты.
Согласно Национальному календарю профилактических прививок вакцинация против кори проводится: детям в возрасте 12 месяцев, ревакцинация в 6-летнем возрасте; подросткам и взрослым до 35 лет, не болевшим, не привитым и не имеющим сведений о профилактических прививках против кори; контактным лицам из очагов заболевания, не болевшим, не привитым и не имеющим сведений о профилактических прививках против кори – без ограничения по возрасту. С целью создания активного иммунитета проводится вакцинопрофилактика вакциной в соответствии с календарем прививок, а также детям и взрослым при отсутствии у них противокоревых антител. Комплекс противоэпидемических мероприятий в очаге инфекции включает выявление источника инфекции, контактных, имевших факт безусловного или вероятного общения с больным, для установления границ очага. Всем непривитым контактным лицам старше 1 года проводится экстренная вакцинопрофилактика, при наличии противопоказаний вводится иммуноглобулин.
С целью создания активного иммунитета проводится вакцинопрофилактика вакциной в соответствии с календарем прививок, а также детям и взрослым при отсутствии у них противокоревых антител. Комплекс противоэпидемических мероприятий в очаге инфекции включает выявление источника инфекции, контактных, имевших факт безусловного или вероятного общения с больным, для установления границ очага. Всем непривитым контактным лицам старше 1 года проводится экстренная вакцинопрофилактика, при наличии противопоказаний вводится иммуноглобулин.
Знайте: если вы отказываетесь от прививки, значит, вы выбираете болезнь! Третьего не дано, так как единственная надежная гарантия от заболевания корью — профилактическая вакцинация. А болезнь может иметь очень тяжелые последствий. Что же делать, если ребенок заболел? Возбудитель кори не поддается действию лекарств, и лечебные препараты врач назначает только в тех случаях, когда развиваются осложнения.
Корь
Корь — очень заразное серьезное заболевание, вызываемое вирусом. До внедрения противокоревой вакцины в 1963 году и повсеместной вакцинации крупные эпидемии происходили примерно каждые 2–3 года, и корь ежегодно вызывала около 2,6 миллиона смертей.
До внедрения противокоревой вакцины в 1963 году и повсеместной вакцинации крупные эпидемии происходили примерно каждые 2–3 года, и корь ежегодно вызывала около 2,6 миллиона смертей.
Корь вызывается вирусом семейства парамиксовирусов и обычно передается через прямой контакт и через воздух.Вирус поражает дыхательные пути, а затем распространяется по всему телу. Корь — это заболевание человека, которое, как известно, не встречается у животных.
Ускоренная иммунизация оказала большое влияние на снижение смертности от кори. В период с 2000 по 2018 год вакцинация против кори предотвратила около 23,2 миллиона смертей. Смертность от кори в мире снизилась на 73% с примерно 536 000 в 2000 году * до 142 000 в 2018 году.
Признаки и симптомы
Первым признаком кори обычно является высокая температура, которая начинается примерно через 10–12 дней после заражения. вирус и длится от 4 до 7 дней.В начальной стадии могут развиться насморк, кашель, красные и слезящиеся глаза и небольшие белые пятна внутри щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется, постепенно достигая рук и ног. Сыпь держится от 5 до 6 дней, а затем исчезает. В среднем сыпь возникает через 14 дней после контакта с вирусом (в пределах от 7 до 18 дней).
вирус и длится от 4 до 7 дней.В начальной стадии могут развиться насморк, кашель, красные и слезящиеся глаза и небольшие белые пятна внутри щек. Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется, постепенно достигая рук и ног. Сыпь держится от 5 до 6 дней, а затем исчезает. В среднем сыпь возникает через 14 дней после контакта с вирусом (в пределах от 7 до 18 дней).
Большинство смертей от кори вызвано осложнениями, связанными с этой болезнью.Серьезные осложнения чаще встречаются у детей младше 5 лет или взрослых старше 30 лет. К наиболее серьезным осложнениям относятся слепота, энцефалит (инфекция, вызывающая отек мозга), тяжелая диарея и связанное с ней обезвоживание, ушные инфекции или тяжелые респираторные заболевания. такие инфекции, как пневмония. Тяжелая форма кори чаще встречается у плохо питающихся маленьких детей, особенно у детей с недостаточным содержанием витамина А или чья иммунная система ослаблена ВИЧ / СПИДом или другими заболеваниями.
Кто подвергается риску?
Невакцинированные дети младшего возраста подвергаются наибольшему риску заболевания корью и ее осложнений, включая смерть. Невакцинированные беременные также подвержены риску. Любой человек, не имеющий иммунитета (который не был вакцинирован или был вакцинирован, но не выработал иммунитет), может заразиться.
Корь по-прежнему распространена во многих развивающихся странах, особенно в некоторых частях Африки и Азии. Подавляющее большинство (более 95%) случаев смерти от кори происходит в странах с низким доходом на душу населения и слабой инфраструктурой здравоохранения.
Вспышки кори могут быть особенно смертельными в странах, переживших стихийные бедствия или конфликты или восстанавливающихся после них. Повреждение инфраструктуры здравоохранения и служб здравоохранения прерывает плановую иммунизацию, а переполненность жилых лагерей значительно увеличивает риск заражения.
Передача
Корь — одна из самых заразных болезней в мире. Он передается при кашле и чихании, тесном личном контакте или прямом контакте с инфицированными выделениями из носа или горла.
Он передается при кашле и чихании, тесном личном контакте или прямом контакте с инфицированными выделениями из носа или горла.
Вирус остается активным и заразным в воздухе или на инфицированных поверхностях до 2 часов. Он может передаваться инфицированным человеком от 4 дней до появления сыпи до 4 дней после ее появления.
Вспышки кори могут приводить к эпидемиям, которые приводят к гибели многих людей, особенно среди маленьких, недоедающих детей. В странах, где корь в значительной степени ликвидирована, случаи, завезенные из других стран, остаются важным источником инфекции.
Лечение
Специального противовирусного лечения вируса кори не существует.
Тяжелые осложнения кори можно уменьшить с помощью поддерживающей терапии, которая обеспечивает хорошее питание, адекватное потребление жидкости и лечение обезвоживания с помощью рекомендованного ВОЗ раствора для пероральной регидратации. Этот раствор заменяет жидкости и другие важные элементы, которые теряются при диарее или рвоте. Антибиотики следует назначать для лечения глазных и ушных инфекций, пневмонии.
Антибиотики следует назначать для лечения глазных и ушных инфекций, пневмонии.
Все дети, у которых диагностирована корь, должны получать две дозы добавок витамина А с интервалом в 24 часа.Это лечение восстанавливает низкий уровень витамина А во время кори, который наблюдается даже у детей с хорошим питанием, и может помочь предотвратить повреждение глаз и слепоту. Также было доказано, что добавки витамина А снижают количество смертей от кори.
Профилактика
Плановая вакцинация детей от кори в сочетании с кампаниями массовой иммунизации в странах с высоким уровнем заболеваемости и смертности являются ключевыми стратегиями общественного здравоохранения, направленными на сокращение глобальной смертности от кори. Вакцина против кори используется уже почти 60 лет.Это безопасно, эффективно и недорого. Иммунизация ребенка от кори стоит примерно один доллар США.
Коревая вакцина часто сочетается с вакцинами против краснухи и / или паротита. Он одинаково безопасен и эффективен как в однократном, так и в комбинированном виде. Добавление краснухи к вакцине против кори лишь незначительно увеличивает стоимость и позволяет покрыть общие расходы на доставку и администрирование.
Добавление краснухи к вакцине против кори лишь незначительно увеличивает стоимость и позволяет покрыть общие расходы на доставку и администрирование.
В 2018 году около 86% детей в мире получили 1 дозу противокоревой вакцины к своему первому дню рождения через обычные медицинские службы — по сравнению с 72% в 2000 году.Для обеспечения иммунитета и предотвращения вспышек рекомендуется две дозы вакцины, поскольку около 15% вакцинированных детей не развивают иммунитет с первой дозы. В 2018 году 69% детей получили вторую дозу противокоревой вакцины.
Из примерно 19,2 миллиона младенцев, не вакцинированных хотя бы одной дозой противокоревой вакцины посредством плановой иммунизации в 2018 г., около 6,1 миллиона были в 3 странах: Индии, Нигерии и Пакистане
Ответ ВОЗ
В 2010 г. Всемирная ассамблея здравоохранения установили 3 вехи на пути к будущей ликвидации кори, которые должны быть достигнуты к 2015 г .:
- увеличить плановый охват первой дозой вакцины, содержащей коревую вакцину (MCV1), более чем на 90% в национальном масштабе и более чем на 80% в каждом районе;
- снизить и поддерживать ежегодную заболеваемость корью до менее 5 случаев на миллион; и
- снизили оценочную смертность от кори более чем на 95% по сравнению с оценкой 2000 года.

В 2012 году Ассамблея здравоохранения одобрила Глобальный план действий в отношении вакцин с целью ликвидации кори в четырех регионах ВОЗ к 2015 году и в пяти регионах к 2020 году.
К 2018 году глобальные усилия по увеличению охвата вакцинами привели к Снижение смертности на 73%. В течение 2000–2018 годов при поддержке Инициативы по борьбе с корью и краснухой и Гави, Альянса по вакцинам, вакцинация от кори предотвратила примерно 23,2 миллиона случаев смерти; большинство предотвращенных смертей произошло в африканском регионе и в странах, поддерживаемых Альянсом Гави.
Но без постоянного внимания успехи, достигнутые в тяжелой борьбе, легко могут быть потеряны. Там, где дети не вакцинированы, случаются вспышки. Из-за низкого национального или локального охвата несколько регионов в 2018 г. пострадали от крупных вспышек кори, которые привели к множеству смертей. Основываясь на текущих тенденциях охвата вакцинацией против кори и заболеваемости, Стратегическая консультативная группа экспертов ВОЗ по иммунизации (SAGE) пришла к выводу, что элиминация кори находится под серьезной угрозой, и болезнь возобновилась в ряде стран, которые достигли или были близки к достижение, устранение.
ВОЗ продолжает укреплять глобальную лабораторную сеть для обеспечения своевременной диагностики кори и отслеживания международного распространения вирусов кори, чтобы обеспечить более скоординированный страновой подход к целевым мероприятиям по вакцинации и снизить смертность от кори от этой болезни, которую можно предотвратить с помощью вакцин.
Инициатива по кори и краснухе
Инициатива по борьбе с корью и краснухой (M&R Initiative), запущенная в 2001 году, представляет собой глобальное партнерство, возглавляемое Американским Красным Крестом, Фондом Организации Объединенных Наций, Центрами по контролю и профилактике заболеваний (CDC), ЮНИСЕФ и ВОЗ .Инициатива направлена на то, чтобы ни один ребенок не умер от кори или не родился с синдромом врожденной краснухи. Инициатива помогает странам планировать, финансировать и измерять усилия, направленные на окончательную ликвидацию кори и краснухи.
Какова смертность и заболеваемость пневмонией, вызванной вирусом кори?
Korppi M, Don M, Valent F, Canciani M. Значение клинических признаков для дифференциации вирусной, пневмококковой и атипичной бактериальной пневмонии у детей. Акта Педиатр . 2008 июл.97 (7): 943-7. [Медлайн].
Дженнингс Л.С., Андерсон Т.П., Бейнон К.А., Чуа А., Лэйнг Р.Т., Верно А.М. и др. Заболеваемость и характеристики вирусной внебольничной пневмонии у взрослых. Грудь .2008 Январь 63 (1): 42-8. [Медлайн].
Маркос М.А., Кэмпс М., Пумарола Т. и др. Роль вирусов в этиологии внебольничной пневмонии у взрослых. Антивир Тер . 2006. Vol. 11: 351-359.
2006. Vol. 11: 351-359.
Templeton KE, Scheltinga SA, van den Eeden WC, Graffelman AW, van den Broek PJ, Claas EC. Улучшенная диагностика этиологии внебольничной пневмонии с помощью полимеразной цепной реакции в реальном времени. Клиническая инфекция .2005 авг. 1. 41 (3): 345-51. [Медлайн].
Ким М.А., Парк Дж. С., Ли К. В., Чой Висконсин. Индекс тяжести пневмонии в вирусном сообществе, приобретенной пневмонии у взрослых. PLoS Один . 2019. 14 (3): e0210102. [Медлайн]. [Полный текст].
Макларен С.Х., Мистри Р.Д., Нойман М.И., Флорин Т.А., Даян П.С. Соблюдение рекомендаций по диагностическому тестированию и лечению внебольничной пневмонии у детей. Скорая помощь педиатру . 2019 14 февраля. [Medline].
Dugan VG, Blanton L, Elal AIA и др. Обновление: активность гриппа — США, 1 октября — 25 ноября 2017 г. MMWR Morb Mortal Wkly Rep . 2017 г. 8 декабря. 66 (48): 1318-1326. [Медлайн].
Обновление: активность гриппа — США, 1 октября — 25 ноября 2017 г. MMWR Morb Mortal Wkly Rep . 2017 г. 8 декабря. 66 (48): 1318-1326. [Медлайн].
Альманса Р., Мартинес-Орельяна П., Рико Л., Иглесиас В., Ортега А., Видания Б. и др. Легочные транскриптомные ответы указывают на двойную роль воспаления в развитии пневмонии и вирусной элиминации во время пандемической инфекции гриппа 2009 года. PeerJ . 2017. 5: e3915. [Медлайн].
Леви М.М., Бейлор М.С., Бернард Г.Р., Фаулер Р., Фрэнкс Т.Дж., Хайден Ф.Г. и др. Клинические вопросы и исследования респираторной недостаточности от тяжелого острого респираторного синдрома. Am J Respir Crit Care Med . 2005 г., 1. 171 (5): 518-26. [Медлайн].
Legg JP, Hussain IR, Warner JA, Johnston SL, Warner JO. Дисбаланс цитокинов 1-го и 2-го типов при остром респираторно-синцитиальном вирусном бронхиолите. Am J Respir Crit Care Med . 2003 15 сентября. 168 (6): 633-9. [Медлайн].
Am J Respir Crit Care Med . 2003 15 сентября. 168 (6): 633-9. [Медлайн].
Katsurada N, Suzuki M, Aoshima M, Yaegashi M, Ishifuji T., Asoh N и др. Влияние вирусных инфекций на смертность от пневмонии у взрослых сложное: проспективное многоцентровое обсервационное исследование. BMC Инфекция Дис . 2017 6 декабря. 17 (1): 755. [Медлайн].
Falsey AR, Walsh EE. Вирусная пневмония у пожилых людей. Клиническая инфекция . 2006 15 февраля.42 (4): 518-24. [Медлайн].
Центры по контролю и профилактике заболеваний. Новый коронавирус 2019 года. CDC. Доступно по адресу https://www.cdc.gov/coronavirus/novel-coronavirus-2019.html. 16 января 2020 г .; Доступ: 17 января 2020 г.
Шилдс А.Ф., Хакман Р.С., Файф К.Х., Кори Л., Мейерс Дж. Аденовирусные инфекции у пациентов, перенесших трансплантацию костного мозга. N Engl J Med . 1985 28 февраля. 312 (9): 529-33. [Медлайн].
Аденовирусные инфекции у пациентов, перенесших трансплантацию костного мозга. N Engl J Med . 1985 28 февраля. 312 (9): 529-33. [Медлайн].
Metzgar D, Osuna M, Kajon AE, Hawksworth AW, Irvine M, Russell KL.Внезапное появление аденовирусов различных видов B в учебных центрах призывников в США. Дж. Заразить Дис . 2007 15 ноября. 196 (10): 1465-73. [Медлайн].
Луи Дж. К., Каджон А. Э., Холодный М., Гуардия-Лабар Л., Ли Б., Петру А. М. и др. Тяжелая пневмония, вызванная аденовирусом серотипа 14: новая респираторная угроза ?. Клиническая инфекция . 2008 г. 1. 46 (3): 421-5. [Медлайн].
Тейт Дж. Э., Баннинг М. Л., Лотт Л., Лу Х, Су Дж., Мецгар Д. и др.Вспышка тяжелого респираторного заболевания, связанного с эмерджентным человеческим аденовирусом серотипа 14, на полигоне ВВС США в 2007 году. J Infect Dis . 2009 15 мая. 199 (10): 1419-26. [Медлайн].
J Infect Dis . 2009 15 мая. 199 (10): 1419-26. [Медлайн].
Льюис П.Ф., Шмидт М.А., Лу Х, Эрдман Д.Д., Кэмпбелл М., Томас А. и др. Вспышка тяжелого респираторного заболевания, вызванного человеческим аденовирусом серотипа 14. J Infect Dis . 2009 15 мая. 199 (10): 1427-34. [Медлайн].
Льюис В.А., Чамплин Р., Энглунд Дж., Коуч Р., Гудрич Дж. М., Ролстон К. и др.Респираторное заболевание, вызванное вирусом парагриппа, у взрослых реципиентов трансплантата костного мозга. Клиническая инфекция . 1996 23 ноября (5): 1033-7. [Медлайн].
van den Hoogen BG, de Jong JC, Groen J, Kuiken T., de Groot R, Fouchier RA, et al. Недавно обнаруженный пневмовирус человека, выделенный у детей раннего возраста с заболеванием дыхательных путей. Нат Мед . 2001 июн. 7 (6): 719-24. [Медлайн].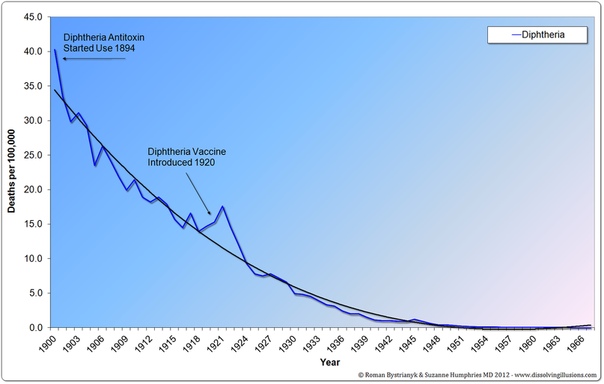
Falsey AR, Erdman D, Anderson LJ, Walsh EE.Человеческие метапневмовирусные инфекции у молодых и пожилых людей. Дж. Заразить Дис . 1 марта 2003 г. 187 (5): 785-90. [Медлайн].
Boivin G, Abed Y, Pelletier G, Ruel L, Moisan D, Cote S и др. Вирусологические особенности и клинические проявления, связанные с метапневмовирусом человека: новым парамиксовирусом, вызывающим острые респираторные инфекции во всех возрастных группах. Дж. Заразить Дис . 2002 г. 1. 186 (9): 1330-4. [Медлайн].
Cane PA, van den Hoogen BG, Chakrabarti S, Fegan CD, Osterhaus AD.Метапневмовирус человека у реципиента трансплантата гемопоэтических стволовых клеток со смертельным заболеванием нижних дыхательных путей. Пересадка костного мозга . 2003 г. 31 (4): 309-10. [Медлайн].
Луццати Р., Д’Агаро П., Буска А., Маурел С., Мартеллани Ф., Розин С. и др.Пневмония, вызванная вирусом простого герпеса (ВПГ), у невентилируемого хозяина с ослабленным иммунитетом: бремя и предикторы. J Заражение . 2019 Февраль 78 (2): 127-133. [Медлайн].
Duchin JS, Koster FT, Peters CJ, Simpson GL, Tempest B, Zaki SR и др. Хантавирусный легочный синдром: клиническое описание 17 пациентов с недавно выявленным заболеванием. Группа изучения хантавируса. N Engl J Med . 1994, 7 апреля. 330 (14): 949-55. [Медлайн].
Леви H, Simpson SQ.Хантавирусный легочный синдром. Am J Respir Crit Care Med .:no_upscale()/cdn.vox-cdn.com/uploads/chorus_asset/file/3855132/UN-report-measles.0.png) 1994 июн. 149 (6): 1710-3. [Медлайн].
1994 июн. 149 (6): 1710-3. [Медлайн].
Центры по контролю и профилактике заболеваний. Случаи хантавирусного легочного синдрома (HPS) по штатам. Доступно по адресу http://www.cdc.gov/ncidod/diseases/hanta/hps/noframes/epislides/episls.htm. Доступ: 24 августа 2010 г.
Всемирная организация здравоохранения. Общее количество подтвержденных случаев заболевания людей птичьим гриппом A / (H5N1), сообщенных в ВОЗ.Доступно по адресу http://www.who.int/influenza/human_animal_interface/H5N1_cumulative_table_archives/en/. Доступ: 8 августа 2014 г.
Пун Л.Л., Гуан Ю., Николлс Дж. М., Юэнь К. Ю., Пейрис Дж. С.. Этиология, происхождение и диагностика тяжелого острого респираторного синдрома. Ланцет Инфекция Дис . 2004 г., 4 (11): 663-71. [Медлайн].
Beutel G, Wiesner O, Eder M и др. Вирус-ассоциированный гемофагоцитарный синдром как основная причина смерти пациентов с инфекцией гриппа A (h2N1) 2009 г. Уход за больными . 2011, 2 марта. 15 (2): R80. [Медлайн].
Вирус-ассоциированный гемофагоцитарный синдром как основная причина смерти пациентов с инфекцией гриппа A (h2N1) 2009 г. Уход за больными . 2011, 2 марта. 15 (2): R80. [Медлайн].
Abughali N, Khiyami A, Birnkrant DJ, Kumar ML. Тяжелая респираторно-синцитиальная вирусная пневмония, связанная с первичной инфекцией вируса Эпштейна-Барра. Педиатр Пульмонол . 2002 май. 33 (5): 395-8. [Медлайн].
Джонстон Дж., Маджумдар С. Р., Фокс Дж. Д., Марри Т. Дж.. Вирусная инфекция у взрослых, госпитализированных с внебольничной пневмонией: распространенность, патогены и проявления. Сундук . 2008 декабрь 134 (6): 1141-8. [Медлайн].
Уитни К.Г., Харпер С.А. Инфекции нижних дыхательных путей: профилактика с помощью вакцин. Инфекция Dis Clin North Am . 2004 г., 18 (4): 899-917. [Медлайн].
Singh AM, Moore PE, Gern JE, Lemanske RF Jr, Hartert TV. Бронхиолит к астме: обзор и призыв к исследованиям генно-вирусных взаимодействий в причинно-следственной связи астмы. Am J Respir Crit Care Med . 2007 15 января.175 (2): 108-19. [Медлайн].
Хиллеман MR. Эпидемиология респираторных инфекций, вызываемых аденовирусом, в популяции призывников. Энн Н. Ю. Акад. Наук . 1957, 19 апреля. 67 (8): 262-72. [Медлайн].
Андерсон DJ, Джордан MC. Вирусная пневмония у реципиентов после трансплантации твердых органов. Заражение семенами респира . 1990 марта, 5 (1): 38-49. [Медлайн].
Харрингтон Р.Д., Хутон TM, Хакман Р.С., Сторч Г.А., Осборн Б., Гливс Калифорния и др.Вспышка респираторно-синцитиального вируса в центре трансплантации костного мозга. Дж. Заразить Дис . 1992 июн. 165 (6): 987-93. [Медлайн].
Дж. Заразить Дис . 1992 июн. 165 (6): 987-93. [Медлайн].
Котлофф Р.М., Ахья В.Н., Кроуфорд СВ. Легочные осложнения трансплантации солидных органов и гемопоэтических стволовых клеток. Am J Respir Crit Care Med . 2004 г. 1. 170 (1): 22-48. [Медлайн].
Бартон ТД, Блумберг EA. Вирусные пневмонии, отличные от цитомегаловируса, у реципиентов трансплантата. Clin Chest Med . 2005 26 декабря (4): 707-20, viii. [Медлайн].
Мейерс JD, Flournoy N, Thomas ED. Небактериальная пневмония после аллогенной трансплантации костного мозга: обзор десятилетнего опыта. Рев. Заражение Дис. . 1982 ноябрь-декабрь. 4 (6): 1119-32. [Медлайн].
Maravi-Poma E, Martin-Loeches I, Regidor E, et al. Тяжелый грипп A / h2N1v 2009 у беременных в Испании. Crit Care Med . 2011 Май. 39 (5): 945-951.[Медлайн].
Crit Care Med . 2011 Май. 39 (5): 945-951.[Медлайн].
Chowell G, Bertozzi SM, Colchero MA, Lopez-Gatell H, Alpuche-Aranda C, Hernandez M, et al. Тяжелое респираторное заболевание, сопровождающееся циркуляцией гриппа h2N1. N Engl J Med . 2009 13 августа. 361 (7): 674-9. [Медлайн].
Томпсон В.В., Шей Д.К., Вайнтрауб Э., Браммер Л., Бриджес С.Б., Кокс, штат Нью-Джерси, и др. Госпитализации, связанные с гриппом, в США. ЯМА . 2004 15 сентября. 292 (11): 1333-40.[Медлайн].
Центры по контролю и профилактике заболеваний. Пациенты интенсивной терапии с тяжелой инфекцией, вызванной новым вирусом гриппа A (h2N1), — Мичиган, июнь 2009 г. MMWR Morb Mortal Wkly Rep . 17 июля 2009 г. 58 (27): 749-52. [Медлайн].
Центры по контролю и профилактике заболеваний. Обновленные оценки CDC случаев, госпитализаций и смертей от гриппа h2N1 в 2009 г. в США, апрель 2009 г. — 10 апреля 2010 г. Доступно на http: // www.cdc.gov/h2n1flu/estimates_2009_h2n1.htm. Доступ: 8 августа 2014 г.
Обновленные оценки CDC случаев, госпитализаций и смертей от гриппа h2N1 в 2009 г. в США, апрель 2009 г. — 10 апреля 2010 г. Доступно на http: // www.cdc.gov/h2n1flu/estimates_2009_h2n1.htm. Доступ: 8 августа 2014 г.
Всемирная организация здравоохранения. Пандемия (h2N1) 2009 — обновление 89. Доступно по адресу http://www.who.int/csr/don/2010_02_26/en/index.html. Доступ: 8 августа 2014 г.
Falsey AR, Walsh EE. Респираторно-синцитиальная вирусная инфекция у взрослых. Clin Microbiol Ред. . 2000 июл.13 (3): 371-84. [Медлайн]. [Полный текст].
Пеллетье Г., Дери П., Абед И., Бойвин Г.Повторное инфицирование дыхательных путей новым метапневмовирусом человека у ребенка с ослабленным иммунитетом. Emerg Infect Dis . 2002 Сентябрь 8 (9): 976-8. [Медлайн]. [Полный текст].
Tu CC, Chen LK, Lee YS, Ko CF, Chen CM, Yang HH, et al.Вспышка метапневмовирусной инфекции человека у госпитализированных взрослых психиатрических больных на Тайване. Сканд Дж. Инфекция Дис . 2009. 41 (5): 363-7. [Медлайн].
Engelhardt SJ, Halsey NA, Eddins DL, Hinman AR. Смертность от кори в США 1971-1975 гг. Am J Общественное здравоохранение . 1980, ноябрь 70 (11): 1166-9. [Медлайн]. [Полный текст].
Центры по контролю и профилактике заболеваний. Случаи и вспышки кори. Доступно по адресу http: // www.cdc.gov/measles/cases-outbreaks. html. Доступ: 9 августа 2014 г.
html. Доступ: 9 августа 2014 г.
Центры США по контролю и профилактике заболеваний. Эпидемиологические заметки и отчеты: корь у ВИЧ-инфицированных детей, США. Доступно по адресу http://www.cdc.gov/mmwr/preview/mmwrhtml/00000002.htm. Доступ: 19 октября 2010 г.
Изон М.Г., Фишман Дж. А. Цитомегаловирусная пневмония у реципиентов трансплантата. Clin Chest Med . 2005 26 декабря (4): 691-705, viii. [Медлайн].
Ramsey PG, Файф KH, Hackman RC, Meyers JD, Кори Л. Пневмония, вызванная вирусом простого герпеса: клинические, вирусологические и патологические особенности у 20 пациентов. Энн Интерн Мед. 1982 Декабрь 97 (6): 813-20. [Медлайн].
Каллен А.Дж., Брункард Дж., Мур З., Бадж П., Арнольд К.Э., Фосхайм Г. и др. Внебольничная пневмония, вызванная Staphylococcus aureus, в сезон гриппа 2006–2007 гг. Энн Эмерг Мед . 2009 Март 53 (3): 358-65. [Медлайн].
Энн Эмерг Мед . 2009 Март 53 (3): 358-65. [Медлайн].
Govaert TM, Dinant GJ, Aretz K, Knottnerus JA. Прогностическое значение симптоматики гриппа у пожилых людей. Фам Практ . 1998 15 февраля (1): 16-22. [Медлайн].
Uyeki TM. Инфицирование человека высокопатогенным вирусом птичьего гриппа A (H5N1): обзор клинических вопросов. Клиническая инфекция . 2009 г. 15 июля. 49 (2): 279-90. [Медлайн].
Доуэлл С.Ф., Андерсон Л.Дж., Гэри Х.Э.-младший, Эрдман Д.Д., Плафф Дж. Ф., File TM Jr и др.Респираторно-синцитиальный вирус является важной причиной внебольничных инфекций нижних дыхательных путей среди госпитализированных взрослых. Дж. Заразить Дис . 1996 Сентябрь 174 (3): 456-62. [Медлайн].
Вебер DM, Pellecchia JM. Ветряная оспа пневмонии: исследование распространенности у взрослых мужчин. ЯМА . 1965 10 мая. 192: 572-3. [Медлайн].
Ветряная оспа пневмонии: исследование распространенности у взрослых мужчин. ЯМА . 1965 10 мая. 192: 572-3. [Медлайн].
Ko FW, IP M, Chan PK, Ng SS, Chau SS, Hui DS. Годовое проспективное исследование инфекционной этиологии у пациентов, госпитализированных с обострениями ХОБЛ и сопутствующей пневмонией. Респир Мед . 2008 августа 102 (8): 1109-16. [Медлайн].
Бонцель Л., Тененбаум Т., Шротен Х., Шильдген О., Швейцер-Кранц С., Адамс О. Частое обнаружение вирусной коинфекции у детей, госпитализированных с острой инфекцией дыхательных путей, с использованием полимеразной цепной реакции в реальном времени. Педиатр Инфекция Дис. J . 27 июля 2008 г. (7): 589-94. [Медлайн].
Falsey AR, McCann RM, Hall WJ, Criddle MM. Оценка четырех методов диагностики респираторно-синцитиальной вирусной инфекции у пожилых людей. Дж. Ам Гериатр Соц . 1996, январь, 44 (1): 71-3. [Медлайн].
Дж. Ам Гериатр Соц . 1996, январь, 44 (1): 71-3. [Медлайн].
Osiowy C. Прямое обнаружение респираторно-синцитиального вируса, вируса парагриппа и аденовируса в клинических респираторных образцах методом мультиплексной ПЦР с обратной транскрипцией. Дж. Клин Микробиол . 1998 Ноябрь, 36 (11): 3149-54. [Медлайн]. [Полный текст].
Luminex Corporation. Панель Luminex Respiratory Viral. Доступно на http://www.luminexcorp.com/rvp/overview.html .. Дата обращения: 28 августа 2009 г.
Петтила В., Уэбб С.А., Бейли М. и др. Острое повреждение почек у пациентов с гриппом A (h2N1) 2009. Intensive Care Med . 2011 Май. 37 (5): 763-7. [Медлайн].
Нин Н., Лоренте Дж. А., Сото Л. и др. Острое повреждение почек у тяжелобольных пациентов с вирусной пневмонией гриппа A (h2N1) 2009 г . : обсервационное исследование. Центр интенсивной терапии . 2011 Май. 37 (5): 768-74. [Медлайн].
: обсервационное исследование. Центр интенсивной терапии . 2011 Май. 37 (5): 768-74. [Медлайн].
Эрард В., Хуанг М.Л., Ферренберг Дж., Нгуи Л., Стивенс-Айерс Т.Л., Хакман Р.К. и др.Количественная полимеразная цепная реакция в режиме реального времени для обнаружения аденовируса после трансплантации гемопоэтических клеток, переполненных Т-клетками: вирусная нагрузка как маркер инвазивного заболевания. Клиническая инфекция . 2007 15 октября. 45 (8): 958-65. [Медлайн].
Центры по контролю и профилактике заболеваний. Острое респираторное заболевание, ассоциированное с аденовирусом серотипа 14 — четыре состояния, 2006-2007 гг. Артикул: MMWR Morb Mortal Wkly Rep . 2007 16 ноября. 56 (45): 1181-4. [Медлайн].
Капур М., Прингл К., Кумар А., Деарт С., Лю Л., Ловчик Дж. И др.Клинические и лабораторные данные о первом завезенном в США случае коронавируса ближневосточного респираторного синдрома (БВРС-КоВ). Клиническая инфекция . 2014 6 августа [Medline].
Клиническая инфекция . 2014 6 августа [Medline].
Barclay L. MERS-CoV: Руководство CDC по клиническому надзору и управлению. Медицинские новости Medscape. 27 сентября 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/811800. Доступ: 9 октября 2013 г.
Обновленная информация по эпидемиологии коронавирусной инфекции ближневосточного респираторного синдрома (БВРС-КоВ) и рекомендации для общественности, клиницистов и органов общественного здравоохранения, 2012-2013 гг.Артикул: MMWR Morb Mortal Wkly Rep . 2013 27 сентября. 62 (38): 793-6. [Медлайн].
Канне Дж. П., Годвин Дж. Д., Франке Т., Эскуиссато Д.Л., Мюллер Н.Л. Вирусная пневмония после трансплантации гемопоэтических стволовых клеток: результаты КТ высокого разрешения. Дж. Визуализация грудной клетки . 2007 22 августа (3): 292-9. [Медлайн].
[Медлайн].
Петерс С.Дж., Хан А.С. Хантавирусный легочный синдром: новая американская геморрагическая лихорадка. Клиническая инфекция . 2002 May 1. 34 (9): 1224-31.[Медлайн].
Фатима П., Блит С.К., Леманн Д., Лим Ф.Дж., Абдалла Т., де Клерк Н. и др. Влияние пневмококковой вакцины на бактериальную и вирусную пневмонию у детей Западной Австралии: когортное исследование рекордной связи 469 589 рождений (1996-2012). Клиническая инфекция . 2017 г. 23 октября [Medline].
Hayden FG, Osterhaus AD, Treanor JJ, Fleming DM, Aoki FY, Nicholson KG и др. Эффективность и безопасность занамивира, ингибитора нейраминидазы, при лечении инфекций, вызванных вирусом гриппа.GG167 Исследовательская группа по гриппу. N Engl J Med . 1997 25 сентября. 337 (13): 874-80. [Медлайн].
Хайден Ф.Г., Атмар Р.Л., Шиллинг М., Джонсон С., Порец Д., Паар Д. и др.Использование селективного перорального ингибитора нейраминидазы осельтамивира для профилактики гриппа. N Engl J Med . 1999 28 октября. 341 (18): 1336-43. [Медлайн].
Хирджи З., О’Грейди С., Бонэм Дж., Мак М., Таката-Шевчук Дж., Хокинс К. и др. Полезность занамивира для химиопрофилактики сопутствующего гриппа A и B в популяции, получающей комплексный постоянный уход. Завод Коммунизма . 2001 г., 1. 27 (3): 21-4. [Медлайн].
Treanor JJ, Hayden FG, Vrooman PS, Barbarash R, Bettis R, Riff D, et al. Эффективность и безопасность перорального ингибитора нейраминидазы осельтамивира при лечении острого гриппа: рандомизированное контролируемое исследование. Группа по изучению пероральной нейраминидазы США. ЯМА . 2000, 23 февраля. 283 (8): 1016-24.[Медлайн].
Kohno S, Kida H, Mizuguchi M, Shimada J. Эффективность и безопасность внутривенного перамивира для лечения инфекции вируса сезонного гриппа. Противомикробные агенты Chemother . 2010 г., 54 (11): 4568-74. [Медлайн]. [Полный текст].
Watanabe A, Chang SC, Kim MJ, Chu DW, Ohashi Y. Ингибитор нейраминидазы длительного действия октаноат ланинамивира по сравнению с осельтамивиром для лечения гриппа: двойное слепое рандомизированное клиническое исследование не меньшей эффективности. Клиническая инфекция . 2010 15 ноября. 51 (10): 1167-75. [Медлайн].
Martin-Loeches I, Lisboa T, Rhodes A, Moreno RP, Silva E, Sprung C и др. Использование ранней кортикостероидной терапии при поступлении в ОИТ у пациентов, пострадавших от тяжелой пандемической инфекции (h2N1) v гриппа А. Центр интенсивной терапии . 2011 Февраль 37 (2): 272-83. [Медлайн].
Москона А. Ведение респираторно-синцитиальных вирусных инфекций у ребенка с ослабленным иммунитетом. Педиатр Инфекция Дис. J . 2000 марта 19 (3): 253-4. [Медлайн].
Шведская консенсусная группа. Лечение инфекций, вызванных респираторно-синцитиальным вирусом. Сканд Дж. Инфекция Дис . 2001. 33 (5): 323-8. [Медлайн].
Бордигони П., Каррет А.С., Венар В., Витц Ф., Ле Фау А. Лечение аденовирусных инфекций у пациентов, перенесших трансплантацию аллогенных гемопоэтических стволовых клеток. Клиническая инфекция . 2001 1 мая.32 (9): 1290-7. [Медлайн].
Морфин Ф., Дюпюи-Жирод С., Фроберт Э., Мундвейлер С., Кэррингтон Д., Седлачек П. и др. Дифференциальная чувствительность клинических изолятов аденовируса к цидофовиру и рибавирину не связана только с видами. Антивир Тер . 2009. 14 (1): 55-61. [Медлайн].
Капелушник Дж. Ор Р., Делукина М., Наглер А., Ливни Н., Энгельхард Д. Внутривенная терапия рибавирином при аденовирусном гастроэнтерите после трансплантации костного мозга. J Педиатр Гастроэнтерол Нутр . 1995 21 июля (1): 110-2. [Медлайн].
Маккарти А.Дж., Бергин М., Де Сильва Л.М., Стивенс М. Внутривенная терапия рибавирином для диссеминированной аденовирусной инфекции. Педиатр Инфекция Дис. J . 1995 14 ноября (11): 1003-4. [Медлайн].
Аденовирус. Трансплантат Am J . 2004 ноябрь 4, Дополнение 10: 101-4. [Медлайн].
Chakrabarti S, Collingham KE, держатель K, Fegan CD, Osman H, Milligan DW.Превентивная пероральная терапия рибавирином парамиксовирусных инфекций после трансплантации гемопоэтических стволовых клеток: пилотное исследование. Пересадка костного мозга . 2001 октября, 28 (8): 759-63. [Медлайн].
Safdar A. Иммуномодулирующая активность рибавирина при серьезном метапневмовирусном заболевании человека: раннее в / в. терапия может улучшить исходы у реципиентов с иммуносупрессией SCT. Пересадка костного мозга . 2008 апр. 41 (8): 707-8. [Медлайн].
Раза К., Исмаилджи С.Б., Креспо М., Студер С.М., Сангхави С., Патерсон Д.Л. и др.Успешный исход пневмонии, вызванной метапневмовирусом человека (hMPV), у реципиента трансплантата легкого, получавшего внутривенное введение рибавирина. J Пересадка легкого сердца . 2007 26 августа (8): 862-4. [Медлайн].
Бонни Д., Разали Н., Тернер А., Уилл А. Успешное лечение метапневмовирусной пневмонии человека с использованием комбинированной терапии с внутривенным введением рибавирина и иммуноглобулина. Br J Haematol . 2009 июн. 145 (5): 667-9. [Медлайн].
Chu CM, Cheng VC, Hung IF, Wong MM, Chan KH, Chan KS, et al.Роль лопинавира / ритонавира в лечении ОРВИ: первоначальные вирусологические и клинические данные. Грудь . 2004 Март 59 (3): 252-6. [Медлайн]. [Полный текст].
Chen F, Chan KH, Jiang Y, Kao RY, Lu HT, Fan KW, et al. Чувствительность 10 клинических изолятов коронавируса SARS к выбранным противовирусным соединениям in vitro. Дж. Клин Вирол . 2004 Сентябрь 31 (1): 69-75. [Медлайн].
Forni AL, Schluger NW, Roberts RB. Тяжелая форма кори у взрослых: оценка клинических характеристик и терапия рибавирином внутривенно. Клиническая инфекция . 1994 Сентябрь 19 (3): 454-62. [Медлайн].
Петарра-дель-Рио S, Родригес-Эрнандес A, Ангиано-Ланда L, Агилар-Портильо G, Завала-Трухильо I, Нава-Завала AH и др. Воспалительный синдром восстановления иммунитета и отчет о случае цитомегаловирусной пневмонии: основные моменты и недостающие звенья в критериях классификации и стандартизированном лечении. Дело Rep Infect Dis . 2017. 2017: 9314580. [Медлайн].
Замора MR.Цитомегаловирус и трансплантация легких. Трансплантат Am J . 2004 августа, 4 (8): 1219-26. [Медлайн].
Bacigalupo A, Bregante S, Tedone E, Isaza A, Van Lint MT, Moro F, et al. Комбинированное лечение цитомегаловирусных инфекций фоскарнетом и ганцикловиром после трансплантации аллогенных гемопоэтических стволовых клеток (Hsct). Пересадка костного мозга . 1996, 18 ноября, приложение 2: 110-4. [Медлайн].
Центры по контролю и профилактике заболеваний.Сезонный грипп (грипп). Рекомендации Консультативного комитета по практике иммунизации (ACIP). Доступно по адресу http://www.cdc.gov/flu/professionals/acip/. Доступ: 8 августа 2014 г.
ван дер Хук Л. Коронавирусы человека: что они вызывают ?. Антивир Тер . 2007. 12 (4 Pt B): 651-8. [Медлайн].
Huijts SM, Coenjaerts FEJ, Bolkenbaas M, van Werkhoven CH, Grobbee DE, Bonten MJM и др. Влияние 13-валентной пневмококковой конъюгированной вакцинации на вирус-ассоциированную внебольничную пневмонию у пожилых людей: исследовательский анализ исследования CAPiTA. Clin Microbiol Инфекция . 2017 16 октября. [Medline].
Тан Р.С., Шикли Дж. Х., Макфейл М. и др. Влияние вставки антигена метапневмовируса человека и респираторно-синцитиального вируса в два 3′-проксимальных положения генома вируса парагриппа крупного рогатого скота / человека типа 3 на репликацию вируса и иммуногенность. Дж Вирол . 2003 Октябрь 77 (20): 10819-28. [Медлайн]. [Полный текст].
Tomblyn M, Chiller T, Einsele H, Gress R, Sepkowitz K, Storek J и др.Рекомендации по профилактике инфекционных осложнений у реципиентов трансплантации гемопоэтических клеток: глобальная перспектива. Пересадка костного мозга Biol . 2009 15 октября (10): 1143-238. [Медлайн]. [Полный текст].
Почему растет число смертей от кори — а коронавирус может усугубить ситуацию
Вспышка вируса унесла жизни более 6 500 детей в Демократической Республике Конго (ДРК) и продолжает распространяться по стране. Враг — не опасный коронавирус, который только-только достиг ДРК.Это старый, знакомый и недооцененный противник: корь.
В октябре 2018 года здесь начался всплеск заболеваемости. Дети стали слабыми, лихорадочными и перегруженными, с красными глазами и болезненными язвами во рту, и все это с характерной сыпью кори. «С тех пор мы гоняемся за вирусом», — говорит Балча Масреша, эпидемиолог регионального отделения Всемирной организации здравоохранения (ВОЗ) в Африке в Браззавиле в соседней Республике Конго. Ситуация переросла в то, что, по мнению экспертов ВОЗ, может стать крупнейшей задокументированной вспышкой кори в одной стране с тех пор, как в мире была введена вакцина против кори в 1963 году (см. «Заболеваемость корью растет»).
Очень заразный вирус кори продолжает распространяться по всему миру. По оценкам, в 2018 году число случаев заболевания во всем мире выросло до 10 миллионов, при этом погибло 140 000 человек, что на 58% больше, чем в 2016 году. В богатых странах разрозненные вспышки кори вызваны тем, что люди отказываются вакцинировать своих детей. Но в бедных странах проблемы заключаются в том, что системы здравоохранения настолько разорваны и недофинансированы, что практически невозможно доставить вакцину людям, которые в ней нуждаются. Поток случаев заболевания в ДРК показывает, почему корь будет продолжать вспыхивать, несмотря на усилия по борьбе с ней.А с пандемией COVID-19 ситуация только ухудшится: более 20 стран уже приостановили кампании по вакцинации против кори, поскольку медицинские работники борются с коронавирусом.
Другой смертельный вирус
В бедных странах корь — убийца, особенно в сочетании с недоеданием и дефицитом витамина А. Оценки неточны, но уровень смертности в развивающихся странах колеблется в пределах 3–6%, и, по данным ВОЗ, он может вырасти до 30% при самых тяжелых вспышках.Его жертвы часто умирают от осложнений, включая пневмонию, диарею и обезвоживание. Те, кто выздоравливает, могут остаться с постоянной инвалидностью, включая слепоту, потерю слуха и повреждение головного мозга. Вирус также ослабляет иммунную систему в течение месяцев или лет после заражения, создавая «иммунную амнезию», которая делает детей уязвимыми для других инфекций.
Вирус настолько заразен, что немногие невакцинированные люди, которые вступают с ним в контакт, избегают его последствий. Ученые определяют заразность с помощью «числа воспроизводства» — сколько людей в среднем заразит один человек вирусом в популяции, не имеющей иммунитета.Для вируса Эбола это число оценивается в 1,5–2,5 раза. Новый коронавирус, пугающий мир, кажется, находится где-то между 2 и 3. Корь возглавляет список с числом воспроизводства 12–18, что делает его самым заразным вирусом из всех известных. Чтобы заразиться вирусом, необязательно находиться в одной комнате с инфицированным человеком — он распространяется воздушно-капельным путем, который может оставаться в воздухе в течение нескольких часов.
Две дозы безопасной и эффективной вакцины могут предотвратить корь. Многим детям в бедных странах повезло получить разовую дозу, что не всегда обеспечивает полную защиту для всех, кто ее получает.Поскольку вирус настолько заразен, 92–95% населения необходимо полностью иммунизировать, чтобы предотвратить вспышки. Согласно исследованию ЮНИСЕФ, в ДРК только 57% детей получили хотя бы одну дозу противокоревой вакцины в 2018 году, что создает идеальные условия для взрыва вируса.
В других странах корь также носит постоянный характер, протекает на низком уровне до тех пор, пока количество детей, восприимчивых к вирусу, не увеличится и не начнет расти (см. «Крупные вспышки кори»). «Назовите любую страну, и вы найдете там корь», — говорит Робб Линкинс, специалист по кори из отдела глобальной иммунизации Центров США по контролю и профилактике заболеваний (CDC) в Атланте, Джорджия, и председатель Совета по кори и краснухе. Инициатива, партнерство пяти организаций.
Источник: ВОЗ и ЮНИСЕФ
В каждом регионе несколько разный набор факторов приводит к вспышке.
На Мадагаскаре нехватка вакцины против кори спровоцировала вспышку, охватившую островное государство с 2018 года, вызвав более 240 000 случаев заболевания и 1 000 смертей.
А в Украине, после того как в 2008 году в результате прививки от кори умер ребенок по не связанным причинам, охват вакцинацией упал с 95% в том году до 31% в 2016 году, говорит Linkins.Он говорит, что никто не был удивлен, когда в 2017 году произошла огромная вспышка, в результате которой было зарегистрировано более 115000 случаев.
В последние годы в Украине наблюдались огромные вспышки кори Фото: Брендан Хоффман / Getty
Виды отказов
У DRC есть трудности на нескольких уровнях. В стране такой высокий уровень рождаемости — 3,5 миллиона детей рождаются ежегодно, — что необходимо проводить массовые кампании вакцинации каждые два года. Эти кампании, в которых десятки тысяч медицинских работников расходятся по всей огромной стране, представляют собой логистический кошмар.Во-первых, правительство должно доставить вакцину из столицы Киншасы в отдаленные деревни, до которых можно добраться только на вертолете — или через зоны кровавого конфликта в восточной части страны.
Вакцину необходимо хранить при температуре от 2 ° C до 8 ° C с момента ее отправки со склада до момента введения — проблема в тропической среде, где часто бывают отключения электроэнергии. Медицинские работники должны быть обучены безопасному введению вакцины, что является гораздо более сложной задачей, чем капание жидкой вакцины против полиомиелита на язык ребенка.Вакцина выпускается в виде порошка, который необходимо восстановить с помощью соответствующего раствора стерильного разбавителя, а затем использовать в течение 6 часов. Он также выпускается во флаконах по десять доз; беспокоясь о потерях, прививщики иногда не решаются открыть вакцину, когда на сеанс приходит всего несколько детей, поэтому дети остаются непривитыми.
Вдобавок ко всему, клиники должны быть открыты, когда родители могут это сделать, и вакцинаторам нужно платить, иначе они тоже не приедут — проблема в стране, страдающей от коррупции.
Медицинские работники и в самые лучшие времена были изнурены, и ДРК боролась с Эболой, вспышками холеры и желтой лихорадки, а теперь и с коронавирусом. А корь настолько постоянна, что часто имеет меньший приоритет, чем другие болезни. Помимо этих вспышек, «ДРК сталкивается не только с политическими проблемами, но и с затяжной гражданской войной», — говорит Катрина Крецингер, медицинский эпидемиолог и глобальный эксперт по кори из ВОЗ в Женеве, Швейцария. «В режиме пожаротушения трудно сидеть сложа руки и сказать:« Вот долгосрочный взгляд на то, что должно произойти »» с корью, — говорит она.
Кампании массовой вакцинации в ДРК затруднены с точки зрения логистики Фото: Джуниор Канна / AFP via Getty
Деньги — большая проблема. По словам Масреши, кампании вакцинации в ДРК стоят около 1,80 доллара США на ребенка; международные доноры оплачивают часть счета, но ожидается, что часть будет платить страна. В 2010 году ДРК не смогла собрать средства и отменила запланированную кампанию. Вспышка, разразившаяся в конце года, длилась более 30 месяцев. Дальнейшие кампании в 2013–14 и 2016–17 годах не охватили достаточное количество детей.В июне 2019 года, после того как в начале года число случаев заболевания резко возросло до более чем 3500 в неделю, правительство ДРК объявило об эпидемии, открыв двери для дальнейшей международной помощи. К концу года было вакцинировано 18,5 миллиона детей.
По оценкам ВОЗ, было зарегистрировано более 348000 случаев заболевания и 6500 смертей, но Франсиско Лукеро, эпидемиолог из Epicenter, исследовательского подразделения организации Médecins Sans Frontières (MSF, также называемой «Врачи без границ») в Париже, считает, что вспышка серьезна. худший.По его словам, число случаев отражает только людей, которые обращаются в медицинские центры; многие этого не делают в ДРК. Что касается оценок смертности, «они считают смертельные случаи, наступившие сразу после заболевания корью. Им следует подождать следующие пять лет », — говорит он, из-за иммунной амнезии. «Вспышка окажет глубокое влияние на общественное здоровье».
Надежды на искоренение
Стив Кочи, педиатр и старший советник отдела глобальной иммунизации CDC, особенно разочарован глобальным ущербом от кори, поскольку с биологической и технической точки зрения, по его словам, болезнь можно искоренить.В отличие от Эболы, желтой лихорадки или (возможно) нового коронавируса, у нее нет животного-хозяина, и существует дешевая и эффективная вакцина.
Новая система доставки вакцины, разрабатываемая двумя группами, одна из которых является результатом сотрудничества CDC и Технологического института Джорджии и Micron Biomedical, оба в Атланте, а другая — Vaxxas, биотехнологической компании, базирующейся в Сиднее, Австралия, — может быть «изменит правила игры» в борьбе с корью и ее элиминации, — говорит Кочи, который является ярым сторонником глобальной ликвидации кори.В вакцине используется технология, называемая микроматричным пластырем, которая выглядит как небольшая круглая повязка с сотнями микроигл, каждая из которых несет небольшое количество живой лиофилизированной вакцины. Нанесенный легким нажатием, он доставляет вакцину под кожу за 5 минут.
Наборы микроигл могут упростить доставку вакцины от кори Фото: Georgia Tech
«Он очень термостабилен, занимает мало места, его не нужно восстанавливать, и вам не нужно беспокоиться о безопасности», — говорит Кочи.Но, по его словам, пластырь против кори застрял в разработке из-за отсутствия финансирования и до сих пор не прошел клинических испытаний, хотя их планируется начать в конце 2020 года или в начале 2021 года. «Это полностью разочаровывает», — говорит он.
До тех пор, пока полиомиелит не будет искоренен, у мира не будет ни аппетита, ни денег для борьбы с другой болезнью с целью искоренения, — говорит Кочи. Первоначально планировавшаяся завершить в 2000 году, инициатива по искоренению полиомиелита выдерживала один срок за другим, так как разочарованные доноры потратили миллиарды долларов на достижение постоянно уменьшающейся цели.Никто не хочет повторения выступления.
В 2010 г. ключевая стратегическая консультативная группа экспертов ВОЗ по иммунизации (SAGE) заявила, что корь можно и нужно искоренить, но не рекомендовала сроки. С тех пор правозащитники лоббировали в ВОЗ запуск глобальной кампании по искоренению кори и установили дату завершения, как это было сделано в отношении оспы и полиомиелита.
Однако на встрече в октябре прошлого года SAGE порекомендовала другой подход: вместо того, чтобы устанавливать крайние сроки ликвидации, которые было бы трудно соблюсти, группа посоветовала подождать, пока действительно не будет виден успех — скажем, через 5 лет — прежде чем приступить к полномасштабным действиям. чтобы искоренить болезнь.Для этого потребуется повысить уровень плановой иммунизации двумя дозами противокоревой вакцины до невиданного ранее уровня. ДРК — одна из примерно 20 стран, которые еще не добавили вторую дозу к своему режиму. И даже этого было бы недостаточно. Искоренение также будет зависеть от повышения качества массовых кампаний и внедрения более простой в использовании вакцины. Эксперты по кори говорят, что до этих целей очень далеко.
Кризис коронавируса
Пандемия коронавируса нанесла усилиям по борьбе с корью еще один серьезный удар.26 марта SAGE рекомендовала странам временно приостановить все кампании массовой профилактической вакцинации, в том числе против кори. По словам Линкинса, уже 23 страны приостановили запланированные кампании против кори, и другие, вероятно, последуют этому примеру. Это означает, что 78 миллионов детей не будут вакцинированы, как планировалось, говорит он. Однако ДРК продолжает принимать меры по борьбе со вспышкой.
«Мы должны защитить уязвимые группы населения от распространения COVID-19», — говорит Линкинс, но ограничение мероприятий по иммунизации против кори создаст «опасные пробелы в иммунитете».Разработчики моделей только начинают работу по оценке воздействия COVID-19 на борьбу с корью, но очевидно, что страны должны иметь возможность быстро возобновить свои кампании после того, как пандемия утихнет, говорит он.
С отменой кампаний и остановкой глобальной иммунизации против кори только одной дозой вакцины на уровне 86%, неумолимый цикл вспышек будет продолжаться. Эта вспышка в ДРК утихнет, но Масреша говорит, что это будет «временная победа»: вирус восстановится.
В мире число смертей от кори увеличилось до 140 000; молодые дети сильно пострадали
В прошлом году 140 000 человек во всем мире умерли от осложнений кори, согласно последним данным, собранным Всемирной организацией здравоохранения (ВОЗ) и Центрами США по контролю и профилактике заболеваний (CDC).
В 2017 году ВОЗ зафиксировала 110 000 случаев смерти от кори. Большинство смертей, связанных с корью, приходится на детей в возрасте до 5 лет.
«Тот факт, что любой ребенок умирает от болезни, которую можно предотвратить с помощью вакцин, такой как корь, является откровенным возмущением и коллективной неспособностью защитить наиболее уязвимых детей в мире», — сказал он. Тедрос Адханом Гебрейсус, доктор философии, генеральный директор ВОЗ в пресс-релизе, посвященном отчету. «Чтобы спасти жизни, мы должны гарантировать, что вакцины могут принести пользу каждому, что означает инвестирование в иммунизацию и качественное здравоохранение как право каждого.»
По данным CDC, цифры за 2018 год представляют собой глобальное увеличение случаев заболевания на 167% по сравнению с 2016 годом, а оценочная глобальная смертность от кори увеличилась с 2017 года.
Пять стран — Демократическая Республика Конго (ДРК), Либерия, Мадагаскар , Сомали и Украина — на них приходилась почти половина всех случаев кори в 2018 году. Четыре европейские страны, Албания, Чешская Республика, Греция и Соединенное Королевство, утратили статус элиминации кори в 2018 и 2019 годах после того, как в каждой стране была восстановлена передача вируса. вирус.А в этом году в США было зарегистрировано больше всего случаев кори за 25 лет.
«Причины возобновления кори в 2017–2018 гг. Многофакторны и различаются в зависимости от страны. Наибольшее количество зарегистрированных случаев кори в это время приходилось на крупные устойчивые вспышки кори в нескольких странах со слабыми системами иммунизации», — заявили сегодня исследователи из CDC. Еженедельный отчет о заболеваемости и смертности ( MMWR ). В таких странах, как Великобритания и США, международные поездки были связаны с несколькими недавними вспышками.
Вакцинация против кори застопорилась
Рост вспышек кори во всем мире в 2018 и 2019 годах рисует картину стагнации вакцинации, заявили ВОЗ и CDC. Поскольку корь настолько заразна, 95% населения необходимо вакцинировать, чтобы предотвратить вспышки. В 2018 году ВОЗ сообщила, что 86% детей во всем мире получили первую дозу противокоревой вакцины через службы плановой вакцинации своей страны, и менее 70% получили вторую рекомендованную дозу.
Эти цифры, хотя и лучше, чем данные за 2000 год, относительно стабильны с 2010 года.По данным CDC, в 2018 году в 61% стран более 90% населения получили хотя бы одну дозу противокоревой вакцины — это больше, чем в 86 странах в 2000 году, но меньше, чем в 126 странах в 2012 и 2013 годах.
С 2000 года ежегодно регистрируемая заболеваемость корью снизилась на 66%, а годовая расчетная смертность от кори снизилась на 73%, но заболеваемость корью снова увеличилась в 2016, 2017 и 2018 годах.
По оценкам исследователей CDC, 19,2 миллиона младенцев во всем мире не получили первая доза противокоревой вакцины в 2018 году.
«Шесть стран с наибольшим числом невакцинированных младенцев: Нигерия (2,4 миллиона), Индия (2,3 миллиона), Пакистан (1,4 миллиона), Эфиопия (1,3 миллиона), Индонезия (1,2 миллиона) и Филиппины (0,7 миллиона). «сказали авторы.
Данные означают, что цели по борьбе с корью к 2015 г., определенные Всемирной ассамблеей здравоохранения в 2010 г. как вакцинация более 90% населения, не были достигнуты. И тенденция увеличения числа случаев кори, зарегистрированных за последние 2 года, предполагает, что немногие страны могут достичь цели по элиминации кори в пяти из шести глобальных регионов ВОЗ к 2020 году.
В этом году корь в ДРК более опасна, чем Эбола.
В новостях по теме, ВОЗ объявила сегодня, что 2,2 миллиона детей в Северном Киву, ДРК, эпицентре продолжающейся вспышки Эболы, будут вакцинированы против кори в течение 5-дневной кампании.
«Хотя вспышка лихорадки Эбола в ДРК привлекла внимание всего мира и наблюдается прогресс в спасении жизней, мы не должны забывать и о других неотложных медицинских потребностях, с которыми сталкивается страна», — сказал Матшидисо Моэти, доктор медицины, региональный директор ВОЗ в Африке.«Эта новая кампания вакцинации направлена на защиту детей в Северном Киву, а также в других частях страны от болезни, которую легко предотвратить с помощью вакцины».
С начала года в ДРК зарегистрировано более 250 000 подозреваемых случаев заболевания и более 5 000 случаев смерти от кори, в основном среди детей в возрасте до 5 лет. В этом году в ДРК от кори умерло больше людей, чем от лихорадки Эбола.
По данным ВОЗ, корь в ДРК обостряется из-за высокой мобильности населения и нестабильного региона, который препятствует доступу к обычному медицинскому обслуживанию.
См. Также:
5 декабря Пресс-релиз ВОЗ
Информационный бюллетень ВОЗ по кори
6 декабря Исследование MMWR
5 декабря Пресс-релиз ВОЗ в Северном Киву
Иммунизация: снижение смертности от кори в Индии
Корь — очень заразное заболевание, которое может привести к серьезным осложнениям и даже смерти. Вирус кори существует уже более 5000 лет и поражает исключительно людей (Rota et al., 2016). Тем не менее, корь можно предотвратить с помощью вакцины, которая является одновременно безопасной и эффективной, поэтому должна быть возможность искоренить болезнь, как мы это сделали с оспой и очень близки к достижению с полиомиелитом.
Противокоревая вакцина состоит из живой, но ослабленной («живой ослабленной») формы вируса кори, которая может вызывать иммунитет, но не вызывает болезни, и стоит менее доллара за дозу. Впервые он был введен в Соединенных Штатах в 1960-х годах, а в сентябре 2016 года Всемирная организация здравоохранения (ВОЗ) объявила Америку свободным от эндемичной кори. Пока это единственный регион ВОЗ, получивший этот статус, который, однако, был утрачен в 2018 году из-за плохого охвата иммунизацией, что позволило возобновить эндемическую передачу инфекции в Венесуэле и распространиться на другие страны.Нерешительность в отношении вакцинации, часто вызванная дезинформацией, также сыграла свою роль (Dabbagh et al., 2018).
По оценкам ВОЗ, вакцинация против кори предотвратила около 21 миллиона случаев смерти во всем мире и почти 7 миллионов случаев смерти в регионе ВОЗ в Юго-Восточной Азии в период с 2000 по 2017 год (Dabbagh et al., 2018). Тем не менее, в 2017 году почти треть (почти 36 000) случаев смерти от кори в мире произошла в Юго-Восточной Азии, многие из которых произошли в Индии из-за относительного большого числа непривитых детей.
В 2010 году, столкнувшись с таким высоким бременем смертности от болезни, которую можно предотвратить с помощью вакцин, правительство Индии ввело вторую дозу противокоревой вакцины в свою программу иммунизации с помощью двустороннего подхода: плановая иммунизация в 17 штатах и кампании массовой иммунизации, нацеленные на дети в возрасте от 9 месяцев до 10 лет в 14 других штатах с исторически низким уровнем иммунизации. Кампании проводились в период с 2010 по 2013 год, охватив более 134 миллионов детей — масштабное мероприятие по любым стандартам и одна из крупнейших массовых кампаний иммунизации, когда-либо проводившихся (Центры по контролю и профилактике заболеваний, 2011).
В Индии не было чувствительной общенациональной системы эпиднадзора за корью, которая могла бы продемонстрировать возможное воздействие кампании, предоставив надежную информацию о количестве случаев кори и смертей до и после кампании. В некоторых штатах, таких как Гуджарат на западе, число случаев кори снизилось после кампании с почти 1000 в 2010 году до нуля в 2012 году. Однако кампания иммунизации также вызвала интерес к улучшенной системе эпиднадзора, ведущей к увеличению выявления случаев. , что, в свою очередь, привело к очевидному увеличению числа зарегистрированных случаев кори после кампании в некоторых штатах.Таким образом, программа иммунизации не смогла получить точных данных для измерения воздействия кампании (ВОЗ, 2013 г .; Центры по контролю и профилактике заболеваний, 2011 г.).
Теперь, в eLife, Прабхат Джа из Университета Торонто и его коллеги, включая Бенджамина Вонга в качестве первого автора, рассказывают, как они смогли оценить весь эффект этой огромной кампании иммунизации (Wong et al., 2019). Wong et al. использовали данные исследования «Миллион смертей», которое систематически определяет причину смерти в репрезентативной на национальном уровне выборке смертей в Индии, включая 27000 детских смертей из 1.3 миллиона домохозяйств в период с 2005 по 2013 год (The Million Death Study Collaborators, 2010; Fadel et al., 2017; Gomes et al., 2017).
Команда, в которую также входят исследователи из Медицинского университета короля Георга, Министерства здравоохранения и благополучия семьи Индии, Института последипломного медицинского образования и исследований и Национального института медицинской статистики, использовала ряд статистических методов, в том числе подход, называемый прерывистыми временными рядами, который позволил им измерить влияние ограниченного по времени вмешательства (в данном случае кампании против кори) на непрерывные события (смертность от кори).Основная предпосылка их исследования заключалась не в разработке модели, которая могла бы предоставить оценки смертности от кори: скорее, они непосредственно отбирали случаи смерти до и после вмешательства по иммунизации и показали значительное снижение смертности от кори.
Кроме того, они также сравнили изменения в частоте случаев смерти от кори до и после кампании с изменениями в детской смертности от других причин за тот же период. Последняя группа не продемонстрировала какого-либо снижения, что свидетельствует о том, что снижение смертности от кори действительно было связано с кампаниями вакцинации, а не с другими улучшениями здравоохранения.
Анализ показал, что кампании массовой иммунизации предотвратили от 41 000 до 56 000 случаев смерти детей от кори (что соответствует снижению на 39–57%). В штатах, где проводилась кампания, уровень смертности снизился больше, чем в штатах, где кампания не проводилась, в то время как количество детских смертей от других причин не снизилось. Результаты, представленные Wong et al. должны помочь должностным лицам общественного здравоохранения в Индии и других странах принимать обоснованные решения в их усилиях по контролю или искоренению случаев кори и смертности с помощью кампаний массовой иммунизации.
Смертность от кори в армиях начала ХХ века
G. D Shanks
Абстрактные
Корь оставалась смертельной инфекцией в армии в начале 20-го века, но 50 лет спустя смертность снизилась до вакцинации. Исторические записи были проанализированы, чтобы понять этот переход. Смертность от кори среди солдат в значительной степени (> 80%) была вызвана вторичной бактериальной пневмонией, но это могло быть очень сезонным, как это было видно на примере новобранцев армии США в казармах Колумбуса в 1911–1913 годах.В высокогорном дивизионе Великобритании в 1914–15 гг. Была смертельная (65 смертей / 529 случаев, 12%) эпидемия кори, но она сильно варьировалась в разных батальонах. В 1914–18 австралийских имперских силах было зарегистрировано 103 случая смерти от кори (коэффициент летальности 1,5%), половина из которых произошла в Австралии до развертывания. Корь остается высокопатогенным возбудителем, и отсутствие смертности среди взрослых не может быть гарантировано, если не поддерживаются уровни иммунизации или если устойчивые к антибиотикам бактерии продолжают распространяться. Силы обороны Австралии должны быть готовы бороться с корью во время возможных миссий по оказанию гуманитарной помощи, несмотря на пропаганду против прививок.
«В наших лагерях случаи смерти от неосложненной кори были чрезвычайно редкими; действительно,
, мы не уверены, что они были ».
Виктор Вон 19221
Корь — это высокопередающийся морбилливирус , который до недавнего времени считался подходящим кандидатом для глобальной ликвидации, поскольку он поражает только людей. Успешная ликвидация кори в большей части развитого мира привела к падению показателей иммунизации, особенно после того, как различные участники кампании против вакцины неправильно связали вакцину против кори с аутизмом.Тот факт, что корь продолжает убивать более 100 000 детей ежегодно, в основном в странах Африки к югу от Сахары, игнорируется, поскольку корь трансформируется в незначительную инфекцию с забавной сыпью в воображении многих неосведомленных взрослых, которые никогда не видели эту болезнь. Корь была серьезной военной проблемой в прошлом веке, поскольку недавно завербованные гражданские лица часто заболевали корью, когда собирались в больших военных тренировочных лагерях. Это была основная причина смерти во время Первой мировой войны в австралийских имперских силах (AIF) и исчезла как военная проблема только после того, как глобализация заметно уменьшила количество взрослых, которые не были инфицированы в детстве.Иммунизация против кори с 1960-х годов в значительной степени устранила ее как проблему общественного здравоохранения, за исключением некоторых изолированных групп населения тихоокеанских островов. В начале текущего столетия в Австралии ежегодно регистрировалось около сотни случаев кори, обычно как завозные у тех, кто в детстве не был в достаточной степени вакцинирован. К сожалению, эта победа общественного здравоохранения может быть обращена вспять, и офицеры военной медицины должны знать о возможности кори как смертельной инфекции.Изучена военная история кори, чтобы напомнить врачам, которые никогда не видели корь, почему она может иметь важное значение для военной профилактической медицины.
Корь была смертельным инфекционным заболеванием во время Гражданской войны в США, в результате чего погибло 4246 солдат Союза и бесчисленное множество других погибло в пределах Конфедерации. Летальность колеблется от 6% у белых солдат до 11% у чернокожих солдат. 2 Послевоенная корь была в основном проблемой в лагерях для новобранцев, и в 1910–1912 годах в казармах Колумбуса, штат Огайо, произошла продолжительная эпидемия, при непрерывном отборе 1–3% новобранцев из сельской местности, еще не имевших иммунитета от кори (см. Рис. .Корь не была особенно смертельной (общая летальность 5%), за исключением февраля и марта, когда другие респираторные инфекции были обычным явлением, приводившим к вторичной бактериальной пневмонии. 3 Несмотря на героические попытки раннего выявления и изоляции, заражение корью в лагере было почти постоянным, и новые рекруты постепенно пополнялись.
Рис. 1: Заболеваемость корью, смертность и частота нападений в процентах от призывного населения казарм американской армии Колумбус, штат Огайо, 1911–1913 гг., Показывающая, что смертность в основном ограничивалась февралем / мартом, несмотря на почти непрерывную цепочку заражения в течение двух лет.
Columbus Barracks точно предсказали природу, но не масштабы того, что произошло во время Первой мировой войны, когда США внезапно набрали в армию не сотни, а миллионы человек. Корь, несомненно, была величайшей инфекционной проблемой армии США в 1917 году, в результате которой погибло более 3000 солдат во время войны, хотя ее влияние позже было затушевано пандемией гриппа 1918 года. 4 Вирус кори поразил респираторный эпителий, но реальный риск заключался в том, что нарушенная легочная защита солдата с подавленным иммунитетом погибнет от вторичной инфекции, когда респираторные бактерии спустятся в легкие и вызовут пневмонию.Пневмококк был обычным явлением, но наиболее смертельная пневмония была вызвана тем, что сейчас называется Streptococcus pyogenes , и в доантибиотическую эру смертность составляла 1: 3. Хотя почти все восприимчивые к кори призывники будут инфицированы после поступления в армию, показатели вторичной бактериальной пневмонии и, следовательно, смертности сильно различались, а смертность от кори составляла от 0 до 2,4 на 1000 мужчин в 39 различных лагерях для призывников в 1917–1918 гг. 1
Это было озадачивающее отсутствие единообразия, учитывая почти идентичный характер лагерей, и основывалось на риске не кори, а вторичной бактериальной пневмонии.Он оказался дальновидным предвестником того, что должно было произойти во время пандемии гриппа 1918 года. У мужчин, которые оставались в казармах, а не в переполненных больничных палатах, или у тех, кто был направлен в разные палаты на основании бактериальных культур из их горла, уровень бактериальной пневмонии после заражения корью был намного ниже.4 Когда Каммингс (1921) исследовал различия между развивающимися американскими солдатами. Он обнаружил, что, несмотря на то, что показатели заболеваемости в лагерях для призывников были намного выше, в отличие от кори, заболевающих корью после переброски в Европу, в США в отличие от кори в США (29.3 США против 6,8 Европы / 1000 солдат) уровень летальности от кори был намного выше в Европе (2,4% в США против 4,6% в Европе). 5 Он пришел к выводу, что риск вторичной бактериальной пневмонии был самым высоким, когда солдат, заболевший корью, подвергался воздействию большой группы «закаленных» или опытных солдат, которые, предположительно, с большей вероятностью имели широкий спектр респираторных бактерий и, следовательно, могли заразить уязвимый мужчина с корью. Это хорошо согласуется с наблюдением Вона, с которого начинается эта статья, о том, что мужчины умерли не от кори, а от бактериальной пневмонии после вирусной инфекции. 1
Корь в британской армии времен Первой мировой войны была в основном ограничена мужчинами из сельских районов, типичных для Шотландского нагорья, которые были мобилизованы в составе территориальной армии. Подразделение Хайленд (51-е подразделение) пережило эпидемию кори после того, как оно было сосредоточено в Бедфорде для обучения перед развертыванием на Западном фронте (см. Рис. 2). 6 Уровень заражения корью широко варьировался по батальонам в дивизии и в значительной степени определялся тем, приехали ли солдаты из городского Эдинбурга или из сельского Дамфриса.Батальоны с высоким уровнем заболеваемости корью не обязательно имели самый высокий уровень смертности. Одновременные вспышки скарлатины, вызванной Streptococcus pyogenes , усложнили картину и значительно увеличили смертность. К началу 1915 г. от 529 случаев кори умерло 65 человек, что составляет 12% летальности, что было выше, чем во время Гражданской войны в США.
Рисунок 2: Заболеваемость корью и смертность в подразделениях высокогорной дивизии Великобритании во время тренировок в Бедфорде, Великобритания, с сентября 1914 года по март 1915 года, демонстрирующая широкий диапазон заболеваний и смертности среди шотландских солдат.В пяти дополнительных отделениях (не показаны) было только по одному случаю кори, а в шести дополнительных отделениях кори не было. Пехотные батальоны, обозначенные, как показано, как 4 RGA = Королевская гарнизонная артиллерия.
Опыт США и Великобритании был отражен в меньшем масштабе AIF, в котором в 1915–1917 гг. Было зарегистрировано 6805 случаев кори, хотя, вероятно, многие случаи в лагерях для призывников были занижены. Корь привела к 103 смертельным случаям при общем уровне смертности 1,5% во время Первой мировой войны, при этом только пять смертей произошли с 1918 года (см. Рисунок 3). 7 Большинство смертей (53) произошло в Австралии, хотя корь также убила 14 в Египте, 16 в Великобритании и 16 на военных кораблях в море. 8 Учитывая, что в начале 20-го века в Австралии проживало преимущественно сельское население, это не сильно отличалось от опыта ее союзников в США и Великобритании, у которых было более многочисленное, но более разнообразное население.
Рисунок 3: Смертность от кори среди солдат Австралийских Императорских сил в 1914–1918 гг., Из которых 53/103 произошли в Австралии до развертывания во время Первой мировой войны.
Корь перестала быть военной проблемой до введения противокоревой вакцины в конце 20-го века, поскольку возросшее смешивание населения означало, что заражение корью у детей происходило задолго до того, как они достигли призывного возраста. Эпидемии призывных лагерей и военных кораблей произошли в Австралии во время Второй мировой войны, но не было зарегистрировано случаев смерти от кори. Безопасная и высокоэффективная вакцина против кори, представленная в 1960-х годах, казалось, избавила от необходимости рассматривать корь в вооруженных силах, а не только для проверки иммунизации солдат при вербовке.Однако корь не была ликвидирована в глобальном масштабе и сохранила свой патогенный потенциал. В 1996 году иммунизация против кори в Греции была несовершенной, и это вызвало крупную эпидемию (1400, 15% заболеваемости) в греческой армии. 9 Более 30% (434) потребовались госпитализации; у многих была пневмония, большая часть которой была вызвана бактериями, такими как Streptococcus pneumoniae , Klebsiella pneumoniae или Staphylococcus aureus . Хотя смертей не было, шесть солдат были помещены в отделение интенсивной терапии и в более раннем поколении, вероятно, умерли бы без такой поддержки.В настоящее время вооруженные силы США и Великобритании сообщают только о единичных случаях кори, обычно ограниченных членами семьи, находящимися на иждивении, тогда как эпидемический паротит является растущей проблемой, отражающей дальнейшие пробелы в программах иммунизации общественного здравоохранения.
Военные миссии развиваются таким образом, что гуманитарная помощь / помощь при стихийных бедствиях становятся все более распространенными. Корь является известным убийцей в лагерях беженцев, созданных после таких стихийных бедствий, иногда весьма необычно; во время англо-бурской войны половина детей, помещенных в лагеря беженцев, не выжила (почти 30 000 смертей, 29% общая смертность) в основном из-за кори и пневмонии. 10 Кампании по иммунизации против кори — одно из первых вмешательств в области общественного здравоохранения, рекомендованных в самых сложных чрезвычайных ситуациях в области общественного здравоохранения для охвата населения, которое часто уже страдает недостаточным питанием, имея ограниченный доступ к медицинской помощи. Высокий уровень клинической проницательности требуется при поиске незнакомой инфекции в популяции, находящейся в стрессовом состоянии, которая потенциально подвергалась воздействию многих других инфекционных агентов. Корь должна оставаться в дифференциальной диагностике лиц с лихорадкой в тропиках даже без характерной сыпи, поскольку она остается потенциально смертельной при выдающихся ответных мерах общественного здравоохранения в виде эффективной иммунизации.Необходимо решительно избегать деградации нашего технологического преимущества в борьбе с корью путем принятия псевдонаучных аргументов против современности. Сторонников вакцинации следует рассматривать в той же категории, что и другие системы убеждений, которые стремятся свести на нет наши известные преимущества перед вероятными политическими угрозами и угрозами болезней.
Авторы: GDS несет ответственность за всю рукопись.
Заявление о конфликте интересов: Автор не заявляет о конфликте интересов.
Финансирование: Автор является сотрудником Организации обороны Австралии и отставным офицером медицинской службы армии США, но не получил какого-либо специального финансирования для этого исследования.
Благодарности: Автор благодарит многих неназванных историков, медицинских библиотекарей и архивистов, которые бескорыстно предоставили ссылки, данные и идеи для этой публикации.
Заявление об ограничении ответственности: Выраженные мнения принадлежат автору и не обязательно отражают точку зрения Сил обороны Австралии или Министерства обороны США.
Автор, ответственный за переписку: G. Dennis Shanks [email protected]
Авторы: Г. Деннис Шэнкс 1,2
Принадлежность автора:
1 ADF Институт малярии и инфекционных заболеваний
2 Университет Квинсленда, Школа общественного здравоохранения
В прошлом году во всем мире увеличилосьсмертей от кори, так как прививки остановились.
Смертность от кори во всем мире выросла до самого высокого уровня за 23 года в прошлом году, согласно отчету, опубликованному в четверг, ошеломляющему росту числа заболеваний, предупреждаемых с помощью вакцин и данных экспертов общественного здравоохранения. Страх может расти, поскольку пандемия коронавируса продолжает мешать иммунизации и выявлению.
Согласно анализу, опубликованному совместно Всемирной организацией здравоохранения и Центрами по контролю и профилактике заболеваний, общее количество смертей в 2019 году — 207 500 человек — было на 50 процентов выше, чем всего тремя годами ранее. В Соединенных Штатах не было зарегистрировано случаев смерти от кори, но согласно данным, обновленным ранее в этом месяце, число случаев кори в стране достигло рекордного годового максимума в 1282 человека в 31 штате, что является максимальным показателем с 1992 года. Совсем недавно, в 2012 году, в США было 55 случаев заболевания.
Эксперты в области общественного здравоохранения заявили, что рост числа случаев является следствием недостаточного охвата вакцинацией в течение многих лет.Они опасаются, что пандемия усугубит распространение кори — болезни, которая даже более заразна, чем Covid-19.
«Мы обеспокоены появлением новых пробелов в открытии иммунитета из-за Covid помимо тех, которые уже были», — сказала д-р Наташа Кроукрофт, старший технический советник по кори и краснухе в W.H.O. «Мы не можем продолжать работать так же и ожидать другого результата», — добавила она, призывая к дополнительным ресурсам и их творческому применению.
Хотя количество зарегистрированных случаев кори в этом году было ниже, эксперты общественного здравоохранения держат эти цифры в тени.Они опасаются, что такие цифры сильно занижены из-за глобальных сбоев в области здравоохранения, вызванных пандемией, что сокращает возможности выявления кори и оказания медицинской помощи, а также усилий по профилактике.
Вспышки кори уже произошли в этом году по крайней мере в половине из 26 стран, которые были вынуждены приостановить кампании вакцинации из-за пандемии. По данным W.H.O., по состоянию на этот месяц 94 миллиона человек находятся под угрозой пропуска противокоревой вакцины. Хотя случаи кори действительно могут быть несколько подавлены в качестве побочного эффекта мер предосторожности, направленных на предотвращение распространения коронавируса, эксперты говорят, что в лучшем случае нынешние низкие цифры представляют собой лишь временное затишье.
Подробная информация о международных вспышках кори была предоставлена Инициативой по кори и краснухе, международным консорциумом, в который входит организация W.H.O. и C.D.C. а также Американский Красный Крест, ЮНИСЕФ и Фонд Организации Объединенных Наций. Группа выделила мрачные цифры, чтобы подкрепить свой посыл: усилия по вакцинации должны продолжаться, особенно во время пандемии, когда ресурсы здравоохранения истощаются.
В качестве положительного примера руководители общественного здравоохранения указывают на Эфиопию, которая отстала от многих стран по уровню иммунизации от кори.В сотрудничестве с C.D.C. и других организаций, Эфиопия организовала кампанию вакцинации в июне, которая включала в себя больше защитного оборудования для медицинских работников и назначенные по времени, социально удаленные встречи, и охватила 14,5 миллионов детей.
Международные эпидемиологи сравнивают прошлогоднюю вспышку кори с медленно разрастающимся лесным пожаром, который, наконец, вспыхнул. В течение десятилетия уровень вакцинации во всем мире оставался неизменным, что гарантирует хороший охват во многих регионах, но все еще не достигает высокого процента, необходимого для прекращения распространения инфекции.Многие вспышки, в том числе 25 в США в прошлом году, были вызваны путешественниками из других стран.
Из 184 стран, представивших отчеты, на девять приходилось 73 процента случаев в 2019 году: Центральноафриканская Республика, Демократическая Республика Конго, Грузия, Казахстан, Мадагаскар, Северная Македония, Самоа, Тонга и Украина.
Помимо стран с низким уровнем дохода, сильно пострадавших от кори, эксперты общественного здравоохранения с тревогой отметили, что страны со средним уровнем дохода, такие как Украина, Северная Македония, Грузия и Казахстан, теперь занимают видное место в списке наиболее пострадавших.Вызывает тревогу тот факт, что количество детей, получивших «нулевую дозу» — тех, кто вообще не получил вакцины, — снова начинает расти, при этом на страны со средним уровнем дохода, включая Бразилию, Мексику и Филиппины, приходится 9,5 миллионов, или 69 процентов, от общего числа детей. эта сумма.
Растущий скептицизм по поводу безопасности вакцин во всем мире способствовал снижению показателей вакцинации. Но также, как сказал д-р Робин Нанди, руководитель отдела иммунизации ЮНИСЕФ: «В некоторых странах с высоким уровнем охвата наблюдалось растущее самоуспокоение и отказ от педали газа.”
В то же время он добавил: «Нам все еще не хватает значительной части детей в районах, недоступных для оказания медицинских услуг — в сельской местности, в городских трущобах или там, где идет вооруженный конфликт».
Усилия по искоренению кори в значительной степени представляют собой историю длиною в несколько десятилетий, предполагающую координацию групп из самых богатых городов мира и его самых бедных аванпостов. Действительно, с 2010 по 2016 год число случаев заболевания и смерти, связанных с корью, снизилось до 18 случаев на один миллион человек.
Но в то же время охват вакцинацией начал замедляться. Чтобы предотвратить вспышку кори, 95 процентов населения должны получить две противокоревой вакцины. Но с 2010 года процент вакцинации первой вакцины, которую лучше всего вводить ребенку в возрасте около года, застрял в среднем на уровне 85 процентов по всему миру; в то время как полный охват для второй прививки, обычно применяемой в возрасте от 4 до 6 лет, увеличился, сейчас он составляет только 71 процент.
И каждый день рождаются младенцы. Общее количество невакцинированных или недостаточно вакцинированных животных.К 2019 году во всем мире зарегистрировано 120 случаев на 1 миллион.
«Что сейчас страшно, так это то, что наши основные работники общественного здравоохранения переориентировались с диагностики, тестирования и сообщения о случаях подозрения на корь на Covid-19», — сказал Робб Линкинс, эпидемиолог из C.D.C. который является председателем группы управления Инициативы по борьбе с корью и краснухой. «С корью, — сказал он, — нужно быть беспощадным».
Уровень смертности от кори в странах с высоким уровнем доходов, таких как Соединенные Штаты, практически равен нулю, потому что общее состояние здоровья уже хорошее, а система здравоохранения — надежная.Но большое количество смертей от кори в прошлом году во всем мире — ужасное свидетельство плохого здравоохранения, а также недостаточной вакцинации, сказал доктор Линкинс.
«Мне просто трудно поверить, что дети умирают от болезни, от которой у нас уже 50 лет есть отличная вакцина».


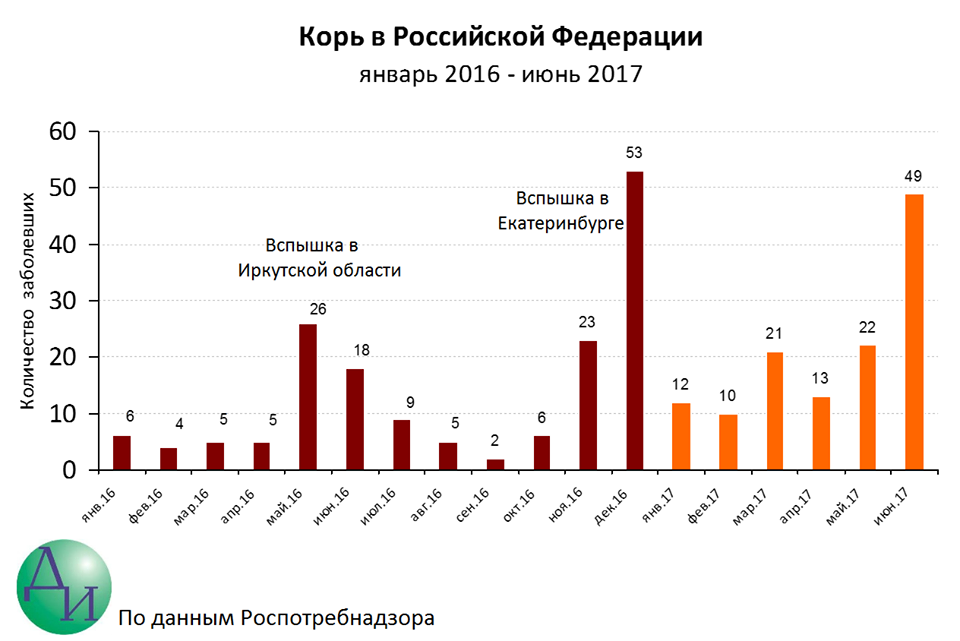
 Смертность превышала 2-2,5%
Смертность превышала 2-2,5% Эта стадия является относительно легкой и продолжается два-три дня.
Эта стадия является относительно легкой и продолжается два-три дня. 

 Используйте только парацетамол или ибупрофен. Не используйте аспирин у детей до 18 лет!
Используйте только парацетамол или ибупрофен. Не используйте аспирин у детей до 18 лет!