Кислородное голодание плода при беременности: симптомы и причины недуга, методы диагностики и лечения
Краткое содержание статьи:
Кислородное голодание плода при беременности – диагноз, который свидетельствует о проблемах как мамы, так и ребенка. Самостоятельно гипоксия болезнью не является. Ее можно трактовать как сигнал. Гипоксия грозит серьезными аномалиями развития или даже смертью малыша. Ведь ему не хватает кислорода, который не поступает в пуповину в полном объеме. Диагноз, безусловно, пугает. Но не стоит сразу опускать руки. По статистики с этим сталкивается каждая десятая беременная женщина. И почти все из них с успехом справляются с проблемой.

Симптомы кислородного голодания плода
Кислород, который поступает к малышу от мамы, влияет не только на его внутриутробное развитие, но и на его двигательную активность. Во втором триместре ребенок начинает активно двигаться внутри. Именно на эти шевеления и стоит обратить внимание. Они могут подсказать, достаточно ли плоду кислорода.
Какими в норме должны быть шевеления:
- Их должно быть больше 10 в сутки;
- Продолжительность каждого не меньше 3 минут;
- Активные движения конечностями, даже если они доставляют некий дискомфорт женщине.
О нормальном количестве шевелений до сих пор спорят врачи. Некоторые утверждают, что слишком частые движения, обычно их называют «икотой малыша», свидетельствуют о кислородном голодании. Другие уверенны, что пассивность ребенка – повод бить тревогу. До периода начала шевеления самостоятельно беременная женщина заподозрить кислородное голодание плода не может. Здесь на помощь приходят современные методы диагностики.
Гинеколог может заподозрит неладное на УЗИ, после результатов анализа крови. Эти исследования обычно выявляют патологию развития, а именно задержку. Кислородное голодание может также выявит КТГ, где определяется сердцебиения малыша.
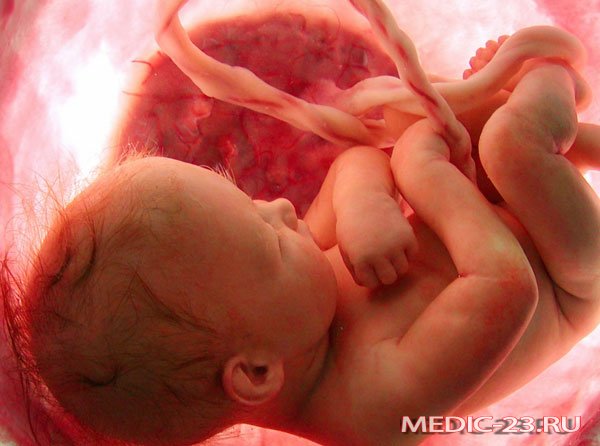
Причины гипоксии плода
Кислородным голоданием малыш может страдать на протяжении всей беременности. Также поступление кислорода может резко стать недостаточным. Таким образом определяется два вида кислородной недостаточности – хроническая и острая.
Хроническое кислородное голодание может быть связано как с мамой, так и с малышом. Если говорить о женщине, то некоторые заболевания приводят к тому, что плод не получает нужные ему вещества. К таким недугам относится сахарные диабет, анемия, пороки сердца, астма, инфекции легких. Не стоит забывать и об образе жизни. Курение и алкоголь без сомнения станут причинами недостатка веществ, в особенности кислорода. Пороки развития сердца, легких и головного мозга малыша также могут спровоцировать недостаток кислорода.
Острая гипоксия обычно возникает незадолго до родов или непосредственно во время них. Что может спровоцировать проблемы:
- Узлы на пуповине;
- Обвитие ребенка пуповиной;
- Неправильное положение плода во время родовой деятельности;
- Долгое безводие;
- Слишком продолжительные роды.
В любом из этих случаев есть выход из ситуации и возможность помочь своему малышу. Главное не медлить, не пускать все на самотек. Грамотный акушер-гинеколог обязательно найдет решение, которое поможет малышу.

Чем недостаток кислорода грозит малышу
Гипоксия плода – диагноз достаточно серьезный. Если вовремя не принять меры, возможен самый неблагоприятный исход. Последствия от кислородной недостаточности определяются сроком, когда она произошла. В первом триместре оно грозит:
- Аномалиями развития, серьезными диагнозами, инвалидностью;
- Недостаточным развитием коры головного мозга;
- Деформацией будущего скелета;
- Пороком сердца.
Гипоксия, проявившаяся на поздних сроках, серьезно тормозит развитие нервной системы. Также у таких малышей наблюдается недостаточный вес и рост, в будущем по обретенным навыкам они отстают от сверстников. Эти дети чаще остальных являются постоянными пациентами неврологов. Недостаток кислорода во время родов один из самых опасных. Именно он чаще всего приводит к смерти ребенка. В более удачном развитии событий это грозит проблемами с рефлексами и дыханием.
Перечисленные последствия совсем не значат, что гипоксия не может пройти без осложнений. В медицине множество случаев, когда женщины вынашивали и рожали абсолютно здоровых малышей после того, как им поставили этот диагноз. Но все они вовремя обращались к специалистам и четко следовали их рекомендациям.

Методы лечения
Лечение, которое применяется при гипоксии плода, зависит от формы кислородного голодания. При остром, то есть возникшем в предродовой или родовой период, недостатке кислорода есть единственный верный выход – кесарево сечение. Эта операция позволит спасти малыша, уменьшить последствия. Если врачи приняли подобное решение, значит счет идет на минуты. И даже ярым противницам этого метода стоит прислушаться к специалистам.
Лечение хронической формы обычно является медикаментозным. Беременной женщине прописывают такие препараты, как:
- Но-шпа;
- Магний;
- Витамин В6;
- Эуфиллин;
- Трентал;
- Гинипрал.
Основное назначение всех принимаемых препаратов – расширить сосуды женщины, улучшить кровоток и нормализовать восприятие маткой, пуповиной и плацентой питательных веществ. Кроме лекарств, беременная девушка должна принимать большое количество витаминов. Они обязательно должны поступать и через пищу, и с помощью специальных аптечных средств. Но самостоятельно прописывать себе ничего нельзя. Любая таблетка принимается только после назначения врачом. В особо тяжелых случаях гипоксии женщину кладут в больницу, где в стационарных условиях нормализуется кровоснабжение.

Профилактика недуга
Если у женщины нет болезней, которые практически всегда вызывают гипоксию плода, можно достаточно успешно избежать этого диагноза. Достаточно следовать простым рекомендациям.
- В первую очередь беременная женщина должна отказаться от вредных привычек. Алкоголь и курение категорически противопоказаны в этот период;
- Продуманное сбалансированное питание – залог здоровья как мамы, так и малыша. Рацион должен быть богат витаминами и минералами;
- Беременные женщины, если это не прописано врачом, не должны бездвижно лежать. Легкие физические нагрузки очень полезны во время ожидания ребенка.
Чем следует заниматься:
- Гимнастика для беременных;
- Йога для беременных;
- Аквагимнастика;
- Дыхательная гимнастика.
Не стоит пренебрегать прогулками. Уделять им надо не меньше двух часов в день. Лучше в парке или лесу. Спать надо обязательно в проветриваемом помещении. Стоит также позаботиться об иммунитете и избегать простудных заболеваний. Эти простые рекомендации позволят снизить риск диагноза «кислородное голодание плода» во время беременности к минимуму. А при первых признаках стоит обратиться к врачу и безукоризненно следовать его рекомендациям.

Видео о развитии плода в утробе матери
В этом видео вы узнаете о последствиях гипоксии для ребенка:
Оцените статью пожалуйста!
[Всего: 0 Средняя оценка: 0]Вконтакте
Google+
Поделиться ссылкой:
Понравилось это:
Нравится Загрузка…
15 September 2015
Просмотров: 9455
Кислородное голодание плода при беременности наступает в каждом десятом случае. Во время беременности ребенок находится в околоплодных водах матери. Он не может самостоятельно дышать, поэтому кислород передается ему через плаценту и пуповину. Если ребенку перестает поступать достаточное количество кислорода, то он практически «задыхается».

Гипоксия плода при беременности считается серьезной патологией и может заметно сказаться на здоровье ребенка и даже стать угрозой выкидыша. На фоне недостатка кислорода в организме плода могут начаться необратимые изменения, которые впоследствии скажутся на его развитии.
Механизм кислородного обмена между матерью и ребенком происходит с помощью пуповины через кровь. Все вещества и газы, которые употребляет мать, передаются плоду. Если женщине недостаточно кислорода, у ребенка обязательно наступит кислородное голодание. На ранних сроках беременности это чревато аномалиями в развитии, на поздних – задержкой в росте и развитии, тяжелыми родами, отсутствием возможности адаптации ребенка к внешнему миру после рождения.
Причины возникновения кислородного голодания у плода
Почти все причины развития гипоксии плода связаны в первую очередь с особенностями жизни матери и ее заболеваниями. Также причиной недостатка кислорода для ребенка может стать патология в развитии пуповины или плаценты.
 Врачи различают два вида течения гипоксии у плода:
Врачи различают два вида течения гипоксии у плода:
- острая – развивается быстро, обычно в период рождения ребенка;
- хроническая – развивается на протяжении некоторого времени, когда ребенок находится в утробе матери.
Причиной острой гипоксии становятся различные аномалии при родах: слабая родовая деятельность, обматывание ребенка пуповиной, сдавливание груди и головки ребенка при прохождении родовых путей.
У хронической гипоксии плода существует множество причин, которые могут развиваться на разных этапах развития плода и при различных недугах матери.
Гипоксия плода может развиться из-за таких заболеваний у матери, как:
- Анемия и вегето-сосудистая дистония. Недостаточное количество гемоглобина и низкое давление является причиной недостатка кислорода в крови у матери. Таким образом, гипоксия развивается и у ребенка.
- Заболевания органов дыхания. Бронхит, астма и другие заболевания легких и бронхов приводят к осложнению дыхания. Затруднение дыхания может вызвать аллергия (сенная лихорадка) и насморк.
- Заболевания почек и мочевыводящей системы.
- Заболевания сердца и сердечно-сосудистой системы.
- Заболевания, связанные с нарушением обмена веществ (сахарный диабет).
При аномалии развития плода, плаценты и пуповины гипоксия часто появляется при:
- задержке развития ребенка;
- многоводье или, наоборот, маловодье;
- перенашивании беременности;
- многоплодной беременности;
- плохом кровообмене между матерью и плацентой;
- инфицировании плода во время его внутриутробного развития.
Кислородное голодание развивается и при таких особенностях жизнедеятельности матери:
- употребление наркотиков, алкоголя, курение;
- пассивное курение;
- специфические и тяжелые условия труда;
- излишняя физическая нагрузка;
- проживание в местах с плохой экологией;
- частое нахождение в задымленных помещениях.
Признаки и симптомы кислородного голодания у плода при беременности
При возникновении беременности необходимо обязательно становится на учет в женской консультации и регулярно сдавать анализы и посещать врача. Большинство заболеваний и патологий беременности, в том числе и гипоксию плода, женщина не может заметить самостоятельно.
Симптомы на ранних сроках незаметны. Главный признак нехватки кислорода у ребенка – это его вялость, замедление в развитии, затухание сердечной деятельности. До 18 недель женщина практически не ощущает движения ребенка и не может определить, насколько подвижен ребенок и насколько хорошо у него работает сердце.
http://vseproberemennost.ru/www.youtube.com/watch?v=NXxTC3BrmW8
Если плод перестает шевелиться, мать не ощущает его движения в течение суток или толчки становятся едва заметными, женщина должна экстренно обратится за помощью. Любое промедление может стоить ребенку здоровья и даже жизни.
Симптомы гипоксии ребенка при родах:
- отсутствие крика и движения;
- синюшность кожи, низкая температура тела;
- при незначительной гипоксии ребенку просто не хватает воздуха, что проявляется вялостью и отсутствием аппетита.
Лечение и диагностика кислородного голодания плода
Определить гипоксию плода во времени беременности можно с помощью анализов и внутриутробного исследования плода. Женщины, которые страдают от анемии и заболеваний внутренних органов, автоматически попадают в группу риска.
Быстрее всего кислородное голодание определяется при прохождении УЗИ. Дети с гипоксией обычно меньше по росту и весу. Двигаются они реже, медленнее (при сильной патологии движение может отсутствовать), сердцебиение замедленное.
http://vseproberemennost.ru/www.youtube.com/watch?v=_GGw88DCNoQ
Также эти симптомы могут быть признаками другого заболевания. Чтобы их исключить, беременная направляется на допплерометрию – специальное исследование плаценты, результаты которого могут говорить о нарушении в обмене веществ и газообмене между матерью и ребенком. На поздних сроках проблему с кислородным обменом можно определить с помощью КГТ – кардиотокографии плода. С ее помощью определяют частоту сердечных сокращений. Нормальной частотой пульса у плода является показатель от 110 до 160 ударов в минуту.
При возникновении острой гипоксии во время родов к новорожденному могут применяться срочные мероприятия по реанимации, а также введение инсулина, глюкозы и сосудорасширяющих препаратов.
Если кислородное голодание развивается постепенно, во время вынашивания плода, лечебные мероприятия применяются не к самому ребенку, а к его матери.
Сначала врач определяет причину возникновения недостатка кислорода. На поздних сроках при возникновении угрозы выкидыша могут быть проведены мероприятия по срочному родоразрешению матери. Затем ребенок помещается в специальный бокс с использованием кислородной маски до восстановления его жизнеспособности. Это помогает избежать острой гипоксии при родах и не нарушает процесса развития ребенка.
http://vseproberemennost.ru/www.youtube.com/watch?v=hOJRAd6ai48
При обнаружении кислородного голодания у плода беременная женщина помещается в стационар под наблюдение специалистов. Если у нее имеются инфекционные или хронические заболевания, лечатся в первую очередь именно они. Для обеспечения нормального кислородного обмена между матерью и ребенком может применяться медикаментозное лечение. Оно проводится с помощью таких препаратов, как актовегин, трентал и др. В качестве дополнительного средства может рекомендоваться употребление кислородных коктейлей.
В большинстве случаев избежать гипоксии плода будущей матери поможет соблюдение правил здорового образа жизни. Необходимо отказаться от плохих привычек, в первую очередь от курения. Беременной женщине запрещено находиться в рядом с курящими, в задымленном помещении. Необходимо почаще бывать на свежем воздухе. Регулярные пешие прогулки снижают риск гипоксии в разы. Беременным, которые находятся в группе риска (анемия, низкое давление, заболевания внутренних органов), необходимо хорошо питаться и почаще отдыхать. Независимо от срока беременности женщине нельзя носить стягивающую одежду, неудобное белье, корсеты и ремни.
Автор:
Иван Иванов
Поделись статьей:
Оцените статью:
Похожие статьи
симптомы и последствия для ребенка
Беременность является настоящим испытанием для организма женщины: формирующийся плод, его правильное и полноценное развитие напрямую зависят состояния будущей мамы, а потому необходимо тщательно отслеживать любые изменения в самочувствии пациентки. Одним из довольно распространенных диагнозов, пугающих беременных чуть ли не до дрожи, является внутриутробная гипоксия плода – кислородное голодание, которое способно серьезно повлиять на физическое и умственное развитие малютки.

Согласно статистике, диагноз «гипоксия» подтверждается лишь в 11% случаев, и в 7% дает осложнения, сказывающиеся на ребенке каким-либо кардинальным образом. Однако это не значит, что к данному диагнозу можно относиться халатно – при любом подозрении на кислородное голодание необходимо тщательно и скрупулезно соблюдать рекомендации врачей, поскольку угроза для плода может быть весьма серьезной. Современная диагностика и методы лечения значительно повышают шансы на рождение абсолютно здорового, физически развитого крохи, однако для успешного результата терапия должна начинаться как можно раньше. Чем грозит гипоксия плода, как заподозрить патологическое состояние и, что самое главное, как предотвратить его развитие? Давайте обратимся к мнению опытных акушеров-гинекологов.
Что такое гипоксия плода? Патогенез заболевания
Легкие ребенка, находящегося в утробе матери, еще не функционируют. Они наполнены жидкостью, и, хотя иногда совершают движения, визуально напоминающие дыхательные, не участвуют в обеспечении маленького организма кислородом. Единственным источником жизненно важного кислорода для крохи является материнская плацента, которая, в свою очередь, снабжается всеми необходимыми веществами через кровоток матери. Если по каким-либо причинам этот процесс нарушается, у плода возникает недостаточность кислорода, или гипоксия.

Такое состояние может возникнуть на любом сроке беременности, однако чем раньше появятся симптомы гипоксии и чем длительнее она будет, тем опаснее будут ее последствия для малыша. При небольшой и кратковременной гипоксии плод компенсирует недостаток кислорода усилением функции кровообращения в мозгу и надпочечниках, которое, в свою очередь, ускоряет ЧСС крохи. Однако, к сожалению, эти компенсаторые механизмы не безграничны, и длительное нарушение может привести к поражению ЦНС, сердечно-сосудистой и других систем, не справляющихся с усиленной работой и страдающих от нехватки кислорода.
Классификация патологического состояния
Гипоксию плода принято классифицировать по времени и скорости ее развития, а также по степени компенсированности для организма ребенка. Недостаточность кислорода может развиваться как при беременности, так и в родах. Исходя из этого признака, выделяют следующие формы гипоксии:
- Ранняя гипоксия. Недостаток кислорода на ранних сроках беременности является одним из самых опасных форм заболевания. Такая патология не всегда вовремя диагностируется, поскольку не имеет выраженных и заметных симптомов. Вместе с тем, ранняя гипоксия без должного лечения и корректировки состояния беременной может стать причиной неврологических проблем и поражения головного мозга плода.

- Поздняя гипоксия. Развитие гипоксии на поздних сроках беременности ничуть не менее опасно для формирующегося плода. Такое состояние не дает крохе в полной мере сформироваться, угнетает процессы внутриутробного развития и вызывает отклонения в работе внутренних органов. Тяжелая гипоксия на поздних сроках, которую нельзя компенсировать лечением, может привести к преждевременному родоразрешению методом кесарева сечения.
- Гипоксия в родах. Нормальное течение родов подразумевает, что ребенок некоторое время будет испытывать умеренное кислородное голодание. К моменту появления на свет младенец приспособлен к такому состоянию и может справиться с ним без последствий. Однако в некоторых случаях длительность и/или интенсивность гипоксии увеличивается, отчего в маленьком организме начинаются необратимые деструктивные процессы. Чаще всего опасная патология возникает при недоношенности, при длительном родоразрешении, присоединении кровотечения или инфицировании. Несмотря на эффективное родовспоможение, нельзя также полностью исключить возможность развития опасных для жизни осложнений – отслойки плаценты, обвитии пуповины, ее ущемления и др., которые, в свою очередь, могут стать причиной асфиксии плода – тяжелейшей гипоксии с тотальной нехваткой кислорода, которая может закончиться трагически.
- Гипоксия, возникшая после рождения ребенка. Такое состояние проявляется у новорожденного вследствие недостаточности дыхательной системы, врожденной пневмонии, заболевания гиалиновых мембран и т.д.

По скорости развития выделяют острую и хроническую гипоксию плода. Острое течение патологии чаще всего возникает вследствие серьезных аномалий и случается преимущественно в родах. К ней могут привести слишком стремительные или, наоборот, затяжные роды, сдавление головки малыша, «застрявшей» в родовых путях и т.д. Впрочем, не исключена острая гипоксия и при беременности – к ней может привести преждевременная отслойка плаценты, тотальный разрыв матки и прочие серьезные нарушения. Такое состояние характеризуется нарушением сердечного ритма крохи (тахикардией, брадикардией или аритмией в зависимости от особенностей и длительности гипоксии), патологической двигательной активностью или полным отсутствием таковой. В случае острого кислородного голодания терапия должна быть немедленной, поскольку длительное отклонение чревато гибелью плода.
Хроническое течение кислородного голодания развивается постепенно и чаще всего носит умеренный характер. В этом случае страдает преимущественно развитие внутренних органов плода, его правильное формирование и функциональность жизненно важных систем. В этом случае последствия зависят от длительности гипоксии и компенсаторных резервов плода.
Учитывая степень компенсированности гипоксии плода, патология может носить компенсированный, субкомпенсированный или декомпенсированный характер. Естественно, чем хуже работают компенсаторно-адаптационные механизмы ребенка, тем тяжелее будет протекать патология.

Диагностика гипоксии плода
На раннем сроке беременности определить наличие кислородного голодания крайне сложно. Подозрения на подобное состояние может возникнуть, если у будущей матери наблюдается выраженная анемия, обострение заболеваний почек или дыхательной системы. К факторам риска также относится сахарный диабет, бронхиальная астма, курение в анамнезе беременной.
Примерно с 20-ой недели, когда женщина отчетливо ощущает шевеления плода, о развитии гипоксии может свидетельствовать характер двигательной активности малыша. Если кислородное голодание длится совсем недолго, кроха начинает проявлять беспокойство, активно и часто двигаться в матке. При усилении симптомов его активность, наоборот, будет быстро снижаться – шевеления станут редкими и неинтенсивными. Именно поэтому при малейшем отклонении в шевелениях ребенка следует обращаться к врачу, чтобы вовремя диагностировать и вылечить возможную гипоксию.

Чтобы подтвердить диагноз и понять степень его развития, гинеколог может назначить следующие исследования:
- Кардиотокография (КТГ). Современная методика КТГ позволяет достоверно и точно оценить благополучие плода по частоте и ритму его сердечных сокращений и особенностям шевелений. Комплексная оценка графиков изменения ЧСС, двигательной активности и маточных сокращений позволяет сделать вывод о состоянии крохи. Как правило, такое исследование проводят регулярно, начиная с 32 недели беременности и до момента родов, однако при подозрении на гипоксию КТГ может быть информативно и на более ранних сроках.
Особенно удобна такая методика во время родоразрешения, поскольку кардиомонитор отражает динамику самочувствия ребенка «в реальном времени». В случае возможных отклонений на КТГ может быть скорректировано ведение родов, например, назначено экстренное кесарево сечение.

- Ультразвуковое исследование. УЗИ является одним из самых информативных способов оценки степени развития плода с момента имплантации в эндометрий матки и до появления на свет. Ультразвуковые волны позволяют изучить особенности формирования малютки и выявить возможные внутриутробные патологии, оценить расположение плода в матке и состояние околоплодных вод. Именно последний показатель является наиболее информативным для подтверждения или опровержения гипоксии, поскольку любое изменение объема амниотическойжидкости (как маловодие, так и многоводие) является проявлением неблагополучия.
Кроме того, о развившемся кислородном голодании будет свидетельствовать задержка формирования плода, несоответствие размеров малыша сроку беременности, угнетенное или малоактивное состояние крохи.
- Допплерометрия. Методика, более известная среди беременных как «допплер», является разновидностью ультразвукового исследования, при котором производится оценка кровообращения в плаценте и пуповине. Любое отклонение от нормы является косвенным доказательством развивающейся гипоксии плода.

Лечение кислородного голодания
При подтверждении гипоксии плода терапия направлена в первую очередь на улучшение поступления кислорода малышу. В большинстве случаев будущим мамам показано лечение в стационарных условиях и комплексная медикаментозная терапия. Выбор лекарств в этом случае будет зависеть от течения беременности и особенностей гипоксии. Так, лечащий врач может порекомендовать:
- Трентал, Курантил, Актовегин – для восстановления кровотока в системе «мать-плацента-плод»;
- Но-шпа, Эуфиллин – для расширения сосудов плаценты;
- препараты магния – для расслабления маточной мускулатуры и снижения тонуса.

Профилактика гипоксии
Чтобы обеспечить кроху жизненно необходимым кислородом, материнский организм также не должен испытывать его недостаток. Именно поэтому беременным женщинам рекомендовано как можно чаще бывать на свежем воздухе – длительные прогулки и умеренная физическая активность является лучшей профилактикой осложнений беременности, включая и гипоксию плода. Заботьтесь о себе, питайтесь правильно, рационализируйте режим дня – только так вы сможете обеспечить малышу полноценное развитие и защитить его от возможных патологий.
Мне нравится 0
Гипоксия плода при беременности — БэбиБлог
Обновлено: 11 июля, 01:13Гипоксия у новорожденного. Последствия гипоксии
Гипоксия плода внутриутробно и во время родов — это опасное состояние, грозит очень неприятными последствиями, когда ребенок вроде физически здоров, а в мозге произошли необратимые или обратимые изменения. От легких изменений до тяжелейшей инвалидности. Гипоксия внутриутробно происходит в результате ухудшения кровоснабжения. Чтобы этого не было, беременная должна вести довольно активный образ жизни. И помните — когда плод в животе активно шевелится, это хорошо, это он добывает себе кислород и физически развивается. А значит родится физиологически зрелым. Внутриутробная гипоксия обычно хроническое… Читать далее →
Причины гипоксии плода. Холестаз беременных ?
Дорогие девочки, вот и прошел месяц после родов. Причина не известна, мои только догадки существуют. Где-то на 20 неделе появился зуд живота и потом всего тела, болело в области желудка. Гинеколог толком ничего не назначила, сдала анализ какой то по печени сказали норма. Пить хофитол. Пошла на узи изменения в поджелудочной и камни в желчном. Терапевт сказала только диета. Гинеколог прописал сорбенты . Пила полифепан, зуд прошел. Желудок болел. Так и проходила до 37 недель, а доча ушла. Читала что-то… Читать далее →
Гипоксия плода
С чего начинается жизнь ребенка? Она начинается с мыслей матери и отца, когда они еще только планируют зачатие своего малыша и хотят дать ему все самое лучшее, что только можно. Однако, многих родителей на этом пути могут ждать непредвиденные ситуации, одна из которых – гипоксия плода. Поэтому будущие родители должны быть готовы ко всему и знать, как избежать «коварного недуга», и как с ним бороться.Гипоксия плода – что это?Гипоксия плода – это процесс формирования патологических процессов в организме младенца, в результате недостаточного… Читать далее →
Доплер
Девочки всем привет! Решила к Вам обратиться, 2 недели назад была на 2 скрининге, поставили тенденцию к преждевременному развитию плаценты. Назначили флебодию и отправили до следующей встречи. Сегодня решила сходить на доплер, по свой инициативе, и так меня расстроили В Заключении указано: Нарушение маточно-плацентарного кровообращения, стадия 1А, начальные явления гипоксии плода и маловодие. Срок 23 недели. Беременность вторая, первая была замершая сроком 8 недель. Так переживаю сил нет, девочки расскажите у кого было, как лечили как Ваши детки? Спасибо Читать далее →
Профилактика гипоксии плода
Пару слов о профилактике гипоксии плода во время беременности. Превосходным выходом может стать покупка персонального концентратора кислорода. кислородный концентратор Москва сегодня проще простого. Говоря об аппаратах, созданных для дыхания, отдельный акцент на таком приборе как ингалятор небулайзер, который создан для того, чтобы вдыхать лекарственные препараты… Читать далее →
Паранойя
Пришли результаты глюкозотолерантного теста, все в норме, так что одной паранойей стало меньше Но вот со вчерашнего дня моя крошка начала совсем по-другому толкаться… если раньше это были больше перекаты и лёгкие попинывания, то вчера я аж вскрикнула ….. Читать далее →
После потери
Добрый день, девочки! Моя потеря случилась на 22 неделе беременности двойней 😭 На УЗИ сказали, что оба порда замерли… Сейчас прошло 3 месяца после случившегося и я начала проходить обследования. Мой гинеколог посоветовала сдать кровь на мутации и коагулограмму, второе полностью в норме, а вот что за мутации у меня выявили: полиморфизм гена fgb, полиморфизмы генов mthfr 677 c>t, mtrr66 a>g. Расшифровка прилагается ( привычное невынашивание, поздние гестозы, асфиксии плода, фетоплацентарная недостаточность, гипоксии у порда и прочее), к гематологу записана… Читать далее →
ммд
Хроническая гипоксия плода, которая развивается во время беременности из-за причин обычно связанных со здоровьем матери и плацентарной недостаточностью, не ведёт к повреждению головного мозга, так как защитные механизмы плода успевают приспособиться. Нарушается питание всего организма плода, но повреждений головного мозга плода не происходит. Развивается гипотрофия плода – низкий вес при рождении (не соответствующий росту ребёнка и сроку беременности, на котором он родился). Если роды пройдут без острой гипоксии, то родившийся с гипотрофией ребёнок, при достаточном питании быстро наберёт нормальный вес… Читать далее →
рожу ли сама ???
Девочки , как вы думаете могу ли я сама родить? или у меня это патология?? У меня в первую беременность не было родовой деятельности вообще, итог внутриутробная гибель плода((. Вторая беременность доходила срок также ,но никаких предвестников(ни пробка,ни воды,ни схватки), ребенок задыхался,началась гипоксия(во время обратилась в роддом,так как были слабые шевеления плода), итог- экстренное кесарево. (Сына спасли). Сейчас третья беременность, а так хочется самостоятельных схваточек , почему я такая … сама себя ненавижу, что не могу родить. Пока ходим 38… Читать далее →
Шевеления
Нашла на просторах интернета Движение новой жизни. Важную информация о протекании беременности и развитии плода можно получить, анализируя его шевеления в организме матери. Движение человеческого эмбриона фактически появляются на 21-й день развития — это сердечные сокращения. Шевелением их пока назвать нельзя, ибо ещё долго, до 18-21-й недель они неощутимы для матери. В этот период (первый — начало второго триместра) формируется нервная система плода и мышечные ткани, к 8-й неделе беременности они уже достаточно развиты и взаимодействуют, то есть плод «готов»… Читать далее →
Монотонный ритм сердца по показаниям КТГ
Добрый день. Вторая беременность,на 32 неделе пошла на первое КТГ, поставили диагноз- Монотонный ритм сердца плода,начальное нарушение развития. Доктор назначила пропить курантил(#25) и хофитол 2 недели,так же УЗИ. Через неделю после принятия таблеток сделали ктг (показатели в норме) и УЗИ с доплером (нарушение фнп, гемодинамическое нарушение плода). Один из сосудов показатель выше нормы (аорта плода) жутко начала переживать. Гинеколог дала направление рд для госпитализации. Приехала туда,сделали еще одно КТГ (норма) и УЗИ (тоже норма ) в госпитализации отказали. Узист вообще… Читать далее →
Шевеление плода при беременности Полный текст статьи по адресу:
http://puzojiteli.com/planirovanie/likbez/shevelenie-ploda.html Как подсчитывают количество шевелений плода При оценке двигательной активности плода принимают во внимание и чрезмерно бурные толчки ребенка, и слабые редкие шевеления — и тот, и другой симптом могут свидетельствовать о развитии острого и хронического кислородного голодания. Эти состояния требуют обязательного внимания врача, и от своевременности лечения может зависеть успешный исход беременности. Кроме того, замедление движений может свидетельствовать о многоводии, а ощущение болезненности, сопровождающей толчки ребенка, становится первым проявлением маловодия. Сегодня в медицинской практике используются следующие методики оценки активности… Читать далее →
Это просто ужас,ужас,ужас!
Я совсем не могу дышать,т.е могу,конечно Насморка нет,а есть именно отек слизистой носа И резко нарушается дыхание И так три недели уже Лор сказал,что это так называемый насморк беременных и будет он до родов. А мне ничего не помогает,только сосудосуживающие препараты,но у них побочный эффект-сужение сосудов плаценты….. Ну и соотаетственно -гипоксия плода А я недели две их прокапала.. Лор разводит руками…А я не могу ни дышать,ни есть,ни спать,я просто задыхаюсь,как рыба выброшенная на берег… Вот что хуже,когда мама не спит,ни… Читать далее →
Актовегин — пить или не пить?
Сходила к Г на плановый прием (правда не к своей, моя в отпуске). Все ок. Прописала актовегин — типо, чтобы у малышки не было гипоксии. Как таковых показаний никаких нет — сердцебиение в норме, шевелится. Даже на КТГ не отправила. Так зачем мне эти таблетки, если в их описании даже написано, что при беременности принимать, если риск для матери выше риска для плода??? А вы пили? По каким показаниям? Читать далее →

Гипоксия плода — пишет Елена на BabyBlog
С чего начинается жизнь ребенка? Она начинается с мыслей матери и отца, когда они еще только планируют зачатие своего малыша и хотят дать ему все самое лучшее, что только можно. Однако, многих родителей на этом пути могут ждать непредвиденные ситуации, одна из которых – гипоксия плода. Поэтому будущие родители должны быть готовы ко всему и знать, как избежать «коварного недуга», и как с ним бороться.
Гипоксия плода – что это?
Гипоксия плода – это процесс формирования патологических процессов в организме младенца, в результате недостаточного поступления кислорода в клетки, ткани и органы. Однако не следует думать, что это заболевание относиться только к ребенку. Дело в том, что организм матери и младенца – единое целое, которое в принципе нельзя рассматривать отдельно, ведь когда плохо маме – плохо малышу, и наоборот. Таким образом, можно сделать вывод, что гипоксия плода этокомплексный процесс, который подразумевает, первоначальные нарушения в организме матери, а затем уже и ребенка.
Вообще, каждая будущая мама должна себе уяснить, что новорожденный ребенок не может болеть сам по себе – это все результаты маминых ошибок во время беременности и раннем послеродовом периоде. Вы должны стать для младенца самой лучшей и правильной мамой, и только тогда он ответит вам своим здоровьем и спокойствием!
Когда ребенок только рождается, он еще питается кислородом материнского организма через пуповину, которая идет к плаценте и там соединяется с сосудами матери, ведь его легочная ткань еще не достаточно раскрыта, а легкие наполняются кислородом не полностью. Вот почему недостаток кислорода или других питательных веществ в организме женщины, тут же сказывается на ребенке.
Внутриутробная недостаточность кислорода плода может быть острой или стремительно развившейся. Чаще всего данный процесс наблюдается во время родов, например, длительный безводный период. Также гипоксия может развиваться на протяжении всей беременности и к началу родов достигнуть своего пика – это хроническая гипоксия плода. Данный процесс свидетельствует о том, что организм матери не здоров и имеются нарушения в работе органов и систем.
Причины гипоксии плода
Гипоксия плода при беременности встречается достаточно часто – порядка 12-15% от всех родов. Настораживает тот факт, что на сегодняшний день эти цифры возрастают. Возможно это неправильное поведение женщин во время беременности и в родах, а может всему причина экология. Давайте попробуем разобраться, что же все-таки является причиной гипоксии плода.
Гипоксия плода во время беременности может быть следствием перенесенной ранее или существующей на данный момент анемии матери. Анемия – это недостаточное количество красных кровяных телец в крови, в результате чего снижается количество гемоглобина, который не может транспортировать достаточное количество кислорода в клетки. Другие заболевания крови, которые сопровождаются снижением количества гемоглобина или нарушением его транспортных свойств, так же могут стать причиной гипоксии плода. Анемия может быть трех степеней выраженности, от чего напрямую зависит и тяжесть поражения плода.
При наличии у беременной женщины сердечно-сосудистых заболеваний, так же следует опасаться развития кислородного голодания у плода. Ведь нарушение циркуляции крови, что наблюдается у данной группы заболеваний, влечет непосредственно нарушение газообмена и следовательно газового состава крови.
Так же следует внимательно относиться к женщинам с патологией бронхо-легочной системы, ведь это прямая угроза недостатка кислорода, как материнскому организму, так и плоду. К таким заболеваниям относятся: бронхиальная астма, аллергический бронхит (поллинозы), ХОБЛ.
Как говорилось ранее, любая патология в материнском организме может вызвать ответную реакцию недостатка кислорода в тканях младенца. В том числе и заболевания почек, СД, недостаточное питание матери. Однако, на сегодняшний день, большое внимание уделяется именно внутриутробному инфицированию плода – это непосредственная угроза для развития плода. Любая инфекция, циркулирующая в организме матери – это риск рождения ребенка с аномалиями развития, гипоксией или врожденными пороками. Именно поэтому во время беременности на любом сроке женщина должна всячески предохранять себя и малыша от различных инфекций.
Все выше перечисленные причины чаще всего вызывают хроническую гипоксию плода, т.к. они действуют длительно и происходит постепенное развитие процесса.
Острая гипоксия плода, как отмечалось ранее, возникает во время родов. Это происходит чаще всего в результате аномальной родовой деятельности, т.е. длительном сдавлении головки плода. Гипоксия плода в родах так же может возникнуть вследствие длительного безводного промежутка (раннее излитие околоплодных вод), патологии плаценты и ее сосудов. А так же в результате несовместимости резус-фактора матери и плода, в результате чего материнский организм считает плод инородным телом и пытается его отторгнуть.
Признаки гипоксии плода

Признаки гипоксии плода не всегда явные, т.е. диагностировать данную патологию может только врач-неонатолог на момент рождения ребенка или очень внимательная беременная женщина. Происходит это по следующим критериям:
- На ранних стадиях при аускультации сердца наблюдается приглушение тонов и ускорение сердцебиения, а на поздних стадиях – замедление ритма сердца.
- При незначительном недостатке кислорода, ребенок гиперподвижен, а при тяжелой – движения медленные, плавные, ленивые.
- В амниотической жидкости в 90% случаев присутствует примесь кала новорожденного (меконий).
- В достаточно тяжелых случаях, наблюдается изменение цвета кожных покровов младенца на синюшный с зеленоватым оттенком.
Последствия гипоксии плода
Последствия гипоксии плода всегда должны настораживать не только будущую маму, но и лечащего доктора. Ведь на ранних сроках гипоксия плода опасна неправильной закладкой или недоразвитием органов и систем малыша (аномалии развития), врожденными пороками развития, внутриутробной задержкой развития плода и внутриутробной гибелью плода или самопроизвольным выкидышем. Т.е. нельзя относиться к данной проблеме не серьезно, ведь в результате страдает ваш ребенок и сама мать. При первых признаках возможного развития процесса, нужно сразу обратиться к лечащему доктору, а любую инфекцию в организме матери нужно немедленного ликвидировать.
На более поздних сроках беременности, недостаточное поступление кислорода в органы и ткани плода может вызвать преждевременные роды, внутриутробную гибель плода, задержку развития и аномалии родовой деятельности (слабость) – все это может вызвать гипоксия плода. Последствия могут сделать новорожденного нежизнеспособным или вызвать множественные поражения его органов.

Гипоксия плода – профилактика
Основное направление профилактики гипоксии плода – правильный образ жизни, рациональное питание, отсутствие стрессов, своевременное посещение женской консультации и ранняя диагностика заболеваний. К мерам профилактики гипоксии плода так же относится рациональный (правильный для данной женщины) метод родоразрешения.
Иными словами, во время беременности ничто не должно беспокоить женщину и ребенка, нужно создать оптимальную обстановку в семье для нормального развития малыша.
Гипоксия плода – лечение
Лечение гипоксии плода включает в себя целый комплекс мероприятий для помощи матери и ребенку.
Первое – это диагностика причины, которая вызвала процесс, и максимальное ее устранение (если возможно). Следующим этапом будет помощь малышу: нормализация плацентарного кровообращения и прием препаратов, снижающих тонус матки (предотвращение выкидыша). В качестве таких препаратов можно использовать спазмолитики в различных формах. Целесообразно назначение таких препаратов как курантил или аспирин, которые снижают вязкость крови – профилактика тромбообразования.
Женщине, ждущей ребенка, лучше всего придерживаться постельного режима, не волноваться и не нервничать. Так же при хронической гипоксии плода назначают препараты стабилизирующие липидный обмен в организме (липостабил), поливитаминные комплексы и витамин Е, аскорбиновую кислоту и питательные растворы глюкозы внутривенно.
В заключении, хочется отметить, что здоровье женщины – это здоровье ваших будущих детей. Берегите своих женщин!
Кровоснабжение плода
Что такое гипоксия плода при беременности разберем. И какие при родах последствия для ребенка возникают в будущем.
В утробе материнского организма легкие будущего ребенка находятся в спавшемся состоянии и не участвуют в акте дыхания. Поступление кислорода и выведение углекислого газа обеспечивается с помощью сосудов пуповины. В ней находятся две артерии, несущие венозную кровь (бедную кислородом), и одна вена, несущая артериальную кровь (богатую кислородом).
Один конец пуповины обращен к плоду и закрепляется в его передней брюшной стенке. Противоположная часть артерий и вены соединяется с сосудами плаценты. Затем они уменьшаются в диаметре и впадают в капилляры ворсин. Данное место является точкой пересечения маточных (материнских) и плацентарных (плодовых) сосудов. Именно здесь реализуется газообмен между кровью будущей матери и ребенка.
Патологический процесс на любом из перечисленных участков как кислородное голодание это то, что приводит к гипоксии будущего ребенка. Чаще всего поражение происходит на уровне маточных и плацентарных сосудов в месте их соединения. Также гипоксия у плода может быть связана с экстрагенитальной патологией матери, приводящей к недостаточности кровоснажения. Гипоксия у новорожденного что это – это необратимый процесс, представляющий опасность и приводящий к инвалидности.
Классификация
Врачи классифицируют как внутриутробная гипоксия плода по нескольким критериям. По времени развития процесса выделяют острый и хронический тип патологии.
Острая
Острая гипоксия это что такое, когда развивается в течение быстрого промежутка времени, от нескольких минут до нескольких часов. Обычно она связана с отслойкой плаценты или тромбозом сосудов. При отсутствии медицинской помощи острое кислородное голодание часто заканчивается внутриутробной гибелью плода.
Хроническая
Хроническая гипоксия плода что это такое — длительный процесс, развивающийся в течение нескольких дней или недель. Такой вид кислородное голодание плода при беременности обычно возникает на фоне сопутствующей патологии — анемии, гестоза, сахарного диабета. Постоянная гипоксия является причиной внутриутробной задержки роста (гипотрофии) и патологий центральной нервной системы будущего ребенка.
В зависимости от уровня поражения выделяют следующие виды гипоксии:
Гипоксия плода при беременности признаки видов.
Гипоксическая гипоксия
Возникает при патологиях сосудов плаценты или матки. Также данный тип кислородного голодания может быть связан с сопутствующими заболеваниями матери.
Гемическая гипоксия
Возникает при патологиях системы крови плода, когда его эритроциты не могут связывать кислород. Наиболее ярким примером данного типа гипоксии является гемолитическая болезнь.
Циркуляторная
Вид кислородного голодания связан с поражениями сосудов пуповины или плода. При данном типе патологии плацентарное кровоснабжение не нарушено. Циркуляторная гипоксия встречается при врожденных пороках сердца плода, а также при пережатии артерий и вен пуповины.
Тканевая
Редкий вид гипоксии плода, связанный с нарушениями метаболизма в организме будущего ребенка. Обычно тканевое кислородное голодание встречается при врожденных патологиях ферментных систем.
Функциональная
В зависимости от тяжести течения существует третья классификация гипоксии плода. Функциональная или компенсированная форма кислородного голодания является самой легкой, она не приводит к нарушениям в организме будущего ребенка.
Метаболическая
Метаболическая или субкомпенсированная форма характеризуется нарушениями в обмене веществ, накоплением вредных продуктов. Однако данный тип гипоксии имеет обратимый характер. При своевременном оказании медицинской помощи возможно рождение полностью здорового ребенка.
Деструктивная
Деструктивная или декомпенсированная форма — самая тяжелая гипоксия плода. Она сопровождается необратимыми процессами в организме будущего ребенка, патологиями в центральной нервной системе и в других анатомических структурах.
Также врачи выделяют первичную гипоксию, возникающую ранее 16 недели беременности, и вторичную, развивающуюся в более поздние сроки.

Причины
Существует множество причин, вызывающих внутриутробную гипоксию плода. К наиболее частым из них относят следующие факторы:
Гестационная артериальная гипертензия (поздний гестоз)
Данная патология возникает вследствие неправильного развития маточно-плацентарных сосудов после 20-22 недели беременности. Для восстановления кровотока организм женщины рефлекторно повышает артериальное давление. На некоторое время такая мера является эффективной.
Однако при повышении артериального давления наблюдается спазм сосудов матки и плаценты. Уменьшение диаметра артерий приводит к снижению кровотока в них и к хронической гипоксии плода.
К теме признаки гипоксии плода в третьем триместре относят повышение АД, отеки и появление белка в моче. Обычно первые признаки артериальной гипертензии возникают после 32 недели периода вынашивания. Более раннее начало клинических проявлений говорит о тяжелом течении патологии.
Преждевременная отслойка нормально расположенной плаценты
Преждевременная отслойка плаценты чаще всего возникает во время родов, однако она может наблюдаться в течение всего периода беременности. Эта патология является наиболее частой причиной острой гипоксии плода.
Патогенез отслойки плаценты связан с ее неправильным закреплением, аномалиями строения, повышенной эмоциональной или физической нагрузкой. Иногда данное нарушение возникает при недостатке прогестерона. Отслойка более половины площади плаценты приводит к моментальной гибели плода.
Симптомами преждевременной отслойки плаценты является маточное кровотечение и схваткообразные боли в нижней части живота. При наличии этих признаков будущей матери следует немедленно обратиться за медицинской помощью.
Анемия
Анемия — недостаток гемоглобина в единице крови. Чаще всего будущие матери склонны к развитию железодефицитного типа этой патологии. Реже анемии возникают на фоне недостатка витамина В12, фолиевой кислоты, при кровотечении или заболевании, сопровождающегося распадом эритроцитов (малярия).
Главным последствием анемии является хроническая гипоксия плода. К основным симптомам патологии со стороны матери относят головокружения, тошноту, слабость, бледность кожных покровов, обморочные состояния.
Подробнее: [ Причины возникновения анемии во время беременности ]
Инфекционные заболевания
Вирусные и бактериальные заболевания являются фактором риска внутриутробной гипоксии плода. Некоторые инфекции влияют на систему гомеостаза, вызывая патологии свертывающей системы крови. Заболевания способствуют образованию микротромбов, закупоривающих просвет маточных и плацентарных сосудов.
Также само инфекционное заболевание может вызывать состояние интоксикации, способствующее снижению кислорода в крови. Длительная высокая лихорадка является причиной гипоксии плода.
Многоплодная беременность
При вынашивании двойни или тройни значительно повышается вероятность возникновения внутриутробной гипоксии плода. Данная особенность связана с повышением потребности в кислороде за счет распределения между несколькими плодами.
В редких случаях из-за аномалии пуповинных сосудов возникает ситуация, при которой один из плодов становится «донором», а второй «паразитом». За счет этого первый ребенок страдает от нехватки питательных веществ, в том числе и кислорода.
Шевеления плода / когда стоит беспокоиться?
Степени
Во время ультразвукового исследования с помощью допплер датчика врачи выделяют три степени фетоплацентарной недостаточности:
- 1а тип кислородного голодания плода сопровождается нарушением кровоснабжения в маточно-плацентарных сосудах;
- 1б тип кислородного голодания будущего ребенка характеризуется патологиями кровотока в плодово-плацентарном участке;
- 2 степень гипоксии плода характеризуется нарушениями кровотока в обеих системах, однако они находятся в состоянии компенсации;
- 3 степень кислородного голодания плода сопровождается нарушением в любой из данных систем, сопровождающаяся угрозой жизни плода.
Симптомы
Гипоксия плода при беременности симптомы ее носят субъективный характер, они не могут со стопроцентной вероятностью говорить о наличии патологии. Именно поэтому будущим матерям не следует пропускать плановые осмотры и консультации акушера-гинеколога.
Легкая и средняя степень гипоксии плода обычно ничем не проявляет себя. На поздних сроках беременности будущая мать может отметить изменение характера шевелений плода. При острой форме патологии малыш начинает интенсивно двигаться, при хроническом типе гипоксии его активность может быть снижена.
Тяжелая декомпенсированная форма кислородного голодания гипоксия плода последствия для ребенка часто проявляется внутриутробной задержкой роста и развития будущего ребенка. Именно поэтому будущая мать может заметить замедленное увеличение обхвата живота и отставание высоты стояния дна матки от срока беременности.
Для самостоятельной диагностики как гипоксия плода при беременности что это такое, будущая мать может попробовать выслушать его сердцебиения с помощью фонендоскопа. Данный способ возможен лишь после 20 недели беременности. Нормальное значение пульса будущего ребенка лежит в пределах от 120 до 160 ударов в минуту.
Увеличение частоты сердечных сокращений часто сопровождает острую гипоксию плода. Пульс менее 120 ударов в минуту может наблюдаться при хроническом кислородном голодании будущего ребенка.
Подробнее: [ Норма сердцебиения плода во время беременности ]

Диагностика
Для диагностирования состояния будущего ребенка используются различные инструментальные метода исследования. Самый простой из них — УЗИ. С помощью ультразвука врач может косвенно судить о наличии или отсутствии гипоксии плода.
Ультразвуковая аппаратура позволяет увидеть строение плаценты, обнаружить очаги отслоения, ее старение, померить толщину органа. Специалисты могут визуализировать организм плода на предмет наличия врожденных патологий сердца и сосудов, а также соответствие его размеров сроку гестации.
Более точную картину состояния кровоснабжения плода дает допплерометрия. Этот метод диагностики основан на наличии специального датчика, читающего информацию о направлении и скорости тока жидкости в сосудах.
С помощью допплерометрии врачи могут визуализировать кровоток во всех сосудах матки, плаценты, пуповины и плода. Инструментальный метод исследования позволяет установить степень гипоксии плода и сделать прогноз о дальнейшем течении беременности.
Кардиотокография — метод инструментальной диагностики состояния плода. КТГ позволяет косвенно судить о наличии или отсутствии гипоксии у будущего ребенка. Принцип действия данной аппаратуры заключается в регистрации частоты сердечных сокращений малыша в ответ на раздражители.
При наличии гипоксии ритм частоты сердечных сокращений имеет монотонный характер, средний пульс менее 120 или более 160 ударов в минуту. В норме у ребенка не должны регистрироваться децелерации — периоды уменьшения ЧСС на 30 и более ударов в минуту на период более 30 секунд.

Лечение
Лечение гипоксии плода зависит от причины, вызвавшей ее. При наличии субкомпенсированной и декомпенсированной формы кислородного голодания будущего ребенка, женщине требуется госпитализация. По строгим показаниям возможно проведение преждевременного родоразрешения.
Основными принципами лечения внутриутробной гипоксии плода является возобновление нормального кровообращения. Для этого будущей матери вводятся лекарственные средства, расширяющие просвет сосудов Курантил, Эуфиллин). Беременным женщинам показан прием препаратов, улучшающих метаболизм в тканях Актовегин).
При наличии гипертонуса матки показан прием миотропных средств Дротаверин, Гинипрал). Также всем будущим матерям рекомендовано введение витаминов группы В, улучшающих реологические свойства крови.
Если у будущей матери имеется специфическое заболевание, ей показана особая терапия, направленная на его лечение или компенсацию. При дефицитных анемиях следует принимать препараты железа, фолиевую кислоту и витамин В12. Для лечения гестационной артериальной гипертензии показано использование Метилдопы и Нифедипина.
Лечение без лекарств от Доктора Комаровского:
Последствия
Острая гипоксия плода является фактором риска внутриутробной гибели плода. Хронический тип недостатка кислорода может вызывать различные последствия. Наиболее часто тяжелая гипоксия у новорожденных последствия является причиной задержки развития его роста и развития.Также повышается вероятность врожденных патологий центральной нервной системы. Клетки головного и спинного мозга наиболее чувствительны к дифициту кислорода.
Гипоксия у новорожденных симптомы последствия и лечение индивидуальны у каждого ребенка. Дети могут отличаться от сверстников. Данная патология является причиной задержки умственного и психического развития, заболеваний головного мозга. Довольно часто после рождения такие дети имеют беспокойный характер, в будущем трудно поддаются обучению.

Профилактика
Для того чтобы предотвратить гипоксию плода, будущей матери рекомендуется вести здоровый образ жизни. Беременной женщине следует исключить курение и алкоголь, эмоциональные стрессы и тяжелый физический труд. Ее диета должна включать разнообразную полезную пищу, обогащенную всеми витаминами и минералами.
Основой профилактики кислородного голодания плода является планирование беременности. Перед зачатием будущей матери рекомендуется компенсировать все хронические патологии, провериться на наличие заболеваний, передающихся половым путем, чтобы исключить и не знать что такое гипоксия у ребенка.
Гипоксия при родах
Асфиксия плода — острое состояние нехватки кислорода во время родов с сохранением сердечной деятельности, данный термин является синонимом гипоксии. Обычно патология возникает вследствие нарушения маточных схваток, травмы, клинически узкого таза. Гипоксия плода при родах также может быть вызвана неправильным использованием медикаментозных средств.
Гипоксия плода при родах и последствия для ребенка диагностируется с помощью аппарата КТГ. Ее последствия заключаются в возможных осложнениях на центральную нервную систему и в потенциальной гибели плода. Гипоксия это недостаток кислорода в головном мозге и для лечения кислородного голодания будущего ребенка следует нормализовать схватки или провести экстренную операцию кесарева сечения.
Гипоксия плода: причины и лечение
Гипоксия плода может появиться в различные сроки внутриутробного развития и характеризоваться различной степенью кислородной недостаточности и последствиями для организма ребенка. Развившаяся в ранние сроки беременности, она вызывает пороки и замедление развития эмбриона. На поздних сроках сопровождается задержкой роста плода, поражением центральной нервной системы и снижением адаптационных возможностей новорожденного малыша.
Легкие плода еще не работают, кислород поступает к нему через плаценту, которая в свою очередь получает его из организма самой женщины. Если этот процесс будет нарушен, развивается гипоксия плода. В связи с этим различают два основных вида гипоксии:
Хроническая гипоксия появляется в период вынашивания ребенка и может развиваться в течение длительного времени.
Острая гипоксия может возникнуть во время сложных родов.

В чем опасность гипоксии плода
Незначительная гипоксия обычно не влияет на здоровье ребенка, но в тяжелой форме кислородная недостаточность способна привести к довольно опасным нарушениям работы организма плода. Степень опасности зависит от срока ее возникновения.
На ранних этапах беременности нехватка кислорода приводит к замедлению развития ребенка и появлению различных аномалий. Уже с 6–11 недель беременности гипоксия может нарушить созревание структур головного мозга эмбриона, замедлить созревание центральной нервной системы и функционирование сосудов. Все это ставит под угрозу нормальную работу головного мозга ребенка.
В поздние сроки гипоксия ведет к задержке развития малыша, его роста, поражает его нервную систему и снижает адаптационные способности в послеродовый период. Ребенку, родившемуся в условиях гипоксии, могут грозить различные неврологические нарушения – от небольших (беспокойный сон, плохой аппетит, капризы, судороги) до тяжелых расстройств психического развития и серьезных соматических отклонений.
Острая гипоксия плода может вызвать преждевременные роды, слабость родовой деятельности и даже гибель ребенка.
Кроме того, гипоксия при родах чревата асфиксией – неспособностью новорожденного сделать первый вдох. В некоторых случаях таким деткам может понадобиться искусственная вентиляция легких.

Причины гипоксии плода
Внутриутробная гипоксия плода может быть обоснована различными причинами. Это, как правило, следствие отклонений в организме самой женщины, плода или плаценты, через которую кислород и поступает к ребенку.
Патологии мамы, которые могут стать причиной гипоксии:
- Вредные привычки. Особенно большую опасность представляет курение (пассивное в том числе), так как никотин сужает сосуды, а значит, кровообращение в организме беременной нарушается.
- Анемия – низкий гемоглобин. При ней нарушается доставка кислорода к тканям организма. У анемии есть три степени выраженности, от этого зависит и тяжесть возможных отклонений у ребенка.
- Заболевания сердечно-сосудистой системы (врожденный или приобретенный порок сердца, инфаркт миокарда, гипертоническая болезнь). Они вызывают спазмы сосудов, что ухудшает кровоснабжение плода.
- Бронхиальная астма, эмфизема легких, хронический бронхит и другие заболевания органов дыхательной системы. Они становятся причиной дыхательной недостаточности, вследствие чего развивается гипоксия у самой женщины, а значит, и у ее малыша.
- Болезни почек (хроническая почечная недостаточность, амилоидоз и т. д.).
- Сахарный диабет и другие отклонения в работе эндокринной системы.
- Гестоз (поздний тяжелый токсикоз).
- Частые стрессы.

Заболевания плода, вызывающие гипоксию:
- Врожденные пороки развития.
- Внутриутробные инфекции (герпетическая инфекция, токсоплазмоз, хламидиоз, микоплазмоз и другие).
- Гемолитическая болезнь – несовместимость группы крови мамы и ребенка, в результате чего организм женщины считает плод инородным телом и пытается его отторгнуть.
Непосредственно при родах гипоксия может возникнуть по следующим причинам:
- Неправильное предлежание плода (тазовое или косое).
- Длительное сдавливание головки в родовых путях.
- Многоплодные роды.
- Перенашивание беременности.
- Выпадение пуповины.
- Многократное и тугое обвитие ребенка пуповиной.
- Отслойка плаценты.
- Слабая родовая деятельность.
- Несоответствие ширины родовых путей женщины и размера ребенка.
Диагностика гипоксии: самостоятельная и медицинская
На ранних сроках кислородную недостаточность плода обнаружить практически невозможно. Ее можно только предположить по анемии и другим болезням беременной женщины.
Начиная же с 18–20 недель, внутриутробную гипоксию плода можно обнаружить и самостоятельно. Она проявляется изменениями в двигательной активности ребенка. Сперва отмечается его беспокойство и учащение шевелений, затем же, при более длительной нехватке кислорода, движения, напротив, подозрительно ослабевают, становятся вялыми и более редкими. Поэтому важно ежедневно следить за активностью малыша. Существует так называемая методика 10. С самого утра наблюдайте за шевелениями крохи. За 12 часов их должно быть 10 и больше. Имеются в виду не каждое отдельное движение, а эпизоды активности. Как правило, они длятся 1–2 минуты. Если шевелений меньше, необходимо немедленно обратиться к врачу.
Современные методы обследования помогают определить, страдает плод от недостатка кислорода или нет. Самые важные из них следующие:
- Аускультация – прослушивание сердцебиения малыша с помощью стетоскопа. Врач оценивает частоту сердечных сокращений, ритм, наличие шумов, тоны сердца. На начальной стадии сердцебиение плода учащается, тоны приглушаются. При длительном же кислородном голодании сердцебиение плода замедляется.
- Кардиотокография (КТГ) – метод диагностики состояния плода с использованием кардиомонитора, который показывает анализ частоты сердечных сокращений плода и его двигательной активности. КТГ проводится с 30–32 недель беременности и может фиксировать также сокращения матки. КТГ делают и непосредственно во время родов, так как нарушение сердечной активности ребенка является основным показателем гипоксии.
- Ультразвуковое обследование (УЗИ) – фиксирует возможные задержки в развитии плода, анализирует его рост, размеры и вес в соответствии с нормами. Кроме того, УЗИ изучает околоплодные воды, их объем, состав и цвет, а также наличие маловодия или многоводия, которые могут послужить причинами возникновения гипоксии.
- Доплерометрия – изучает характер кровотока в сосудах плаценты и пуповины, нарушение в которых может быть признаком кислородной недостаточности.
- Амниоскопия – осмотр плодного пузыря с помощью эндоскопического прибора, вводимого в канал шейки матки. Применяется для изучения состояния околоплодных вод. В пользу гипоксии плода свидетельствует примесь в околоплодных водах мекония и их зеленоватый цвет.

Непосредственно после родов врач легко может определить наличие гипоксии у только что появившегося на свет малыша. На наличие кислородного голодания в этом случае укажут:
- Бледный, синюшный цвет кожи.
- Затрудненное дыхание.
- Слабый крик и отсутствие плача.
- Слабый мышечный тонус.
- Слабые рефлексы.
- Низкая частота сердечных сокращений.
Такому ребенку зачастую необходима реанимационная помощь.
Как лечат внутриутробную гипоксию плода?
Гипоксия не появляется внезапно, регулярные визиты к врачу, ведущему беременность, позволяют ее предотвратить или свести к минимуму. Важно, чтобы ведение беременности осуществлялось с учетом факторов риска и своевременным контролем за состоянием плода и женщины.
Основной задачей врача является, прежде всего, еще на ранних сроках беременности (а в идеале при ее планировании) устранить все причины, которые смогут вызвать гипоксию. Если гипоксия уже обнаружена, возможно, беременную женщину ждет лечение в стационаре либо дома, если состояние позволяет. Самое важное условие в этом случае – предоставление ей полного покоя и своевременный прием лекарственных препаратов.
Главное, на что должно быть направлено лечение гипоксии, – восстановление нормального кровоснабжения плода. Для этого будущей маме назначают постельный режим, с преимущественным положением на левом боку (это способствует лучшему кровоснабжению матки) и препараты, улучшающие поступление крови к плаценте и нормализующие обмен веществ между мамой и ребенком, а также лечение основных заболеваний, из-за которых гипоксия может появиться.
При небольшой гипоксии чаще всего назначают:
- Кислородные ингаляции.
- Глюкозу с аскорбиновой кислотой и инсулином.
- Ингаляции щелочными растворами (например, раствором пищевой соды с водой или щелочной минеральной водой).
- Сеансы пребывания в барокамере.
При гипоксии беременным очень полезны физические нагрузки. Однако если до беременности вы не занимались спортом, не стоит резко кидаться к тренажерам. Проконсультируйтесь с доктором и, если противопоказаний к активности нет, подберите для себя умеренную нагрузку. Подойдут йога, пилатес, плавание, аквааэробика – все эти виды спорта улучшают кровообращение во всем организме, в том числе и в плаценте, от чего количество кислорода, поступающего малышу, повышается. Лучше посещать занятия с инструктором, который будет внимательно следить за вами, учитывая срок беременности и соответствующее ему состояние.
.jpg)
Профилактика внутриутробной гипоксии плода
Предупреждение развития гипоксии плода требует от женщины ответственной подготовки к беременности. Отказ от вредных привычек, правильное питание, лечение заболеваний органов репродуктивной системы и имеющихся хронических болезней еще на этапе планирования беременности способны свести к минимуму риски возникновения гипоксии.
Рекомендуется с самого начала беременности заниматься профилактикой гипоксии. Будущая мама должна отказаться от вредных привычек, вести здоровый образ жизни, избегать переутомлений, но самое главное – как можно больше гулять (если 1 раз в день, то не менее 2 часов, если же такие длительные прогулки не под силу, то можно гулять понемногу 2–3 раза в день). Прогулка (в идеале за пределами города) стимулирует весь организм, но особенно положительно влияет на дыхательную и сердечно-сосудистую системы. Вдыхаемый воздух улучшает обмен веществ в плаценте и уменьшает вероятность возникновения гипоксии. Кроме прогулок не забывайте регулярно проветривать свою квартиру.
Также для профилактики гипоксии очень важно следить за уровнем железа и возможным возникновением анемии. Для этого необходимо правильно питаться (включить в рацион железосодержащие продукты: говядину, гречку и т. п.) и по назначению врача принимать необходимые препараты и витамины.

Чтобы не допустить развитие острой гипоксии плода, важно правильно выбрать способ родоразрешения. Если срок беременности больше 28 недель, врач может назначить экстренные роды путем кесарева сечения. Кроме того, роды проходят с обязательным кардиомониторным наблюдением, что позволяет следить за состоянием ребенка и при необходимости сменить тактику ведения родов.
Ребенку, родившемуся с гипоксией, может понадобиться реанимационная помощь. В дальнейшем детки, развивавшиеся в условиях гипоксии, должны особенно тщательно наблюдаться у невролога, который назначает им курс лечения, лечебную физкультуру, массаж, успокаивающие средства и т. д.
Главное, помнить: ваше здоровье – это здоровье и вашего будущего ребенка. Берегите себя и внимательно следите за своим состоянием и состоянием растущего внутри вас малыша!
Уязвимые места
Нервная система является одной из самых кислородозависимых, и, если растущему плоду не хватает кислорода, прежде всего это сказывается именно на нервной ткани. При этом пока организм ребенка усиленно снабжает кислородом нервную систему и сердце, страдают другие органы – легкие, желудочно-кишечный тракт, кожные покровы и т. д. Поэтому при длительной гипоксии возможны патологии практически всех органов плода.
Что пишут о тяжелой тяжелой гипоксии плода на форуме
 Эксперименты на крысах показывают, что клетки мозга, подверженные нескольким формам гипоксии, претерпели изменения в их механизме выработки энергии. Такое состояние может повлиять на плод у беременных женщин, у которых развилась преэклампсия. Кредит: Луис Фелипе Соуза и Сильва
Эксперименты на крысах показывают, что клетки мозга, подверженные нескольким формам гипоксии, претерпели изменения в их механизме выработки энергии. Такое состояние может повлиять на плод у беременных женщин, у которых развилась преэклампсия. Кредит: Луис Фелипе Соуза и СильваБыло обнаружено, что причиной шизофрении является недостаток кислорода в период, предшествующий рождению ребенка, состояние, которое может поражать детей беременных женщин, страдающих от высокого давления, называемого преэклампсией.В статье, опубликованной в Scientific Reports , исследователи из медицинской школы Санта-Каса-де-Сан-Паулу (FCM-SCSP) в Бразилии описали, как это явление, называемое гипоксией, влияет на астроциты, один из самых распространенных типов клеток мозга.
В экспериментах с астроцитами крыс исследователи обнаружили, что гипоксия влияет на функционирование митохондрий, вырабатывающих энергию органелл в клетках.Это исследование прокладывает путь для будущего развития терапии, чтобы остановить процесс, приводящий к дисфункции митохондрий, таким образом предотвращая повреждение мозга плода в случае преэклампсии.
«Мы начали с астроцитов, потому что они наиболее распространены, а также потому, что они метаболизируют важные нейротрансмиттеры, такие как глутамат, и ключевой фактор шизофрении. Сейчас мы изучаем влияние гипоксии на нейроны», — сказала Татьяна Росадо Розенсток, профессор FCM-SCSP и главный исследователь исследования.«Мы хотим выяснить, какие сигналы посылает данный тип клетки другому, чтобы избежать повреждения мозга».
Астроциты являются звездообразными клетками и наиболее распространенными глиальными клетками, действующими в поддержку и изоляцию нейронов. Глиальные клетки, которые также включают олигодендроциты и микроглию, составляют в среднем 90% мозга. Остальное состоит из нейронов. Глия — это динамические клетки, которые регулируют метаболизм центральной нервной системы, поддерживают гомеостаз, образуют миелин, поставляют питательные вещества для нейронов и опосредуют образование синапсов.
Три модели
Ведущий автор исследования, Луис Фелипе Соуза и Силва, провел исследование, готовясь к получению степени магистра со стипендией от FAPESP. Исследовательская группа в FCM-SCSP использовала три метода, чтобы наблюдать влияние гипоксии на астроциты крыс. Сначала они поместили клетки в гипоксическую камеру, не содержащую кислорода. Затем они обработали клетки хлоридом кобальта, который имитирует гипоксию.
Наконец, они проанализировали астроциты от самопроизвольно гипертонических крыс (SHR), штамма, чьи плоды страдают от гипоксии во время беременности.Эти животные демонстрировали поведение, эквивалентное симптомам шизофрении, у людей, которые перестали проявлять симптомы при приеме антипсихотических препаратов.
В клетках, подвергшихся различным формам гипоксии, митохондриальный баланс кальция был одной из измененных переменных, которые привлекли внимание исследователей. Положительные и отрицательные электрические заряды должны находиться в равновесии, чтобы митохондрии могли производить энергию. Поскольку кальций имеет положительный заряд, изменения уровня кальция могут привести к дисбалансу, который в конечном итоге может привести к гибели клеток.
По сравнению с нормальными астроцитами было обнаружено, что у тех, кто подвергался гипоксии трех типов, более низкий уровень кальция в цитозоле, водном растворе, в котором органеллы, белки и другие клеточные структуры плавают в пространстве между мембраной и ядром. ,
«Это произошло именно потому, что поглощение кальция митохондриями этих клеток увеличилось [поэтому оставляя гораздо меньшее количество кальция в цитозоле], в попытке защиты», — сказал Розенсток.«Однако слишком большое количество митохондриального кальция приводит к несбалансированным зарядам в этих органеллах, изменяя мембранный потенциал, транспорт электронов и, следовательно, выработку энергии».
Кроме того, недостаток кислорода нарушает окислительно-восстановительный гомеостаз, который позволяет клеткам бороться с окислительным стрессом. Любой дисбаланс между молекулами окислителя и антиоксиданта также может привести к гибели клеток. По словам исследователей, усиленный окислительный стресс является еще одним следствием изменения уровня кальция.
Исследователи были заинтригованы, обнаружив, что гипоксия увеличивает количество митохондрий в астроцитах.В тестах исследователи обнаружили экспрессию гена Pgc1-α, который играет важную роль в биогенезе митохондрий (создание новых митохондрий). «В условиях стресса клетка увеличивает количество митохондрий для получения большего количества энергии. Существующие митохондрии могут быть неспособны производить достаточно, учитывая расширение клеточной дисфункции», — сказал Розенсток.
В настоящее время исследователи изучают способы улучшения митохондриальной функции не только в астроцитах, но и в нейронах, которые являются менее распространенными, но жизненно важными для нормального развития мозга.«Если гипоксия вызывает проблемы в митохондриях, мы можем однажды улучшить функцию митохондрий в случаях преэклампсии и избежать шизофрении», — сказал Розенсток. «Между тем, лучший способ избежать гипоксии плода для будущих матерей — это посещать все необходимые сеансы дородового ухода и избегать нарушений артериального давления».
Установлен контроль митохондриального защитного механизма
Дополнительная информация: Луис Фелипе Соуза и Силва и др. Митохондриальная дисфункция и изменения в высокоэнергетических соединениях в различных клеточных моделях, связанных с гипоксией: влияние на шизофрению, Scientific Reports (2019).DOI: 10.1038 / s41598-019-53605-4
Цитирование : Исследование показывает, что недостаток кислорода во время беременности может вызвать шизофрению (2020, 21 февраля) извлечено 21 июля 2020 г. с https: // medicalxpress.ком / Новости / 2020-02-отсутствие кислорода беременности-schizophrenia.html
Этот документ защищен авторским правом. Кроме честных сделок с целью частного изучения или исследования, нет Часть может быть воспроизведена без письменного разрешения. Содержание предоставлено исключительно в информационных целях.
,
ИЗОБРАЖЕНИЕ: Эксперименты с крысами показывают, что клетки мозга, подвергшиеся нескольким формам гипоксии, претерпели изменения в их механизме выработки энергии. Такое состояние может повлиять на плод у беременных женщин, которые … смотреть больше
Предоставлено: Luiz Felipe Souza e Silva
Указывалось на недостаток кислорода в период, предшествующий рождению ребенка — состояние, которое может поражать детей беременных женщин, страдающих от расстройства высокого кровяного давления, называемого преэклампсией, — как одна из причин шизофрении.В статье, опубликованной в Scientific Reports , исследователи из медицинской школы Санта-Каса-де-Сан-Паулу (FCM-SCSP) в Бразилии описали, как это явление, называемое гипоксией в медицинском жаргоне, влияет на астроциты, один из наиболее распространенных типов мозга клетки.
В экспериментах с астроцитами крыс исследователи обнаружили, что гипоксия влияет на функционирование митохондрий, вырабатывающих энергию органелл в клетках. Это исследование прокладывает путь для будущего развития терапии, чтобы остановить процесс, который приводит к дисфункции митохондрий, таким образом предотвращая повреждение мозга плода в случае преэклампсии.
«Мы начали с астроцитов, потому что они наиболее распространены, а также потому, что они метаболизируют нейротрансмиттеры, такие как глутамат, один из наиболее важных и ключевых факторов шизофрении. Сейчас мы изучаем влияние гипоксии на нейроны», — сказала Татьяна Росадо. Розенсток, профессор FCM-SCSP и главный исследователь исследования. «Мы хотим выяснить, какие сигналы посылает данный тип клетки другому, чтобы избежать повреждения мозга».
Астроциты являются звездообразными клетками и наиболее распространенными глиальными клетками, действующими в поддержку и изоляцию нейронов.Глиальные клетки, которые также включают олигодендроциты и микроглию, составляют в среднем 90% мозга. Остальная часть состоит из нейронов. Глия — это динамические клетки, которые регулируют метаболизм центральной нервной системы, поддерживают гомеостаз, образуют миелин, поставляют питательные вещества для нейронов и опосредуют образование синапсов.
Три модели
Исследование было частью проекта, финансируемого FAPESP. Его ведущий автор, Луис Фелипе Соуза и Силва, предпринял исследование, готовясь к получению степени магистра, со стипендией от FAPESP.
Исследовательская группа в FCM-SCSP использовала три метода, чтобы наблюдать влияние гипоксии на астроциты крыс. Сначала они поместили клетки в гипоксическую камеру, не содержащую кислорода. Затем они обработали клетки хлоридом кобальта, который имитирует гипоксию.
Наконец, они проанализировали астроциты от самопроизвольно гипертонических крыс (SHR), штамма, чьи плоды страдают от гипоксии во время беременности. Эти животные демонстрировали поведение, эквивалентное симптомам шизофрении, у людей, которые перестали проявлять эти симптомы при приеме антипсихотических препаратов.
В клетках, подвергшихся различным формам гипоксии, митохондриальный баланс кальция был одной из измененных переменных, которые привлекли внимание исследователей.
Положительные и отрицательные электрические заряды должны быть в равновесии для митохондрий для производства энергии. Поскольку кальций имеет положительный заряд, изменения уровня кальция могут привести к дисбалансу, который в конечном итоге может привести к гибели клеток.
По сравнению с нормальными астроцитами было обнаружено, что у тех, кто подвергался гипоксии трех типов, более низкий уровень кальция в цитозоле, водном растворе, в котором органеллы, белки и другие клеточные структуры плавают в пространстве между мембраной и ядром. ,
«Это произошло именно потому, что поглощение кальция митохондриями этих клеток увеличилось [поэтому оставляя гораздо меньшее количество кальция в цитозоле], в попытке защиты», — сказал Розенсток. «Однако слишком большое количество митохондриального кальция приводит к несбалансированным зарядам в этих органеллах, изменяя мембранный потенциал, транспорт электронов и, следовательно, выработку энергии».
Кроме того, недостаток кислорода нарушает окислительно-восстановительный гомеостаз, который позволяет клеткам бороться с окислительным стрессом.Любой дисбаланс между молекулами окислителя и антиоксиданта также может привести к гибели клеток. По словам исследователей, усиленный окислительный стресс является еще одним следствием изменения уровня кальция.
Исследователи были заинтригованы, обнаружив, что гипоксия увеличивает количество митохондрий в астроцитах. В тестах исследователи обнаружили экспрессию гена Pgc1-α, который играет важную роль в биогенезе митохондрий (создание новых митохондрий).
«В условиях стресса клетка увеличивает количество митохондрий, чтобы получить больше энергии.«Существующие митохондрии могут быть неспособны производить достаточно, учитывая расширение клеточной дисфункции», — сказал Розенсток.
В настоящее время исследователи изучают способы улучшения митохондриальной функции не только в астроцитах, но и в нейронах, которые являются менее распространенными, но жизненно важными для нормального развития мозга.
«Если гипоксия вызывает проблемы в митохондриях, мы можем однажды улучшить функцию митохондрий в случаях преэклампсии и избежать шизофрении», — сказал Розенсток.«Между тем, лучший способ избежать гипоксии плода для будущих матерей — это посещать все необходимые сеансы дородового ухода и избегать нарушений артериального давления».
###
О Фонде исследований Сан-Паулу (FAPESP)
Научно-исследовательский фонд Сан-Паулу (FAPESP) является государственным учреждением, миссия которого заключается в поддержке научных исследований во всех областях знаний путем предоставления стипендий, стипендий и грантов для исследователей, связанных с высшими учебными заведениями и исследовательскими учреждениями в штате Сан-Паулу, Бразилия. ,FAPESP осознает, что самые лучшие исследования могут быть сделаны только при работе с лучшими исследователями на международном уровне. Поэтому он установил партнерские отношения с финансирующими агентствами, высшими учебными заведениями, частными компаниями и исследовательскими организациями в других странах, которые известны качеством своих исследований, и поощряет ученых, финансируемых из его грантов, для дальнейшего развития международного сотрудничества. Вы можете узнать больше о FAPESP на http: // www.
Отказ от ответственности: AAAS и EurekAlert! не несем ответственности за точность выпусков новостей, публикуемых EurekAlert! предоставляя учреждения или для использования любой информации через систему EurekAlert.
,упражнений во время беременности | ACOG
Безопасно ли заниматься во время беременности?
Каковы преимущества упражнений во время беременности?
Какие изменения происходят в организме во время беременности, которые могут повлиять на мои упражнения?
Какие меры предосторожности следует соблюдать при выполнении упражнений во время беременности?
Какие безопасные упражнения я могу делать во время беременности?
Какие упражнения следует избегать во время беременности?
Какие предупреждающие признаки того, что я должен прекратить занятия?
Почему важно продолжать заниматься спортом после рождения моего ребенка?
Глоссарий
Безопасно ли заниматься во время беременности?
Если вы здоровы и беременность нормальная, можно продолжать или начать регулярные физические нагрузки.Физическая активность не увеличивает риск выкидыша, низкого веса при рождении или преждевременных родов. Тем не менее, важно обсудить физические упражнения с вашим акушером или другим членом вашей команды здравоохранения во время ваших ранних дородовых посещений. Если ваш медицинский работник дает вам хорошее упражнение, вы можете обсудить, какие действия вы можете выполнять безопасно
Существуют ли определенные условия, которые делают упражнения во время беременности небезопасными?
Женщины со следующими состояниями или беременность осложнений не должны заниматься спортом во время беременности:
- Некоторые виды заболеваний сердца и легких
- Шейная недостаточность или Серкляж
- Беременность двойней или тройней (или более) с факторами риска недоношенных родов
- Предлежание плаценты после 26 недель беременности
- Преждевременные роды или разрыв плодных оболочек (ваша вода сломалась) во время этой беременности регулярные физические нагрузки
- Preeclampsia или вызванное беременностью высокое кровяное давление
- Тяжелая анемия
Каковы преимущества упражнений во время беременности?
Регулярные физические упражнения во время беременности приносят пользу вам и вашему плоду следующими ключевыми способами:
- Уменьшает боль в спине
- Облегчает запоры
- Может снизить риск развития гестационного диабета , преэклампсии и кесарева сечения
- Способствует здоровому увеличению веса во время беременности
- Улучшает общую физическую форму и укрепляет сердце и кровеносные сосуды
- Помогает вам сбросить вес ребенка после рождения ребенка
Сколько я должен заниматься во время беременности?
В идеале беременным женщинам следует заниматься аэробными упражнениями средней интенсивности не менее 150 минут каждую неделю.Аэробная активность — это та, в которой вы двигаете большими мышцами тела (такими как мышцы ног и рук) ритмичным образом. Умеренная интенсивность означает, что вы двигаетесь достаточно, чтобы увеличить частоту сердечных сокращений и начать потоотделение. Вы все еще можете нормально говорить, но не можете петь.
Примеры аэробной активности умеренной интенсивности включают быструю ходьбу и общее озеленение (грабли, прополка или копание). Вы можете разделить 150 минут на 30-минутные тренировки в течение 5 дней недели или на более мелкие 10-минутные тренировки в течение каждого дня.
Если вы новичок в тренировках, начинайте медленно и постепенно увеличивайте свою активность. Начните всего с 5 минут в день. Добавляйте 5 минут каждую неделю, пока вы не будете активны в течение 30 минут в день.
Если вы были очень активны до беременности, вы можете продолжать делать те же тренировки с разрешения вашего акушера. Однако, если вы начинаете терять вес, вам может потребоваться увеличить количество потребляемых калорий.
Какие изменения происходят в организме во время беременности, которые могут повлиять на мои упражнения?
Ваше тело переживает много изменений во время беременности.Важно выбрать упражнения, которые учитывают эти изменения:
- Суставы — гормонов, которые вырабатываются во время беременности , вызывают расслабление связок, поддерживающих ваши суставы. Это делает суставы более подвижными и рискует получить травму. Избегайте резких, прыжковых или сильных движений, которые могут повысить риск получения травмы.
- Баланс — дополнительный вес в передней части вашего тела смещает ваш центр тяжести. Это создает нагрузку на суставы и мышцы, особенно на таз и поясницу.Поскольку вы менее стабильны и с большей вероятностью потеряете равновесие, вы рискуете упасть.
- Дыхание. Когда вы занимаетесь спортом, , , кислород, , и поток крови направляются к вашим мышцам и удаляются от других частей вашего тела. Пока вы беременны, ваша потребность в кислороде увеличивается. Это может повлиять на вашу способность выполнять тяжелые физические упражнения, особенно если у вас избыточный вес или ожирение.
Какие меры предосторожности следует соблюдать при выполнении упражнений во время беременности?
Существует несколько мер предосторожности, которые следует учитывать беременным женщинам во время тренировок:
- Пейте много воды до, во время и после тренировки.Признаки обезвоживания включают головокружение, учащенное сердцебиение или учащенное сердцебиение и мочеиспускание в небольших количествах или моча темно-желтого цвета.
- Носите спортивный бюстгальтер, который очень помогает защитить грудь. Позже во время беременности ремень поддержки живота может уменьшить дискомфорт при ходьбе или беге.
- Избегайте перегрева, особенно в первом триместре. Пейте много воды, надевайте свободную одежду и занимайтесь в комнате с контролируемой температурой.Не занимайтесь спортом на улице, когда очень жарко или влажно.
- Старайтесь не стоять на месте или лежать на спине как можно дольше. Когда вы лежите на спине, ваша матка давит на большую вену, которая возвращает кровь к сердцу. Неподвижное положение может привести к скоплению крови в ногах и ступнях. Эти позиции могут привести к снижению артериального давления на короткое время.
Какие безопасные упражнения я могу делать во время беременности?
Эксперты сходятся во мнении, что эти упражнения наиболее безопасны для беременных женщин:
- Ходьба — Быстрая ходьба дает полную тренировку тела и легка для суставов и мышц.
- Тренировки по плаванию и воде. В тренировках на воде задействуются многие мышцы тела. Вода поддерживает ваш вес, чтобы избежать травм и мышечного напряжения.
- Стационарный велосипед — поскольку ваш растущий живот может повлиять на ваш баланс и сделать вас более склонным к падениям, ездить на стандартном велосипеде во время беременности может быть рискованно. Велоспорт на велотренажере — лучший выбор.
- Модифицированная йога и модифицированный пилатес — Йога уменьшает стресс, улучшает гибкость и стимулирует растяжение и сосредоточенное дыхание.Есть беременные занятия йогой и пилатесом, предназначенные для беременных. На этих занятиях часто проводятся модифицированные позы, в которых учитывается смещение баланса беременной женщины. Вам также следует избегать поз, которые требуют, чтобы вы были неподвижны или долго лежали на спине.
Если вы опытный бегун, бегун или игрок в ракетки, вы можете продолжать заниматься этим во время беременности. Обсудите эти действия со своим акушером или другим членом вашей команды здравоохранения.
Какие упражнения следует избегать во время беременности?
Во время беременности избегайте действий, которые повышают риск получения травмы, таких как:
- Свяжитесь со спортом и спортом, которые могут стать причиной травмы живота, включая хоккей, бокс, футбол и баскетбол
- Прыжки с парашютом
- Действия, которые могут привести к падению, такие как катание на горных лыжах, водные лыжи, серфинг, езда на велосипеде по бездорожью, гимнастика и катание на лошадях
- Горячая йога »или« горячий пилатес », который может привести к перегреву
- подводное плавание
- Действия, выполненные выше 6000 футов (если вы еще не живете на большой высоте)
Какие предупреждающие признаки того, что я должен прекратить занятия?
Являетесь ли вы опытным спортсменом или новичком, следите за следующими предупреждающими знаками при выполнении упражнений.Если у вас есть какой-либо из них, остановитесь и позвоните своему акушеру:
- Кровотечение из влагалища
- Чувство головокружения или обморока
- Одышка перед началом упражнения
- Боль в груди
- Головная боль
- Мышечная слабость
- Теленок боль или отек
- Регулярные болезненные сокращения матки
- Жидкость течет или течет из влагалища
Почему важно продолжать заниматься спортом после рождения моего ребенка?
Гимнастика после рождения ребенка может помочь улучшить настроение и снизить риск возникновения тромбоза глубоких вен (ТГВ) , — состояния, которое чаще встречается у женщин в течение недель после родов.В дополнение к этим преимуществам для здоровья упражнения после беременности могут помочь вам сбросить лишние килограммы, которые вы, возможно, набрали во время беременности.
Глоссарий
Анемия: Аномально низкий уровень эритроцитов в крови. Большинство случаев вызваны дефицитом железа (недостаток железа).
Cerclage : процедура, при которой шейное отверстие закрывают швами, чтобы предотвратить или отсрочить преждевременные роды.
Недостаточность шейки матки: Состояние, при котором шейка матки не может удерживать беременность во втором триместре.
Кесарево сечение: Доставка плода из матки через разрез, сделанный в животе женщины.
Осложнения: Заболевания или состояния, возникающие в результате другого заболевания или состояния. Примером является пневмония, возникающая в результате гриппа. Осложнение также может возникнуть в результате состояния, такого как беременность. Пример осложнения беременности — преждевременные роды.
Тромбоз глубоких вен (ТГВ): Состояние, при котором сгусток крови образуется в венах на ноге или других участках тела.
Обезвоживание: Состояние, которое возникает, когда в организме не так много воды, как ему нужно.
Гестационный диабет: Диабет, который начинается во время беременности.
Гормоны: Вещества, вырабатываемые в организме и контролирующие функции клеток или органов.
Акушер: Доктор, который ухаживает за женщинами во время беременности и при родах.
Кислород: Элемент, которым мы дышим, чтобы поддерживать жизнь.
Предлежание плаценты: Состояние, при котором плацента закрывает отверстие матки.
Preeclampsia: Нарушение, которое может возникнуть во время беременности или после родов, при котором наблюдается высокое кровяное давление и другие признаки повреждения органов. Эти признаки включают ненормальное количество белка в моче, низкое количество тромбоцитов, нарушение функции почек или печени, боль в верхней части живота, жидкость в легких или сильную головную боль или изменения в зрении.
Недоношенные: Менее 37 недель беременности.
Матка: Мышечный орган женского таза. Во время беременности этот орган удерживает и питает плод.
Если у вас есть дополнительные вопросы, свяжитесь с вашим акушером-гинекологом.
FAQ119. Авторское право июль 2019 года, Американская коллегия акушеров и гинекологов,
Эта информация предназначена для обучения пациентов и содержит актуальную информацию и мнения, касающиеся здоровья женщин.Он не предназначен для утверждения стандарта медицинской помощи и не включает в себя все надлежащие методы лечения или методы ухода. Это не замена независимого профессионального суждения лечащего врача. Прочитайте полный отказ от ACOG.
,Женщины испытывают polyhydramnios, когда слишком много амниотической жидкости окружает плод в утробе матери. Этот избыток жидкости может немного увеличить риск осложнений во время беременности и родов. В результате врачи обычно регулярно контролируют уровень жидкости, пока женщина не будет готова рожать.
Количество околоплодных вод в матке постоянно увеличивается примерно до 1 кварта к 36 неделе беременности. По истечении этого времени количество жидкости имеет тенденцию уменьшаться.
В этой статье мы рассмотрим признаки и симптомы слишком большого количества околоплодных вод. Мы также рассмотрим возможные причины и потенциальные риски для женщины и ребенка.
Поделиться на Pinterest Количество амниотической жидкости в матке должно уменьшиться после 36 недели беременности.Полигидрамниос, или гидрамниос, относится к чрезмерному количеству околоплодных вод вокруг плода в матке.
Почки плода вырабатывают амниотическую жидкость, которая поступает в матку через мочу плода.
Затем плод глотает жидкость и поглощает ее дыхательными движениями. Этот акт глотания помогает сбалансировать количество околоплодных вод в матке.
Этот процесс поддерживает динамический баланс между выработкой и поглощением околоплодных вод. Когда нарушение влияет на баланс, могут возникнуть осложнения для женщины и плода.
У женщин с многоводием часто нет признаков или симптомов. Когда симптомы действительно возникают, они могут включать затрудненное дыхание, преждевременные сокращения или, если тяжесть многоугольника, боль в животе.
Когда матка больше ожидаемого для возраста плода, это может указывать на то, что в ней слишком много амниотической жидкости. Женщина обычно может сказать, что ее живот растет очень быстро.
Полигидрамний может развиться по нескольким причинам, таким как:
- многоплодная беременность, то есть беременность с двумя или более зародышами в утробе матери
- диабет у матери, которые врачи также называют гестационным диабетом
- плод, испытывающий затруднения при глотании околоплодные воды
- плод, продуцирующий повышенное количество мочи
- врожденные аномалии развития, такие как закупорка желудка или мочевыводящих путей плода, или ненормальное развитие головного и спинного мозга
- проблемы, влияющие на генетический состав плода, легкие, или нервная система
- инфекция у плода
- анемия или недостаток эритроцитов у плода
Иногда врач может не найти причину возникновения многоводия.В этих случаях они описали бы причину как идиопатическую.
Исследования связывают polyhydramnios с повышенным риском определенных осложнений как для женщины, так и для ребенка.
Возможные осложнения для женщины включают:
- более продолжительные роды
- преждевременные сокращения, ведущие к преждевременным родам
- преждевременное отделение плаценты от стенки матки
- слишком раннее разрушение воды
- затруднение дыхания
- чрезмерное расслабление и отсутствие тонуса матки после родов
- неконтролируемое кровотечение после родов
Возможные осложнения для ребенка включают в себя:
- врожденные аномалии
- ненормальный размер или положение, которые могут привести к трудностям с доставкой
- опасное позиционирование пуповина, которая может привести к тому, что пуповина окажется зажатой у плода, что ограничит поступление кислорода
- в самых тяжелых случаях, смерть
Врачи диагностируют полигидрамнион до рождения ребенка.Чтобы поставить диагноз, они проведут ультразвуковое исследование. Используя ультразвуковые волны, они измеряют количество околоплодных вод в матке и ищут любые аномалии плода.
Врачи также могут проверить женщину на наличие проблем, которые могут вызвать полигидрамнион. Эти анализы могут включать:
- анализы крови для проверки на наличие материнского диабета или инфекции
- процедура, называемая амниоцентезом, при которой врач собирает образец амниотической жидкости из матки и отправляет ее в лабораторию для генетического анализа
To Лечить полигидрамнион, врачи стараются уменьшить количество околоплодных вод в утробе матери.Это может продлить беременность и улучшить самочувствие женщины.
Врач может использовать один из следующих методов для уменьшения объема жидкости:
- Уменьшение амниоцентеза, также называемое амниоредукцией . Это процедура, при которой врачи вытягивают жидкость из матки. Тем не менее, медицинское сообщество еще не достигло соглашения о том, сколько жидкости нужно удалить или как быстро ее отобрать.
- Медикаменты . Они могут включать ингибиторы простагландин-синтетазы или сулиндак, который является нестероидным противовоспалительным препаратом.
Polyhydramnios может увеличить риск осложнений, поэтому врачи обычно тщательно контролируют плод, начиная с 32 недель беременности.
Полигидрамниос — это медицинский термин, обозначающий слишком большое количество амниотической жидкости в матке. У этого есть несколько возможных причин, включая материнский диабет, многоплодную беременность или отклонения в развитии плода. В некоторых случаях врачи не могут определить причину.
У женщин с многоводием могут возникнуть преждевременные сокращения, длительные роды, затрудненное дыхание и другие проблемы во время родов.Состояние также может вызвать осложнения для плода, в том числе анатомические проблемы, неправильное положение и, в тяжелых случаях, смерть.
Лечение направлено на удаление избытка амниотической жидкости. Врач может забрать жидкость с помощью процедуры, называемой амниоредукцией, или порекомендовать лекарства В большинстве случаев врачи будут тщательно следить за плодом, чтобы проверить наличие признаков осложнений.







