Тест на беременность после ЭКО | Азбука Родов
Иногда ЭКО — последним шанс для бездетной пары родить первенца. Несмотря на то, что такой метод оплодотворения нельзя назвать полностью естественным, он делает многие семьи счастливыми.
После того как основная процедура была сделана, будущим родителям не терпится узнать, произошло ли зачатие ребёнка. Выяснить, беременна ли девушка, поможет обычный экспресс-тест. Такие анализы могут показать положительный/отрицательный результат, не соответствующий действительной картине происходящего.
Поэтому надо знать особенности протекания беременности после ЭКО. На какой же день показывает тест правильный результат и как самостоятельно выявить признаки беременности?
Признаки беременности после ЭКО
Когда будущей маме подсадили уже оплодотворённую яйцеклетку, она сразу начинает более тщательно прислушиваться к своему самочувствию. Уже в первые дни развития эмбриона девушка ищет какие-либо малейшие признаки, свидетельствующие о зачатии ребёнка.
Как утверждают акушеры-гинекологи, после экстракорпорального оплодотворения необходимо делать проверку, если появились следующие симптомы:
- болевые ощущения в области груди, набухание молочных желез и повышенная чувствительность к внешним раздражителям;
- наутро девушка ощущает лёгкое недомогание, сонливость, может возникнуть тошнота;
- обострение обоняния, девушка начинает ощущать даже самые слабые запахи;
- изменение базальной температуры, после зачатия при помощи ЭКО она возрастает, что говорит о зачатии младенца;
- выделения из влагалища становятся более прозрачными, густыми и обильными, без запаха;
- в районе влагалища могут возникнуть тянущие тупые боли, которые плавно переходят в область поясницы;
- задержка менструального цикла на 5–6 дней — ещё один косвенный признак положительного результата проведённой процедуры экстракорпорального оплодотворения.
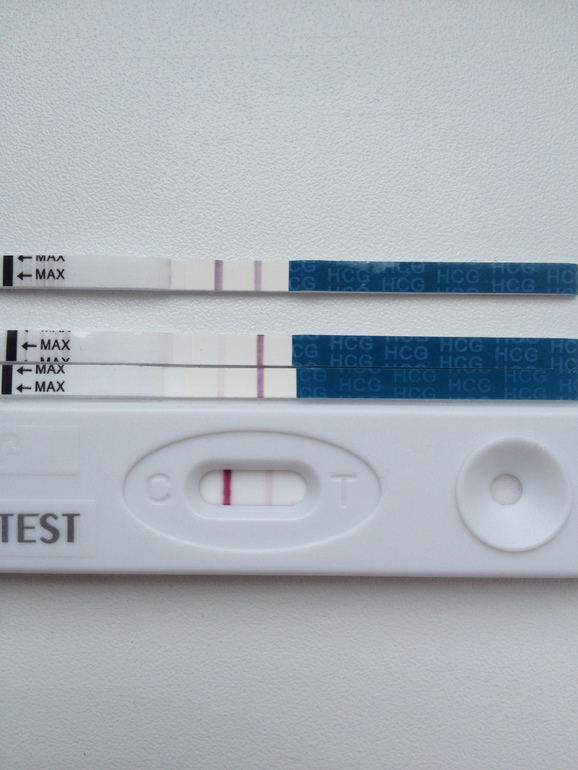
Первые признаки зачатия после экстракорпорального оплодотворения могут быть неточными и не всегда правдивыми. Из-за этого спустя 2 недели лучше всего сделать экспресс-тест. Если на нём появится бледная или яркая вторая полоска, то следует обратить в женскую консультацию и сдать анализы крови на ХГЧ. Только медицинское обследование сможет точно определить, действительно ли произошло оплодотворение после проведённого протокола.
Из-за этого спустя 2 недели лучше всего сделать экспресс-тест. Если на нём появится бледная или яркая вторая полоска, то следует обратить в женскую консультацию и сдать анализы крови на ХГЧ. Только медицинское обследование сможет точно определить, действительно ли произошло оплодотворение после проведённого протокола.
Когда можно делать тест на беременность
Делать тест в домашних условиях рекомендовано через 10–12 дней после проведения программы ЭКО. Только к этому сроку уровень хорионического гонадотропного гормона достигнет нужно отметки. В этот период итоги тестирования будут максимально правдивыми. Кроме экспресс-теста также на 2 неделе после оплодотворения, рекомендовано сдать анализ крови на ХГЧ. Проходить обследование будущая мама имеет право как по собственному желанию, так и по назначению лечащего доктора.
Использовать домашние экспресс-системы лучше всего сразу после пробуждения. В утренней моче концентрация хорионического гормона достигает своего пика, поэтому сведенья будут максимально точными. После проведения процедуры результаты,будут видны уже спустя 7–8 минут.
После проведения процедуры результаты,будут видны уже спустя 7–8 минут.
Так как тестеры имеют разный уровень чувствительности, то на каждом может быть разный результат. Например, на одной палочке полоска будет еле видна, а на другом её отчётливо видно.
Чтобы избежать неточностей, гинекологи рекомендуют проводить тест 3 раза в сутки. Желательно приобрести тесты на беременность разных фирм. Первый делается сразу после пробуждения, второй через 3–4 часа и третий перед сном.
Однако наиболее точные и достоверные результаты девушка сможет получить только при сдаче крови. Этот способ диагностики показывает верные данные в 99,5% случаев. Кроме выявления беременности, анализы на ХГЧ помогут определить, как развивается плод, и нет ли каких-либо осложнений в организме будущей мамы. Именно этот анализ — одна из самых обязательных процедур при скрининге.
Тест на беременность после ЭКО — особенности диагностики
После того, как была выполнена подсадка эмбриона в матку женщины, должно пройти 14–16 дней. За это время плацента должна закрепиться к маточным стенам и начать полноценно развиваться. Спустя две недели будущая мама обязана пойти в женскую консультацию и сдать анализы крови на ХГЧ. Этот гормон вырабатывается в женском организме только после зачатия малыша, анализ считается обязательным. Кроме ХЧГ, женщине нужно будет ещё сдать дополнительно крови и мочу.
За это время плацента должна закрепиться к маточным стенам и начать полноценно развиваться. Спустя две недели будущая мама обязана пойти в женскую консультацию и сдать анализы крови на ХГЧ. Этот гормон вырабатывается в женском организме только после зачатия малыша, анализ считается обязательным. Кроме ХЧГ, женщине нужно будет ещё сдать дополнительно крови и мочу.
Стоит помнить, что хорионхческий гонадотропин начинает синтезироваться в женском организме только спустя 7 дней после имплантации эмбриона в матку. Поэтому проводить диагностику и домашние тесты до этого времени нет смысла, так как результаты, скорее всего, будут ошибочными.
Так как во время проведения процедуры экстракорпорального оплодотворения, девушка принимала гормональные препараты, то на ранних сроках вынашивания малыша результаты могут быть отрицательные. Врачи рекомендуют спустя 2 недели делать не аптечные тесты на беременность, а сдавать кровь и проходить медицинское обследование на выявление зачатия.
Важно после проведения экстракорпорального оплодотворения уточнить у своего лечащего доктора, когда необходимо вновь прийти на приём. А также и когда ждать подтверждения оплодотворения. Чаще всего забор крови делается с 9 по 12 день после посадки оплодотворённой яйцеклетки. Если результаты диагностики показали наличие хорионхческого гонадотропина в плазме крови, то смело можно говорить о том, что девушка забеременела.
Когда тест покажет правду
Через сколько же ждать верные результаты?
В первую очередь, чтобы данные были достоверны, необходимо учитывать следующие нюансы:
- Экспресс-тест на беременность делается, только если у девушки наблюдается задержка месячных в 12–14 дней. Если менструация ещё не наступила, то тестер не даст правдивых результатов.
- Немаловажную роль играет, какой вариант переноса был выбран. Если посадили пятидневный эмбрион, то он более активный, что 3-дневный. Поэтому две полоски могут отобразиться уже на 8–9 сутки после процедуры.

- Следует учитывать тот факт, что организм каждой женщины индивидуален, поэтому результаты у будущих мам могут отличаться.
- При ЭКО девушке назначают препараты с содержанием ХГЧ, после окончания их приёма гормон остаётся в крови на протяжении 7–8 суток. Поэтому в это время проверять, беременна ли женщина, не рекомендовано.
Учитывая все эти нюансы, лечащий доктор должен рассказать будущей маме, когда и какие процедуры можно делать, и как себя вести в первые недели вынашивания малыша.
Внимание! Чтобы анализы были более верными, рекомендовано проводить несколько тестов с перерывом в 5–6 часов.
Почему тесты могут врать
Иногда проведённые анализы дома на выявление оплодотворения могут врать. Это связано с тем, что при химическом зачатии ребёнка яйцеклетка может долгое время находиться возле матки, но не прикрепляться к ней. Только на 6–7 день плацента фиксируется к маточным стенам и начинает развиваться, поэтому ранние анализы часто бывают безрезультатными.
Ещё одной причиной, прочему анализы могут ошибаться, служат синтетические гормональные средства, которые принимаются во время посадки эмбриона. Они также могут негативно сказываться на результатах и давать ложные данные.
Поэтому необходимо быть очень аккуратными и внимательными. Если первая проба показала одну полоску, то не стоит расстраиваться, быть может, это ложный результат. В этом случае желательно пройти полное медицинское обследование.
Как ещё узнать о беременности после ЭКО — альтернативные варианты
Полное прикрепление эмбриона к стенкам матки происходит в течение 7–8 дней. Поэтому чтобы узнать, насколько удачно ли прошло зачатие, стоит пройти УЗИ. Этот способ диагностики поможет определить, как развивается плод в утробе матери, нет ли каких-то осложнений и патологических процессов в организме.
Оптимальным временем проведения процедуры будет 10–11 день после оплодотворения. Не нужно бежать на анализы и различные медицинские процедуры через пару дней после химического зачатия, лучше всего выждать нужное время и уже узнать правдивый ответ.
Что надёжнее — тест или кровь из вены
Несомненно, первое, что девушка сделает после проведения ЭКО, это купит тест-полоску на выявление беременности. Это удобный и максимально быстрый способ выявить, удачно ли прошла процедура посадки плода. Но в этом случае есть риск, что полоска либо бракованная, либо недостаточно чувствительная, чтобы определить внутриутробное развитие плода.
Сбор крови в медицинском учреждении — более точный анализ. Ответы диагностики становятся известными спустя 3–4 часа после сдачи образца. Данные такого исследования будут на 99,5% верны. Кроме того, такой метод диагностики покажет, как именно развивается плод и правильно ли он закреплён к стенкам матки.
Особенности беременности после ЭКО и как её определить расскажет видео.
Заключение
Когда нет возможности самостоятельно зачать ребёнка, на помощь приходит ЭКО.
После проведения всех процедур будущим родителям не терпится узнать, получилось ли зачать ребёнка. В этом поможет обычный аптечный тест. Его нужно делать спустя 2 недели после проведения лабораторного мероприятия. Чтобы результаты были верными, нужно знать все нюансы проведения диагностики и проводить её в отведённое время.
Его нужно делать спустя 2 недели после проведения лабораторного мероприятия. Чтобы результаты были верными, нужно знать все нюансы проведения диагностики и проводить её в отведённое время.
1. Ставьте лайк👍!
2. Подписывайтесь на наш канал!Впереди много интересного 😉
монологи матерей, которые прошли через ЭКО
Екатерина
Мой путь к ЭКО начался за десять лет до рождения моих экошек-двойняшек. В районном центре планирования врач гинеколог-эндокринолог выдала мне перечень анализов и список справок, которые нужны для ЭКО, сказав, что шансов забеременеть у меня 50 на 50, и нечего терять время. Это случилось после лапароскопии с прижиганием эндометриоза и с последующим лечением и медикаментозным климаксом.
Выйдя из кабинета, я выкинула все бумажки в урну вместе с бахилами, решив, что мне еще 25, я только год как замужем, полгода из которых длится менопауза, и все еще получится само собой. Я просто выкинула этот вопрос из головы.
Я просто выкинула этот вопрос из головы.
Прошло еще лет семь, уже новый муж, безумная влюбленность. Решаю не предохраняться с самого начала. Теперь-то уж все точно получится! Я влюблена и очень хочу ребенка от этого человека! Но еще через пару лет мне уже 33, и сама понимаю, что теперь терять время мне не хочется. Получила опять список анализов, перечень справок и квест начался. Он занял почти два года.
Я попала под государственную программу. Для нас первая попытка была бесплатной. Муж всячески меня поддерживал и верил, что детей у нас будет много. Психологически было очень сложно.
Очень непросто принять про себя, очень самостоятельную в жизни, за все отвечающую, что вот забеременеть сама я не могу. Все могут, а я нет.
Скоро моим замечательным двойняшкам четыре года, но я до сих пор это не приняла про себя. Каждый месяц, в каждый первый день месячных тихонько расстраиваюсь. До сих пор вся эта тема очень болезненна для меня и вызывает мгновенные слезы.
Будучи абсолютно далекой от церкви, я все-таки думала и про это тоже, ходила к батюшке, интересовалась, не сильно ли я вмешиваюсь в дела «космоса». Может быть, мне не дано и я создана для чего-то другого, а я таким искусственным вмешательством нарушаю что-то. Он ответил: «И на это воля божья! Получилось благодаря ему». И я успокоилась на этот счет.
Самым сложным оказалось ожидание после подсадки до сдачи крови на ХГЧ и подтверждения наступления беременности. Ты старательно не думаешь об этом — и не можешь не думать. Я чувствовала себя космосом. Во мне, возможно, происходит что-то невероятное. Прямо сейчас, и я знаю об этом. Или уже не происходит, а я не знаю об этом. Что я буду делать, если не происходит? О таком я не думала ни секунды. Я постаралась полностью загрузить себя работой и разными делами.
Когда мне на почту пришли положительные результаты, время на секунды остановилось, и я зафиксировала все вокруг мысленно, я помню все предметы вокруг. Как будто четкий рубеж — до и после.
Когда на первом УЗИ мне сказали, что их двое, я как будто отупела. Это было слишком невероятно для меня, хотя я и знала, что подсаживают двоих, но я абсолютно не была готова к такому счастью. Абсолютно не помню, как я сообщила об этом чуде мужу и как доехала до дома.
Никаких особенностей, связанных именно с ЭКО, не было. Все было хорошо. Из-за того, что двойня, было кесарево раньше срока и кольцо на шейку матки в середине срока. Чувствовала я себя хорошо, путешествовала, ездила на концерты и до седьмого месяца ходила на работу. Потом ходить стало трудно из-за огромного живота и только выходила гулять с собакой. В остальном все было так же, как у остальных в таком замечательном положении!
Алина
Мы с мужем решили, что через год после свадьбы начнем планировать ребенка. Я прошла полное медицинское обследование: кровь, мазки, гормоны, ИППП, УЗИ, много чего. Мы даже проверили совместимость групп крови. Все было идеально.
Два года попыток ни к чему не привели, я сменила врача, и тут-то она попросила отправить мужа на спермограмму. Бесплодие по мужскому фактору. По совету врача мы не стали тратить время на попытки лечения бесплодия, а начали собирать документы и анализы для квоты на ЭКО-ИКСИ по ОМС.
Самым сложным было в этом всем то, что нужно было пройти все круги ада в районной ЖК, местная врач тянула с анализами, забывала их назначить, все очень долго. В конечном счете, после того как я вытрясла список всего, что нужно для процедуры, мы пошли и сдали все анализы платно и в одном месте.
После того, как все анализы были получены, мы подали их вместе с документами и заключениями на комиссию. Три дня наши кандидатуры рассматривали. Наконец мы получили подтверждение. У нас было около двух недель, чтобы обратиться в выбранную клинику.
Нас с мужем очень сплотила вся эта ситуация, мы стали настоящей командой в соревновании по завоеванию попытки завести своего ребенка. Протокол у нас был короткий, не помню, было ли это связано с тем, что в моем организме все отлично или нет, но помню подъемы в шесть утра, чтобы уколоть себя саму в живот. Как же было страшно в первый раз!
Помню горсти гормональных таблеток и регулярные УЗИ.
И вот первая ступень пройдена и назначают день пункции. Первый в моей жизни наркоз. Получили около десятка ооцитов, готовых к оплодотворению. Одновременно с моим наркозом и пункцией мой муж проходил другую всем известную процедуру в маленьком кабинете.
Через день нам позвонили и сообщили, что около десяти эмбрионов у нас получилось и на пятый день будет перенос. Какое же было счастье слышать, что их получилось так много, ведь не многие доживают и до третьего дня, а тут ждать целых пять. К пятому дню выжило целых восемь!
Мы очень боялись что-то перепутать или испортить. В день переноса меня трясло, как осинку. На ватных ногах я пришла в клинику. В тот день мне перенесли два отличных эмбриона. Мы не стали замораживать остальные, может и зря, но тогда мы решили так. Сразу после переноса доктор сделала УЗИ, распечатала снимок и показала на нем две маленькие точечки: «Это ваши детки!». Меня отправили в палату, отдыхать, смотреть на снимок и звонить мужу с радостными новостями. Через час муж забрал меня домой. Сутки постельного режима, еда в постель, море смеха с подругой.
Мне кажется, что я в тот день столько смеялась, сколько никогда раньше. А дальше наступили дни, когда ты только и думаешь о том, чтобы все получилось, чередуя их днями, когда ты думаешь, что точно ничего не вышло. Тихо сходили с ума.
Естественно, я не выдержала и сделала тест. Естественно, он был отрицательным. Не делайте так, только расстроитесь раньше времени.
А потом помню, как еще чуть позже, день на седьмой, сдала кровь на ХГЧ. Результат положительный. Через неделю сдала в клинике, ХГЧ еще подрос. Первая попытка ЭКО, первая беременность, все получилось!
На УЗИ я уже пошла к своему врачу, а не в клинику. Прижился один эмбрион из двух. Счастье безграничное вперемешку со страхом. Я думаю, что такие же чувства и у людей, которые зачали естественным путем.
А потом кровь начала густеть, так часто бывает при ЭКО. Поэтому новая череда уколов в живот и таблеток вдобавок к гормональной поддержке, консультации гематолога, регулярные УЗИ. Чтобы наконец-то услышать, что все хорошо. В июне 2018 года методом КС родилась наша дочка.
Иногда кажется, что это самый желанный и долгожданный ребенок на свете. Сейчас ей почти семь месяцев. Если бы не ЭКО-ИКСИ, то я даже не представляю, как бы мы жили без нашей Агаты.
В клинике «Скандинавия АВА-ПЕТЕР» вы можете пройти процедуру ЭКО по полису ОМС без очереди* и получить информационную поддержку о необходимых анализах и подготовке к процедуре.
Звоните: +7 (812) 421-81-45
*условия прохождения процедуры без очереди действуют не для всех регионов РФ. Подробнее информацию смотрите на сайте
.Материал подготовлен в партнерстве с клиникой «Скандинавия АВА-ПЕТЕР». Лицензия № ЛО-78-01-009838 13 мая 2019 г.
важные моменты для благополучного финала
Великое счастье для женщины после всех сложностей, инъекций, многочисленных визитов к врачу, пункции, наркоза, переноса, двух недель томительного ожидания, увидеть наконец-то после ЭКО заветные 2 полоски на тесте или трехзначную цифру ХГЧ в анализе крови. Беременность наступила, и кажется, что все проблемы позади! Но, к сожалению, еще есть на пути к рождению малыша ряд препятствий, которые предстоит преодолеть. Поговорим об этом с акушер-гинекологом, репродуктологом GMS ЭКО, Юлией Кикиной.
Почему беременность после ЭКО требует повышенного внимания?
Беременность после ЭКО имеет свои специфические моменты. В первую очередь, они связаны с причинами, по которым женщине пришлось прибегнуть к этой процедуре для того, чтобы стать мамой:
- Клеточный фактор (возраст женщины старше 35 лет, малое количество яйцеклеток) — в этом случае у женщины как правило уже бывают какие-то «болячки» (давление, «почки», «вены», «спина», мигрени и т. д.), которые во время беременности активируются и мешают ее нормальному течению. Так, например, при склонности к повышенному давлению (гипертонической болезни) или заболеваниях почек у женщин существенно возрастает риск развития во время беременности такого ее осложнения, как ГЕСТОЗ — (повышение артериального давления, отеков на ногах, нарушения работы почек (выделения белка с мочой). В тяжелых случаях гестоз может привести к преждевременной отслойке плаценты, кровотечению и необходимости экстренного кесарева сечения независимо от срока беременности, поэтому шутить с этим нельзя.
- Мужской фактор (неудовлетворительное качество спермы, требующее ее специальной обработки, выбора сперматозоида для оплодотворения клетки, а иногда — операции, чтобы получить сперматозоиды из яичек). Этот фактор повышает риск формирования эмбриона с генетическими мутациями, в результате которых он может остановится в развитии на ранних сроках беременности.
- Аутоиммунный фактор (по-простому — аллергическая реакция организма на клетки эмбриона или несовместимость с партнером, когда женский организм вырабатывает агрессивные антитела против клеток супруга). Это один из самых сложных факторов невынашивания беременности. Его труднее всего преодолеть, требуется лечение гормональными препаратами, иммунокорректорами, сеансами плазмафереза.
- Нарушение проходимости маточных труб (возможно даже у молодой, в остальном здоровой пары). В такой ситуации повышен риск гиперстимуляции яичников в программе ЭКО, при которой вырабатывается непривычно большое и поэтому агрессивное для организма женщины количество гормонов. Они, в свою очередь, вызывают серьезные нарушения в работе других органов и систем — могут привести к выпоту жидкости из сосудистого русла в брюшную, а в тяжелых случаях — плевральную полость и даже в сердечную сумку, нарушить работу сердечно-сосудистой системы, почек и т. д. В перспективе, при прогрессировании беременности, особенно если эта беременность многоплодная, эти риски возрастают, и такие женщины требуют особого внимания и комплексной терапии в условиях стационара.
- Многоплодная беременность (двойня, редко — тройня) частая ситуация после ЭКО, достаточно непростая для матери, все риски и проблемы в этом случае возрастают в два и более раз. Особенно это касается риска невынашивания беременности, преждевременных родов, и таких проблем, как гестоз. Но все это вовсе не значит, что нужно впадать в уныние, паниковать, нервничать, перелопачивать тонны малопонятной и от этого еще более страшной литературы, бояться выпить любую таблетку, особенно гормоны и замирать на кровати, сложив руки на груди на весь период беременности, чтобы, не дай Бог, лишний раз не пошевелиться, и не спровоцировать «чего-либо такого». Можно понять женщин, которые уже однажды сталкивались с проблемами невынашивания беременности после ЭКО, и их действительно пугает все, что происходит в их организме после зачатия. Нагрубание молочных желез — плохо, отсутствие нагрубания — еще хуже, боли «как перед менструацией» — все пропало, «ничего не болит» — значит все идет не так… Но хочется все-таки всех успокоить — не так все страшно, как это можно себе представить.
Сохранить и благополучно доносить «экошную» беременность поможет правильное обследование, проведенное до протокола ЭКО, и адекватное выполнение рекомендаций врача после программы.
До ЭКО: качественное обследование
Дополнительное обследование обычно назначается врачом-репродуктологом на основании информации о предыдущих беременностях, проведенных ранее методах лечения, о вредных привычках женщины, ее возрасте, заболеваниях, здоровье ее родных и близких.
Если у женщины ранее уже было несколько неэффективных протоколов ЭКО, либо они завершились неразвивающейся беременностью, рекомендуется:
- Исследование аутоиммунных факторов (антител к фосфолипидам в крови, антител к ХГЧ, волчаночного антикоагулянта).
- Анализ на генетическую предрасположенность к нарушению свертываемости крови или усвоения фолиевой кислоты.
Наличие таких проблем без адекватной терапии часто приводит к потере беременности на малых и поздних сроках). Для того, чтобы предупредить развитие осложнений беременности воспалительного характера (например, внутриутробное инфицирование плода или повреждение его вирусной инфекцией) важно перед программой ЭКО пройти обследование на токсоплазмоз, краснуху, цитомегаловирус, герпес, чтобы по необходимости провести все лечение до наступления беременности.
Повысить вероятность благополучного исхода беременности может помочь преимплантационная генетическая диагностика эмбрионов в программе ЭКО, которая позволяет исключить из переноса эмбрионы, имеющие хромосомные аномалии. Современные методики позволяют производить исследование эмбрионов по всем хромосомам, что, по статистике, дает лучшие результаты эффективности ЭКО и помогают решить проблему невынашивания беременности.
После ЭКО: тщательное наблюдение
Существуют особенности ведения беременных после применения ЭКО.
Важный момент — так называемая поддержка, которая начинается сразу после переноса эмбрионов в матку женщины. В нее входят, как правило, несколько гормональных препаратов, препараты, препятствующие свертыванию крови (антикоагулянты), в обязательном порядке курс индивидуально подобранной витаминотерапии. В некоторых случаях в поддержку приходится добавлять препараты женских гормонов (эстрадиола), для более адекватного роста эндометрия и повышения шансов на имплантацию, в некоторых случаях необходим прием препаратов преднизолона (метипред), небходимых, чтобы загасить возможную иммунную агрессию организма; применяются усиленные дозы прогестерона, чтобы оптимизировать изменения слизистой оболочки матки и помочь ей удержать малыша.
Из витаминов для беременности особенно важна фолиевая кислота, ее дефицит может не только привести к потере плода, но и вызвать пороки его развития. Поэтому прием ее должен быть регулярный, адекватный, не менее 400 мкг в сутки.
Поддержку, назначенную после переноса, нужно отменять постепенно под контролем врача, тогда это будет безопасно. При появлении любых жалоб во время беременности, особенно если речь идет о наличии болей или кровянистых выделений из половых путей — нужно немедленно обращаться к доктору для коррекции терапии. Иногда лечение должно проводиться в условиях стационара, об этом доктор немедленно поставит Вас в известность. Учитывая возможные риски осложнений, связанных с нарушениями со стороны свертывающей системы крови после гормональной стимуляции, осуществляется регулярный контроль факторов свертываемости крови и при необходимости проводится лечение.
Бояться препаратов, которые врач назначает после переноса эмбрионов, не стоит: абсолютно все доктора в лечении своих пациентов в первую очередь руководствуются принципами «не навреди». Часто женщины пугаются, прочитав в инструкции к лекарствам о том, что они противопоказаны при беременности. Но все применяемые сегодня схемы поддержки разработаны с учетом научных данных об эффективности и безопасности тех или иных лекарств в момент имплантации эмбриона, многочисленные исследования подтвердили, что применение этих препаратов не навредит малышу при правильном индивидуальном подходе.
Через 10-14 дней после положительного анализа крови на ХГЧ нужно сделать УЗИ органов малого таза, чтобы подтвердить наличие беременности.
Как правило, с 5-6 недель акушерского срока беременности в полости матки возможно определить наличие плодного яйца с эмбрионом. При этом отмечается и его сердечная деятельность, что является признаком развивающейся беременности. После того, как было зафиксировано сердцебиение у плода, можно вставать на учет по беременности, т. е. наблюдаться в условиях женской консультации или иного лицензированного медицинского учреждения, чтобы своевременно проводить необходимое обследование, составить индивидуальный план ведения беременности.
Важные моменты для любой беременности
Очень важным исследованием при беременности является пренатальный скрининг, который позволяет исключить генетическую патологию эмбриона на ранних сроках беременности. Хотя риск возникновения осложнений при беременности с возрастом увеличивается, сейчас скрининг рекомендуется проходить всем беременных женщинам вне зависимости от возраста. Первый раз он проводится на сроке 9-13 недель беременности и представляет из себя комплекс исследований, включающий УЗИ плода, а также анализ крови на определение специальных маркеров, по которым можно предположить наличие хромосомной аномалии (свободной b-субъединицы ХГЧ, PAPP-A, эстриола). Второй скрининг проводится на сроке 16-22 недель беременности, он включает в себя более подробное ультразвуковое исследование плода с оценкой мозговых структур, лица, глазных яблок, легких, сердца, желудочно-кишечного тракта, мочеполовой системы. Дополнительно проводятся анализы крови на ХГЧ, эстриол и альфа-фетопротеин.
По результатам пренатального скрининга проводится программный комплексный расчет индивидуального риска рождения ребенка с хромосомной патологией.
В третий раз скрининг проводят в 32-34 недели: оценивают состояние малыша, готовность плаценты, количество околоплодных вод, выполняется допплеровское сканирование маточно-плацентарного кровотока, КТГ (оценка сердцебиения) плода. Анализ крови делается по показаниям, если ранее были выявлены изменения (определяют ХГЧ, эстриол, плацентарный лактоген).
На результаты тестов оказывает влияние целый ряд факторов, которые необходимо учитывать при интерпретации результатов диагностики. Уровни маркеров имеют тенденцию к снижению у женщин с избыточной массой тела и тенденцию к увеличению у хрупких женщин. Уровень ХГЧ приблизительно на 10% выше, а уровень эстриола примерно на 10% ниже у женщин, забеременевших в результате ЭКО, по сравнению с женщинами, у которых беременность наступила естественным образом. Также уровни показателей маркеров возрастают при многоплодной беременности. Поэтому если анализы скрининга показывают, что имеются какие-то отклонения от нормы — не стоит паниковать. Нужно провести контрольное исследование или прибегнуть к другим, дополнительным методам обследования. Например, сегодня существует удобный метод диагностики генетического здоровья малыша во время беременности с эффективностью более 99% — анализ крови матери (неинвазивный пренатальный тест), который позволяет достоверно подтвердить или исключить патологию плода на ранних сроках беременности, не прибегая к небезопасным инвазивным процедурам. После 12 недель беременности у пациенток после ЭКО может развиться угроза прерывания беременности, связанная со слабостью шейки матки (это называется истмико-цервикальная недостаточность (ИЦН)). Основными ее причинами являются многоплодная беременность, нарушение гормонального фона, анатомические изменения со стороны шейки матки, например, после лечения эрозии шейки матки. При этом осуществляют динамический контроль за состоянием шейки матки на УЗИ и путем гинекологического осмотра. При наличии показаний выполняют хирургическую коррекцию ИЦН путем наложения швов на шейку матки. Оптимальный срок выполнения операции — 18-22 недели беременности. Возможно наложение швов на шейку матки с профилактической целью (в 14-16 недель).
Роды после ЭКО
Врач может рекомендовать естественные роды в случае неосложненной беременности. Нередки случаи, когда в целом женщина здорова (а причиной ЭКО стал мужской фактор или непроходимость маточных труб), в этой ситуации высока вероятность, что роды можно вести естественным путем.
Однако нужно отметить, что, учитывая более высокий средний возраст пациенток после ЭКО, наличие сопутствующих заболеваний, невынашивание беременности в анамнезе, длительное бесплодие, неоднократные попытки ЭКО, многоплодную беременность в результате ЭКО, родоразрешение, в основном, проводят путем операции кесарева сечения в плановом порядке. Следует отдать предпочтение клинике, специалисты которой имеют опыт наблюдения и родоразрешения пациенток после процедуры ЭКО.
Тест на беременность после эмбриотрансфера
На двенадцатый день после переноса эмбрионов, женщина должна сделать анализ крови на беременность, чтобы узнать был ли эмбрио-трансфер успешным. Если имплантация эмбриона произошла без проблем, бета-ХГЧ гормон будет обнаруживаться в крови матери. Этот гормон и является доказательством начала беременности.
Не рекомендуется использовать какие либо другие тесты на беременность после ЭКО (анализ мочи например), кроме прямого анализа крови. Причина в том, что велика вероятность ложных отрицательных результатов. Наиболее точным является тест на беременность посредством анализа крови на наличие бета-ХГЧ (бета-хорионический synthetic follicle stimulating hormones человека), который вырабатывается эмбрионом.
Существует большой разброс в показателях «нормального» уровня ХГЧ на ранних стадиях беременности.
Часто беременности предшествующие непроизвольным выкидышам или внематочные беременности показывают (в итоге) более низкие уровни гормона, но обычно имеют нормальные показатели в начале беременности.
В некоторых случаях при абсолютно нормальной беременности уровень ХГЧ бывает весьма низкий, но это не мешает рождению совершенно здоровых детей. Ультразвуковое обследование зачастую более эффективно прогнозирует исход беременности, чем замеры уровня ХГЧ. Первое УЗИ проводится спустя 2 недели с целью подтвердить наличие гестационного и желточного мешка.
В целом, уровень ХГЧ удваивается каждые 2-3 дня на начальных стадиях беременности.
Иногда, первая реакция на положительный результат теста на беременность это неверие, так как бывает трудно поверить, что вы наконец беременны, особенно, если за плечами есть несколько лет безуспешных попыток.
Некоторые пациенты получают эмоциональное облегчение — наконец-то всё закончилось! Но вскоре становится понятно, что это не совсем так. Важна не сама беременность, a ее конечный результат — рождение здорового ребенка. Есть еще факторы неопределенности и всегда есть вероятность, что что-то пойдет не так, поэтому тщательный контроль и наблюдение имеют важное значение на протяжении всей беременности.
Пожалуйста, свяжитесь с EmBIO если вы желаете поделиться результатами вашего теста на беременность.
Как сохранить беременность после ЭКО – рекомендации ведущих репродуктологов
Беременность после ЭКО часто протекает с осложнениями. Это происходит потому, что к экстракорпоральному оплодотворению прибегают женщины, имеющие заболевания эндокринной системы и половой сферы. У них часто наблюдаются невынашивание, токсикозы и прочие проблемы, ставящие беременность под угрозу. Чтобы этого не допустить и сохранить беременность после ЭКО, нужно наблюдаться в клинике, имеющей необходимое оборудование и квалифицированных специалистов, работающих с ЭКО-мамами.
Гормональные нарушения при беременности после ЭКО
Эти проблемы вызываются введением больших доз гормонов на этапе подготовки к ЭКО, если проводилась гормональная стимуляция яичников. Для многих женщин — это необходимость и единственная возможность забеременеть, так как стимуляция работы яичников приводит к созреванию сразу нескольких фолликулов. При этом резко повышается концентрация эстрогенов в крови. Гормональный сбой может вызвать нарушения сосудистой проницаемости и скопление жидкости в области легких и брюшной полости. Лишняя влага мешает женщине дышать, вызывает тошноту, рвоту и снижение аппетита.
Ещё одно возможное последствие ГС — замедленное нарастание показателей ХГЧ (хорионического гонадотропина), который называют «гормоном беременности». Этот гормон должен:
- сохранять желтое тело;
- подготавливать иммунную систему женщины к предстоящей беременности;
- стимулировать развитие плода
При нехватке ХГЧ рост плода замедляется, что приводит к выкидышу и замиранию беременности.
Поддержка беременности после ЭКО в этом случае просто необходима. При наблюдении в специализированной клинике врачи вовремя смогут скорректировать гормональный фон, убрать отечность и устранить угрозу выкидыша.
Инфекционно-воспалительные процессы
Женщины, забеременевшие после ЭКО, часто страдают хроническими воспалениями органов половой сферы, которые и приводят к невозможности естественного зачатия. Хотя в период подготовки к беременности женщин максимально пролечивают, болезни часто обостряются снова. Все это сказывается на работе иммунной системы и снижению выработки гормонов, ответственных за нормальное протекание беременности.
У женщины возникает кровянистая «мазня», указывающая на угрозу прерывания. Плоду в этих условиях нелегко удержаться в матке, поэтому требуется медицинская поддержка беременности после ЭКО. Врачебное наблюдение помогает устранить опасные воспалительные процессы, сохранив беременность после ЭКО.
Материнские проблемы
К ЭКО в основном прибегают женщины в возрасте 30 лет и старше. Большой процент из них имеют различные болезни внутренних органов (почек, сердца, печени, желчного пузыря) и нарушения обмена веществ. Все эти «болячки» склонны к обострениям во время беременности, что негативно влияет на внутриутробное развитие ребенка.
У женщин, уже имеющих проблемы со здоровьем, может возникнуть сахарный диабет беременных, вызванный неправильной работой поджелудочной железы. Уровень глюкозы в крови повышается, что вызывает кислородное голодание плода. Это осложнение чаще возникает, если женщина вынашивает близнецов, что нередко бывает после искусственного оплодотворения. Если вовремя не пролечить возникшие нарушения, беременность можно потерять. Для этого женщины, наблюдаясь в клинике после ЭКО, регулярно сдают кровь на биохимию и сахар.
Фетоплацентарная недостаточность
Это состояние возникает в результате неправильного формирования и или недостаточности плаценты. Поскольку женщины, забеременевшие после ЭКО, часто имеют проблемы в половой сфере, фетоплацентрарные нарушения у них нередки.
В результате страдает плод, которому достается мало питательных веществ и кислорода что может привести к выкидышу или рождению больного ребенка. Помочь при этом состоянии может периодическое назначение допплерометрии, показывающей состояние плодо-плацентарного кровотока. При подозрении на патологию поддержка беременности после ЭКО подразумевает назначение препаратов, улучшающих кровообращение в плаценте и помогающих правильному протеканию беременности.
Многоплодие
Во время ЭКО женщине часто подсаживают сразу несколько эмбрионов. Если все они приживаются, возникает многоплодная беременность. Иногда двойня развивается из одной яйцеклетки, как при обычной беременности, у женщины рождаются однояйцевые близнецы. Многие считают двойню или тройню отличным результатом после ЭКО, забывая, что несколько малышей тяжелее вынашивать и легче потерять.
Иногда природа сама регулирует процесс, и лишние эмбрионы перестают развиваться, но зачастую все подсаженные яйцеклетки растут одинаково. Можно, конечно, провести редукцию (удаление) сверхплановых зародышей, но родители редко соглашаются на это.
У женщин, беременных двойней, токсикоз возникает чаще и протекает тяжелее. Матка, растущая гораздо быстрее, давит на ноги, вызывая их отек. Давление на диафрагму в последние месяцы, мешает полноценному дыханию мамы. На поздних сроках при беременности двойней или тройней, чаще наблюдается повышение давления, которое может привести к судорожному синдрому (эклампсии) и преждевременным родам. Поскольку близнецы и так появляются на свет с небольшим весом, это может привести глубокой недоношенности и гибели новорожденных.
Перерастяжение матки и повышенная нагрузка на организм вызывают:
- кровотечения;
- кислородное голодание плодов;
- анемию, вызванную высокой нагрузкой на кроветворную систему мамы;
- синдром фето-фетальной трансфузии, когда один плод забирает больше питательных веществ, тормозя развитие второго;
- тромбозы сосудов плаценты. При многоплодной беременности одно или оба «детских места» бывают расположены неправильно, что вызывает преждевременное плацентарное отслоение;
- косое, поперечное или тазовое расположение в матке одного или всех малышей
Женщине, у которой в результате ЭКО сформировалась многоплодная беременность, нужно особое наблюдение и строгий контроль, поэтому ей чаще делают УЗИ, чтобы узнать, как развиваются детки.
Состояние малышей, вынашиваемых ЭКО-мамами, контролируют с помощью УЗИ и допплерометрии. Грамотные врачи, работающие в клинике «Линия жизни», окажут полноценную поддержку беременности после ЭКО и помогут успешно выносить многоплодную беременность и родить здоровых деток. Сознательное отношение женщины и наблюдение опытных специалистов позволяет сохранить большинство беременностей, наступивших после ЭКО.
Памятка для пациентов | Государственное бюджетное учреждение здравоохранения Детская городская клиническая больница (ГБУЗ ДГКБ г. Краснодара)
ПИТАНИЕ И ОБРАЗ ЖИЗНИ ДЛЯ ОБОИХ СУПРУГОВ
- Никаких строгих диет.
- В дни сдачи крови на биохимические и гормональные исследования завтрак возможен только после забора крови.
- Следует исключить курение, в том числе пассивное.
- Кофе рекомендуется не более 2 чашек в день. Употреблять много жидкости (2-3 литра в сутки: минеральная вода без газов).
- Необходимо исключить алкоголь.
- Белковое питание.
- Избегайте горячих ванн, бань и саун.
- Не пользоваться парфюмерией.
- Не концентрируйтесь на лечении, пусть оно не влияет на ваше настроение.
- Избегайте выраженных стрессов, а также физического и психологического перенапряжения.
- Половые контакты не рекомендуются до тестов на беременность.
СТИМУЛЯЦИЯ СУПЕРОВУЛЯЦИИ
Чтобы вероятность наступления беременности в одной попытке ЭКО была выше, необходимо получить несколько пригодных для оплодотворения яйцеклеток. С этой целью перед процедурой ЭКО проводится так называемая стимуляция суперовуляции, когда женщине назначают лекарства, вызывающие одновременное созревание нескольких фолликулов.
Побочные эффекты
Побочные эффекты при стимуляции суперовуляции возникают, как правило, довольно редко. Возможен дискомфорт в животе, вздутие живота, болезненность при половом акте. Эти явления связаны с увеличением яичников, особенно к концу стимуляции. Встречается смена настроения, головокружения. После пункции фолликулов эти явления обычно исчезают. Возможна аллергическая реакция в месте инъекции в виде покраснения с отеком или без. При возникновении осложнений немедленно сообщите об этом лечащему врачу. Чтобы не допустить возникновения осложнений, строго выполняйте все указания врача и не пропускайте назначенных приёмов.
Мониторинг УЗИ
Если вам назначен визит для УЗИ — мониторинга, не делайте в этот день с утра никаких инъекций, пока врач не даст вам соответствующих рекомендаций. УЗ исследование проводится при опорожненном мочевом пузыре, иначе врач не сможет увидеть на мониторе яичники. Вам придётся раздеться, как для гинекологического осмотра.
ПУНКЦИЯ
Пункция фолликулов яичника проводится с целью получения яйцеклеток. Обычно пункция производится в утреннее время, строго натощак, под внутривенным наркозом. Не бойтесь, эта процедура безболезненная и быстрая, и серьёзных повреждений тонкая игла вам не нанесёт.
Что вам делать до пункции
До пункции нельзя ничего есть и пить после полуночи (не завтракать и не пить жидкость). Необходимо побрить волосы вокруг входа во влагалище. Не пользоваться декоративной косметикой. Непосредственно перед пункцией, уже в клинике ЭКО, вам нужно будет опорожнить мочевой пузырь и надеть чистую сорочку. Если у вас есть аллергия к каким-то лекарственным препаратам, обязательно предупредите об этом анестезиолога.
После пункции
Через 5-10 минут вы проснётесь, а через 60-90 минут после пункции вы сможете встать. Врач расскажет вам о результатах пункции и о том, сколько было получено яйцеклеток, а затем определит дату следующего визита для переноса эмбрионов. Врач также распишет вам назначения на ближайшие две недели, направленные на поддержание достаточного уровня гормонов беременности (инъекции чХГ и/или препараты прогестерона). Лучше, чтобы кто-нибудь сопровождал вас после пункции. В это время запрещается находиться за рулём. В случае болезненности внизу живота можно принять таблетку болеутоляющего препарата после консультации с лечащим врачом.
ИСКУССТВЕННОЕ ОПЛОДОТВОРЕНИЕ
В день пункции супруг сдаёт сперму в специальной комнате, после чего передаёт подписанную чашечку со спермой лаборанту. Сперму очищают и готовят для оплодотворения, проверяя количество, качество и подвижность сперматозоидов. Полученную после пункции яичников фолликулярную жидкость с яйцеклетками изучают под микроскопом, находят яйцеклетки, отбирают их и отмывают. Каждую яйцеклетку бережно кладут в отдельную луночку специальной чашки с питательной средой. Чашки с яйцеклетками, спермой и эмбрионами всегда сразу же подписывают. Затем, если сперматозоидов достаточное количество, и они подвижны, часть спермы добавляют в чашечки с яйцеклетками, после чего оставляют в инкубаторе приблизительно на 12 часов. Сперматозоиды сами должны подплыть к яйцеклеткам и оплодотворить их. На следующий день проверяют, произошло ли оплодотворение. Оплодотворенные яйцеклетки, а точнее, уже эмбрионы, продолжают культивировать в течение от 2 до 5 дней.
ПЕРЕНОС ЭМБРИОНОВ
Дату переноса эмбрионов в полость матки определяет врач. Как правило, это происходит на 3-5 день после пункции. Эмбрионы могут переносить как на стадии нескольких клеток — бластомеров, так и на более поздней стадии — бластоцисты. Процедура подсадки эмбриона безболезненная, хотя иногда возможен лёгкий дискомфорт. Пациентка находится на гинекологическом кресле. Во влагалище вводятся гинекологические зеркала, и в канал шейки вводится гибкий катетер. По этому катетеру с каплей питательной среды переносится 1-2 эмбриона, поскольку подсадка большего числа эмбрионов нежелательна из-за опасности развития многоплодной беременности. Оставшиеся качественные эмбрионы можно подвергнуть замораживанию и использовать в случае неудачи в следующих попытках.
Что вам делать при переносе эмбрионов
Во время введения катетера постарайтесь максимально расслабиться, не напрягая низ живота. Настройтесь на удачу. После переноса эмбрионов некоторое время можно находиться в горизонтальном положении. Возвращаться домой лучше с сопровождением. Дома также следует расслабиться и постараться отвлечься от навязчивых тревог.
Что делать дальше
Старайтесь щадить себя физически и психологически в первую неделю не менее 2 литров в день. Желательно измерять вес тела, следить за мочеиспусканием, объёмом живота, частотой пульса. Если вас что-то беспокоит, сразу же свяжитесь с клиникой ЭКО. В центре ЭКО вам будет выдан больничный лист сроком на 10 — 14 дней. В дальнейшем, если наступит беременность, больничные листы может выдавать женская консультация по месту жительства. Наступила беременность или нет, можно будет узнать не ранее 14 дня после переноса эмбрионов. Не пытайтесь до этого момента самостоятельно определить беременность с помощью тестов, поскольку на этих сроках эмбрион ещё не может продуцировать достаточные количества гормона хорионического гонадотропина. Ответ также может быть неправильным из-за приёма некоторых гормональных препаратов. Кроме того, экспресс-полоски тестов на беременность часто дают ложные результаты. Через две недели после переноса эмбрионов обратиться в клинику для исследования крови на бета — субъединицу хорионического гонадотропина (ХГ). Если результат и исследования положительный — значит, беременность наступила. На 3 — 4 неделе после подсадки вам нужно будет прийти в Клинику для УЗ диагностики беременности. Появление месячных, отрицательный результат теста на ХГ, отсутствие плодного яйца по данным УЗИ говорит о том, что беременность не наступила. Если вы не сможете посетить центр ЭКО для диагностики беременности, то определение ХГ в крови можно провести в клиниках по месту жительства. Но в любом случае, пожалуйста сообщите вашему лечащему врачу в центре ЭКО о результатах диагностики и обсудите дальнейшие действия.
Таблица норм ХГЧ после ЭКО по дням
Важно! Венозная кровь на хорионический гонадотропин человека берется у пациентки натощак, как правило, в утренние часы. Накануне сдачи крови завтракать не следует, однако можно пить простую воду.
Нормы ХГЧ при беременности после ЭКО в таблице по дням
Ниже мы продемонстрируем таблицу, где показаны нормы уровня хорионического гонадотропина в крови на ранних сроках беременности после переноса эбрионов: (ДПП- день после переноса)
| Возраст зародыша | ДПП 3-х дневок | ДПП 5-ти дневок | Концентрация ХГЧ в крови |
| 7 | 4 | 2 | 2 — 4 |
| 8 | 5 | 3 | 3 — 18 |
| 9 | 6 | 4 | 3 — 18 |
| 10 | 7 | 5 | 8 — 26 |
| 11 | 8 | 6 | 11 — 45 |
| 12 | 9 | 7 | 17 — 65 |
| 13 | 10 | 8 | 22 — 105 |
| 14 | 11 | 9 | 29 — 170 |
| 15 | 12 | 10 | 39 — 270 |
| 16 | 13 | 11 | 68 — 400 |
| 17 | 14 | 12 | 120 — 580 |
| 18 | 15 | 13 | 220 — 840 |
| 19 | 16 | 14 | 370 — 1300 |
| 20 | 17 | 15 | 520 — 2000 |
Здесь отражены нормы ХГЧ при ЭКО по дням после переноса зародышей, и несколько типов допустимых значений – максимальные, минимальные и средние. Проследить динамику прироста «беременного гормона» весьма просто – необходимо лишь сопоставить число дней после подсадки и возраст зародышей (3 или 5 дней). Таким образом, результат можно увидеть:
- выбрав эмбрион нужного срока;
- число дней после подсадки;
- необходимый уровень ХГЧ.
Не отчаивайтесь, если указанное число не соответствует действительному. В соседних графах указаны максимальные и минимальные значения – достаточно лишь, чтобы Ваш результат находился в этих пределах.
Нормы ХГЧ по дням в динамике (таблица)
Очевидно, что максимальный уровень хорионического гонадотропина человека приходится на восьмую-одиннадцатую недели беременности, и до этого срока он растет очень быстро. После одиннадцатой недели можно заметить его медленное уменьшение, однако при этом его выработка не прекращается полностью. Более детально динамику роста можно посмотреть в таблице ниже:
| Неделя после зачатия | Концентрация хгч / ед/л (min-max) |
| 2 | 25 — 300 |
| 3 | 1500 — 5000 |
| 4 | 10000 — 30000 |
| 5 | 20000 — 10000 |
| 6 — 11 | 20000 — 225000 |
| 12 | 19000 — 135000 |
| 13,14 | 18000 — 110000 |
| 15,16 | 12000 — 80000 |
| 17 — 19 | 8000 — 58000 |
| 20 — 28 | 7000 — 49000 |
Тест на беременность после переноса замороженных эмбрионов — Энсино, Калифорния — Лос-Анджелес
ЭКО, или экстракорпоральное оплодотворение, — это лечение бесплодия, которое помогло многим людям реализовать свои мечты о детях.
При попытке зачать ребенка с помощью ЭКО, доктор. Марк Калан и Нурит Винклер понимают, что многие женщины хотели бы узнать, беременны ли они во время переноса эмбриона. Хотя было бы здорово, если бы это был вариант, реальность такова, что пациенты должны ждать около двух недель, чтобы пройти тест на беременность после переноса замороженных эмбрионов .
Обслуживание Энсино, Калифорния и прилегающие районы Бейкерсфилд и Лос-Анджелес , доктора. Калан и Винклер объясняют, почему важно отложить тест на беременность во время консультаций с пациентами. Для получения дополнительной информации приглашаем вас записаться на консультацию.
Что обнаруживают тесты на беременность?
Домашние тесты на беременность определяют беременность, проверяя в моче определенный гормон, называемый хорионическим гонадотропином человека (ХГЧ).
Гормон ХГЧ естественным образом высвобождается, когда оплодотворенная яйцеклетка имплантируется в матку. Другими словами, во время беременности.
Зачем ждать проведения теста на беременность после переноса замороженных эмбрионов?
Многие женщины, перенесшие перенос замороженных эмбрионов, захотят как можно скорее пройти тест на беременность, но, вероятно, слышали, что им следует подождать две недели после переноса. Чтобы понять, почему женщинам советуют подождать до проведения теста после переноса эмбрионов, нам сначала необходимо рассмотреть возможность переноса незамороженных эмбрионов.
- Перенос свежих эмбрионов: При переносе свежих или незамороженных эмбрионов существует риск получения ложноположительного теста на беременность, если тест будет проведен слишком рано. Это связано с тем, что уровень ХГЧ часто повышается из-за лекарств, используемых для сбора яиц для лечения ЭКО. По этой причине женщинам, перенесшим перенос свежих эмбрионов, рекомендуется подождать две недели, прежде чем проходить тест на беременность.
- Перенос замороженных эмбрионов: Перенос замороженных эмбрионов немного отличается от переноса свежих эмбрионов.Яйца собирают, иногда за годы до переноса эмбрионов. Женщинам, перенесшим перенос замороженных эмбрионов, лекарства ХГЧ обычно не назначают. В результате повышенные уровни ХГЧ, наблюдаемые после переноса замороженного эмбриона, обычно являются хорошим признаком беременности.
Ожидание теста помогает избежать неточных тестов на беременность
Если уровень ХГЧ, как правило, не повышается ложно из-за лекарств для ЭКО, зачем ждать проведения теста на беременность после переноса замороженных эмбрионов?
Имплантация эмбриона может занять несколько дней после переноса замороженного эмбриона.Тестирование сразу после переноса может дать отрицательный результат, хотя на самом деле эмбрион еще не имплантирован. Ожидание теста может помочь избежать ложноотрицательных результатов и пережить разочарование, которое может принести.
Еще одна важная вещь, на которую следует обратить внимание, это то, что домашние тесты на беременность не всегда достаточно чувствительны, чтобы обнаружить низкий уровень ХГК в моче в первые дни беременности. Обычно к двум неделям уровень ХГЧ достаточно высок, чтобы его можно было обнаружить.
Узнать больше о переносе замороженных эмбрионов
Если у вас есть вопросы о тестировании на беременность после переноса замороженных эмбрионов или вы хотите узнать больше об ЭКО, позвоните по телефону (818) 208-5481, чтобы назначить консультацию в Центре репродукции Лос-Анджелеса.
Связано с этим
Как рано можно пройти тест на беременность?
Иногда кажется, что попытка забеременеть — это просто ожидание. Вы ждете, пока ваш набор для предсказания овуляции подскажет, что пора заняться сексом. Вы ждете первого дня, когда сможете пройти тест на беременность. Затем вы ждете на краю своего места результатов.
Большинство женщин, пытающихся забеременеть естественным путем или с помощью лечения бесплодия, в какой-то момент прошли тест на беременность.Независимо от метода, будь то домашний тест на беременность или анализ крови в центре репродуктивного здоровья, почти каждая женщина находится на иголках, ожидая узнать, когда появится мать.
В мире фертильности время между попыткой зачатия и тестом на беременность обычно называют «двухнедельным ожиданием». Почему так долго до тестирования? «Причина, по которой женщинам не следует проходить домашний тест на беременность раньше, чем через две недели после возможного зачатия, заключается в том, что для того, чтобы оплодотворенная яйцеклетка имплантировалась в матку и начала выделять достаточно гормонов, чтобы их можно было определить с помощью теста на беременность, требуется несколько дней.- объясняет доктор Эрик Левенс, репродуктивный эндокринолог в офисе Shady Grove Fertility в Фэрфаксе, штат Вирджиния.
ВО ВРЕМЯ ДВУХ НЕДЕЛЬНОГО ОЖИДАНИЯ: ВАШЕ ТЕЛОЛучший способ принять решение о том, что делать, а что не делать в это время, — это вести себя так, как будто вы уже беременны… потому что это может быть так.
С точки зрения выбора питательных веществ это означает соблюдение хорошо сбалансированной диеты, отказ от продуктов, которые не рекомендуются во время беременности, таких как сырая рыба и мягкие сыры, и ежедневный прием добавок до зачатия.Избегайте употребления алкоголя и кофеина, а также безрецептурных лекарств, которые не рекомендуются во время беременности.
С точки зрения физических нагрузок, неплохо было бы расслабиться и постараться быть расслабленным и расслабленным. «Некоторые из рекомендаций, которые мы даем пациентам с фертильностью в отношении физической активности, также могут быть полезны женщинам, пытающимся самостоятельно». — говорит Левенс.
Например, мы предлагаем пациентам расслабиться в течение трех или четырех дней после оплодотворения или переноса эмбриона, чтобы дать эмбриону наилучшие шансы для имплантации в матку.Они могут вернуться к работе и вести нормальный образ жизни, но следует избегать физических упражнений, работы по дому и даже секса. Все, что вызывает сокращение матки, может повлиять на процесс имплантации.
По прошествии этих нескольких дней пациенты могут вернуться к легкой аэробной активности, такой как йога, плавание или ходьба. Увеличивать пульс — это нормально; им просто нужно избегать действий с высокой нагрузкой, таких как бег.
«Мы также советуем пациентам с фертильностью избегать поездок в течение двух недель ожидания, чтобы они были рядом со своим врачом в случае возникновения каких-либо осложнений, таких как кровотечение.- говорит Левенс. Кроме того, многие аспекты путешествия, такие как смена часового пояса и ношение багажа, могут вызывать стресс у женщины и тела. Если им нужно путешествовать, мы просим пациентов проконсультироваться со своей медицинской бригадой о том, какие меры предосторожности они могут предпринять.
Одна особая рекомендация для пациентов с фертильностью — 24 часа «кушетки» после переноса эмбриона. Пациентам с фертильностью предлагается взять выходной, поднять ноги и как можно больше отдохнуть на следующий день после этой процедуры, как при переносе эмбриона.
Пациенты с фертильностью также продолжают принимать лекарства в течение двух недель ожидания, чтобы поддержать слизистую оболочку матки и развитие эмбриона.
ВО ВРЕМЯ ДВУХ НЕДЕЛЬНОГО ОЖИДАНИЯ: ВАШ РАЗУМВероятно, самая сложная вещь в двухнедельном ожидании — это колесо хомяка, на котором, кажется, находится ваш разум — бесконечный поток «а что, если» и повышенная бдительность к каждому ощущению в вашем теле. Вот где мы все могли бы использовать реальную поддержку и стратегии, чтобы справиться.
Вот несколько советов, которые помогут успокоить разум:
- Посетите страницу Shady Grove Fertility в Facebook, чтобы получить поддержку и советы, как скоротать время от тех, кто прошел через это.
- Постарайтесь не зацикливаться на симптомах. Не проводите весь день в Интернете, читая статьи и форумы о симптомах беременности. Гормоны, окружающие попытки забеременеть, могут вызывать в вашем теле чувства, которые могут сбивать с толку — заставляя вас думать, что вы беременны, или не беременны.Интуитивно угадать ответ невозможно, поэтому просто смирись с ожиданием результатов теста.
- Побалуйте себя тем, что проводите время за тем, что вам нравится больше всего: готовьте вкусную еду, сходите в кино или свернувшись калачиком с хорошей книгой.
- Попробуйте глубокое дыхание как успокаивающую технику. Несколько минут намеренного дыхания с закрытыми глазами действительно могут снизить уровень стресса и прояснить разум.
- Используйте позитивное мышление. Если вы беспокоитесь и, особенно если вы какое-то время пытаетесь забеременеть, у вас могут возникать негативные мысли, например: «Результаты будут отрицательными.Я никогда не забеременею ». Когда вы слышите, как вы говорите или думаете о таких вещах, попробуйте переформулировать их как положительные или нейтральные утверждения, например: «Я еще не знаю результата, но я сделал все, что мог, чтобы это произошло».
- Спланируйте день, когда вы получите результат, и следующие дни после него. Например, не планируйте гулять с друзьями вечером после получения результатов, если вы знаете, что предпочитаете побыть наедине со своим партнером. Кроме того, знание того, что будет дальше после отрицательного или положительного результата, может помочь вам избежать беспокойства в связи с полученными результатами.
Главное — напомнить себе, что вы не можете контролировать результат. Вы сделали все возможное, чтобы это произошло, и теперь вам просто нужно отпустить и позволить природе идти своим чередом.
ТЕСТ НА БЕРЕМЕННОСТЬ«Как домашние тесты на беременность (HPT), так и тесты на беременность, проводимые в лаборатории, измеряют количество человеческого хорионического гонадотропина (ХГЧ), вырабатываемого развивающимся эмбрионом». — говорит доктор Эрик Левенс. В домашнем тесте на беременность используется моча, а в лабораторном — кровь.Домашние тесты на беременность работают хорошо, если их использовать в подходящий день, но результаты анализа крови всегда более точны.
Если вы используете домашний тест на беременность, обязательно прочтите все инструкции и попробуйте использовать утреннюю мочу, которая будет наиболее концентрированной. HPT обычно сообщают потребителям, насколько они точны, в зависимости от того, в какой день вы их используете. Например, за четыре дня до первого дня задержки менструации HPT может быть точным только на 45%.
Тест на беременность по крови часто называют «бета-тестом».Это потому, что тест на самом деле измеряет часть бета-цепи молекулы гормона ХГЧ и официально называется тестом «бета-ХГЧ».
В то время как домашний тест на беременность показывает только положительный или отрицательный результат, тест на бета-ХГЧ позволяет определить уровень ХГЧ в крови. Этот уровень важен для проверки роста эмбриона.
Пациентам с фертильностью рекомендуется не использовать домашние тесты на беременность и дождаться даты, когда они смогут пройти бета-тест. Домашние тесты на беременность могут давать ложные результаты для пациенток с фертильностью, как отрицательные, так и положительные.Ложноположительный результат может быть результатом того факта, что при многих методах лечения бесплодия ХГЧ используется для «запуска» овуляции и может оставаться в крови. Ложноотрицательный результат может возникнуть из-за того, что низкий уровень ХГЧ может быть не обнаружен в анализе мочи, несмотря на начало беременности.
Для женщин, пытающихся самостоятельно, положительный домашний тест на беременность должен сопровождаться лабораторным бета-тестом, назначенным их акушером / гинекологом. Как только беременность подтверждается анализом крови, они должны начать регулярное акушерское обслуживание со своим врачом.
У пациентов с репродуктивной функцией этот процесс проходит под наблюдением специалиста по репродуктивной системе. «Если первый бета-тест окажется положительным, он будет повторен через 2-3 дня. Уровень ХГЧ в крови выше 100 — хороший первый результат, но многие, многие текущие беременности начинаются с уровня бета-ХГЧ ниже этого числа. Многие люди ошибочно полагают, что высокий уровень бета означает многоплодную беременность, но многоплодная беременность может быть подтверждена только с помощью УЗИ.
Мы ожидаем повышения уровня ХГЧ на 66% или более за это время.Если это произойдет, будет заказана еще одна бета-версия на 2-3 дня позже, и количество снова должно увеличиться на 66% или более. Если все три бета-теста указывают на беременность, тогда вагинальное УЗИ будет назначено между 6-8 неделями беременности ». Д-р Левенс объясняет: «В то время мы будем искать сердцебиение и гестационный мешок, чтобы подтвердить беременность».
«Большинство пациенток будут продолжать принимать гормональные препараты в течение этого 8-недельного периода для поддержки развивающейся беременности». говорит докторЛевенс. Как правило, ваша медицинская бригада индивидуально проконсультирует вас о продолжительности приема лекарств. По истечении 8 недель пациентка будет возвращена к гинекологу, где ей начнется нормальный дородовой уход.
ЕСЛИ РЕЗУЛЬТАТЫ ОТРИЦАТЕЛЬНЫХКогда женщина получает отрицательный результат теста на беременность, это разочаровывает. Часто она хочет знать, как скоро она сможет повторить попытку. Во многих случаях нет необходимости ждать, и она может попробовать еще раз в следующем цикле.
Пациентам с фертильностью дано указание прекратить прием лекарств и проконсультироваться со своим лечащим врачом.В это время пациенты могут обсудить, что произошло во время их неудачного цикла, и составить план своих следующих шагов. Постарайтесь сохранять позитивный настрой и продолжайте следовать своему плану лечения, вы сильнее, чем думаете.
Даже при лечении бесплодия, таком как лечение ВМИ, обычно нет необходимости делать перерыв. Большинство пар могут сразу же начать новый цикл. Однако лечение ЭКО может потребовать немного более длительного ожидания перед началом следующего цикла лечения, чтобы пациент и врач могли подготовиться к следующему циклу.Этот период обычно составляет месяц или два.
Не ждите слишком долго, прежде чем получить необходимую помощьЕсли вы женщина, пытающаяся забеременеть самостоятельно, не позволяйте месяцам накапливаться слишком долго, особенно если вам 35 лет и старше. Для женщин старше 35 лет обратитесь к специалисту через 6 месяцев самостоятельной попытки, а если вам больше 40 лет, обратитесь к специалисту по репродуктивной системе сейчас. Врачи Shady Grove Fertility стремятся помочь вам зачать ребенка наиболее эффективным и экономичным способом.
Пациенту, которому не удалось добиться успеха после нескольких циклов одного и того же лечения, следует поговорить со своим врачом о рассмотрении более продвинутой формы лечения бесплодия. У нас есть варианты лечения, которые помогут практически каждому. С правильной помощью вы больше не будете «ждать».
Если у вас возникли проблемы с зачатием и вы хотите записаться на прием, обратитесь в наш Центр новых пациентов по телефону 1.888.761.1967 или заполните эту краткую онлайн-форму.
Когда раньше можно проходить тест на беременность во время ЭКО?
После переноса эмбриона ЭКО начинается мучительное ожидание обнадеживающего BFP (большой жирноположительный результат теста на беременность). Это руководство расскажет вам обо всем, что вам нужно знать о тестировании на беременность во время ЭКО.От компании Halle Tecco
После переноса 5-дневного эмбриона требуется несколько дней, чтобы эмбрион прижался к слизистой оболочке эндометрия и прикрепился к ней.Когда это происходит, организм женщины начинает вырабатывать гормон беременности (ХГЧ) из клеток развивающейся плаценты.
Домашний анализ мочи : В зависимости от того, когда происходит имплантация, беременность может быть обнаружена в некоторых домашних тестах на беременность на ранних сроках уже через пять дней после переноса 5-дневного эмбриона. Чтобы выявить беременность как можно раньше, вам нужно использовать высокочувствительный тест, такой как тест на беременность Natalist, который может определять гормон беременности с пороговым значением 10 мМЕ / мл.
Однако некоторые женщины не видят положительного результата домашнего теста в течение семи или более дней после перевода. Если вы хотите провести тест на беременность дома после переноса эмбриона и назначить анализ крови на 10-й день, я лично рекомендую проводить тестирование утром каждый день, начиная с шести дней после переноса. А если вы начинаете чувствовать ранние признаки утреннего недомогания или тошноты, вы можете попробовать наш травяной чай во время беременности.
Анализ крови : Одно исследование 369 пациенток, перенесших ЭКО, показало, что ранний анализ крови на беременность через пять-шесть дней после переноса очень предсказывал успешных беременностей при переносе как свежих, так и замороженных эмбрионов.В ходе исследования было изучено 160 положительных и 84 отрицательных теста на беременность, измеренных через пять-шесть дней после перевода. Из положительных тестов 73,9% имели живорождение и 16,2% имели биохимическую потерю (ранний выкидыш). Из отрицательных тестов 20% были положительными с девятого по одиннадцатый день, но 82,4% из них были биохимическими потерями и только 3,6% имели живорождение.
✨ На этой неделе получите скидку только 10% на высокочувствительные тесты на беременность, используйте код 2YMCXBS25N3M ⟶
Некоторые клиники просят вас дождаться анализа крови на беременность (β-ХГЧ или «бета»), чтобы проверить на беременность, вместо того, чтобы проходить тест на беременность дома.Лично я никогда не мог дождаться двух недель и сдавал домашние тесты раньше, через пять или шесть дней после перевода.
Плюс прохождения теста дома в том, что вы можете получить ответ раньше.
Риски прохождения домашнего теста:
- Ложные срабатывания : Если ваши лекарства содержат ХГЧ, возможно, тест просто определяет уровень гормонов от лечения бесплодия. Если вы не знаете, включены ли в ваши лекарства ХГЧ, спросите в своей клинике.
- Ложноотрицательные результаты : Если сделать это слишком рано, в моче может быть недостаточно гормона ХГЧ для получения положительного результата. По мере того, как беременность прогрессирует и в организме присутствует больше ХГЧ, вероятность ложноотрицательного результата снижается.
- Ошибка пользователя : при неправильном проведении домашний тест на беременность может дать неверный результат.
- Химическая беременность : Поскольку беременность ранняя, беременность может быть биохимической (выкидыш на ранней стадии).
Имейте в виду, что если вы сделаете тест дома и получите отрицательный результат, есть вероятность, что вы беременны, поэтому не прекращайте прием лекарств! Анализ крови на беременность в вашей клинике даст вам официальное подтверждение.
Узнайте больше о ваших шансах на беременность от ЭКО.
Наш домашний тест на беременность может определить гормон ХГЧ с порогом 10 мМЕ / мл. Женщины использовали его для выявления беременности уже через три-пять дней после переноса эмбриона.Поскольку на ранних сроках беременности уровень ХГЧ быстро повышается, положительный результат будет темнеть с каждым днем, когда вы тестируете. Чем ближе вы к дате начала бета-ХГЧ, тем надежнее будут результаты теста на беременность на ранних сроках.
Бета ХГЧ — это гормон, вырабатываемый плацентой во время беременности и обнаруживаемый в крови. Бета-тест ХГЧ — это анализ крови, используемый для диагностики беременности. Бета-ХГЧ отличается от домашнего теста:
- В то время как домашний тест на беременность показывает только положительный или отрицательный результат, тест на бета-ХГЧ позволяет определить количественный уровень ХГЧ в крови.
- Концентрации ХГЧ в моче составляют примерно половину или менее половины соответствующих концентраций ХГЧ в сыворотке. Это означает, что в моче должно быть вдвое больше ХГЧ, чем покажет анализ крови.
В зависимости от учреждения, уровень ХГЧ менее 5 мМЕ / мл считается отрицательным для беременности, а уровень выше 25 мМЕ / мл считается положительным для беременности. Уровень ХГЧ от шести до 24 мМЕ / мл считается серой зоной, и вам, вероятно, придется повторно проверить, повышается ли ваш уровень, чтобы подтвердить беременность.
Уровень бета-ХГЧ важен для проверки роста эмбриона и высок прогнозирующий живорождения. Одно исследование 177 циклов ЭКО в 2018 г. показало, что при беременности с концентрацией бета-ХГЧ ниже 85 мМЕ / мл на 13-й день риск потери в первом триместре составляет 89%, а бета-ХГЧ с концентрацией более 386 мЕ / мл — только 9. % шанс.
Подробнее об основах ЭКО здесь.
Халле Текко — основательница Natalist и воин бесплодия.Ее опыт борьбы с беременностью (который включает в себя несколько раундов ЭКО) вдохновил ее на создание Наталиста и помощь другим женщинам в их путешествии. Подпишитесь на ее информационный бюллетень ЭКО здесь 💌
Беременность и пересадка | Национальный фонд почек
Фертильность (способность иметь ребенка) имеет тенденцию повышаться как у мужчин, так и у женщин после трансплантации. Вы думаете о беременности? Если да, вам следует заранее обсудить это со своей бригадой по трансплантации и другими поставщиками медицинских услуг.Есть много вещей, которые следует учитывать. Вы и ваш лечащий врач должны очень внимательно их все обсудить.
Вот несколько кратких ответов на некоторые общие вопросы о заболеваниях почек и беременности.
Может ли женщина, перенесшая пересадку почки, иметь ребенка?
Да. Если вам сделали пересадку почки, у вас, скорее всего, будут регулярные менструации и хорошее общее состояние здоровья. Поэтому забеременеть и родить ребенка возможно. Но не следует беременеть в течение как минимум одного года после трансплантации, даже при стабильной функции почек.Некоторые лекарства, которые вы принимаете после трансплантации почки, могут вызвать проблемы у развивающегося ребенка. В некоторых случаях беременность может быть не рекомендована, потому что существует высокий риск для вас или ребенка. Еще одна причина — есть риск потерять трансплантат.
Поговорите со своим врачом, если вам сделали трансплантацию и вы думаете о беременности. Вашему врачу может потребоваться изменить лекарства, чтобы вы могли безопасно забеременеть. Очень важно использовать противозачаточные средства до тех пор, пока вы и ваш лечащий врач не согласитесь, что для вас безопасно забеременеть.
Как лекарства, принимаемые пациентами после трансплантации, могут повлиять на будущего ребенка?
Многие лекарства против отторжения в целом безопасны для беременной женщины и ее ребенка. Однако есть некоторые типы, которые могут повлиять на беременность и ребенка . Этих типов следует избегать во время беременности и прекратить по крайней мере за шесть недель (или более) до беременности. Ваш врач, скорее всего, будет наблюдать за вами после того, как вы прекратили, и сообщит, когда можно попытаться забеременеть.
Если вам сделали пересадку почки и вы планируете беременность, вам следует тщательно обсудить это со своей бригадой по трансплантации и вашим лечащим врачом.Ваш врач может попросить вас перейти на другое лекарство от отторжения.
Может ли мужчина, находящийся на диализе или перенесший трансплантацию почки, стать отцом ребенка?
Да. Мужчины, находящиеся на диализе или перенесшие трансплантацию почки, могут иметь детей. Если вы безуспешно пытались зачать ребенка в течение года или более, поговорите со своим врачом. Может быть полезна обычная проверка фертильности. Некоторые лекарства, которые используются после трансплантации, могут снизить способность мужчины иметь детей. Если вам сделали трансплантацию и вы хотите стать отцом ребенка, поговорите со своим врачом о своих медикаментах.
Какой вид контроля над рождаемостью рекомендуется пациентам после трансплантации?
Пациентам с трансплантатом, ведущим половую жизнь и не перенесшим менопаузу, следует использовать противозачаточные средства для предотвращения беременности. Ваш лечащий врач может порекомендовать тип контрацепции, который следует использовать. Многим женщинам с высоким кровяным давлением не следует использовать «таблетки» (оральные контрацептивы), поскольку этот тип лекарств может повышать кровяное давление и увеличивать вероятность образования тромбов. Диафрагма, губка и презерватив обычно являются приемлемыми средствами контроля рождаемости, особенно при использовании со спермицидными кремами, пенками или желе.Также возможна установка более новой ВМС.
Почему вам следует избегать домашних тестов на беременность после ЭКО
Если вы хотите пройти экстракорпоральное оплодотворение (ЭКО) для лечения мужского и женского бесплодия, вы можете задаться вопросом, когда вы узнаете, было ли лечение успешным. Это заставляет многих пациенток с ЭКО покупать домашние тесты на беременность после переноса эмбрионов, чтобы узнать, беременны ли они. Тем не менее, доктор Джанель Дорсетт снова и снова напоминает пациентам, что домашние тесты на беременность после ЭКО — плохая идея.
Команда нашего центра репродуктивной медицины Lubbock, TX хотела бы рассмотреть, когда беременность определяется после ЭКО и почему тест на беременность в офисе более точен, чем тесты на беременность в домашних условиях.Мы сможем более подробно обсудить эти вопросы, когда вы посетите Центр репродуктивной медицины.
Когда я узнаю, что беременна после ЭКО?
Для большинства пациенток врач-репродуктолог сможет подтвердить беременность примерно через 12–14 дней после переноса эмбриона.
Почему это занимает так много времени?
После переноса эмбриона необходимо, чтобы эмбрион прикрепился к слизистой оболочке матки для развития. После прикрепления эмбрион либо остается там и превращается в плод, либо теряется, и беременность становится нежизнеспособной.
Анализы крови для подтверждения беременности
Чтобы подтвердить беременность, пациенты вернутся в нашу клинику по лечению бесплодия в Лаббоке после лабораторного анализа крови. Анализ крови позволит определить уровень хорионического гонадотропина человека (ХГЧ) в крови пациента. ХГЧ известен как «гормон беременности», и его присутствие примерно через две недели после имплантации является признаком жизнеспособности беременности.
Беременность следует подтверждать только с помощью этого профессионального анализа крови, а не с помощью теста на беременность в домашних условиях, который пациенты могут приобрести без рецепта в местной аптеке.
Что происходит, когда я использую тест на беременность в домашних условиях после ЭКО?
Использование домашнего теста на беременность после ЭКО может привести к ложноположительным или ложноотрицательным результатам. Эти неточные результаты могут вызвать у пациенток чувство приподнятого настроения или недовольства при проведении официального теста на беременность в нашем офисе.
Вместо того, чтобы использовать домашний тест на беременность после ЭКО, лучше подождать, пока официальный тест будет проведен в нашей клинике.
Неточные домашние тесты на беременность?
Они в определенной степени точны, но поскольку они анализируют мочу пациента, а не кровь, результаты могут сильно отличаться от реальности.
Поскольку в процессе ЭКО используются препараты для лечения бесплодия, в организме пациента может присутствовать остаточный ХГЧ, который не имеет ничего общего с беременностью. Это может привести к ложному положительному результату домашнего теста на беременность. Если домашний тест проводится ближе к 14 дню, это может привести к ложноотрицательному результату, поскольку ХГЧ может быть не в моче пациента, а скорее в его кровотоке.
Что делать в ожидании официального теста на беременность
Ожидание официального анализа крови может быть трудным, особенно из-за беспокойства об успехе или неудаче цикла ЭКО.Мы рекомендуем нашим пациентам с ЭКО в Лаббоке максимально расслабиться. Найдите здоровые способы избавиться от стресса и расслабьтесь. В течение этого 14-дневного периода рекомендуются легкие упражнения и здоровое питание. Оба могут помочь вам уменьшить беспокойство, а также могут иметь потенциальную пользу для успеха ЭКО.
Узнать больше об ЭКО
Чтобы узнать больше об ЭКО и о том, как оно может помочь вам в вашей попытке завести ребенка, обязательно обратитесь к опытному специалисту по репродуктивной системе и врачу по ЭКО.С нами в Центре репродуктивной медицины можно связаться по телефону (806) 788-1212.
Связанные с этим
Проблемы и подводные камни пренатального скрининга беременных с участием реципиентов аллогенной трансплантации стволовых клеток
Сингхал С., Паулс Р., Треливен Дж., Хортон С., Суонсбери Дж. Дж., Мехта Дж. Только мелфалан перед аллогенной трансплантацией костного мозга от HLA-идентичных братьев и сестер при гематологических злокачественных новообразованиях: аллоэн-трансплантат с потенциальным сохранением фертильности у женщин. Трансплантат костного мозга 1996; 18 : 1049–1055.
CAS PubMed Google Scholar
Картер А., Робисон Л.Л., Франциско Л., Смит Д., Грант М., Бейкер К.С. и др. . Распространенность зачатий и исходов беременности после трансплантации гемопоэтических клеток: отчет исследования выживших после трансплантации костного мозга. Пересадка костного мозга 2006; 37 : 1023–1029.
CAS Статья Google Scholar
Salooja N, Szydlo RM, Socie G, Rio B, Chatterjee R, Ljungman P et al .Исходы беременности после трансплантации периферической крови или костного мозга: ретроспективное исследование. Lancet 2001; 358 : 271–276.
CAS Статья Google Scholar
Арменти В.Т., Радомски Ю.С., Мориц М.Дж., Филипс Л.З., МакГрори СН, Кошиа Л.А. Отчет Национального регистра трансплантационной беременности (NTPR): исходы беременности после трансплантации. Clin Transpl 2000; 1 : 123–134.
Google Scholar
Кост К., Лэндри Д. Д., Дарроч Дж. Э. Влияние статуса планирования беременности на исходы родов и уход за младенцами. Fam Plann Perspect 1998; 30 : 223–230.
CAS Статья Google Scholar
Мейров Д. Репродуктивная постхимиотерапия у молодых онкологических больных. Mol Cell Endocrinol 2000; 169 : 123–131.
CAS Статья Google Scholar
Чанг К., Ирани Дж., Колено Г., Эфимов Б., Бласко Л., Патрицио П. Криоконсервация спермы для больных раком мужчин: эпидемиологический анализ в Университете Пенсильвании. Eur J Obstet Gynecol Reprod Biol 2004; 113 : S7 – S11.
Артикул Google Scholar
Porcu E, Fabbri R, Damiano G, Fratto R, Giunchi S, Venturoli S.Криоконсервация ооцитов у онкологических больных. Eur J Obstet Gynecol Reprod Biol 2004; 113 : S14 – S16.
Артикул Google Scholar
Демеэстер И., Саймон П., Баксант Ф., Робин В., Фернандес С.А., Центнер Дж. и др. . Функция яичников и спонтанная беременность после комбинированной гетеротопической и ортотопической криоконсервированной трансплантации ткани яичника у пациентки, ранее получавшей трансплантацию костного мозга: отчет о клиническом случае. Hum Reprod 2006; 21 : 2010–2014.
Артикул Google Scholar
Cho SW, Lee SH, Chung MK, Kim HA, Chung HM, Lee YJ et al . Успешная беременность супруга у пациентов мужского пола с тяжелой апластической анемией и хроническим миелогенным лейкозом с использованием сперматозоидов, сохраненных до трансплантации костного мозга, и с использованием процедуры ИКСИ: отчеты о случаях. J Assist Reprod Genet 2004; 21 : 59–61.
Артикул Google Scholar
Sladkevicius P, Saltvedt S, Almstrom H, Kublickas M, Grunewald C, Valentin L. Ультразвуковое обследование на сроке 12–14 недель беременности. Перспективная перекрестная проверка установленных формул датирования беременностей с экстракорпоральным оплодотворением. Ультразвуковой акушерский гинеколь 2005; 26 : 504–511.
CAS Статья Google Scholar
Куреши Н., Фут Д., Уолтерс М.С., Зингер С.Т., Квироло К., Вичинский Е.П.Результаты преимплантационной генетической диагностической терапии в лечении бета-талассемии: ретроспективный анализ. Ann NY Acad Sci 2005; 1054 : 500–503.
Артикул Google Scholar
Нибор П., де Фрис Э. Г., Малдер Н. Х., Слейфер Д. Т., Виллемсе П. Х., Хосперс Г. А. и др. . Долгосрочное гематологическое восстановление после высокодозной химиотерапии с трансплантацией аутологичного костного мозга или трансплантации периферических стволовых клеток у пациентов с солидными опухолями. Трансплантат костного мозга 2001; 27 : 959–966.
CAS Статья Google Scholar
Strasser SI, Kowdley KV, Sale GE, McDonald GB. Перегрузка железом у реципиентов трансплантата костного мозга. Трансплантат костного мозга 1998; 22 : 167–173.
CAS Статья Google Scholar
Торрес А., Санчес Дж., Лакомский Д., Серрано Дж., Альварес М.А., Мартин С. и др. .Оценка приживления гематологических предшественников по параметрам созревания полных ретикулоцитов после трансплантации аутологичных и аллогенных гемопоэтических стволовых клеток. Haematologica 2001; 86 : 24–29.
CAS PubMed Google Scholar
Franchini M, Gandini G, Aprili G. Аллоантитела к эритроцитам не-ABO после трансплантации аллогенных гемопоэтических стволовых клеток. Пересадка костного мозга 2004; 33 : 1169–1172.
CAS Статья Google Scholar
Lapierre V, Kuentz M, Tiberghien P. Аллогенная трансплантация гемопоэтических стволовых клеток периферической крови: рекомендации по иммуногематологической оценке эритроцитов и практике переливания. Societe Francaise de Greffe de Moelle. Пересадка костного мозга 2000; 25 : 507–512.
CAS Статья Google Scholar
Gandini G, Franchini M, Vassanelli A, De Gironcoli M, Ferro I, Bertuzzo D et al .Иммуногематологические аспекты трансплантации костного мозга. Гематология 2002; 7 : 89–93.
CAS Статья Google Scholar
Асфур М, Нарвиос А, Лихтигер Б. Переливание RhD-несовместимых компонентов крови RhD-отрицательным реципиентам трансплантата костного мозга. MedGenMed 2004; 6 : 22.
CAS PubMed PubMed Central Google Scholar
Au WY, Lie AK, Cheng VC.Скрининг VDRL и трансплантация гемопоэтических стволовых клеток. Трансплантат костного мозга 2005; 35 : 1027–1028.
CAS Статья Google Scholar
Ljungman P, Fridell E, Lonnqvist B, Bolme P, Bottiger M, Gahrton G et al . Эффективность и безопасность вакцинации реципиентов трансплантата костного мозга живой аттенуированной вакциной против кори, эпидемического паротита и краснухи. J. Infect Dis 1989; 159 : 610–615.
CAS Статья Google Scholar
Muller I, Brade V, Hagedorn HJ, Straube E, Schorner C, Frosch M et al . Является ли серологическое тестирование надежным инструментом в лабораторной диагностике сифилиса? Мета-анализ восьми опросов внешнего контроля качества, проведенных в рамках программы проверки квалификации серологических исследований на немецкую инфекцию. J Clin Microbiol 2006; 44 : 1335–1341.
Артикул Google Scholar
Au WY, Lie AK, Cheng VC.Трансплантация гемопоэтических клеток-предшественников от донора с неопределенным статусом антител к вирусу иммунодефицита человека. Transfusion 2005; 45 : 819–820.
Артикул Google Scholar
Холтби И., Маккаррон Б. Иммунизация младенцев женщин с положительным результатом скрининга на гепатит B. Commun Dis Public Health 2004; 7 : 258–259.
CAS PubMed Google Scholar
Hui CK, Lie A, Au WY, Leung YH, Ma SY, Cheung WW et al .Долгосрочное катамнестическое исследование пациентов с положительным поверхностным антигеном гепатита В, перенесших трансплантацию аллогенных гемопоэтических стволовых клеток. Кровь 2005; 106 : 464–469. Epub 2005 29 марта.
CAS Статья Google Scholar
Au WY, Lie AK, Liang R, Liu CL, Shek TW, Lau GK. Агрессивная гепатоцеллюлярная карцинома, осложняющая беременность после аутотрансплантации костного мозга по поводу неходжкинской лимфомы. Пересадка костного мозга 2002; 29 : 177–179.
CAS Статья Google Scholar
Стожилкович-Микич Т., Манн К., Дочерти З., Маки Огилви К. Контаминация материнскими клетками пренатальных образцов оценивается с помощью генотипирования QF-PCR. Prenat Diagn 2005; 25 : 79–83.
Артикул Google Scholar
Тестирование на беременность после переноса эмбриона ЭКО
Хотя все пациенты ЭКО понимают, что не каждый цикл ЭКО приводит к успеху, в глубине души каждая пациентка хочет забеременеть в каждом цикле.После нескольких месяцев или лет проблем с беременностью две недели после переноса эмбриона могут показаться вечностью и могут быть очень нервными.
Я беременна или нет? Были имплантированы эмбрионы или нет?
Ожидание может быть даже хуже, чем боль от инъекции ЭКО!
Большинство пациенток хотели бы пройти тест, который позволил бы им сразу узнать, беременны ли они. Но тестирование на беременность после переноса эмбриона на самом деле не работает.Чтобы понять, почему пациенткам (и их врачам) все еще приходится терпеть двухнедельное ожидание, чтобы узнать результат цикла ЭКО, давайте посмотрим на биологическую основу тестов на беременность и на то, как они работают.
Что мы измеряем в тестах на беременность
Тест на беременность измеряет количество бета-ХГЧ (хорионический гонадотропин человека) в вашем организме. ХГЧ — это гормон, который вырабатывается клетками трофэктодермы эмбриона. В заметных количествах он вырабатывается только после имплантации эмбриона.Поскольку имплантация происходит через 3-8 дней после переноса эмбриона (в зависимости от того, был ли у вас перенос на третий день или перенос бластоцисты), это означает, что ХГЧ, продуцируемый вашим эмбрионом, будет впервые обнаружен в вашем кровотоке только по истечении этого времени.
По мере того, как беременность прогрессирует, количество ХГЧ в вашем организме будет увеличиваться. Например, через 10 дней после овуляции (DPO) у средней женщины показатель ХГЧ составляет около 25 мМЕ. Это количество удваивается до 50 мМЕ через 12 дней после овуляции, а затем снова удваивается до 100 мМЕ примерно через две недели после овуляции.У каждой женщины свое тело, и уровни ХГЧ сильно различаются от женщины к женщине!
Домашние тесты и тесты крови
Домашние тесты на беременность измеряют уровень ХГЧ в моче. Различные тесты на беременность имеют разный уровень чувствительности, что означает, что если вы используете домашний тест на беременность, чувствительный к 100 мМЕ, он не скажет вам, что вы беременны, если ваш уровень ХГЧ составляет всего 75 мМЕ. Эти тесты не могут измерить уровень ниже 25, поэтому они не становятся точными в течение нескольких дней после имплантации эмбриона.
Отрицательный результат до этого не имеет смысла, так как не будет достаточно высокого уровня ХГЧ для определения, даже если вы беременны. Если ваш тест отрицательный, вам следует повторить тест через 2 дня. Вот почему слишком раннее прохождение теста на беременность может привести к неточным результатам. Я знаю, что тяжело ждать лишних дней, и, возможно, вы захотите попробовать гораздо раньше. Это нормально, но не думайте, что отрицательный результат означает, что вы не беременны.
Вот почему анализы крови на ХГЧ намного лучше, чем анализы мочи.Они не только более надежны, точны и чувствительны; они также дают врачу номер, который он может измерить и контролировать.
Почему важно время проведения теста на беременность
Если анализы крови такие чувствительные, то почему бы не сделать анализ крови на ХГЧ через 1 неделю после переноса эмбриона? К сожалению, делать анализ крови на ХГЧ так скоро нет смысла. Это связано с тем, что в вашем организме все еще остается некоторое количество ХГЧ в результате триггерного укола ХГЧ (прегнил или Овидрел), который вам дал врач, чтобы вызвать овуляцию за 36 часов до сбора яйцеклеток.
Если вы сделаете тест слишком рано, тест всегда будет положительным, так как этот ХГЧ обнаружится в тесте и породит ложные надежды! Именно поэтому врачу необходимо повторить анализ крови на ХГЧ через 48-72 часа.