признаки и симптомы, как определить на ранних сроках / Mama66.ru
Внематочная беременность – это беременность, при которой плодное яйцо прикрепляется не в полости матки, а в маточной трубе, яичнике или других местах. Это состояние крайне опасно и угрожает жизни женщины.


Наличие внематочной беременности важно определить на раннем сроке, промедление в этой ситуации недопустимо.
Что значит внематочная беременность?
Внематочная или эктопическая беременность формируются не в полости матки, а в другом, не предназначенном для вынашивания ребенка, месте.
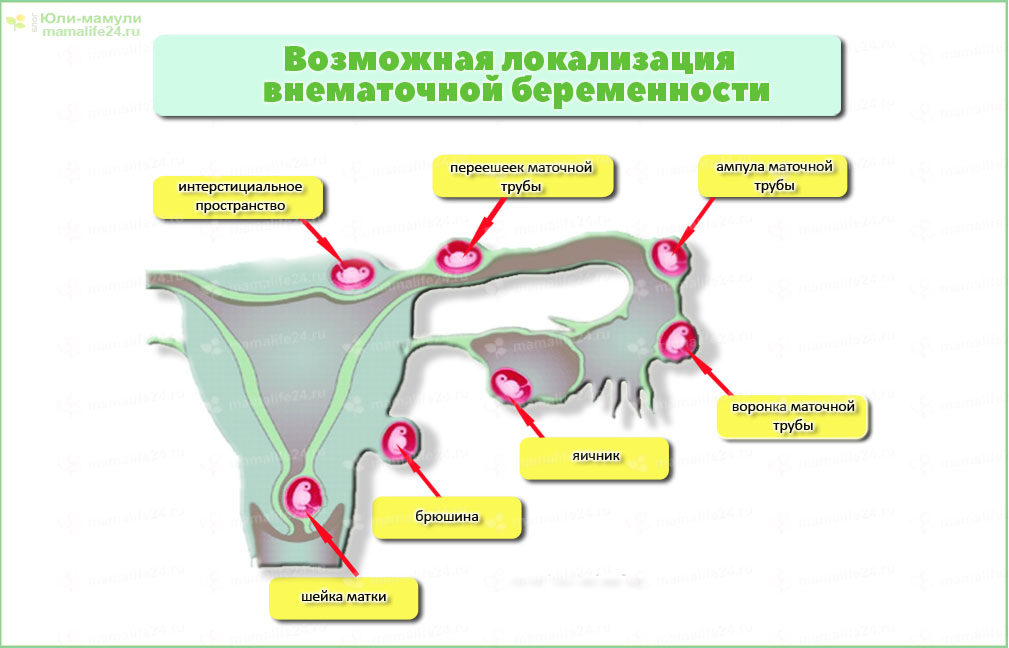
Чаще всего таким местом является маточная труба, также плодное яйцо может закрепиться в яичнике, шейке матки или органах брюшной полости.
Это происходит оттого, что оплодотворенная яйцеклетка по тем или иным причинам не может достигнуть полости матки или оплодотворение произошло не там, где нужно.
Виды внематочной беременности
Внематочная беременность различается по месту локализации – прикрепления плодного яйца.
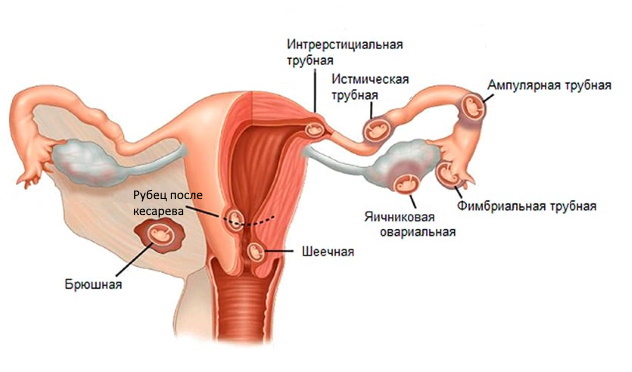

Яичниковая внематочная беременность
Наступает, если сперматозоид попал в яичник и оплодотворил еще не вышедшую оттуда яйцеклетку, либо оплодотворенная яйцеклетка прикрепляется к поверхности яичника.
Вероятность такой беременности менее 1 %. Она может продолжаться довольно долго и закончиться разрывом яичника со всеми вытекающими отсюда последствиями.
Шеечная аномальная беременность
Обусловлена прикреплением плодного яйца в шейке матки или области перешейка. Так как ткани в этом месте содержат большое количество кровеносных сосудов и узлов, шеечная беременность чревата большой кровопотерей.
Исход зависит от срока обнаружения. Иногда, чтобы спасти жизнь женщине, приходится удалять матку.
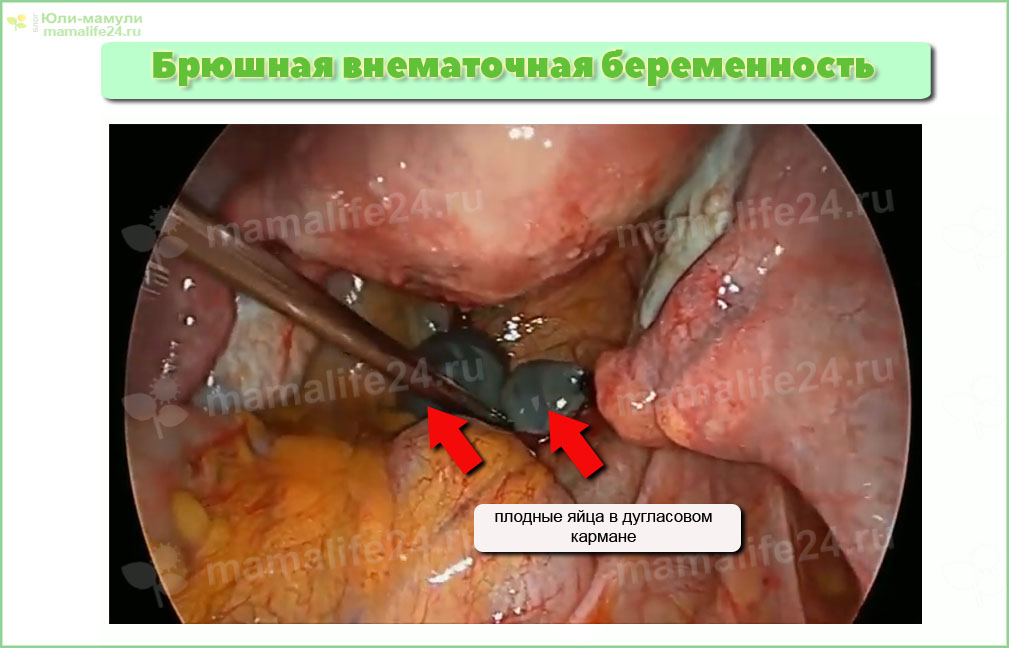
Брюшная беременность
Может появиться в двух случаях: первичный выход в брюшную полость яйцеклетки после оплодотворения, или же вторичное попадание туда плодного яйца после трубного аборта (см. ниже). Если брюшная внематочная беременность прогрессирует, то внутренние органы, находящиеся «по соседству» с ней травмируются, ткани разрушаются.
Однако известны реальные случаи, когда женщинам удавалось выносить жизнеспособного ребенка, появившегося на свет путем очень сложных и опасных операций оперативного родоразрешения.
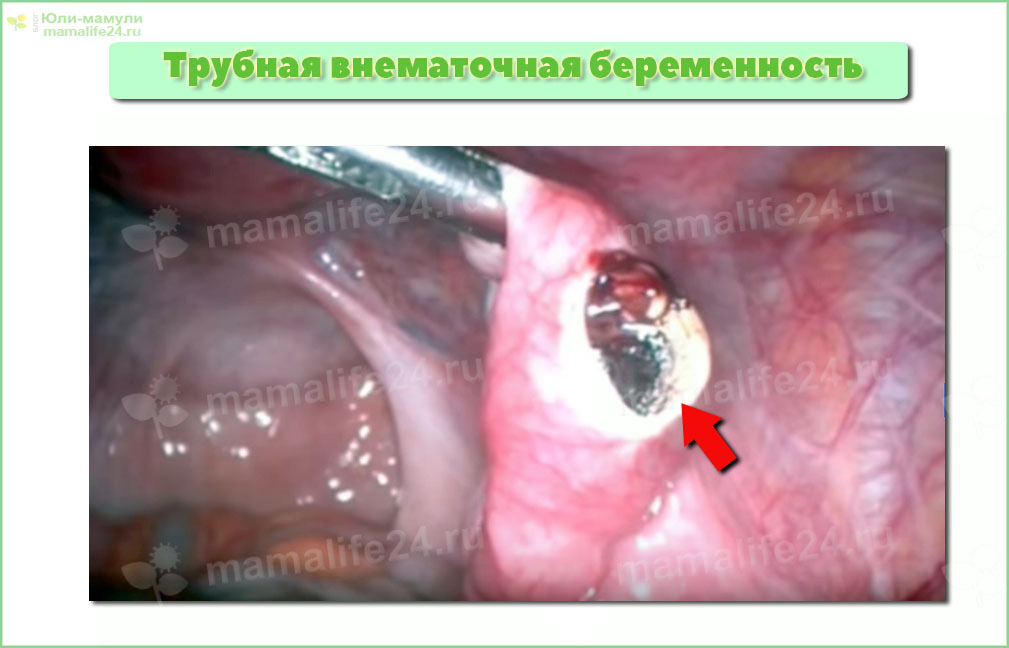
Трубная внематочная беременность
Доля трубной из всех прочих видов внематочной беременности составляет примерно 98%, поэтому о ней мы поговорим подробнее.
Внематочная беременность возникает в результате того, что оплодотворенная яйцеклетка не добирается до матки, а прикрепляется вне ее полости. Обычно это происходит из-за нарушения перистальтики маточной трубы: слабые сокращения мышечных тканей не успевают «протолкнуть» оплодотворенную яйцеклетку в матку.
При условии, что прогрессирующая внематочная беременности не выявлена вовремя, ее течение может развиваться по двум вариантам:
- Разрыв маточной трубы и внутреннее кровоизлияние. Женщина чувствует резкую, очень сильную боль, вплоть до обморока. При наличии внутреннего кровотечения характеры такие симптомы как сильная слабость, пониженное давление, тошнота, рвота, бледность. В этом случае пострадавшую необходимо срочно доставить в больницу. От того, насколько быстро это будет сделано, зависит ее жизнь. Ни в коем случае нельзя пытаться справиться с проблемой своими силами, таким образом можно только потерять драгоценное время.
- Трубный аборт или трубный выкидыш при внематочной беременности. Суть данного явления в том, что плодное яйцо, самопроизвольно отслоившись от тканей трубы, перемещается в брюшную полость вместе с кровью. Как вы понимаете, это также представляет опасность для здоровья и жизни женщины.
Проявляется трубный выкидыш слабостью, тошнотой, не ярко выраженными болями, бледностью и кровянистыми выделениями из влагалища. Иногда симптомы настолько неясны или слабо выражены, что женщины долгое время и не догадываются о том, что произошло.


Кроме нескольких исключительных случаев, такие беременности не имеет шансов на нормальное развитие, потому что ни маточная труба, ни полость живота, ни яичники не приспособлены для вынашивания плода.
Внематочная беременность представляет прямую угрозу здоровью и жизни матери – ткани, к которым может прикрепиться плодное яйцо, нерастяжимы и, когда плод достигнет определенного размера, произойдет разрыв с кровоизлиянием во внутренние органы.
В связи с тем, что риски очень велики, каждой женщине необходимо знать основные симптомы внематочной беременности, чтобы своевременно принять меры в случае ее возникновения.
Кроме того, если определить внематочную беременность на ранних сроках не удалось и произошел разрыв тканей маточной трубы — ее придется удалить. Помните, чем раньше удастся определить у женщины внематочную беременность, тем больше шансов у нее легко забеременеть снова.
Симптомы и признаки внематочной беременности на ранних сроках
Внематочной беременности, прежде всего сопутствуют признаки, характерные для нормальной, а именно:
Как определить внематочную беременность?
Определить, что плодное яйцо прикрепилось в неположенном месте, помогут следующие специфические симптомы внематочной беременности:
- Трубная внематочная беременность проявляется болями с левой или правой стороны, в зависимости от того, где произошла имплантация оплодотворенной яйцеклетки. Если она закрепилась в широкой ампульной части, то симптом появляется на 8 неделе, если в узкой (в перешейке) – то на 5-6. Боль усиливается во время ходьбы, поворотов туловища, резких движений.
- Яичниковая внематочная беременность долгое время не проявляется никакими патологическими симптомами. Это объясняется тем, что фолликул может растягиваться под размеры эмбриона. Но когда достигнут предел эластичности, появляется сильная точечная боль внизу живота, постепенно она распространяется на поясницу и область толстого кишечника. Дефекация становится болезненной. Приступ длится от нескольких минут до часов и сопровождается головокружением, предобморочным состоянием.
- Шеечная и шеечно-перешеечная внематочная беременность протекает без болей. На первый план выходят кровянистые выделения — от мажущих до обильных, профузных, представляющих угрозу для жизни. Из-за увеличения размеров шейки матки развиваются нарушения мочеиспускания (например, частые позывы).
- Внематочная беременность в брюшной полости на ранних сроках имеет симптомы, ни чем не отличающиеся от таковых при обычной. Но по мере увеличения эмбриона появляются нарушения функций желудочно-кишечного тракта (запор, диарея, тошнота, рвота), признаки «острого живота» (резкая боль, вздутие, обморок).
Повышается ли базальная температура при внематочной беременности?
Базальная температура изменяется с той же тенденцией, которая характерна правильному течению беременности, то есть повышается в среднем до 37,3 С (у каждой женщины этот показатель индивидуален).
Если вы регулярно ведете график температуры в течение как минимум 5_ти циклов, то для вас не будет проблемой определить повышение температуры, вызванное выработкой прогестерона, уже в первые дни после зачатия.
Определяется ли внематочная беременность тестом?
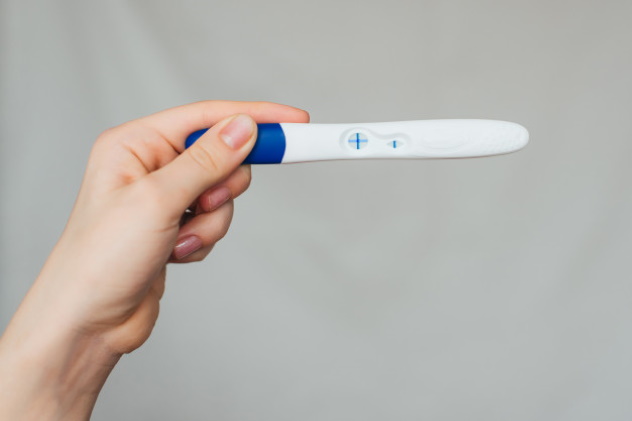

Да, тест в этом случае показывает положительный результат, так как оболочка плодного яйца при развитии выделяет хорионический гонадотропин человека, более известный как ХГЧ, наличие которого в моче и идентифицирует тест.
Уровень ХГЧ при внематочной беременности растет, но обычно это происходит медленнее, чем при нормальном течении. Увидеть, насколько велика разница в значениях ХГЧ при стандартном и эктопическом развитии зародыша, можно в таблице.
| День гестации | Внематочная беременность, мЕд/мл | Норма ХГЧ, мЕд/мл |
| 10–12 | <120 | <500 |
| 13–15 | 200–1030 | 1000–4500 |
| 17–22 | 3800–5600 | 4600–10000 |
| 23–29 | 8650–16700 | 10100–29600 |
| 30–35 | 9000–50000 | 30000–90900 |
Читайте также:
Как проявляется внематочная беременность на УЗИ
Если вы были достаточно внимательно и вовремя обратились к специалисту, то на абдоминальном УЗИ на сроке 6-7 недель, а с помощью трансвагинального датчика уже с 4,5–5 недели, внематочную беременность можно определить по характерным признакам:
- размер матки меньше нормы, соответствующей сроку беременности;
- имеется жидкость в позадиматочном пространстве;
- при наличии других признаков беременности плодное яйцо не просматривается в полости матки, но просматривается уплотнение в том месте маточной труби или другого органа, где оно прикрепилось.
Наибольшую ценность УЗИ приобретает в сочетании с тестом на ХГЧ. Такая комплексная диагностика на ранних сроках помогает правильнее трактовать результаты ультразвукового исследования и сопоставлять их с течением внематочной беременности. Какое сочетание признаков указывает на развитие патологии?
При абдоминальном исследовании:
- если ХГЧ < 6 000 МЕ/литр и эмбрион просматривается в полости матки — возможен ранний выкидыш;
- если ХГЧ > 6 500 МЕ/литр и зародыша в матке нет — вероятна внематочная беременность.
При влагалищном исследовании:
- ХГЧ < 1 500 МЕ/литр и наличие плодного яйца в матке указывают на опасность самопроизвольного аборта;
- ХГЧ > 2 000 МЕ/литр при отсутствии эмбриона в матке свидетельствует о внематочной беременности.
Взятие пункции через задний свод влагалища
Еще один способ диагностики внематочной беременности. Через задний свод влагалища вводится игла для взятия пробы жидкости из маточного углубления. Если в ней обнаруживается кровь, это указывает на наличие внематочной беременности.
Однако этот способ не считается 100% достоверным и является довольно болезненным.
Причины внематочной беременности и группы риска
Рассмотрим подробнее, какие конкретно факторы могут способствовать возникновению внематочной беременности:
- Закупорка фаллопиевой трубы. Чаще всего причиной закупорки являются рубцы, например, после перенесенного хирургического вмешательства.
- Перенесенные половые инфекции.
- Хронический сальпингит (воспаление маточных труб) – возникает путем переноса инфекции из самой матки при заболеваниях, передающихся половым путем, или же из влагалища в случаях нарушения его микрофлоры.
- Наличие новообразований на придатках и теле матки.
- Использование внутриматочной контрацепции (спираль) и воспалительные процессы на этом фоне.
- Перенесенные ранее внематочные беременности (вероятность повторной патологии составляет примерено 10%).
- Эндометриоз, воспаление аппендицита, не устраненные инфекционные осложнения и прочие последствия аборта или родов и другие причины спаечных процессов.
- Нарушение гормонального фона.
- Анатомические особенности маточных труб, препятствующие продвижению по ним яйцеклетки.
- Искусственное оплодотворение. Согласно статистическим данным, внематочная беременность после ЭКО развивается примерно в 3% случаев. Почему так происходит, ведь эмбрион подсаживается сразу в матку? Дело в том, что открытое устье трубы и упомянутая уже перестальтика могут сыграть злую шутку и всасывающими движениями втянуть эмбриона, пока он будет свободно перемещаться по полости матки (до 5-6 дней) в поисках подходящего для имплантации места.
В 35-50% случаев установить причину эктопической беременности затруднительно.
Примечательно, что в связи с риском возникновения внематочной беременности после ЭКО, на западе всем женщинам перед процедурой рекомендуют удалить обе маточные трубы.
Что делают при внематочной беременности
Если другие методы диагностики (УЗИ, анализы, пункция и т.д.) не позволили точно определить наличие внематочной беременности, для этой цели осуществляют диагностическую лапароскопию, которая при подтверждении диагноза переходит в «лечебную».
Эта операция проводится под наркозом путем введения инструментов через небольшие точечные надрезы на брюшной стенке.
Лапароскопия на ранних сроках при внематочной беременности
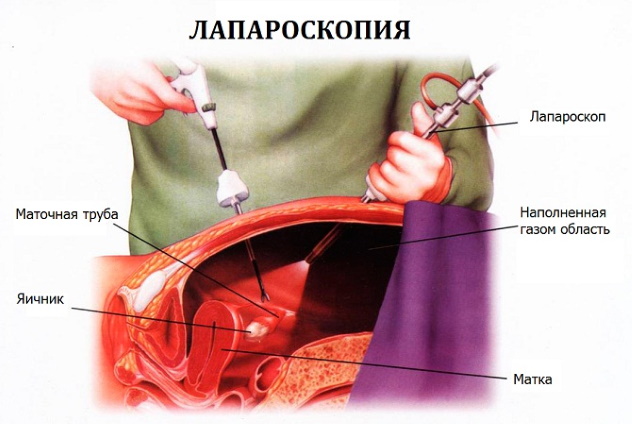

Максимально щадящее хирургическое вмешательство (туботомия), оно позволяет сохранить маточную трубу, к которой прикрепилось плодное яйцо (еще 10 лет назад ее бы полностью удалили) и практически не оставляет постоперационнах следов.
Далее следует реабилитационное лечение с помощью противовоспалительных медикаментов и физиотерапевтических процедур.
Лапаротомия при внематочной беременности
Впрочем, если внематочная беременность определена поздно, то лечение может предполагать лапаротомию – операцию с разрезом брюшной полости и удалением маточной трубы. Также удаление трубы неизбежно, если плодное яйцо «вросло» в нее, и нет возможности удалить его, не повредив ткани трубы.
Однако даже в том случае, если одну маточную трубу пришлось удалить, возможность забеременеть у женщины сохраняется, хотя и попытки могут занять довольно продолжительное время.
Медикаментозное лечение внематочной беременности
Сегодня уже есть препараты, которые назначают при так называемом консервативном лечении внематочной беременности. Используются медикаменты, действие которых направленно на остановку развития плода, т. е. их применение оправданно в том, случае, если плодное яйцо живо и растет.
Однако они далеко не совершенны и часто обеспечивают набор серьезных побочных эффектов (поражения почек и печени, облысение и т. д.), нежели эффективный результат по прерыванию внематочной беременности.
Так что операция все еще остается самым надежным и безпоследственным способом прекращения внематочной беременности, при условии, что беременность выявлена на ранних сроках.
Читайте также:
Забеременеть после внематочной беременности – могут ли возникнуть проблемы?
Прерывание внематочной беременности всегда большой стресс для женщины. Но необходимо настроиться на лучшее и приложить максимум усилий для того, чтобы желанный малыш все-таки появился на свет. В большинстве случаев, женщинам без особых проблем удается снова забеременеет.
Однако следующую беременность после внематочной следует планировать на ранее, чем через полгода. Такая выдержка необходима для того, чтобы ткани полностью реабилитировались, и риск повторной внематочной беременности сократился до минимума.
Необходимо выяснить, что послужило причиной внематочной беременности и постараться полностью нейтрализовать этот фактор.
Читайте также:
Профилактика внематочной беременности
Есть только один способ – тщательно следить за женским здоровьем. Посещать профилактические осмотры, предохранятся во время близости, чтобы исключить риск заражения половыми инфекциями, провести обследование перед зачатием, избегать абортов. Всегда выполняйте указания врача и долечивайте любые болезни, связанные с репродуктивной системой.
Фото: ru.freepik.com, pptxstudfile.net, pdoctor.ru
Полезное видео о внематочной беременности
Список источников:
- Пренатальная диагностика / Беляков И. В., Старикова Т. С. // Москва, 2007.
- Внематочная беременность / Гуриев Т. Д., Сидорова И. С. // Москва, Практическая медицина, 2007.
- Внематочная беременность. 2-е изд. / Стрижаков А. И., Давыдов А. И., Шахламова М. Н., Белоцерковцева Л. Д. // М: Медицина, 2001.
- Особенности клинического течения внематочной беременности / Каушанская Л. В. // Российский вестник акушера-гинеколога. – МедиаСфера, 2008.
- Медицинские и организаторские аспекты диагностики внематочной беременности на догоспитальном этапе / Каушанская Л. В. // Кубанский научный медицинский вестник. 2009 – №7.
Что значит внематочная беременность и чем она опасна
Всем здравствуйте! Сегодня у нас была пациентка, которая около 3 лет использует внутриматочную спираль. Она обратилась по поводу задержки менструации. При осмотре врач заподозрил беременность. После проведения диагностических исследований выяснилось, что женщина действительно беременна, но ни в матке, ни в придатках эмбрион не обнаружен. И наш сегодняшний разговор посвящён тому, что значит внематочная беременность и почему без помощи врача не обойтись.
Внематочной беременностью (ВБ) называют состояние, при котором оплодотворённая яйцеклетка развивается, растёт, превращается в зародыш. Но имплантация и рост зародыша протекает на любом участке, кроме эндометрия матки, то есть вне матки.
Внематочная беременность остается важной причиной материнской смертности во всем мире.
Частота случаев и последствий ВБ:
| Общие данные | Частные случаи | Случаи осложнений |
| 1. По данным Всемирной организации здравоохранения статистика ВБ – 1,5-2% от всех случаев беременности. | Из них 95% составляет трубная локализация. | В России смертность от этой патологии многие годы остаётся главной причиной среди женщин в первом триместре и в 2018 году составила 3,6%. Остальные последствия описаны ниже. |
| 2. С возрастом риски ВБ вырастают, особенно в период от 35 до 44 лет. | У женщин с возрастом накапливаются осложнения воспалительных заболеваний органов малого таза, эндокринные нарушения, спаечные процессы. Поэтому риск трубной беременности становится выше. Реже встречается другая локализация. | Риск летальности выше, чем во время родов в 10 раз, а по сравнению с искусственным прерыванием беременности – в 50 раз. Особенно это касается возрастной группы старше 37 лет, когда организм становится слабее, появляются хронические заболевания. Менее грозные осложнения: бесплодие – как частичное, так и полное. |
| 3. У многих, после однажды случившейся ВБ, диагностируется вторая внематочная беременность (вероятность 25%). | После первой ВБ, особенно осложнённой разрывом трубы и кровотечением, развивается спаечный процесс. Поэтому риск повторной ВБ возрастает. | В менее угрожающих случаях ВБ становится причиной бесплодия у ¾ женщин. Менее утешительный прогноз – женщина может потерять ещё один придаток, что приведёт к трубному бесплодию. Для наступления беременности такой пациентке в будущем потребуются вспомогательные репродуктивные технологии. Грозное осложнение – летальный исход. |
| 4. Внематочная беременность наблюдается при ЭКО в 2-10% случаев. В несколько раз превышает риски по сравнению с женщинами из общего числа. | Увеличен процент не типичной локализации – в культе удалённой маточной трубы, в обеих трубах одновременно, в шейке матки. | У многих после ВБ спайки в полости малого таза сильнее распространяются. В зависимости от локализации, снижаются шансы на успех лечения бесплодия до 0. При запущенных сроках ВБ осложнения могут быть более фатальными, вплоть до гибели женщины. |
Часто, при смазанной симптоматике, женщина не понимает что такое с ней происходит. Даже если она догадывается о беременности, но вовремя не обратилась в женскую консультацию, её ожидают серьёзные последствия.
В медицинском учреждении гинеколог при обследовании ставит диагноз и принимает экстренные меры для спасения здоровья и жизни. Постановка диагноза, при оснащённости клиник современным оборудованием, не представляет сложностей. Но при позднем обращении существует угроза жизни, если произошёл разрыв маточной трубы и имеется массивное внутреннее кровотечение.
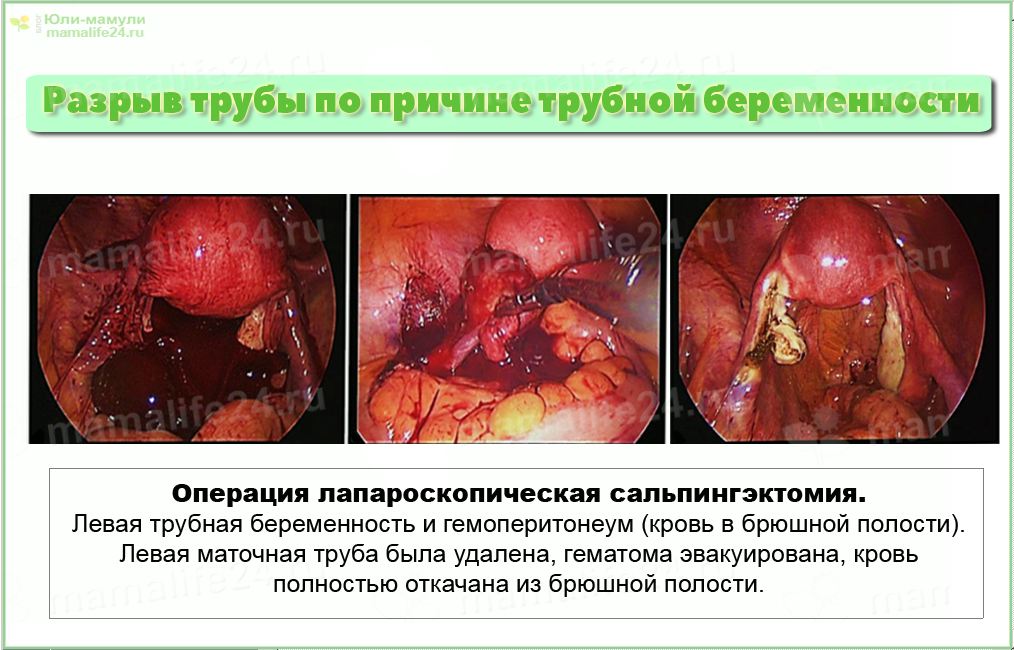
Бывают случаи, когда обнаруживается замершая внематочная беременность. Когда по какой-то причине прерывается развитие зародыша, он погибает, беременность прекращается – «замирает». Это хорошо с точки зрения отпавшей угрозы для жизни женщины.
Но при замершей трубной беременности нарушается проходимость придатка и не исключено повторение ситуации. Поэтому желательно пройти полное обследование и «не бросать» лечение.
Часто женщин интересует до скольки недель может развиваться внематочная беременность прежде, чем возникнет угроза жизни.
Маточные трубы, как и другие места, где локализуется ВБ, имеют маленькие размеры и не способны растягиваться, увеличиваться, как это происходит с беременной маткой.
Поэтому на 7-8 неделе задержки менструации, рост эмбриона вызывает разрыв трубы. Он сопровождается массивным внутренним кровотечением, ведь придатки очень хорошо кровоснабжаются. Что часто приводит к летальному исходу.
Чтобы не рисковать жизнью и избежать потери трубы, каждой женщине важно знать, что делать, как избежать внематочной беременности. Как только происходит задержка, нужно срочно идти к на приём гинекологу.
На УЗИ местоположение зародыша определяют начиная уже с 10-15-дневного срока задержки месячных.
Если развитие беременности происходит в просвете фаллопиевой трубы, то анализ на ХГЧ менее 5000 (в идеале 1400) становится показанием на медикаментозное прерывание.
Взаимосвязь между УЗИ показаниями и ХГЧ уровнем при нормальном течении беременности.
Определяемый вагинальным датчиком объект | Дни после последней менструации | Международные справочные показателиβ-ХГЧ (мМЕ/мл) | Международный стандартβ-ХГЧ (мМЕ/мл) |
| Гестационный мешок | 35 (5-7 дней задержки) | 1400 | 914 |
| Фетальный полюс | 40 (10-12 дней задержки) | +5100 | 3800 |
| Сердцебиение | 47 (более 17 дней задержки) | 17200 | 13200 |
Ещё один лабораторный анализ на прогестерон при внематочной беременности значительно уступает ХГЧ по диагностической ценности. При ВБ уровень прогестерона ниже 5 нг/мл (16 нмоль/л). В норме в сыворотке крови у беременных на ранних сроках это значение выше 25 нг/мл (80 нмоль/л). Но часто эти показатели при ВБ колеблются между нормой и нижним уровнем – от 5 до 25 нг/мл (от 16 до 80 нмоль/л). Но если произошла гибель плода при утробном его развитии, показатели прогестерона также падают.
УЗИ диагностика при первом визите иногда может быть неверно истолкована. Поэтому врач на ранних сроках часто назначает повторное исследование через 7-10 дней, чтобы избежать ошибки. На повторном УЗИ иногда выявляется ВБ.
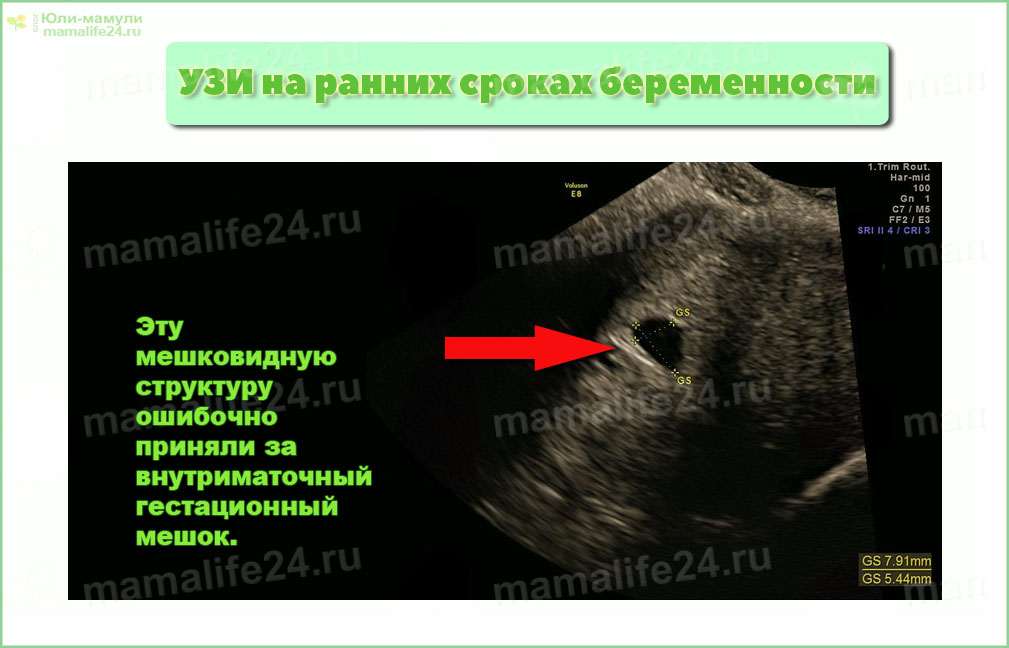 УЗИ на ранних сроках беременности — эту мешковидную структуру ошибочно приняли за внутриматочный гестационный мешок.
УЗИ на ранних сроках беременности — эту мешковидную структуру ошибочно приняли за внутриматочный гестационный мешок.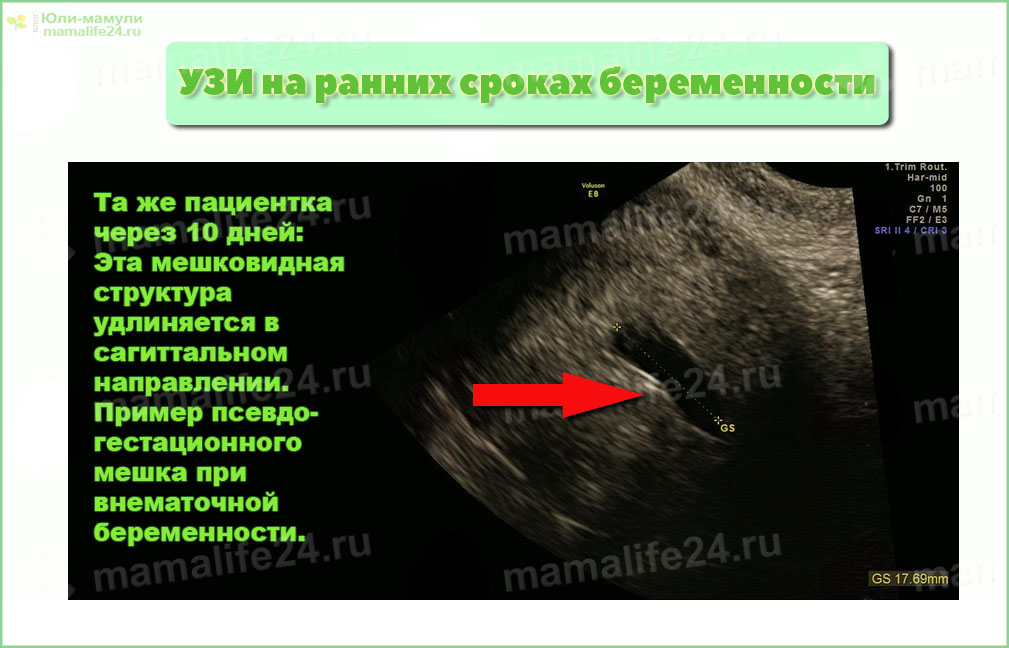 Та же пациентка через 10 дней: Эта мешковидная структура удлиняется в сагиттальном направлении. Еще один пример псевдо-гестационного мешка при внематочной беременности.
Та же пациентка через 10 дней: Эта мешковидная структура удлиняется в сагиттальном направлении. Еще один пример псевдо-гестационного мешка при внематочной беременности.
Главное, что важно знать – не нужно откладывать визит к врачу при задержке или других признаках. Не стоит дожидаться боли внизу живота, которая характеризует максимальный срок внематочной беременности и появляется перед самым разрывом придатка.
Для раннего обращения в женскую консультацию полезно знать как протекает обычная беременность, какие ранние признаки помогут её заподозрить. Важно, что УЗИ при раннем обращении для обычного наблюдения, может обнаружить не только ВБ, но и другие возможные отклонения от нормы.
Классификация
Внематочную беременность принято обозначать по международной классификации болезней. Поэтому здесь я приведу именно её. Различают следующие виды внематочной беременности:
Абдоминальная (брюшная)
Трубная
- Беременность в маточной трубе
- Разрыв (маточной) трубы вследствие беременности
- Трубный аборт
Яичниковая
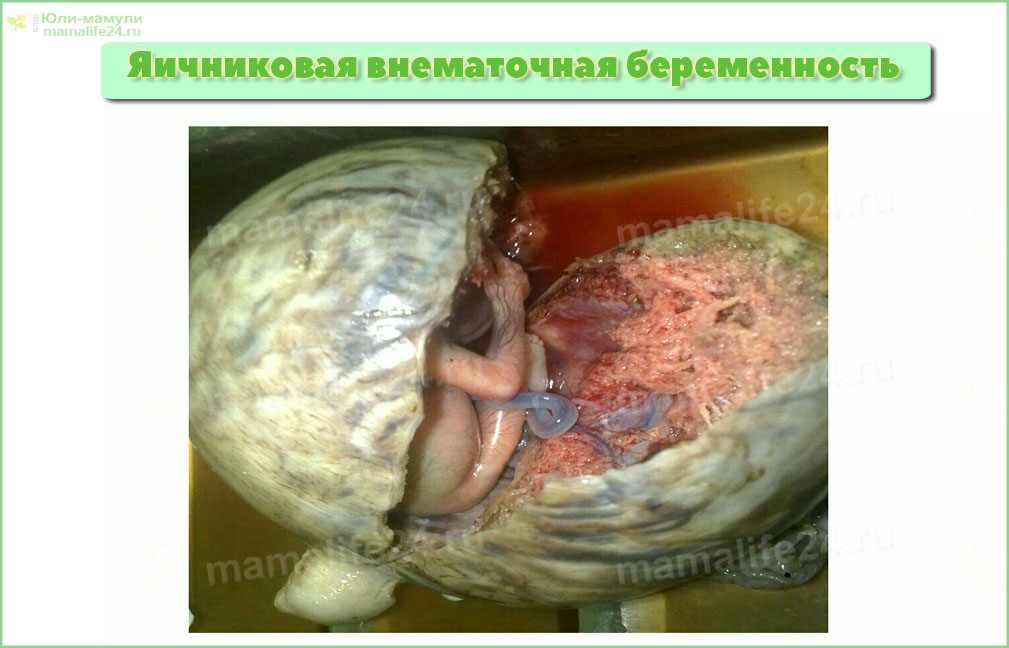
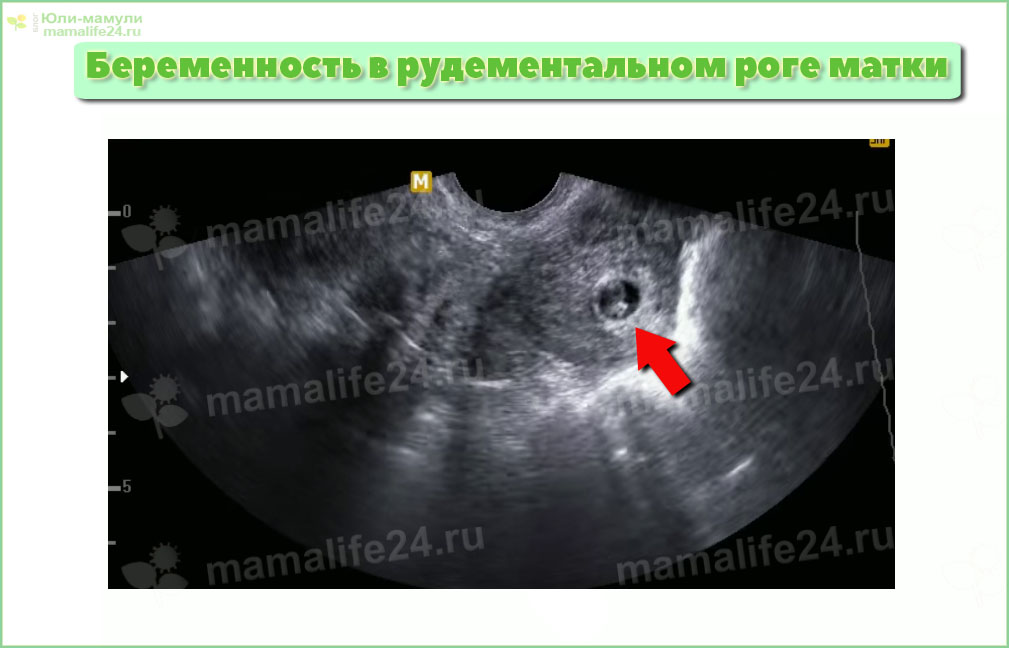
Другие формы
- шеечная

- в роге матки

- интралигаментарная
- стеночная
Внематочная беременность не уточнённая
Интересен тот факт, что брюшная беременность считается нежизнеспособной.
Но в истории есть случаи рождения здоровых детей, которые можно расценить как чудо. Если говорить о том, какие реальные прогнозы у этой патологии, то вероятность летального исхода при развитии и росте плода очень высока. Всё зависит от того, где именно имплантировалась оплодотворённая яйцеклетка.
Если беременность диагностирована в трубе, то говорят о наиболее часто встречающейся локализации эктопии. Поэтому трубная беременность не вызывает особого удивления у пациенток при постановке диагноза. В отличие от сообщения лечащего врача, что у пациентки обнаружена шеечная эктопия или найдена беременность в яичнике…
Женщин больше всего удивляет последнее. Недоумение связанно с тем, что в органе отсутствует полость, где мог бы развиваться эмбрион.
Можно ли родить при внематочной беременности
Многие супружеские пары долгое время лечатся, чтобы у них появился ребенок. Поэтому при любых тяжёлых ситуациях, с наконец возникшей беременностью, перед лечащим врачом всегда стоит вопрос можно ли спасти ребенка.
Хотя и все остальные женщины, даже те у которых есть дети, часто озадачивают врачей подобными вопросами.
Естественно, что при внематочной беременности в шейке матки, яичнике, трубе выносить ребёнка никак не удастся. Произойдёт отслойка зародыша или разрыв органа, что является осложнениями, развитие которых лучше не допускать и начать лечение до их возникновения.
Очень редкие случаи – это из разряда чудес. Таких историй очень мало. Выносить ребенка женщине с внематочной беременностью получается в редких случаях, где шансы крайне низкие. Но иногда чудо все же случается: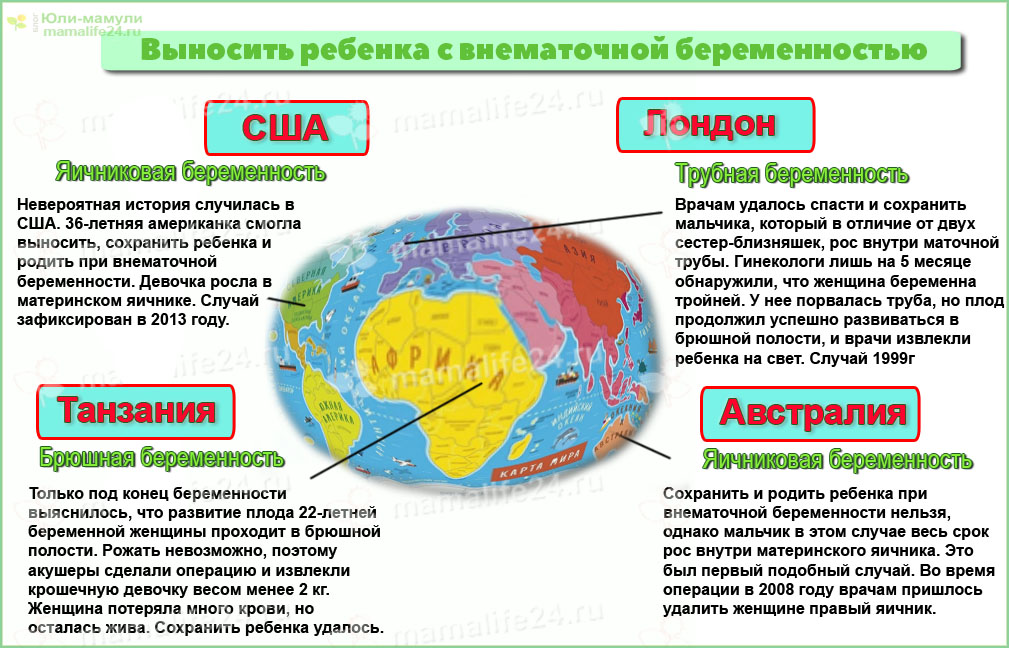
Попытки сохранить плод опасны не только для здоровья женщины, но и для её жизни. Поэтому не стоит даже думать об этом. Есть также единичные случаи благополучного рождения детей с хирургическим родоразрешением при брюшной эктопии. Плацента крепится к печени, наружной стороне матки, брюшине, круглой маточной связке.
Но и здесь опасности, связанные с внезапным возникновением кровотечения или развитием перитонита слишком высоки, чтобы рисковать жизнью матери. Осложнения брюшной беременности по-прежнему очень часты, в сравнении с единичными случайными рождениями детей.
Естественно, что большинство женщин волнует наиболее важный вопрос можно ли забеременеть при внематочной беременности, которая была в прошлом и окончилась разрывом трубы и её удалением вместе с яичником. И здесь каждой из них подробный ответ может дать лишь лечащий врач. Ведь всё зависит от конкретной ситуации, особенностей развития болезни, причин возникновения эктопии.
А если говорить о комбинации ВБ с нормальной маточной беременностью, то при своевременном обнаружении аномалии, врачи успешно устраняют эмбрион, имплантировавшийся за пределами полости матки. Это позволяет женщинам, оказавшимся в подобной ситуации, рожать здоровых детей.
Как прервать
Чтобы не подвергаться катастрофическому кровоизлиянию, предпочтительным методом лечения при внематочной беременности в клинических условиях является операция по удалению плода (и плаценты плюс-минус часть или целое органа эктопической имплантации). На решение как избавиться от опасной для жизни женщины такой беременности, влияет несколько факторов.
- Ранняя диагностика с точным определением места фиксации эмбриона. То есть маленький гестационный возраст;
- Наличие второго плода в полости матки;
- Локализация ВБ;
- Индивидуальные особенности женщины (возраст, сопутствующие заболевания, аллергия на медикаменты и т.д.).
При своевременном использовании УЗИ, диагноз внематочной беременности может быть установлен, когда зародыш ещё маленький. Это идеальный вариант, ведь на ранних сроках может быть проведено щадящее лечение, с сохранением фертильности матери.В первую очередь рассматривается вариант удаления эктопической беременности медикаментозно.Внутримышечная инъекция
- Препарат под названием метотрексат используется для растворения тканей эктопической беременности.Это лечение подходит для женщин без болевого синдрома или с минимальной болью;
- Этот тип лечения был введен во избежание хирургического вмешательства, но требует тщательного наблюдения в условиях стационара;
- Для повторного обследования требуется анализ крови после первой недели, а затем один или два раза в неделю, пока анализы не покажут, что женщина абсолютно точно больше не беременна.Расписание анализов крови составляет лечащий врач. Лечение имеет 90% успеха. Если всё же произошла неудача, то доктор, возможно, пересмотрит лекарственное лечение, заменив его на операцию (Подробнее про операцию при внематочной беременности).
Медикаментозная терапия ВБ используется уже много лет (с 1980-х годов). Этот эффективный метод устранения внематочной беременности, при благоприятном исходе, сохраняет женщине целостность детородных органов и возможность будущей естественной беременности.
Если по каким-то причинам не проводится лечение метотрексатом, женщине назначают лапароскопию или лапаротомию. Решение принимает врач и то, как устраняют ВБ зависит от каждой конкретной ситуации.
ВБ чем опасна
До 19 века уровень смертности от внематочной беременности превышал 50%. К концу 19-го века этот уровень снизился до 5%, что связано с развитием навыков диагностики этого состояния и хирургического лечения того времени.
Основным риском при внематочной беременности является разрыв, приводящий к внутреннему кровотечению.
Статистика показывает, что с текущими успехами в раннем обнаружении эктопической беременности, уровень смертности снизился до менее чем 5 летальных случаев на 10 000 женщин с данной патологией. Коэффициент выживаемости от внематочной беременности улучшается, хотя частота внематочной беременности также увеличивается.
Основной причиной плохого исхода является отсутствие обращения за медицинской помощью. ВБ остаётся основной причиной смерти, связанной с беременностью, в первом триместре.
У некоторых женщин при эктопии плод погибает, а затем самопроизвольно исчезает, не оставляя явных последствий и побочных эффектов. В таких случаях женщину можно наблюдать без лечения. Однако истинная причина спонтанного саморазрешения внематочной беременности неизвестна. Невозможно и предсказать, какие именно женщины будут иметь такое спонтанное разрешение.
Наиболее опасные осложнения – это разрыв трубы, приводящий к внутреннему кровотечению, болям в области таза и живота, шоку и даже смерти.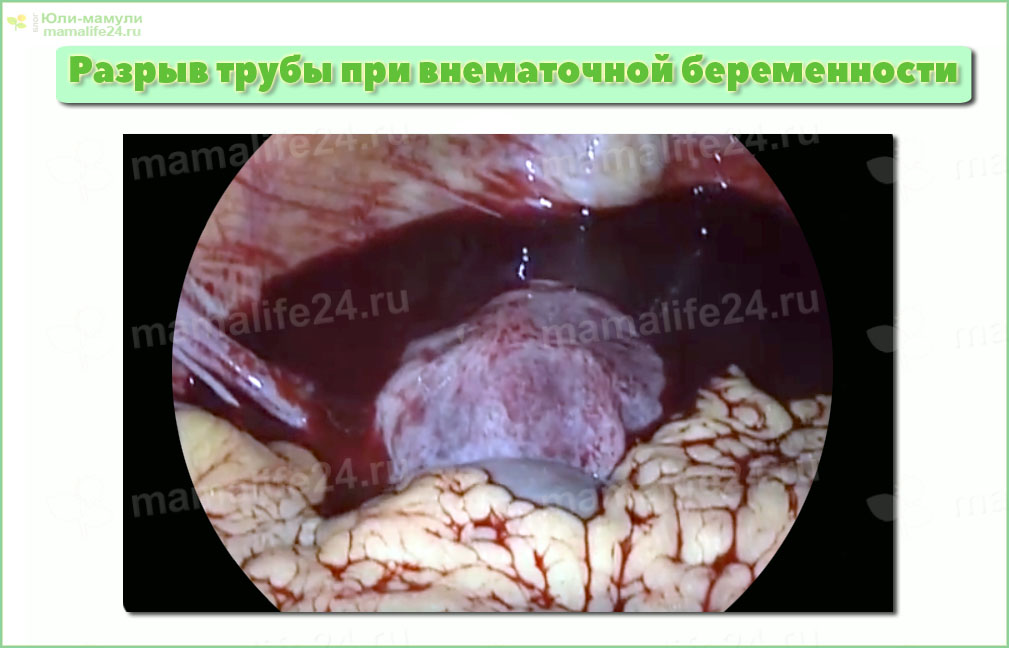
Поэтому полостное кровотечение при внематочной беременности требует немедленного хирургического вмешательства.
Кровотечение возникает в результате разрыва маточной трубы или из-за вытекания крови из её брюшного конца, когда растущая плацента разрушает вены и артерии, расположенные внутри стенки придатка. Кровь, поступающая из просвета трубы в брюшную полость,вызывает сильное раздражение брюшины и органов, расположенных в полости малого таза и живота. Из-за раздражения болевых рецепторов брюшины, возникает сильная острая боль.
Тазовое кровотечение приводит к образованию рубцовой ткани, запуская спайкообразование. В будущем это грозит привести к проблемам с беременностью. Рубцовая ткань также увеличивает риск возникновения будущей внематочной беременности.
Своевременное обращение за экстренной медицинской помощью при осложнённой эктопической беременности – главный фактор, решающий можно ли умереть от внутреннего кровотечения при разрыве трубы. Если не обращаться – то летальный исход не минуем.
При этом не нужно думать о том, удаляют трубу или нет. В этой ситуации главное – спасение жизни. А удаление трубы не означает, что не останется шансов на рождение детей.
Как избежать
Лучший способ борьбы с любой болезнью – профилактика. Старая истина понятна абсолютно всем. Но не всегда просто ей следовать. До сегодняшнего дня неизвестны способы, которые могут предотвратить внематочную беременность. Поэтому коснемся только общих рекомендаций врачей.
- Всегда использовать презерватив во время секса с партнёром, в котором нет уверенности. Это важно для предотвращения инфицирования возбудителями, передаваемыми половым путем и снижения рискавозникновения воспалительных заболеваний органов малого таза;
- Своевременно проходить обследования и лечение любой патологии, рассматриваемой как фактор риска;
- Пройти обследование у эндокринолога и при необходимости скорректировать гормональный фон.
Всё это улучшает шансы на успешную беременность.
Может ли быть внематочная беременность
При перевязанных трубах
Метод радикальной контрацепции – стерилизация женщин путём лигатуры фаллопиевых труб, считается очень надёжным методом предотвращающим нежелательную беременность. При этом исключено попадание яйцеклетки в полость матки. Яйцеклетки не имеют возможности быть оплодотворёнными, так как путь сперматозоидов к ним также наглухо закрыт.
Операцию по стерилизации проводят хирургическим путем. Существуют следующие разновидности такой операции.
 Хирургические вмешательства могут проводиться путем лапаротомии (вскрытия брюшной полости) или эндоскопии. В первом случае чаще всего осуществляют резекцию труб или наложение зажимов. Во втором – электрокоагуляцию.
Хирургические вмешательства могут проводиться путем лапаротомии (вскрытия брюшной полости) или эндоскопии. В первом случае чаще всего осуществляют резекцию труб или наложение зажимов. Во втором – электрокоагуляцию.
Осложнения бывают очень редко. К ним относятся:
- Аллергическая реакция на анестетики;
- Раскрытие каналов маточных труб после операционной блокировки. Оно может быть частичным и полным. Всё зависит от причин, обстоятельств реканализации;
- Спайки в малом тазу;
- Внематочная беременность (в результате частичной реканализации придатка) ;
- Нормальная беременность в полости матки (при полной реканализации трубы).
При спирали
Один из самых популярных методов контрацепции – установка внутриматочной спирали. Женщины охотно используют этот барьерный метод потому, что он достаточно надёжно защищает от нежелательной беременности, прост в использовании, рассчитан на длительное время – от 3 до 12 лет. Срок зависит от вида ВМС (Спираль внутриматочная виды и различия в применении).
У женщин, установивших спираль беременности быть не должно. Если вдруг всё-таки приходит на приём женщина со спиралью и жалуется на задержку месячных (как в случае с нашей пациенткой), врач обязательно должен опасаться именно внематочной беременности. Поэтому дальнейший алгоритм действий строится по принципу исключения этой патологии.
Небольшое видео (00:37) УЗИ, доказывающее, что беременность со спиралью не исключена.
При первом визите в центр планирования семьи по поводу выбора вида контрацепции, женщины часто интересуются может ли быть так, что несмотря на наличие контрацептива внутри матки, беременность всё-таки возникнет. На что опытный врач обязательно даст ей верную инструкцию по использованию этого метода (об этом мы поговорим как-нибудь в другой раз – в статье, касающейся конрацепции).
И если Вы:
- соблюдаете все правила и рекомендации врача;
- во время посещаете специалиста в назначенные дни для контроля;
- при любом подозрении на выпадение или смещение спирали с положенного места приходит на консультацию;
- при воспалительных процессах обращаетесь за помощью к врачу.
В таком случае вполне можно избежать любых проблем, касающихся ВМС, в том числе и внематочной беременности.
На этом я заканчиваю свою статью и надеюсь, что материал оказался интересным и полезным.
Прошу вас дать обратную связь — анонимно проголосовать ниже за качество информации чтобы я поняла насколько хорошо раскрыта тема.
 Загрузка …
Загрузка …Спасибо!
Как можно сохранить ребёнка при ВМБ: необходимые процедуры
Внематочной беременность называют в случаях, когда оплодотворенная яйцеклетка не достигла полости матки, а закрепилась на ее наружной стенке, в яичнике, в шейке или фолиевой трубе. Развитие патологии провоцируют самые разные причины:
- вредные привычки;
- обострение хронических заболеваний;
- бактериальные инфекции;
- воспалительные процессы;
- генетические аномалии;
- гормональные сбои и пр.
Диагноз «внематочная беременность» для большинства женщин звучит как приговор. Мечты стать мамой и родить здорового малыша разбиваются в дребезги, оставляя после себя горечь утраты и разочарования. Не удивительно, что некоторые беременные втайне надеются на возможность сохранить беременность, спасти ребенка и родить. Возможно ли это, чем грозит и известны ли науке такие случаи? Самое интересное ниже.
Разновидности и опасность патологии
Внематочная беременность – прямая угроза для репродуктивного здоровья и даже жизни женщины. Несвоевременно диагностированная патология приведет к разрыву органа, на котором закрепилось плодное яйцо и как следствие – к внутреннему кровотечению и перитониту.
На поздних сроках внематочной беременности после разрыва жизнь и здоровье пациентки зависят от скорости оказанной помощи и особенностей организма. То же касается и осложнений. На начальной стадии развития проблемы оперативное вмешательство позволяет исключить риски развития осложнений, оставляя шансы забеременеть повторно уже через полгода.
В 8-9 из 10 всех внематочных беременностей плодное яйцо закрепляется в фаллопиевой трубе, где развивается до определенного момента, максимально возможно растягивая стенки органа. Если медики вовремя не замечают патологию, либо беременная не становится на учет для обследования, в период с 7 по 9 недели труба не выдерживает давления и разрывается.
В таких случаях жизнь зависит от скорости оперативного вмешательства. Во время операции в зависимости от степени развития беременности трубу удаляют вместе с вросшим в него плодным яйцом, либо щадящим методом с помощью прокола и отсасывания эмбриона (возможно на ранних стадиях).
 ***
***Еще один вариант внематочной беременности – брюшная. Патология предполагает аномальное закрепление плодного яйца на стенки брюшины. Фиксация яйцеклетки на участке с многочисленными кровеносными сосудами гарантирует его рост и развитие до определенного этапа. В этот период активно увеличивающееся в размерах яйцо давит на внутренние органы, провоцирует их смещение и дисфункцию.
Крепление эмбриона на малососудистой площади не так опасно. В таких условиях он не будет иметь шансов для развития и погибнет в скором времени после зачатия с произвольным рассасыванием яйца. Подобный исход внематочной беременности наиболее безопасный и благоприятный.
Яичниковая беременность предполагает крепление плодного яйца в полости яичника. Орган изначально не предназначенный для растягивания с минимально эластичными стенками не выдержит испытания растущим организмом и при отсутствии своевременной диагностики разорвется уже через несколько недель после зачатия. Чем раньше получится обнаружить патологию и удалить аномально закрепившееся яйцо, тем больше шансов сохранить репродуктивную способность яичника.
Беременность в шейке матки встречается крайне редко. В этой зоне эмбрион сохраняется в шеечной части или в участке перехода шейки в матку. Еще несколько десятков лет назад патология исключала возможность сохранить матку здоровой и приспособленной для вынашивания ребенка – ее удаляли вместе с неудачно выбравшим место эмбрионом. Современная медицина проблему решает гуманнее и продуктивнее. Плодное яйцо разрушают лазером, диагностируя патологию на раннем сроке.
Внематочная беременность: можно ли и насколько реально сохранить ребенка
Удаление эмбриона, разрушение плодного яйца, отсасывание – все это медицинские термины, касающиеся внематочной беременности, но не женщин, которые мечтают о ребенке, чувствуют себя счастливыми от зарождения внутри себя новой жизни. Многие не хотят верить в то, что ошибочная локация яйцеклетки конец всему. Уповая на современные методы медицины беременные надеются при внематочной беременности сохранить ребенка, интересуются можно ли это сделать и насколько велики шансы подарить ему жизнь.
 ***
***К сожалению на сегодняшнем этапе развития медицины это не возможно. Выносить и родить ребенка в результате внематочной беременности нельзя. Есть всего 1 шанс из 100, что это случается и то лишь в том случае, если врачи пропустят патологию и каким-то чудом плод не убьет маму раньше, чем достигнет нужной стадии развития. В мире такие чудеса случались всего несколько раз, но это скорее случайные исключения.
Можно ли без риска сохранить внематочную беременность и родить
Предположим, что удалось сохранить беременность, она не привела к разрыву органа, внутреннему кровотечению и гибели плода раньше срока. Возможны ли в таких случаях природные роды и как это происходит? Чтобы это понять, нужно знать как протекает родовая деятельность.
Процесс начинается с гормональной бури в организме беременной, провоцирующей сокращение матки и появление на свет малыша. Так как речь о ребенке, развивающемся за пределами матки, говорить о естественных родах бессмысленно. В тех исключительно редких случаях, когда плод достиг нужного этапа развития за пределами матки, при этом сохранил здоровье и жизнь мамы, роды возможны только искусственным путем.
Чаще всего плодное яйцо закрепляется в маточной трубе. Патология развивается из-за аномалий развития органов и спаек, препятствующих нормальному продвижению плодного яйца по направлению к матке.
 ***
***Трубная беременность – каждая 7 из 10. Самым безопасным местом расположения яйца считается участок, где труба соединяется с маткой – интерстициальный отдел. В этой зоне эмбрион развивается, почти не причиняя дискомфорта до 12 недели. На УЗИ уже можно услышать сердце ребенка, рассмотреть фрагменты почти сформировавшегося тела.
К сожалению для малыша, мама которого внематочно забеременела сохранение и развитие беременности по сценарию второго и третьего триместров невозможно. К 10-12 недели размер эмбриона достигает критических для этой зоны трубы размеров, провоцируя сначала деформацию, а затем и разрыв трубы. Вынашивать и рожать при такой патологии категорически нельзя. Это опасно для жизни, не говоря уже о минимальной вероятности успешного финала.
Дети от внематочной беременности: про случайные исключения
Несмотря на все «но» и риски истории известны случаи беременности эктопической, которые оказалось возможным сохранить. Мамами становились женщины с диагнозом «внематочная беременность». Женщины не просто оставались живыми и здоровыми, но и каким-то чудом рожали малышей. Примеры единичны и являются скорее результатом счастливого стечения обстоятельств, чем достижением медиков. Пока в мире за последние несколько десятков лет было зафиксировано несколько таких случаев.
В России это произошло по абсолютной случайности. В больницу роженица поступила на 36-й неделе с подозрением на аппендицит с острыми болями в животе и тошнотой. Врачи приняли решение оперировать пациентку для удаления аппендицита. Удивлению не было предела, когда вместо аппендикса в брюшной полости они обнаружили ребенка. К операции привлекли акушера-гинеколога. Врач зафиксировал, что малыш живой и готов появиться на свет.
Рост мальчика составил 51 см, вес 2750 г. Операция длилась несколько часов, ребенок оказался слабым, но жизнеспособным. Сегодня он растет и развивается наравне со сверстниками.
Счастливая мама малыша рассказала о том, что во время беременности наблюдалась в женской консультации, делала несколько обследований УЗИ, но врачи не увидели патологию. Объяснить этот факт можно сложностью диагностики диагноза с необычными положением плода и плаценты в брюшной полости. Если бы врачи увидели проблему при обследовании, беременность прервали. Заблуждение врачей помогло ребенку появиться на свет, хотя и не без риска для здоровья мамы.
Еще один уникальный случай произошел почти 20 лет назад в Лондоне. Малыш появился на свет в результате внематочной трубной беременности. Мальчик развивался в трубе, параллельно с двумя сестричками, поместившимися в полости матки. Патологию обнаружили только 18 неделе, что уже является феноменальным сроком «жизни» подобной беременности. Врачи приняли решение сохранить беременность до нужного срока. Роды прошли успешно в положенное время методом кесарева сечения. Первыми появились на свет девочки, следом сформировавший себе плодное место в фаллопиевой трубе свет увидел мальчик.
Еще один вариант успешного исхода трубной внематочной беременности правда на этот раз без родов был зафиксирован в США. Будущей маме поставили страшный диагноз на 27-й неделе. Медики обнаружили, что плод растет и развивается в сальнике кишечника. Ребенка приняли решение извлечь для последующего развития в искусственных условиях. Шансы на выживание составляли всего 2%, но малышу этого хватило. Он справился, выжил и вырост здоровым полноценным человеком.
Операцию проводили более трех десятков медиков, считая случай экстраординарным. Возможно, что вера будущей мамы в чудо сыграла здесь не последнюю роль, ведь успешный исход стал исключением из всех правил.
Выкидыш и внематочная беременность
Выносить и родить ребенка в результате внематочной беременности практически невозможно по двум причинам. Первая – орган крепления плодного яйца разорвется до того, как плод достигнет нужного этапа развития. Вторая – плодное яйцо будет отторгнуто организмом природным способом после попадания плода через ампулярную воронку в брюшину. Оба варианта разрешения событий опасны для здоровья и жизни женщины.
Признаки выкидыша при внематочной беременности имеют много общего с симптомами аппендицита, опухолей, обычного аборта, воспаления в придатках матки.
В отличие от обычного выкидыша при стандартной беременности с усиливающимся болями в области живота и пояснице, обильным кровотечением с плотными сгустками, при нематочном боли имеют локализованный характер, выраженную интенсивность. В особо тяжелых случаях боли настолько острые, что способны привести к развитию болевого шока и обмороку. Кровотечения при таком выкидыше незначительные, чаще в виде выделений коричневого цвета со следами слизистой.
После выкидыша во время внематочной беременности женщине проводят лапароскопию для налаживания функционала принимающего участие в процессе органа.
Внематочная беременность — что делать?

Как это происходит?
Внематочной называют ту беременность, при которой яйцеклетка закрепляется вне матки. Она продолжает развитие и увеличивается в размерах. Яйцеклетка может прикрепиться к любой области женских органов. В зависимости от того, к какому именно органу она прикрепилась, различают следующие виды заболевания:
 Яичниковую;
Яичниковую;- Брюшную;
- Трубную;
- Шеечную.
Каждый вид по-своему опасен и чреват серьезными последствиями. Поскольку процесс развития плода происходит неестественным путём, тот орган, к которому прикреплена яйцеклетка, начинает разрушаться и кровоточит.
Особенности каждого вида
При наличии яичниковой внематочной беременности оплодотворение яйцеклетки происходит именно в яичниках. Там и прикрепляется зародыш. В некоторых случаях такая беременность может продлиться до самых поздних сроках. Это обусловлено большой эластичностью тканей яичников.
Шеечный подвид один из самых опасных осложнений. Этот вид предполагает закрепление эмбриона к шейке матки. Такое явление может стать причиной смерти женщины. Если же всё обходится благополучным образом, удаляется матка и теряется возможность стать матерью.
Закрепление в брюшной полости может привести к повреждению различных органов, расположенных в этой части тела, или же – к аномальному развитию плода, его гибели.
Трубочный подвид предполагает прикрепление яйцеклетки к маточной трубе. Такой вид также очень опасен. В большинстве случаев, приводит к удалению маточной трубы.
Причины
Как и любое заболевание, осложнения в виде внематочной беременности возникают из-за определенных причин, или нарушений репродуктивной системы. Можно условно выделить некоторые, часто встречающиеся причины возникновения осложнения:
- Воспаления женских органов;
- Многочисленные аборты и их последствия;
- Ношение внутриматочной спирали более пяти лет;
 Определенные нарушения гормонального баланса организма;
Определенные нарушения гормонального баланса организма;- Операции на репродуктивных органах;
- Рак матки и придатков;
- Аномалии в развитии оплодотворенной яйцеклетки;
- Эндометриоз;
- Врожденное нарушение половых органов;
- Постоянное курение;
- Продолжительное стрессовое состояние и переутомление;
- Возраст беременной больше 35 лет.
Разумеется, возникновение внематочной беременности может встречаться и без наличия каких-либо перечисленных причин. Всё зависит от индивидуальных особенностей организма каждой представительницы женского пола. Основные признаки внематочной беременности дают о себе знать начиная с третьей — четвёртой недели. До этого присутствуют лишь привычные симптомы нормального вынашивания плода. Об осложнении сигнализируют:
- Болезненные ощущения внизу живота;
- Стреляющие болевые ощущения в пояснице, или в прямой кишке;
- Постоянные обильные или скудные мажущие выделения красного оттенка;
- Болезненность, увеличение размеров груди;
- Болевые ощущения во время интимной близости.
По истечению четырех недель ситуация усугубляется. Маточные трубы или иные органы, к которым прикреплена яйцеклетка, могут лопнуть и вызвать кровотечение. При таком стечении обстоятельств, ощущения при внематочной беременности значительно ухудшаются. Могут наблюдаться обмороки, головокружение и общая слабость. Они говорят о внутреннем кровотечении. Когда ситуация намного осложняется, возникают стреляющие сильные боли в области живота. Такие приступы могут длиться от нескольких минут вплоть до нескольких часов.
Наличие даже небольших кровянистых выделений должно стать причиной для незамедлительного просмотра акушера-гинеколога. Важно знать, что только своевременная помощь может спасти женщину и сохранить способность репродуктивных функций.
Как определяют?
Для распознавания заболевания достаточно провести УЗИ обследование и определить уровень гормона беременности в крови. Если указанных шагов недостаточно для диагностики, также определяют уровень прагесторона. В случае внутреннего кровотечения выполняют лапароскопию.
При наличии любых тревожных симптомов, боли в животе, пояснице или прямой кишке, необходимо сразу же обратиться к лечащему врачу. Любое заболевание легче предотвратить на ранней стадии развития, нежели бороться с развитой формой.
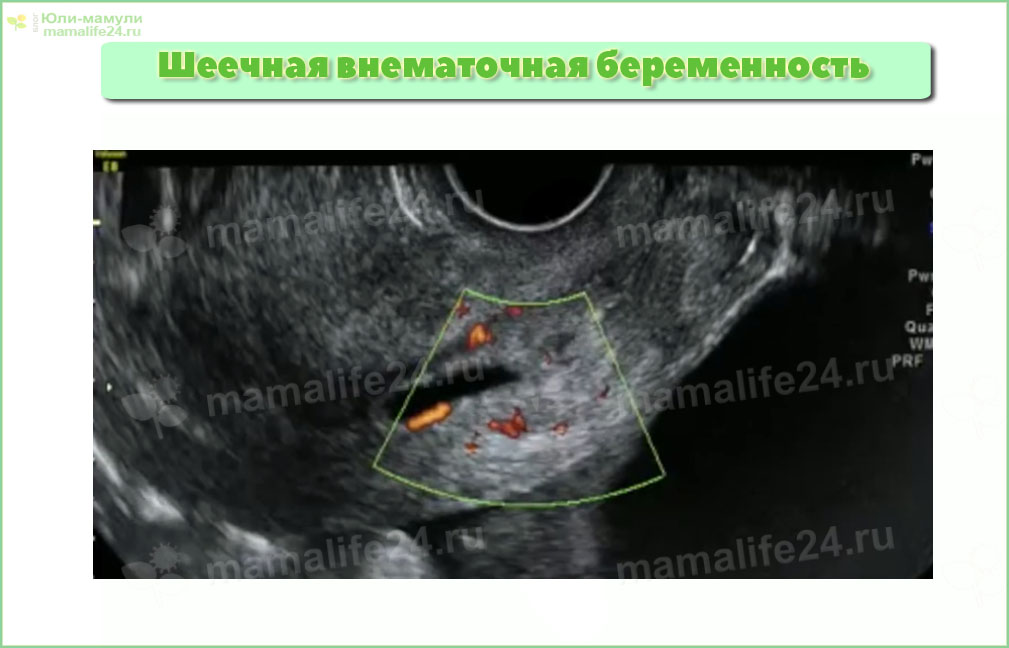
Внематочная шеечная беременность — чем опасна и что делать
Две полоски на тесте не являются определяющим фактором нормального наступления беременности. Она может наступить вне полости матки. Данное состояние называется эктопической или внематочной беременностью. Оплодотворенная яйцеклетка может находиться в маточной трубе, цервикальном канале и реже – в брюшной полости.
Что такое шеечная беременность
Внематочная беременность, наступившая в шеечном канале матки, называется шеечной. В медицинской практике встречается крайне редко.
Медиками выделено два варианта развития патологии:
- Истинно-шеечная – оплодотворенная яйцеклетка находится в слизистой маточного канала, не выходя за его пределы. Беременность может развиваться до 4 недель гестации, но заканчивается самопроизвольным абортом;
- Шеечно-перешеечная – эмбрион прикрепляется в верхнем сегменте канала в области перешейка. При данном виде гестация может протекать до 24 недель, реже – до 40 недель.
При ВШБ яйцеклетка с зародышем проникают в слизистую истмико-цервикальной области маточного перешейка. Ворсины хориона внедряются в мускулатуру детородного органа и прорастают вглубь миометрия.
Данное состояние является угрожающим для жизни беременной пациентки.
При эктопической беременности в шейке матки проводят выскабливание стенок матки – плод нежизнеспособен.
Факторы, провоцирующие шеечную беременность
Основная причина редкой патологии – нарушение овогенеза из-за маточных аномалий.
Для того чтобы шеечная (дистальная) беременность состоялась нужны факторы, влияющие на опущение зародыша в шейку матки.
К таковым относятся следующие патологии:
Аномальное оплодотворение в шейке матки характеризуется неблагоприятным исходом для женщины.
Симптомы
ШБ не имеет специфических признаков. В некоторых случаях беременные выделяли следующие симптомы:
- первичные признаки беременности: тошнота, изменение вкуса, перепад настроений;
- кровянистые мажущие выделения из влагалища: скудные и обильные;
- отсутствие менструации;
- слабая болезненность в нижней части живота;
- учащенное (редко болезненное) мочеиспускание;
- общая ослабленность организма и вялость.
Симптомы, характерные для прерывания ШБ:
- схваткообразные боли;
- головокружение;
- гипергидроз;
- обморочное состояние;
- открывшееся кровотечение.
Что делать при обнаружении симптомов заболевания
Самостоятельно обнаружить патологию по имеющимся признакам невозможно. Иногда даже врачи не подозревают о шеечной беременности ввиду нераспространенности патологии.
При появлении мажущих коричневых выделений необходимо обратиться за помощью как можно скорее.
Если гестация прервалась, и открылось кровотечение – беременная нуждается в экстренной госпитализации. Речь идет о спасении ее жизни.
Коварство подобной гестации заключается в врастании ворсин в эндотелиальный слой полости. Это ведет к расплавлению ткани мышц.
Своевременное обращение за врачебной помощью предотвратит нежелательные последствия для пациентки.
Диагностика патологии
Установить диагноз в ранние сроки гестации довольно сложно. Отсутствие клинических признаков и симптомов процесса усложняет диагностику.
Чтобы выявить беременность в перешейке специалист должен обладать богатым опытом и знаниями.
Для установления диагноза применяются следующие способы диагностических манипуляций:
- Гинекологический осмотр с применением зеркал. Матка в отличие от цервикального канала остается неизменной. Эмбрион пальпируется за внутренним зевом.
- Двуручное гинекологическое исследование – матка не соответствует сроку беременности, более того, она абсолютно не видоизменяется – патологический процесс сконцентрирован в цервикальном канале. Шейка матки мягкая и расположена эксцентрично.
- Трансваганильное УЗИ — основной способ диагностики. Специалист может не сразу заметить наличие плодного яйца в неположенном месте, поэтому абдоминального исследования мало – подключается внутривлагалищная диагностика.
На мониторе аппарата диагност выявляет следующие ЭХО-изменения:
- плодное яйцо отсутствует в полости матки;
- расширенный маточный канал;
- матки видоизменяется, принимая вид песочных часов;
- эмбрион обнаруживается в просвете внутреннего зева;
- ткань яйцеклетки плотно прилегает к слизистой оболочки, проникая вглубь ее строения;
- при длительной патологии врач ультразвуковой диагностики оценивает состояние слизистых оболочек и степень врастания хориона.
Лечение патологии
Лечение смещенной беременности зависит от степени тяжести пациентки и наличия сопутствующих симптомов. В большинстве случаев диагностика проводится при открывшемся кровотечении.
Единственным способом прекращения массивного профузного кровотечения является гистерэктомия – полное удаление матки.
Другие способы лечения применяются при своевременной диагностике и отсутствии кровотечения:
- Консервативное лечение заключается в инъекция метотрексатом. Препарат в объеме 50 мл вводится в оплодотворенную яйцеклетку, а затем внутримышечно через день. Лечение осуществляется только в условиях стационара, так как велик риск развития кровотечения;
- Хирургическое вмешательство малоинвазивными методами.
Такие способы способствуют сохранению детородного органа и сохранению его основной функции:
- гистероскопия;
- лазерная коагуляция;
- эмболизация артерий матки;
- наложение швов на зев ЦК.
Учеными клиники Сеченова были разработаны результативные методы, с минимальными травматизациями маточных тканей:
- клипирование артерий – временное закрытие доступа крови к матке;
- вакуумная аспирация. Таким же способом осуществляют послеродовую чистку и выскабливание стенок матки по медицинским показаниям на сроке до 12 недель;
- тампонада шейки баллонным катетером. Кровотечение останавливается за счет сдавлевания сосудистых стенок.
Эктопическая беременность шеечного канала матки характеризуется повышенным летальным исходом.
При отсутствии лечения смерть наступает в результате кровопотери, реже – заражения крови.
Профилактика заболевания
Для предупреждения развития опасного недуга необходимо:
- посещать гинеколога не реже 2 раз в год;
- лечить гинекологические проблемы;
- использовать средства контрацепции, препятствующие наступлению нежелательной беременности;
- тщательно следить за менструальным циклом;
- избегать случайных половых связей;
- следовать правильному питанию;
- проходить полноценную реабилитацию после гинекологических операций, в том числе ОКС и естественные роды.
Стопроцентную гарантию профилактические меры не дадут, но значительно снизят риск развития патологии.
Можно ли забеременеть после патологии
Возможна ли беременность после перенесенной дистальной эктопии, зависит от способа устранения проблемы.
Если были приняты радикальные меры и детородный орган не сохранили, то беременность становится невозможной.
Если матку удалось сохранить, то до наступления новой беременности должно пройти не менее 1 года. За это время женщина восстановит свои силы и привет в порядок детородные органы.
Шансы забеременеть индивидуальны и зависят от причины появления недуга, степени тяжести и возраста пациентки.
Последствия заболевания
В случае если лечение было проведено качественно и вовремя сохраняются возможные негативные последствия:
- бактериальное инфицирование;
- вторичное бесплодие;
- спаечная болезнь;
- последующая эктопическая беременность.

 Яичниковую;
Яичниковую; Определенные нарушения гормонального баланса организма;
Определенные нарушения гормонального баланса организма;