Лечение повышенного тонуса матки при беременности
Повышенный тонус матки при беременности или так называемый гипертонус матки — это такое состояние матки, которое характеризуется болезненным напряжением, чреватым выкидышем и осложнениями беременности. Чем опасен повышенный тонус матки? На ранних сроках он может вызвать гибель плода, во втором и третьем триместре — самопроизвольный аборт или преждевременные роды.
Традиционное лечение тонуса матки
Если во время беременности вы испытываете ноющие боли в низу живота, это свидительствует о том, что у вас повышенный тонус матки. Лечение зависит от причин возникновения патологического напряжения. Замечено также, что все волнения и стрессы приводят к повышению тонуса матки. Чтобы снять тонус матки при беременности обычно назначают успокоительные и седативные препараты, спазмолитики. Убрать тонус матки в большинстве случаев удается также добившись полного покоя для будущей мамы. Если гипертонус вызван заболеваниями, то необходимо лечение у гинеколога.
Остеопатическая помощь в «Центре остеопатии и здоровья» при повышенном тонусе матки
В нашем организме все взаимосвязано, и повышение тонуса матки может быть обусловлено некоторыми нарушениями в других системах. Матка — это мышца, а гипертонус — это непроизвольное сокращение, спазмы, в некотором роде неврологическая реакция. Сеансы остеопатии помогут вам избавиться от повышенного тонуса матки, устранив причину нарушения (патологию беременности, расстройство гормонального продуцирования и так далее). Остеопатическое лечение позволяет не только устранить, но и избежать тонуса матки еще на ранних сроках или на этапе планирования беременности. Руки остеопата готовят тело женщины к беременности, исправляя все накопленные нарушения. Таким образом удается добиться правильного функционирования всех систем женского организма.
Цены на услуги по остеопатии
| УСЛУГА | ВЗРОСЛЫМ | ДЕТЯМ |
|---|---|---|
| Консультация остеопата | 2 500 | 2 500 |
| Сеанс остеопатического лечения | (4 500 при предоплате курса от 7 процедур) | (4 500 при предоплате курса от 5 процедур) |
| Консультация остеопата руководителя клиники Лазаревой Н.Г. | — | 3 000 |
| Сеанс остеопатического лечения у руководителя клиники Лазаревой Н.Г. | — | 7 000 (скидка при предоплате курса от 5 процедур) |
Остеопатия для беременных – Клиника Гармония
С помощью специальных остеопатических приемов и техник остеопат может изменить прогноз вынашивания и избавить пациентку от многих женских проблем во время беременности. Остеопатическое лечение беременных направлено на нормализацию тонуса матки, улучшение мобильности в окружающих суставах и тканях, подготовку связочной, мышечной и скелетной системы к родам, улучшение кровообращения в брюшной полости и малом тазе, оптимизацию работы костей таза, исправление осанки на различных этапах беременности. Остеопат с помощью мягких техник поможет избавиться от неблагоприятных симптомов, облегчит течение вынашивания и подготовит женщину к предстоящей родовой деятельности.
Когда будущей маме обратиться к остеопату?
Лучше всего обращаться к остеопату еще до зачатия, в момент планирования беременности. Отрегулировать работу организма в это время гораздо легче.
Однако по нашим наблюдением большинство женщин обращаются к остеопату уже после 15-16 недели, когда изменившаяся осанка и растущий животик начинают доставлять определенные неудобства. Во второй половине вынашивания в зависимости от диагностированных проблем остеопатические сеансы проводят 2-3 раза в неделю.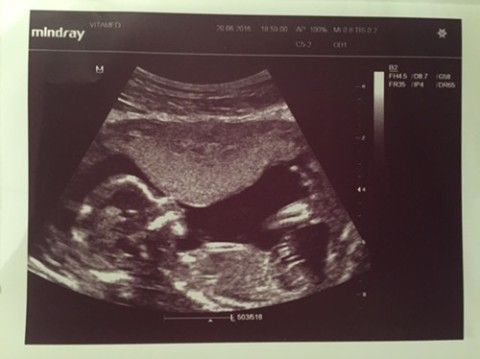
На протяжении беременности посетить остеопата рекомендуется минимум три раза:
- После 15-16 недель, когда сформирована плацента;
- В 23-26 недель;
- После 32-34 недели.
При наличии жалоб у беременной, посещать доктора нужно чаще.
Показания для остеопатического лечения
Остеопатическое лечение обязательно проводится при наличии следующих состояний:
- Гипертонус матки;
- Отеки;
- Токсикоз;
- Угроза выкидыша;
- Боль внизу живота;
- Варикоз;
- Дискомфорт и боль в спине;
- Боль в крестце и копчике;
- Недостаточная состоятельность плаценты;
- Угроза преждевременных родов.
Также остеопатическое лечение может выполняться с целью коррекции положения плода, подготовки таза к родовой деятельности и послеродовой терапии.
Остеопатия на каждом этапе беременности
Каждый триместр беременности уникален, как и жалобы, с которыми сталкивается будущая мама.
Остеопатия в первом триместре
Основными жалобами в первом триместре являются головная боль, головокружения и эмоциональная нестабильность (тревога, раздражительность, подавленность, плаксивость). В женском организме в этот период происходит очень сильная перестройка гормональной системы, повышается нагрузка на желчный пузырь и печень, в них зачастую нарушается венозный и лимфатический отток. Остеопат устраняет спазмы мягких тканей стенки внутренних органов, регулируя работу системы циркуляции, восстанавливает подвижность позвоночника и баланс нервной системы.
В процессе беременности растет матка, происходит утолщение всех слоев ее стенок для обеспечения хорошего питания и внутриутробного развития малыша. По мере роста матки внутренние органы брюшной полости смещаются назад и вверх, поднимаясь к диафрагме. Печень, желудок и кишечник при этом испытывают нагрузки.
Остеопатическая коррекция на втором триместре
Во втором триместре беременности матка продолжает расти, вместе с ней поднимаются маточные трубы и яичники. К 16-17 неделям матка находится между пупком и лоном. В этот период часто возникает натяжение мягких тканей, из-за чего женщину могут беспокоить боли в паху. Из-за напряженных тканей ухудшаются процессы кровообращения. Отекают ноги, возникает варикоз.
Тело беременной женщины можно сравнить с парусным кораблем, где мачта – это столб позвоночника, а канаты и тросы – мышечно-фасциальные тяги, направленные к различным органам, костям, тканям и суставам. Матка — центр всего корабля, каюта капитана, которая управляет всеми системами. Весь организм беременной подстраивается под матку, чтобы малышу было хорошо, матка – сверхважный орган.
По мере роста матки диафрагма смещается наверх. Не может полностью расправиться и опуститься, из-за чего возникают нарушения дыхания, появляется отдышка, которая усиливается, когда женщина лежит на спине. Спазм диафрагмы вызывает пищеварительные нарушения, беспокоят тяжесть в желудке, изжога и тошнота, появляются боли в грудном отделе.
Остеопат легко и безболезненно избавит женщину от таких жалоб, сбалансировав тонус диафрагмальной мышцы и матки.
Лечение остеопатическими техниками в третьем триместре
В этот период и тело мамы, и ребенок готовятся к цели всей беременности. Остеопат в это время подготавливает тело мамы к здоровым и безопасным родам.
В момент родов, когда головка малыша начинает выходить, в тазовых костях в норме происходят небольшие движения: седалищные бугры сближаются, крылья подвздошных костей расходятся, пятый поясничный позвонок с крестцом отходят назад. Здоровье малыша тесно связано с этими моментами. Основная задача остеопата — ликвидировать компрессию поясничного позвонка перед беременностью либо до родовой деятельности.
Здоровье малыша тесно связано с этими моментами. Основная задача остеопата — ликвидировать компрессию поясничного позвонка перед беременностью либо до родовой деятельности.
Крайне важно, чтобы во время рождения малыша копчик женщины отклонился назад, помогая головке ребенка выиграть несколько миллиметров. Любая травма копчика, небольшое его смещение будут существенным препятствием. Для ускорения родовой деятельности акушеры, давят на матку и ребенка, а это может привести к разрывам, травматизации мамы и ребенка.
Своевременное посещение врача-остеопата, коррекция отклонений в области позвоночника, таза и внутренних органов позволит избежать очень многих проблем.
Комфорт и безопасность остеопатии для беременных
Методы остеопатии отличаются мягкостью, безопасностью и комфортностью как для мамы, так и для ребенка. Используются исключительно нетравматичные и бестрессовые приемы. После лечения уходят головокружение, одышка, изжога, боли в голове, животе и позвоночнике, дискомфорт и тяжесть. Исчезает напряжение в матке, а животик становится мягким и пластичным.
Наиболее серьезными травмами считаются те повреждения, которые получил ребенок во внутриутробном развитии и в первые 2-3 года жизни. Поэтому остеопатия с ее щадящими приемами очень важна на всех этапах вынашивания. Также остеопатическое лечение следует продолжать на протяжении первых лет жизни малыша после рождения. Женщинам, имеющим определенные проблемы со здоровьем, перед беременностью рекомендуется посетить остеопата, который поможет установить причину патологических состояний и обеспечит гармоничное и легкое течение беременности.
Остеопатические приемы после рождения ребенка
Желательно продолжить посещение остеопата после родов.
Сеансы будут полезны для мамы, так как позволят ей:
- Быстро восстановиться после беременности;
- Вернуть тонус матки;
- Восстановить мышцы живота;
- Улучшить работу молочных желез, их лимфоотток и кровоснобжение;
- Избежать мастопатии;
- Вернуть внутренние органы в их нормальное положение;
- Скорректировать работу позвоночника;
- Вернуть таз в естественное положение.

Обследования малыша у остеопата благоприятно скажется на его:
- Послеродовой адаптации;
- Психомоторном развитии;
- Становлении иммунной системы;
- Социальной интеграции.
Вопросы про гипертонус матки | Арт-Мед
Ноющие боли в спине, пояснице, внизу живота. Какие препараты назначают для снятия тонуса матки? На вопросы пациентов о гипертонусе матки отвечают врачи медицинских клиник «Арт-Мед».
Что такое повышенный тонус матки во время беременности (15-16 недель)? Может ли матка иногда как-бы выпячиваться внизу живота, а потом сама исчезать (например, из-за смены положения тела, после секса). Могут ли эти явления быть нормой? Можно ли самостоятельно определить что, какое изменение мягкости живота, в границах нормы? Нет никаких неприятных ощущений или это не показатель?Повышенный тонус матки, это спастическое сокращение матки, которое может быть как проявлением угрозы прерывания беременности, так и ответом на действие внешних раздражителей. В большинстве случаев это патологическая реакция. Как правило, повышенный тонус матки, который может сопровождаться тянущими болями внизу живота, является признаком угрозы прерывания беременности. К сожалению, заочно не представляется возможным судить о том, на сколько в Вашем случае повышен тонус матки. Самостоятельно определять мягкость живота не следует. Более целесообразно обратиться для консультативного осмотра к квалифицированному специалисту. Все необходимые консультации и обследования Вы можете получить в ЛДЦ «АРТ-МЕД».
Как на ход беременности может повлиять грудной правосторонний сколиоз 2 степени?На течение самой беременности Ваше заболевание никак не повлияет. Но первую очередь необходимо обратить внимание на сам позвоночник, так как нагрузка на него во время беременности возрастает. Целесообразно пройти консультацию мануального терапевта или вертебролога, чтобы знать, что необходимо для Вашего позвоночника во время беременности, какие показаны процедуры. Возможно Вам предложат курс специального поддерживающего массажа, направленного на снятие мышечного напряжения. Следует помнить, что болевой синдром, в частности от позвоночника, может приводить к гипертонусу матки.
Возможно Вам предложат курс специального поддерживающего массажа, направленного на снятие мышечного напряжения. Следует помнить, что болевой синдром, в частности от позвоночника, может приводить к гипертонусу матки.
Желточный мешок может быть просто не виден в данный срок беременности. КТР (длина эмбриона) действительно характерен для срока беременности 11 недель. Гипертонус миометрия может быть реакцией матки на исследование или проявлением угрозы прервания бероеменности. В последнем случае должны быть и другие подтверждения данного осложнения беременности. В Вашем случае целесообразна консультация специалиста с клиническим осмотром.
Мне 28 лет. Беременность первая. Вчера была на первом вагинальном УЗИ. Все параметры плода в норме. Срок — 11-я неделя. Поставили гипертонус матки, вроде бы дна, и конечно угрозу прерывания беременности. Сдала мазок на гормоны. Результата пока нет, будет завтра. Предложили лечь в стационар — отказалась пока, жду результата мазка на гормоны, так как врач пока не может определить причину гипертонуса. Назначили МагнуВ6 (2*2), свечи папаверина, но-шпу (3*2), валерианку, витамин Е — начала все это пить + элевит. Фолиевую кислоту и иодомарин пью с самого начала. До УЗИ живот иногда потягиволо и все. Выделений нет и не было, с болями в спине также. Все анализы в норме. Вчера к вечеру после УЗИ сильно болел живот. Могло ли вагинальное УЗИ вызвать боли к вечеру? Правильно ли мне назначили лечение? Имеет ли смысл ложиться в стационар или можно пока дома побыть?Боли которые возникли у Вас к вечеру лишний раз указывают на то, что у Вас действительно имеется угроза прерывания беременности, и вагинальное УЗИ здесь совершенно ни причем. Судя по представленным Вами данным, от госпитализации оказываться не следует, необходимо ложиться в стационар. Комментировать заочно правильность назначенного лечения, которое Вы уже начали принимать, по крайней мере некорректно, так как врачу, который Вас обследовал было виднее что назначать.
Судя по представленным Вами данным, от госпитализации оказываться не следует, необходимо ложиться в стационар. Комментировать заочно правильность назначенного лечения, которое Вы уже начали принимать, по крайней мере некорректно, так как врачу, который Вас обследовал было виднее что назначать.
Для снижения повышенного тонуса матки существует несколько типов препаратов. Если тонус матки действительно повышен, то для начала необходимо оценить состояние шейки матки. Закрыта ли она? Если открыта, то но-шпа может ухудшить ситуацию и наоборот, привести к выкидышу. Если шейка закрыта, то более эффективно использовать такие препараты для снятия тонуса матки, как партусистен или гинепрал, предварительно проконсультировавшись с врачом. Все необходимые исследования Вы можете получить в ЛДЦ «АРТ-МЕД».
Мне 22 года, сегодня ездила на УЗИ и вот его данные: положение плода продольное, предлежит тазовый конец 1 позиция передний вид; плацента по передней стенке матки по правому ребру, не перекрывает ОВЗ; толщина плаценты 22 мм, 0 ст. зрелости; пол: женский; сердцебиение плода 140 уд. мин; количество околоплодных вод нормальное; биометрические параметры: БПР – 52, ОЖ – 53, бедро – 39, ЛЗР – 67, ОГол – 60, МОЗ – 23, плечо – 35, предплеч. – 29, голень – 34 мм, предполагаемая масса плода 442 гр., предполагаемый рост плода 27 см, визуализация удовлетворительная. УЗ-скрининг проведен. Грубых аномалий плода на момент обследования не выявлено. Определяется участок гипертонуса миометрия по задней стенке матки. У меня сейчас 22 недели беременности. Последние месячные были 1.08.2003. Что означает: 1 позиция передний вид, нормальное ли состояние плаценты? Гипертонус по задней стенке – это очень опасно? Чем грозит он малышке? Что мне предпринять, чтобы его не было?Положение, плода, его предлежание, позиция и вид, вообще никакого принципиального клинического значения до 35 недель беременности не имеют, так как до этого срока данные показатели меняются многократно в течение суток. Толщина плаценты и степень зрелости нормальная. За гипертонусом надо понаблюдать. Он мог быть вызван просто самим исследованием. Если Вас беспокоят боли внизу живота, то этот гипертонус уже приобретает несколько иное значение и может свидетельствовать об угрозе прерывания беременности. Для начала действительно можно воспользоваться приемом ношпы. Если она не поможет, тогда, после консультации с врачом и по его назначению можно воспользоваться токолитическими препаратами (партусистен, гинипрал). Самолечением заниматься не следует, это может плохо кончиться.
Толщина плаценты и степень зрелости нормальная. За гипертонусом надо понаблюдать. Он мог быть вызван просто самим исследованием. Если Вас беспокоят боли внизу живота, то этот гипертонус уже приобретает несколько иное значение и может свидетельствовать об угрозе прерывания беременности. Для начала действительно можно воспользоваться приемом ношпы. Если она не поможет, тогда, после консультации с врачом и по его назначению можно воспользоваться токолитическими препаратами (партусистен, гинипрал). Самолечением заниматься не следует, это может плохо кончиться.
21 неделя беременности, постоянный тонус матки
Мария, здравствуйте.
Во-первых, частично решить проблему можно с помощью бандажа для беременных. Бандаж позволяет перераспределить нагрузку, расслабить поясницу. Нет специального бандажа-обвяжитесь широким шарфом.
Во-вторых, тонус матки помогает снять «поза льва» или «кошечки», по-научному» коленно-локтевая позиция с плавным выгибанием поясницы. Дышать при этом нужно медленно, вдыхая и выгибая на счет «раз», задерживая дыхание и спину в выгнутом состоянии на счет «два», и выдыхая и расслабляя мышцы спины на счет «три». Дышать нужно глубоко и медленно, расслабив мышцы лица и полностью сосредоточившись на процессе. Такую гимнастику можно выполнять 6-8 раз в день если ничего не беспокоит, и «по требованию», с целью расслабить мышцы матки.
В-третьих, мы рекомендуем придерживаться определенной диеты: Не употреблять продукты, способствующие запорам и газообразованию- капуста, гороховая или чечевичная крупа, кофеин, любые газированные напитки, в том числе газированную минеральную воду. Добавить в рацион продукты, содержащие магний (овес, гречка, хлеб с отрубями, орехи) и витамины (препараты) с высоким его содержанием — к примеру, МагнеВ6, Магнезиум плюс. Вообще магний давно известен как средство снижения тонуса матки, рекомендуем обратить внимание на витаминные комплексы с магнием.
Для снижения тонуса матки обычно используют спазмолитики типа «но-шпа» в таблетках, свечи с папаверином ректально, но в сложных случаях врач может назначить и гестагены
Если гипертонус возникает после эмоционального возбуждения или у Вас просто «нервная работа», рекомендуется принимать отвар ромашки, чабреца, другие успокаивающие чаи.
Ну и конечно же половой и физический покой до купирования симптомов.
И самое главное: мы рекомендуем сделать УЗИ шейки матки для исключения истмико-цервикальной недостаточности. А также ультразвуковую «тонометрию». И если параметры исследования будут отличаться от нормальных, необходима медикаментозная, а иногда и хирургическая коррекция (наложение швов на шейку матку или акушерского пессария).
И обязательно контролируйте уровень гемоглобина, чтобы не было анемии.
Если все вышеуказанные действия не помогут, напишите на адрес клиники отдельное письмо с приложением данных УЗИ, попытаемся помочь решить Вашу проблему
лечение в клинике остеопатии «Остеомед», Санкт-Петербург
Тонус — нормальное состояние частичного сокращения расслабленной мышцы, благодаря которому она способна сокращаться в ответ на соответствующий стимул. Матка — полый мышечный орган, и при ведении беременности врач следит за ее тонусом.
Во время менструации матка сокращается (повышенный тонус), изгоняя функциональный слой эндометрия. А при беременности начинает активно вырабатываться гормон прогестерон, который не позволяет сокращаться мышце, чтобы не вытолкнуть плод.
Нормальный тонус при беременности: мягкая на ощупь матка, плод (II-III триместры) хорошо прощупывается.
Повышенный тонус (гипертонус): мышца стенки матки плотная на ощупь.
ПричиныВ течение беременности матка не только сохраняет плод, но и тренируется, готовится к родам, к выполнению своей изгоняющей функции. Гипертонус может возникнуть спонтанно, он не причиняет дискомфорт. Шейка матки не раскрывается. Живот на 1-2 минуты становиться твердым, плотным.
Гипертонус может проявляться в ответ на внешние раздражители (проведение УЗИ, физическая активность, стресс) и быть симптомом патологических явлений (угроза прерывания беременности, преждевременные роды и т. д.).
д.).
Гипертонус, как признак угрозы прерывания беременности, может быть вызван:
- миомой матки,
- инфекцией,
- гормональными нарушениями,
- хромосомной патологией,
- фетоплацентарной недостаточностью и т.д.
Когда гипертонус матки должен вызывать тревогу?
- если гипертонус сопровождается кровянистыми выделениями,
- если есть болезненные ощущения: отчетливый дискомфорт внизу живота, в области поясницы,
- гипертонус регулярный, с интервалом в несколько минут.
Такие симптомы могут быть предвестниками преждевременных родов, прерывания беременности, либо угрожать здоровью плода.
В таких случаях надо срочно связываться с лечащим врачом. Он оценит состояние шейки матки (опасения вызывают раскрытие и изменение ее длины) и назначит соответствующее лечение. Как правило, это:
- препараты, которые способствуют расслаблению стенок матки (спазмолитическая терапия и т.д.),
- витаминизированная диета,
- постельный режим,
- физио-, иглорефлексо- и психотерапия.
При угрозе прерывания беременности лечение будет проводиться в стационаре больницы.
ДиагностикаВ начале беременности при болезненных ощущениях внизу живота, врач может отправить на УЗИ, чтобы оценить состояние плода, стенок матки, также выяснить с помощью анализов уровень прогестерона, гормона, отвечающего за сократительную способность матки во время беременности.
Особенно внимательно надо контролировать состояние матки в критические периоды беременности: 1-4, 8-12, 18-22, 28-32 недели.
ПрофилактикаГипертонус при нормальном течении беременности можно снять, если:
- употреблять достаточное количество жидкости,
- поменять позу, лечь на левый бок,
- стараться сохранять спокойное, безмятежное расположение духа (медитация, аутотренинг),
- делать гимнастику, совершать прогулки на свежем воздухе и т.
 д.,
д., - устранить то, что привело, к гипертонусу (резкая физическая активность, подъем тяжестей, стресс и т.д.).
Не всем женщинам при гипертонусе матки нужна именно медикаментозная помощь. В таких случаях на помощь приходит остеопатия, со своими мягкими и ненасильственными физиологичными методами. Она помогает нормализовать не только тонус матки, но и улучшить кровообращение в брюшной полости и малом тазу, восстановить нервную систему.
Если система кровоснабжения, эндокринной регуляции, система таза и позвоночника работает в нормальном режиме, то беременность женщины будет протекать без осложнений.
Наши специалисты помогут нормализовать функции организма беременной без медикаментов, прием которых особенно нежелателен в период беременности.
Лечение цистита при беременности
Беременность — прекрасное время в жизни каждой женщины. Если, конечно, оно протекает без осложнений, однако, как показывает статистика, от этого не застрахован никто. Например, цистит — одно из самых коварных заболеваний, которое может подстерегать беременную практически на каждом шагу.Цистит при беременности
Очень часто цистит проявляется (или обостряется, если он в хронической форме) именно в период беременности, и особенно на ранних ее сроках. Почему так происходит? Иммунитет женщины в это время несколько снижен, и это создает благоприятную почву для развития заболевания. Однако же цистит может побеспокоить будущую маму и на более поздних сроках, когда происходит ухудшение кровоснабжения органов малого таза вследствие увеличения матки и сдавливания соседних органов, в том числе мочевого пузыря.В чем сложность лечения острого или хронического цистита? А в том, что обычно назначаемые в данном случае препараты (антибиотики тетрациклинового ряда и сульфаниламиды) нельзя принимать при вынашивании ребенка! Значит ли это, что беременной женщине не будет оказана квалифицированная медицинская помощь? Конечно же, нет.
 Медицина нового поколения имеет отличную возможность помочь вам не только справиться с циститом, но и выносить и родить здорового малыша. Главное условие здесь — при первых же симптомах обратиться в клинику гинекологии и урологии, ведь подобное лечение цистита может провести только врач. Помните, самолечение крайне недопустимо!
Медицина нового поколения имеет отличную возможность помочь вам не только справиться с циститом, но и выносить и родить здорового малыша. Главное условие здесь — при первых же симптомах обратиться в клинику гинекологии и урологии, ведь подобное лечение цистита может провести только врач. Помните, самолечение крайне недопустимо!Многих беременных пациенток наших клиник гинекологии и урологии интересует вопрос: возможно ли лечение острого цистита народными средствами? Со всей долей ответственности отвечаем: не рискуйте! В период беременности использование большинства отваров и настоек целебных трав противопоказано. Все неприятные симптомы останутся на месте, а вот спровоцировать таким образом гипертонус матки можно очень просто.
Предвестники цистита
У беременной женщины появляются боль и жжение при мочеиспускании, а количество позывов в туалет резко увеличивается. Возникает ощущение того, что мочевой пузырь опорожнен не до конца, наблюдается тяжесть внизу живота. Следует иметь ввиду, что некоторые из перечисленных симптомов могут сопровождать и гипертонус матки, а потому диагностика в этом случае необходима.Лечение цистита при беременности необходимо!
Игнорировать цистит и закрывать глаза на его лечение не стоит, тем более во время беременности! Чем это чревато? Развитием пиелонефрита, проникновением инфекции к плоду, развитием преждевременных, тяжелых родов или появлению на свет малыша с недостаточным весом.Лечение цистита в нашей гинекологии и урологии
В наших урологических отделениях прием ведут как урологи-мужчины, так и урологи-женщины. Если данный вопрос столь важен для вас, вы можете сами выбрать лечащего врача!Вам будут назначены современные эффективные(и что немаловажно в положении беременной женщины — современно безопасные!) препараты на основе растительных компонентов, а так же при необходимости ряд вспомогательных процедур, например, гирудотерапию и инстиляцию мочевого пузыря (введение лекарства непосредственно в мочевой пузырь) и т.
 д. Подобное лечение цистита позволит устранить неприятные симптомы, восстановить стенки пузыря и качественно предотвратить рецидивы на время беременности.
д. Подобное лечение цистита позволит устранить неприятные симптомы, восстановить стенки пузыря и качественно предотвратить рецидивы на время беременности. Кардиотокография (КТГ), наружная гистерография (НГ) -Безопасное определение состояние плода и мышечного тонуса матки.
23.03.2016
Беременность для большинства женщин – это одновременно тревожная и радостная пора. Женщины с нетерпением ждут появления своего малыша и в то же время очень беспокоятся за его жизнь, им хочется, чтобы ребенок развивался правильно, без каких-либо отклонений, получал хорошее питание, чувствовал себя комфортно в животе и многое другое. Именно для того чтобы проследить за здоровьем и комфортом малыша, вовремя заметить и попытаться изменить ненужные отклонения, врач-гинеколог назначает беременной различные анализы и дополнительные исследования: кардиоткография (КТГ) и гистерограмма (наружная гистерография, НГ). Данные исследования могут проводится вместе, так и по раздельности в нашем центре по ул. Доватора, 10 а
Кардиотокография (КТГ) — один из ценных методов, позволяющий определить состояние плода.
Метод КТГ на сегодняшний день стал одним из основных способов пренатальной диагностики. Такая популярность метода связана с высокой достоверностью результатов, полученных с его помощью (при условии его правильного проведения), а также с довольно быстрой их расшифровкой. Во время диагностики записывается графическое изображение тахограмма – которая показывает частоту сердечных сокращений ребенка.
Гистерограмма (наружная гистерография, НГ)– отражает силу сокращений мышечной стенки матки (миометрия).
Этот метод позволяет получить информацию о сократительной деятельности матки в разных ее отделах как в норме, так и при патологии. Метод простой, неинвазивный и дает возможность судить о месте и начале возникновения волны сокращения, направлении и скорости ее распространения, координированности сокращений различных отделов матки, позволяет регистрировать длительность, величину, характер схваток и интервал между ними.
Как проводится исследования :
Женщине предлагают прилечь на кушетку и к ее животу присоединяют датчики:
- ультразвуковой датчик, определяющий ЧСС ребенка для КТГ
- датчик давления, регистрирующий сокращения матки для НГ
Вся процедура занимает около 30-50 минут, в это время мамочке рекомендуется не волноваться и дышать равномерно.
Условия проведения кардиотокографии
Основное условие при проведении такой диагностики – это третий триместр беременности, ведь наиболее объективные результаты КТГ можно получить, начиная с 32-недельного срока.
Связано это с тем, что только с 19 недели жизни плода вегетативная нервная система начинает влиять на сокращения сердца (до этого срока ЧСС происходит автономно). К 28 неделе беременности частота сердечных сокращений ребенка связана и с его двигательной деятельностью. Проведение КТГ при беременности, расшифровка результатов в частности, на этом сроке могут быть не совсем точными. А уже к 32 неделе осуществляется регуляция деятельности сердца со стороны нервной системы. До этого срока прослушивание ЧСС ребенка также можно проводить, но результаты не будут объективными. Процедура КТГ абсолютно безболезненна.
Важно! Проведение КТГ должно осуществляется в период наибольшей активности малыша.
Условия проведения наружной гистерографии (НГ)
Исследование проводят, если есть угроза преждевременных родов каждые 2 недели после 22 недель беременности, чтобы определиться с необходимыми профилактическими мероприятиями.
Вредно ли проводить КТГ и НГ беременной?
Кардиотокография и наружняя гистерография – абсолютно безопасные обследования, у них нет никаких противопоказаний.
Во время процедуры беременная не испытывает боли, ей не вводят лекарственные препараты, кожу не повреждают и не прокалывают, нет необходимости делать уколы и тому подобное. КТГ И НГ можно проводить хоть каждый день, тем более при необходимости ее могут повторять в течение длительного времени.
КТГ И НГ можно проводить хоть каждый день, тем более при необходимости ее могут повторять в течение длительного времени.
По каким параметрам ставят диагноз?
Диагноз ставится по следующим показателям:
- БЧСС (базальный ритм частоты сокращений сердца плода) – общая частота сердечного ритма. Норма 110-160 уд/мин при состоянии покоя, 120-190 уд/мин при физической активности плода. Вариабельность сердечного ритма (частота и амплитуда) – величина отклонений сердечного ритма от основной линии по вертикали, количество колебаний в минуту, КТГ при беременности норма составляет 7-25 уд/мин.
- Миокардиальный рефлекс или учащение сердечных сокращений (акцелерация) из-за внешнего воздействия. Норма от 2 уд/10 мин. Уменьшение сокращений сердца ребенка (децелерация). В норме отсутствует.
- Частота сокращений матки. Норма – менее 15% от общей частоты сердечного ритма, продолжительность – не более 30 сек.
Каждый критерий получает оценку от 0 до 2, все баллы подсчитываются, и получается общий показатель, который обозначает следующее:
- 8-10 баллов показывают, что у ребенка все в порядке, никаких отклонений не обнаружено. Врач может посоветовать наблюдать дальше;
- 6-7 баллов показывают, что у ребенка развивается умеренная гипоксия (кислородное голодание). Для уточнения результата врач назначает повторное исследование через день;
- 5 и менее балов обозначают, что жизнь плода находится в опасности, так как у него сильнейшее кислородное голодание. В некоторых случаях назначается срочное лечение, иногда беременную направляют на внеплановое кесарево сечение.
Важно! Следует знать, что более полного и точного заключения по результатам проведения КТГ при беременности можно достичь только после нескольких обследований, одного раза может не хватить.
Следует не забывать о том, что на основании одних только результатов КТГ и НГ врач не может поставить точный диагноз, ему нужно дополнительно провести допплерометрию сосудов плаценты и ультразвуковое исследование.
Если и эти исследования покажут плохие результаты, тогда врач может поставить гипоксию и назначить правильное и эффективное лечение. Особенно это имеет значение на последних двух месяцах беременности, в это время ребенок почти сформировался и для комфортного существования ему необходимо достаточное количество кислорода. Не забывайте об этом и вовремя выполняйте все требования гинеколога.
Все это помогает оценить общий уровень состояния плода и степень риска нарушений его внутриутробного развития.
Стоимость обследования можно посмотреть в разделе УЗИ. Инструментальная диагностика
Осложнение тонуса матки во время суррогатной беременности — крупнейшая в мире база данных
Симптом тонуса матки при беременности — одна из самых неприятных вещей для женщины, доставляющая ей максимальный дискомфорт.
Это тот синдром, который проявляется только после правильной диагностики. Следовательно, крайне необходимо проверять здоровье суррогатных матерей, чтобы мы могли регулярно определять положение и здоровье ребенка. Наши гинекологи осматривают положение малыша и состояние здоровья суррогатной матери.Обычно суррогатная мать не знает об этом осложнении, если она страдает им.
Тонус матки
Женщины, страдающие тонусом матки во время беременности, на самом деле подвержены растяжению мышц матки. Возможно, вы слышали о термине «гипертонус», который является альтернативным словом, используемым для обозначения того же синдрома.
Матка в норме остается расслабленной. В случае выявления этого состояния он обращается за немедленной медицинской помощью.Тонус матки может быть одной из причин выкидыша. В некоторых случаях это становится причиной преждевременных родов. Обычно это происходит, если синдром обнаружен на более позднем сроке беременности. Повышение тонуса матки можно контролировать, если его вовремя диагностировать. Правильное лечение и отдых помогают контролировать неблагоприятные последствия этого синдрома.
Повышение тонуса матки можно контролировать, если его вовремя диагностировать. Правильное лечение и отдых помогают контролировать неблагоприятные последствия этого синдрома.
Симптомы тонуса матки
Обычные симптомы тонуса матки ощущает только суррогатная мать.У нее увеличивается уровень дискомфорта внизу живота из-за частого проявления гипертонуса. Этот дискомфорт похож на менструальную боль, которую иногда испытывают женщины.
Об этом дискомфорте важно сообщить гинекологу, как только он почувствуется. Правильно назначенное в нужное время лечение сохраняет и продлевает беременность.
Симптомы тонуса матки чаще всего подтверждаются клинически. Для этого гинеколог проводит подробный осмотр влагалища, чтобы определить уровень тонуса.Они пальпируют живот, чтобы дополнительно изучить положение ребенка.
Консистенция матки обычно оказывается похожей на камень, если диагностируется тонус матки. То же самое наблюдение было обнаружено при проведении влагалищного исследования двумя руками. Сокращение мышцы матки подтверждает наличие синдрома.
Первым шагом после постановки диагноза является определение положения ребенка в утробе матери. Из-за такого сокращения ребенок испытывает давление.Наша первая цель по-прежнему состоит в том, чтобы обезопасить жизнь ребенка. Наша первая обязанность как агентства суррогатного материнства — информировать предполагаемых родителей о статусе беременности. Если предполагаемые родители находятся в другой стране, мы общаемся с ними в цифровом формате, чтобы мгновенно информировать их о ситуации.
Специалисты-гинекологи определяют дальнейшие действия. Для правильного определения медицинских процедур необходимы дополнительные исследования. Для нас важны и суррогатная мать, и ребенок.Мы не оставляем камня на камне, чтобы обеспечить здоровье суррогатной матери и ребенка.
Причины тонуса матки
Причин тонуса матки во время беременности может быть множество. На самом деле причины у разных женщин разные. Основные причины тонуса матки:
Недостаток сна — Во время беременности большинство женщин страдает бессонницей. В основном это связано с гормональными изменениями в организме в это время. Стресс и беспокойство также вызывают недосыпание у многих беременных женщин.
Стресс. Стресс — еще одна важная причина тонуса матки у женщин. Суррогаты испытывают большой стресс из-за ответственности, которую они несут. Их тело проходит через несколько лекарств, чтобы иметь возможность вынашивать ребенка в утробе. Это вызывает стресс и беспокойство, которые являются жизненно важными причинами тонуса матки.
Повышенная физическая активность — суррогатным матерям настоятельно рекомендуется много отдыхать во время беременности. Если они занимаются физическими нагрузками, у них повышается тонус матки.
Возрастной фактор. Этот типичный синдром может повлиять на беременность в возрасте до 18 или старше 35 лет. В таких случаях матка не готова к вынашиванию беременности.
Курение или употребление алкоголя во время беременности. Употребление алкоголя или курение во время беременности может вызвать тонус матки. Однако суррогаты с New Life подписали договор о том, чтобы не употреблять какие-либо из таких веществ, пока они вынашивают чужого ребенка в утробе.
Недостаток прогестерона — Недостаток гормона прогестерона также вызывает снижение напряжения мышц матки во время беременности и приводит к тонусу матки. Если вовремя не принять меры, это также может привести к выкидышу.
Тонус матки возникает у некоторых женщин во втором триместре. Это вызвано различными воспалительными опухолевыми заболеваниями.
Профилактика тонуса матки
Тонус матки, возникающий во время гестационного периода, необходимо немедленно контролировать, чтобы избежать выкидыша или преждевременных родов.Следовательно, очень важно связаться с гинекологом. По этой же причине в период беременности назначают регулярное посещение гинеколога. Это помогает в раннем обнаружении аномалий и тем самым спасти беременность. В противном случае это часто приводит к выкидышу или преждевременным родам.
Во время беременности важно много отдыхать. В это время категорически запрещены тяжелые физические нагрузки. В это время мы рекомендуем заниматься йогой, чтобы снять мышечное напряжение.
Беременной женщине необходимо есть свежие фрукты и включать в свой рацион много овощей, чтобы получить необходимые витамины. Здоровое питание и легкое настроение важны для здоровья суррогатной матери и ребенка.
Лечение тонуса матки
После постановки диагноза суррогатной матери назначают полный постельный режим.
Расслабление и седация — ключ к выздоровлению от этого синдрома. С этой целью чаще всего используются травяные успокаивающие средства. Чтобы успокоить суррогатную мать, дают пустырник, валериану и травяной чай.Постельный режим позволяет организму преодолеть повреждения, нанесенные матке.
В это время важна спокойная жизнь. Женщине рекомендуется держаться подальше от всего негатива и заниматься позитивными мыслями. Это помогает процессу восстановления.
Если отдых и седативные препараты не помогают, суррогатной матери нужно дать более сильные лекарства. Спазмолитики или миотропные препараты обычно назначают для расслабления мышц и получения седативного эффекта. Лекарства в это время тщательно подбираются гинекологами, чтобы не было негативного воздействия на плод.
Использование папаверина может иногда оказывать негативное влияние на суррогатную мать и плод, если ей чуть больше двадцати лет. Следовательно, все лекарства выбираются с учетом всех основных критериев.
Часто папаверин применяют в ректальных суппозиториях трижды в день. Это способствует быстрому восстановлению суррогатной матери тонуса матки на последнем сроке беременности.
Целью всей медицинской процедуры является устранение причин выкидыша или преждевременных родов.Сокращенные мышцы матки обычно имеют тенденцию толкать ребенка раньше запланированного времени. Это может привести к выкидышу и даже к преждевременным родам. Предпринимаются медицинские попытки контролировать ситуацию и обеспечить здоровье суррогатной матери и ребенка.
Прекращение внутривенного введения окситоцина, используемого для стимуляции сокращений матки в активной фазе индуцированных родов
В чем проблема?
Окситоцин — это естественный гормон, который вызывает в матке (матке) регулярные болезненные сокращения и начало родов.Он доступен в виде внутривенного (в вену (IV)) препарата и вводится медленно, чтобы искусственно стимулировать роды, если врачи или акушерки считают, что необходимо ускорить рождение ребенка, или если мать просит об этом. В западных странах примерно у каждой четвертой беременной женщины были индуцированы роды, обычно с применением препаратов простагландина отдельно или в комбинации с окситоцином.
Риски, связанные с внутривенным введением окситоцина для стимуляции сокращений матки, включают в себя слишком длительные или слишком частые схватки женщины (гиперстимуляция матки), что может привести к изменению частоты сердечных сокращений ребенка и необходимости экстренного кесарева сечения.В этом обзоре исследуется, снижает ли прекращение внутривенного введения окситоцина после того, как роды установились (т.е. шейка матки расширена более чем наполовину), сопутствующие риски для матери и ребенка по сравнению с продолжением внутривенного введения окситоцина.
Почему это важно?
Прекращение инфузии окситоцина после начала активных родов может привести к более естественным родам, особенно если снижен риск чрезмерной стимуляции матки и необходимости немедленного кесарева сечения. Кроме того, общая общая доза окситоцина, полученная матерью, будет снижена, что может привести к меньшему количеству побочных эффектов (например,грамм. тошнота, рвота и головная боль у матери или изменения частоты сердечных сокращений ребенка).
Какие доказательства мы нашли?
Мы провели поиск доказательств (январь 2018 г.) и нашли 10 рандомизированных контролируемых исследований (1888 женщин и их младенцев), проведенных в период с февраля 1998 г. по январь 2016 г. в больницах Дании, Греции, Турции, Израиля, Ирана, США, Бангладеш, Индии, и Таиланд. Мы не можем быть уверены в результатах из-за ограничений дизайна исследования и того, как были представлены результаты.
Прекращение внутривенного введения окситоцина во время активных родов может снизить количество женщин, которым было сделано кесарево сечение (девять испытаний, 1784 женщины). Однако, когда мы провели еще один анализ, включив только тех женщин, которые фактически были в активном состоянии родов, мы обнаружили, что, вероятно, существует небольшая разница или нет разницы между двумя группами (четыре испытания, 787 женщин).
Прекращение внутривенного введения окситоцина, вероятно, снижает риск того, что у женщин схватки станут слишком продолжительными или слишком сильными, что приведет к изменениям частоты сердечных сокращений ребенка (три испытания, 486 женщин).Мы не уверены в том, влияет ли отмена окситоцина внутривенно на риск бактериальной инфекции оболочек или мешка внутри матки) (одно испытание, 252 женщины). Прекращение внутривенного введения окситоцина во время родов может иметь незначительное влияние или совсем не повлиять на использование женщинами обезболивания и эпидуральной анестезии по сравнению с женщинами, которые продолжали получать окситоцин внутривенно (три испытания, 556 женщин).
Вероятно, в группе прекращенного внутривенного введения окситоцина было меньше детей с аномальными результатами кардиотокографии (электронный метод измерения сокращений женщин и сердцебиения ребенка) по сравнению с женщинами, которые продолжали получать окситоцин внутривенно (семь испытаний, 1390 женщин).
По сравнению с продолжающимся внутривенным введением окситоцина прекращение внутривенного введения окситоцина, вероятно, мало или совсем не влияет на количество младенцев с низким баллом по стандартному тесту благополучия новорожденных (Апгар) через пять минут после рождения (четыре испытания, 893 женщины) или другой другой показатель благополучия младенцев, включающий однократный анализ крови, взятой из пуповины (четыре испытания, 873 женщины).
Во включенных испытаниях не сообщалось о многих результатах этого обзора, включая смерть матери или ее ребенка.
Что это значит?
Прекращение приема окситоцина после начала активной фазы родов может снизить количество женщин, у которых схватки становятся слишком продолжительными или слишком сильными, что приводит к изменениям частоты сердечных сокращений ребенка и риску кесарева сечения. Однако возможное снижение риска кесарева сечения может быть артефактом плохого дизайна исследования.
Требуются испытания более высокого качества. Они могут включать в анализ тех женщин, которые не достигли активной фазы родов из-за того, что их дети родились раньше с помощью кесарева сечения, и тех, чьи роды были настолько быстрыми, что окситоцин не мог быть остановлен вовремя, т.е.е. анализ должен проводиться по принципу «намерение лечить».
Будущие исследования могут включать результаты, перечисленные в этом обзоре, в том числе удовлетворенность женщин.
Причина для беспокойства, когда паттерны ненормальные
Основные выводы:
- Сокращения матки могут сдавливать кровеносные сосуды в матке, потенциально препятствуя передаче кислорода плаценте и ребенку.
- При нормальных родах идеальным является одно сокращение каждые две-три минуты или менее пяти сокращений за 10-минутный период.
- Матка должна отдыхать между схватками, иметь достаточный маточный тонус покоя (мягкий на ощупь) и время покоя матки (около одной минуты).
Плод полагается на адекватное кровообращение в матке и пуповине, чтобы обеспечить достаточное количество кислорода для поддержания благополучия плода во время родов. Состояние плода оценивается во время родов, отслеживая частоту сердечных сокращений плода.
Имеются характерные образцы частоты сердечных сокращений плода, отраженные на графике, который указывает на хорошую оксигенацию.Плод подвержен риску нарушения доставки кислорода при аномальном характере сокращений матки.
Почему характер сокращения матки важен
Аномальный паттерн сокращения матки, сопровождающийся неутешительным паттерном сердечного ритма плода, вызывает беспокойство. Медсестры, акушерки и врачи должны принять меры, чтобы избежать этого.
В медицинской литературе есть много статей об интерпретации паттернов частоты сердечных сокращений плода при оценке благополучия плода, но большая часть литературы не рассматривает или адекватно не рассматривает паттерн сокращения матки как критически важную переменную при оценке состояния плода. -существование.
Существует ряд характеристик характера сокращения матки, которые могут способствовать стрессу у плода во время родов, тем самым увеличивая риск причинения вреда ребенку. Сокращения матки могут сдавливать кровеносные сосуды матки, потенциально препятствуя передаче кислорода плаценте и ребенку.
Сокращения также могут сдавливать пуповину, что может повлиять на приток насыщенной кислородом крови к ребенку. Оба события происходят в большинстве родов без последствий для ребенка.Но если эти события происходят слишком часто или слишком серьезно, возрастает риск травмы.
Последствия недостаточного кровотока, насыщенного кислородом
Существует ряд характеристик, свидетельствующих о чрезмерной активности матки, которых следует избегать, чтобы предотвратить повреждение плода. Чрезмерная активность матки может привести к нарушению оксигенации плода. Хотя плод обладает замечательной способностью переносить периоды нарушения оксигенации, эта толерантность имеет пределы.
В конце концов, если чрезмерная активность матки сохраняется, у плода может развиться состояние, называемое метаболическим ацидозом, и, если оно достаточно серьезное, может произойти травма головного мозга и даже смерть. Существует ряд моделей сокращений, которые могут способствовать риску травмы или смерти плода.
Как часто у вас должны быть схватки?
Частота сокращений — важный вопрос. Частота сокращений матки должна быть достаточной для расширения шейки матки и содействия опусканию плода по родовым путям.
Вообще говоря, желаемая частота сокращений матки при нормальных родах — это одно сокращение каждые две-три минуты или менее пяти сокращений за 10-минутный период.
Если схватки происходят чаще, существует риск того, что плод не перенесет дополнительный стресс, если такая картина сохраняется. Чрезмерно частые сокращения матки называют «тахисистолией».
Что такое окситоцин и почему он используется при родах?
При некоторых родах используются лекарственные препараты, способствующие деятельности матки.Препарат называется «окситоцин» или «синтоцинон». Эффект этого лекарства, вводимого матери, заключается в увеличении частоты, продолжительности и интенсивности сокращений матки для ускорения родов.
Одним из рисков, связанных с окситоцином, является возможность чрезмерной активности матки. При использовании окситоцина в случае слишком частых сокращений (чаще, чем одно сокращение каждые две минуты) окситоцин необходимо либо уменьшить, либо прекратить.
Необходимо наблюдать за патологическим паттерном сокращений матки, чтобы увидеть, исчезнет ли она.Если прекращение приема окситоцина не решает проблему, в этот момент могут потребоваться роды, особенно если частота сердечных сокращений плода неутешительна.
Почему важна продолжительность схваток
Продолжительность схваток — еще одна важная характеристика. При обычных родах желаемая продолжительность схваток составляет от 45 до 60 секунд. Сокращения, которые продолжаются более 60 секунд, если они продолжаются, могут указывать на то, что матка сокращается в течение чрезмерных периодов времени, что способствует стрессу плода.
Сокращение, продолжающееся более 90 секунд, называется «тетаническим» сокращением. Опять же, слишком продолжительные схватки являются ненормальными и приводят к дополнительному стрессу для плода, и их следует избегать.
Убедитесь, что матка находится в состоянии покоя
Для благополучия плода важно, чтобы матка отдыхала между схватками. Этот отдых состоит из двух важных составляющих: тонуса покоя матки и времени покоя матки. Во время сокращений матка, которая представляет собой мышцу, напрягается, чтобы обеспечить силу, необходимую для продвижения родов.
Что такое тонус покоя матки?
Матка напряжена во время схваток или имеет повышенный «тонус». Отдых между схватками требует, чтобы матка была «мягкой» при прикосновении или пальпации и имела пониженный тонус. Если матка не мягкая, то тонус повышен. Мышца может быть недостаточно расслаблена для улучшения кровообращения.
Это может привести к снижению кровотока между схватками, что является проблемой оксигенации плода.Медсестре важно прикасаться к животу матери между схватками, чтобы матка была мягкой.
Если между схватками наблюдается стойкое повышение тонуса, необходимо определить причину этой проблемы и разработать план решения проблемы, которая может включать снижение окситоцина или ускоренные роды.
Как долго длится время отдыха матки?
Между схватками должно быть достаточно времени, чтобы плод «оправился» от стресса, вызванного предыдущими схватками.В идеале время отдыха между схватками должно составлять одну минуту. Короткое время отдыха может способствовать ненужному стрессу у плода.
Другие модели сокращения
Схватки, которые происходят в быстрой последовательности, также могут быть проблематичными. Когда два сокращения происходят очень быстро с небольшим перерывом между ними, это называется «сцеплением». Три сокращения в быстрой последовательности называются «утроением». Эти паттерны ненормальны, и их следует избегать.
Аномальная активность матки всегда должна рассматриваться как вызывающая беспокойство, независимо от того, наблюдаются ли паттерны с неутешительными паттернами сердечного ритма плода или без них.Если чрезмерная активность матки возникает при неутешительной частоте сердечных сокращений плода, это вызывает гораздо большее беспокойство и требует лечения.
Врачи и медсестры должны быть внимательны к возможности развития метаболического ацидоза плода, когда эти состояния встречаются вместе, и от них требуется принять меры.
Свяжитесь с доверенным юристом по родовым травмам сегодня
Общей чертой многих дел, которые юристы BILA рассматривают для семей с детьми, рожденными с церебральным параличом или другими родовыми травмами, является наличие аномальной активности матки, часто связанной с неразумным применением окситоцина.
Во многих из этих случаев травмы новорожденного можно было бы полностью избежать, если бы правильно распознать эти закономерности и получить соответствующую клиническую реакцию. Свяжитесь с одним из наших доверенных юристов сегодня.
Осложнения во время родов: 10 распространенных проблем
Роды и роды обычно протекают легко, но иногда возникают осложнения, которые могут потребовать немедленного вмешательства.
Осложнения могут возникнуть на любом этапе родов.
По данным Национального института здоровья детей и развития человека Юнис Кеннеди Шрайвер, специализированная помощь более вероятно потребуется, если беременность длится более 42 недель, если в прошлом уже было кесарево сечение или если у матери пожилой возраст.
В этой статье рассматриваются десять проблем, которые могут возникнуть, причины их возникновения, доступные методы лечения и некоторые меры, которые могут помочь их предотвратить.
Поделиться на PinterestЕсли доставка занимает больше времени, чем ожидалось, это можно охарактеризовать как «неуспех.«Это может произойти по ряду причин.Затяжные роды, роды, которые не развиваются, или неспособность прогрессировать — это когда роды длятся дольше, чем ожидалось. Исследования показывают, что это затрагивает около 8 процентов рожающих. Это может произойти по ряду причин.
Американская ассоциация беременных определяет длительные роды как продолжающиеся более 20 часов, если это первые роды. Для тех, кто ранее рожал, задержка в развитии наступает, когда роды продолжаются более 14 часов.
Если продолжительные роды происходят в ранней или латентной фазе, они могут утомлять, но обычно не приводят к осложнениям.
Однако, если это происходит во время активной фазы, может потребоваться медицинское обследование и вмешательство.
Причины затяжных родов включают:
- медленное раскрытие шейки матки
- медленное сглаживание
- большой ребенок
- малые родовые пути или таз
- рождение нескольких детей
- эмоциональные факторы, такие как беспокойство, стресс и страх
Обезболивающие также могут замедлять или ослаблять сокращения матки.
Если роды не прогрессируют, первый совет — расслабиться и подождать. Американская ассоциация беременных советует прогуляться, поспать или принять теплую ванну.
На более поздних стадиях медицинские работники могут прописать лекарства, вызывающие роды, или порекомендовать кесарево сечение.
«Неутешительный статус плода», ранее известный как дистресс плода, используется для описания нездоровья плода.
Новый термин рекомендован Американской коллегией акушеров и гинекологов (ACOG), поскольку «дистресс плода» неспецифичен и может привести к неточному лечению.
Неутешительный статус плода может быть связан с:
- нерегулярным сердцебиением у ребенка
- проблемами с мышечным тонусом и движением
- низким уровнем околоплодных вод
Основными причинами и условиями могут быть:
- недостаточный уровни кислорода
- материнская анемия
- гипертензия у матери, вызванная беременностью
- задержка внутриутробного развития (IUGR)
- околоплодные воды, окрашенные меконием
Это более вероятно при беременности, длившейся 42 недели или дольше.
Стратегии, которые могут помочь во время эпизодов неутешительного состояния плода, включают:
- изменение положения матери
- увеличение материнской гидратации
- поддержание оксигенации матери
- амниоинфузия, при которой жидкость вводится в амниотическую полость для облегчения давление на пуповину
- токолиз, временная остановка сокращений, которая может отсрочить преждевременные роды
- внутривенное введение гипертонической декстрозы
В некоторых случаях может потребоваться кесарево сечение.
Перинатальная асфиксия определяется как «неспособность инициировать и поддерживать дыхание при рождении».
Это может произойти до, во время или сразу после родов из-за недостаточной подачи кислорода.
Это неспецифический термин, связанный со сложным кругом проблем.
Это может привести к:
- гипоксемии или низкому уровню кислорода
- высокому уровню углекислого газа
- ацидозу или слишком большому количеству кислоты в крови
Могут возникнуть сердечно-сосудистые проблемы и нарушение функции органов.
Перед родами симптомы могут включать низкую частоту сердечных сокращений и низкий уровень pH, что указывает на высокую кислотность.
При рождении может быть низкий балл по шкале APGAR от 0 до 3 в течение более 5 минут.
Другие показания могут включать:
- плохой цвет кожи
- низкий пульс
- слабый мышечный тонус
- одышка
- слабое дыхание
- околоплодные воды, окрашенные меконием
Лечение перинатальной асфиксии может включать обеспечение кислородом матери или кесарева сечения.
После родов может потребоваться механическое дыхание или лекарство.
Дистоция плеча — это когда головка рождается вагинально, но плечи остаются внутри матери.
Это нечасто, но чаще встречается у женщин, которые ранее не рожали, и на него приходится половина всех кесарева сечения в этой группе.
Медицинские работники могут применять определенные маневры для освобождения плеч:
К ним относятся:
- изменение положения матери
- поворот плеч ребенка вручную
Для выполнения эпизиотомии или хирургического расширения влагалища может потребоваться место для плеч.
Осложнения обычно поддаются лечению и временны. Однако, если также присутствует неутешительная частота сердечных сокращений плода, это может указывать на другие проблемы.
Возможные проблемы включают:
- Повреждение плечевого сплетения плода, повреждение нерва, которое может повлиять на плечо, руки и кисть, но обычно заживает вовремя
- Перелом плода, при котором ломается плечевая кость или ключица, которые обычно заживают без проблем
- гипоксически-ишемическое повреждение головного мозга или недостаточное поступление кислорода в мозг, что в редких случаях может быть опасным для жизни или приводить к повреждению головного мозга
Осложнения со стороны матери включают маточные, вагинальные, цервикальные или ректальные разрывы и сильное кровотечение после родов.
В среднем женщины теряют 500 миллилитров (мл) крови во время естественных родов одного ребенка. Во время кесарева сечения для одинокого ребенка средняя потеря крови составляет 1000 мл.
Это может произойти в течение 24 часов после родов или до 12 недель спустя в случае вторичного кровотечения.
Около 80 процентов случаев послеродовых кровотечений происходит из-за недостаточного тонуса матки.
Кровотечение происходит после изгнания плаценты, потому что сокращения матки слишком слабые и не могут обеспечить достаточное сжатие кровеносных сосудов в том месте, где плацента была прикреплена к матке.
Это может привести к низкому кровяному давлению, отказу органов, шоку и смерти.
Определенные медицинские условия и методы лечения могут увеличить риск развития послеродового кровотечения:
- отслойка плаценты или предлежание плаценты
- чрезмерное растяжение матки
- многоплодная беременность
- гипертензия, вызванная беременностью
- несколько предшествующих родов
- длительные роды
- использование щипцов или вакуумных родов
- использование общей анестезии или лекарств для стимулирования или остановки родов
- инфекция
- ожирение
К другим заболеваниям, которые могут привести к более высокому риску, относятся:
- шейный, вагинальный или разрывы кровеносных сосудов матки
- гематома вульвы, влагалища или таза
- нарушения свертываемости крови
- приросшая, инкремента или перкрета плаценты
- разрыв матки
Лечение направлено на скорейшую остановку кровотечения.
Варианты включают:
- использование лекарств
- массаж матки
- удаление задержанной плаценты
- тампон матки
- перевязка кровоточащих кровеносных сосудов
- операция, возможна лапаротомия, чтобы найти причину кровотечения, или гистерэктомия для удаления матки
Чрезмерное кровотечение может быть опасным для жизни, но при быстрой и соответствующей медицинской помощи прогноз обычно хороший.
Поделиться на PinterestЕсли положение ребенка препятствует родам, может потребоваться кесарево сечение, эпизиотомия или родоразрешение с помощью щипцов.Не все дети будут в лучшем положении для вагинальных родов. Лицом вниз является наиболее распространенная поза плода при рождении, но младенцы могут быть и в других позах.
К ним относятся:
- лицом вверх
- ягодицами впереди (прямой таз) или ступнями вперед (полный таз)
- лежа боком, горизонтально поперек матки вместо вертикального
В зависимости от положения ребенка и ситуации может потребоваться:
- вручную изменить положение плода
- использовать щипцы
- выполнить эпизиотомию, хирургическим путем увеличить отверстие
- выполнить кесарево сечение
Пуповина
Проблемы с пуповина включает:
- оборачиваются вокруг ребенка
- сжимаются
- появляются до ребенка
Если они обертываются вокруг шеи, если они сжимаются или появляются раньше, чем ребенок, медицинская помощь, вероятно, будет нужный.
Когда плацента закрывает отверстие шейки матки, это называется предлежанием плаценты. Обычно необходимо кесарево сечение.
Поражает примерно 1 из 200 беременностей в третьем триместре.
Это наиболее вероятно у тех, кто:
- имел предыдущие роды, особенно четыре или более беременностей
- предыдущее предлежание плаценты, кесарево сечение или операции на матке
- имели многоплодную беременность
- в возрасте старше 35 лет
- имеют миомы
- дым
Основной симптом — кровотечение без боли в третьем триместре.Он может варьироваться от легкого до тяжелого.
Другие возможные показания включают:
- ранние схватки
- ребенок находится в тазовом предлежании
- большой размер матки для стадии беременности
Лечение обычно:
- постельный режим или контролируемый отдых в больнице, в тяжелых случаях
- переливание крови
- немедленное кесарево сечение, если кровотечение не останавливается или если показания сердца плода неутешительны
Это может увеличить риск состояния, известного как приросшая плацента, потенциально опасного для жизни состояние, при котором плацента становится неотделимой от стенки матки.
Врач может порекомендовать избегать полового акта, ограничить поездки и избегать гинекологических осмотров.
Головно-тазовая диспропорция (ЦФД) — это когда голова ребенка не может пройти через таз матери.
По данным Американского колледжа медсестер-акушерок, головно-тазовая диспропорция возникает в 1 из 250 беременностей.
Это может произойти, если:
- ребенок большой или с большой головой
- ребенок находится в неправильном положении
- таз матери маленький или необычной формы
Обычно кесарево сечение нужно.
Если у кого-то ранее было кесарево сечение, есть небольшая вероятность того, что шрам может открыться во время будущих родов.
Если это произойдет, у ребенка может возникнуть кислородная недостаточность, и может потребоваться кесарево сечение. У матери может возникнуть сильное кровотечение.
Помимо предыдущего кесарева сечения, к другим возможным факторам риска относятся:
- индукция родов
- размер ребенка
- возраст матери 35 лет и более
- использование инструментов при естественных родах
Женщины, которые планируют роды через естественные родовые пути после ранее перенесенного кесарева сечения, должны стремиться к родам в медицинском учреждении.Это обеспечит доступ к помещениям для кесарева сечения и переливания крови, если они понадобятся.
Признаки разрыва матки включают:
- ненормальное сердцебиение у ребенка
- боль в животе и болезненность шрамов у матери
- медленное прогрессирование родов
- вагинальное кровотечение
- учащенное сердцебиение и низкое артериальное давление в мать
Надлежащий уход и наблюдение могут снизить риск серьезных последствий.
Вместе три стадии родов обычно длятся от 6 до 18 часов, но иногда они длится всего от 3 до 5 часов.
Это известно как быстрый труд или кропотливый труд.
Шансы на быстрые роды увеличиваются, когда:
- ребенок меньше среднего
- матка сокращается эффективно и сильно
- родовые пути соответствуют
- есть история быстрых родов
Быстрые роды могут начните с серии быстрых и интенсивных сокращений.Это может оставить мало времени для отдыха. Они могут напоминать одно непрерывное сокращение.
Недостатки быстрых родов:
- это может привести к тому, что мать потеряет контроль
- может не хватить времени, чтобы добраться до медицинского учреждения
- это может увеличить риск разрыва и разрыва шейки матки и влагалище, кровотечение и послеродовой шок
Риски для ребенка включают:
- аспирация околоплодных вод
- более высокая вероятность инфицирования, если роды происходят в нестерильном месте
При наличии признаков быстрого начала родов , важно:
- обратиться к врачу или акушерке.
- используйте дыхательные техники и успокаивающие мысли, чтобы чувствовать себя лучше.
- оставайтесь в стерильном месте.
. Лежание на спине или боку может помочь.
Осложнения во время беременности могут быть опасными для жизни в тех частях мира, где отсутствует надлежащая медицинская помощь.
По данным Всемирной организации здравоохранения (ВОЗ), в 2015 году ожидается гибель 303 000 человек во всем мире.
В США эта цифра составляет около 700 каждый год.
Основными причинами являются:
- кровотечение
- инфекция
- небезопасное прерывание
- эклампсия, приводящая к высокому кровяному давлению и судорогам
- осложнения беременности, которые усугубляются во время родов
Соответствующая медицинская помощь может предотвратить или разрешить большинство из этих проблем.
Очень важно посещать все дородовые посещения во время беременности и следовать советам и инструкциям врача относительно беременности и родов.
Дозирование, показания, взаимодействия, побочные эффекты и др. Питоцина (окситоцина)
Предупреждения о черном ящике
Плановая индукция родов определяется как начало родов у беременной, у которой нет медицинских показаний для индукции родов.
Поскольку имеющихся данных недостаточно для оценки соотношения пользы и риска, окситоцин не показан для плановой индукции родов.
Противопоказания
Значительная цефалопельвикальная диспропорция
Неблагоприятные положения или предлежания плода, например, поперечное ложь, которые невозможно родить без преобразования до родов
Экстренные акушерские ситуации, благоприятствующие хирургическому вмешательству
Дистресс плода, при котором роды не неизбежны
активность не приводит к удовлетворительному прогрессу
Гиперактивная или гипертоническая матка
Противопоказанные вагинальные роды, например, инвазивная карцинома шейки матки, активный генитальный герпес, полное предлежание плаценты, предлежание сосудов и предлежание пуповины или выпадение пуповины
Гиперчувствительность
Дистресс плода многоводие, частичное предлежание плаценты, недоношенность, пограничная цефалопельвикальная диспропорция, предыдущая обширная операция на шейке или матке (включая кесарево сечение), чрезмерное растяжение матки, большая множественность, инвазивная карцинома шейки матки, сепсис матки или травматические роды в анамнезе
Может возникнуть гиперстимуляция матки с сильными (гипертоническими) и / или продолжительными (тетаническими) сокращениями или тонусом матки в состоянии покоя 15-20 мм вод. Ст. Между схватками, что может привести к разрыву матки, цервикальным и вагинальным разрывам, послеродовым кровотечениям, отслойка плаценты, нарушение кровотока в матке, эмболия околоплодными водами и травмы плода, включая внутричерепное кровоизлияние
Не показаны для планового стимулирования родов
Предостережения
При возникновении гиперактивности матки немедленно прекратите лечение
Внутривенные препараты должен вводить обученный персонал
Риск тяжелой водной интоксикации при длительном приеме из-за его антидиуретического действия
Может потребоваться ограничение приема жидкости
Гипертонус матки, спазм, разрыв матки и столбнячные схватки могут возникнуть при высоких дозах
В / м не рекомендуется для индукции родов / увеличение
Необычный случай гипертонуса матки и перфорации матки, приводящей к дистрессу плода после введения внутриматочного катетера
Введение катетеров внутриматочного давления — это обычная процедура, выполняемая в родильных отделениях и отделениях родоразрешения с небольшими сопутствующими осложнениями.Имеется несколько сообщений о материнской и неонатальной заболеваемости, связанной с использованием катетеров внутриматочного давления, и их редких неблагоприятных исходах. Мы сообщаем о необычном случае гипертонуса матки, который привел к дистрессу плода сразу после установки внутриматочного катетера. Экстренное кесарево сечение было выполнено по поводу дистресс-синдрома плода и выявило вертикальный разрыв 5 см в заднем нижнем сегменте матки. Перфорация матки восстановлена интраоперационно. Мать и ребенок чувствовали себя хорошо и были выписаны домой на четвертый день после операции.
1. Введение
Катетеры внутриматочного давления (IUPC) используются во время родов для измерения частоты, продолжительности и силы сокращений матки. Было высказано предположение, что IUPC более точны, чем внешняя токодинамометрия, в определении силы и частоты сокращений матки, особенно в случаях материнского ожирения и / или подозреваемых родовых дистоций [1]. По оценкам, IUPC используются примерно в 15% поставок в США [2].
Перфорация матки — редкое осложнение, связанное с установкой внутриматочных катетеров. Это может быть связано с его редкостью, но, скорее всего, с занижением сведений. Правильная техника установки катетеров внутриматочного давления и осведомленность о возможных осложнениях могут привести к ранней диагностике и соответствующему вмешательству.
2. История болезни
21-летняя нерожавшая женщина латиноамериканского происхождения на сроке беременности 41,4 недели с индексом массы тела (ИМТ) 45 поступила в отделение родовспоможения для планового индукции родов на поздний срок.Беременность, протекающая без осложнений. Первоначальное обследование шейки матки показало благоприятный балл Бишопа — 9. Индукция была начата с питоцина. Из-за повышенного ИМТ пациента внешняя токодинамометрия не смогла обнаружить все зарегистрированные у пациента сокращения. Пациент расширился до 4 см и получил эффективную эпидуральную анестезию. Несмотря на аугментацию питоцином, амниотомию и пальпируемые сокращения матки, пациентка была задержана при дилатации 4 см на 3 часа.
Из-за того, что схватки трудно идентифицировать, была проведена установка IUPC, чтобы лучше охарактеризовать частоту и силу сокращений матки.IUPC вводили в заднюю часть матки стерильным способом, с первой попытки и с осторожностью, чтобы внешний катетер не выходил за пальцы исследователя. IUPC был продвинут на 45 см с небольшим сопротивлением, и в катетере не было обнаружено околоплодных вод. Сразу после размещения у плода наблюдалась брадикардия в течение примерно 7 минут с частотой сердечных сокращений плода до 60. Во время брадикардии плода была проведена плановая реанимация плода во время родов, IUPC был удален без признаков сгустка крови или вагинального кровотечения, а пальпация матки выявила гипертонус матки.
На этом этапе пациентка поступила на экстренное кесарево сечение по поводу брадикардии плода. Живой младенец мужского пола был доставлен из переднего положения затылка, весом 7,8 фунта и APGARS 9/9, через 1 и 5 минут, соответственно. Пуповинные газы были в пределах нормы. Плаценту удалили вручную и осмотрели без признаков отслойки плаценты. Матка была очищена от всех сгустков и мусора, затем кишечник был идентифицирован в полости матки. Осмотр задней части нижнего сегмента матки выявил вертикальный разрыв 5 см в нижнем сегменте матки, медиальнее места прикрепления правой маточно-крестцовой связки.Затем матка была экстериоризирована, и была идентифицирована задняя гематома на 3 см, медиальнее перфорации матки.
Перфорация матки была идентифицирована и исправлена в два слоя с использованием 0 dexon и 2–0 хромового шва. Отмечен адекватный гемостаз, задняя гематома оставалась стабильной. Младенец и мать переведены на выздоровление в стабильном состоянии. Мать была проинформирована о перфорации матки, связанной с установкой внутриматочного катетера, и что она не была кандидатом на будущие испытания родов после кесарева сечения.УЗИ анатомии на 20 неделе беременности показала заднюю плаценту.
3. Обсуждение
Размещение катетеров внутриматочного давления рассматривается как рутинная процедура для родовспоможения и родовспоможения, чтобы обеспечить надежную и поддающуюся количественной оценке продолжительность, частоту и силу сокращений. Сила сокращений матки выражается в единицах Монтевидео (MVU). Единицы Монтевидео измеряют давление в матке выше исходного тонуса и рассчитываются путем умножения количества сокращений матки за десятиминутный период.Исследования показали, что MVU, превышающая 200, подходит для активной фазы родов [3].
На сегодняшний день Американский колледж акушеров и гинекологов не рекомендует рутинное использование IUPC. Они предполагают, что IUPC могут быть полезны в ситуациях, когда внешние методы не обеспечивают четкого отслеживания схваток, например, в случаях материнского ожирения или когда реакция на окситоцин ограничена [1]. Euliano et al. показали, что внешняя токодинамометрия может быть ненадежной у пациентов с ожирением и что обнаружение сокращения лучше коррелирует с катетерами внутриматочного давления, чем с наружной токодинамометрией [4].IUPC также могут быть полезны для определения адекватных схваток путем измерения единиц Монтевидео при подозрении на задержку родов. Несколько исследований показали, что IUPC обеспечивают более точный мониторинг сокращений, хотя общие материнские и неонатальные исходы, такие как частота оперативных родов и неблагоприятные неонатальные исходы, не показали разницы [5, 6].
С увеличением числа женщин с ожирением в Соединенных Штатах, распространенность материнского ожирения (определяемого как индекс массы тела перед беременностью [ИМТ] ≥30 кг / м 2 ) увеличилась за 10-летний период с 13%. до 22% [7].Материнское ожирение создает несколько препятствий для акушера во время родов; в том числе трудно контролировать сокращения матки. Это препятствие может способствовать повышению роли IUPC в мониторинге сокращений матки во время увеличения родов при беременности, осложненной материнским ожирением. Поэтому важно знать о возможных осложнениях, связанных с размещением IUPC.
Внермембранозное размещение IUPC между стенкой матки и плодными оболочками, как сообщается, происходит примерно в 14–38% случаев размещения IUPC [8].К счастью, установка вне мембраны обычно связана с очень небольшим количеством осложнений [9]. Перфорация матки — редкое осложнение, которое в литературе упоминается в диапазоне от 1 из 300 до 1 из 1400, как правило, из-за неправильного размещения; во внемембранном пространстве [10]. Введение IUPC также было связано с другими неблагоприятными исходами, такими как отслойка плаценты, перфорация плацентарных сосудов, спутывание пуповины, эндометрит и анафилактоидный синдром [8–14].
В нескольких отчетах о случаях описывались осложнения, связанные с внемембранным размещением IUPC [8–11].Линд описывает гипертонус матки сразу после экстрамембранозного введения IUPC, приводящий к брадикардии плода. Удаление IUPC выявило сгусток крови диаметром 6 дюймов в кончике просвета IUPC, соответствующий интраоперационному исследованию плаценты при краевой отслойке плаценты [10]. Madanes et al. сообщили о случае и рассмотрели пять случаев перфорации матки после установки IUPC в результате введения жесткой внешней канюли за пределы пальцев исследователя. Два из шести случаев перфорации матки описывают гипертонус матки, который привел к дистрессу плода, требующему экстренного кесарева сечения [9].
Обзор литературы показывает, что перфорация матки часто протекает бессимптомно и, следовательно, не регистрируется. Следует подозревать перфорацию матки, когда не регистрируется форма волны матки при наличии мягкой, безболезненно сокращающейся матки. Принимая во внимание, что признаки вагинального кровотечения и / или гипертонуса матки после установки IUPC должны вызывать подозрение на возможную отслойку плаценты [15]. Правильная техника введения IUPC может помочь свести к минимуму некоторые неблагоприятные исходы.Например, следует поддерживать стерильную технику; Если чувствуется какое-либо сопротивление, важно прекратить продвижение катетера, избегать попадания жесткого интродьюсера за пальцы обследуемого, визуализировать околоплодные воды в катетере сразу после установки и ввести IUPC подальше от места расположения плаценты.
Этот отчет демонстрирует важность знания местоположения плаценты перед введением IUPC. Предполагается, что IUPC был введен вне мембран из-за отсутствия околоплодных вод в прозрачном катетере, а сопротивление, ощущаемое во время введения, было связано с расположенной сзади плацентой.Затем перфорация матки произошла в тонком, затрудненном нижнем сегменте матки, чуть ниже места прикрепления плаценты. Рекомендуется вводить катетер кзади или кпереди, напротив известного места расположения плаценты, чтобы свести к минимуму осложнения [3]. Введение катетера сбоку может увеличить риск перфорации плацентарного сосуда; необычное, но возможно смертельное осложнение [12].
Это третий описанный в литературе случай установки IUPC, приведший к гипертонусу матки и дистрессу плода сразу после перфорации матки; однако неизвестно, сколько случаев произошло и осталось незарегистрированным.С учетом ограничений внешней токодинамометрии, связанных с материнским ожирением и ростом числа беременных с ожирением, ожидается, что использование и сообщаемые осложнения IUPC будут расти. Обзор правильной техники размещения может помочь избежать неудач и привлечь внимание к возможным осложнениям. Это может привести к более раннему распознаванию и соответствующему вмешательству необычных осложнений, связанных с установкой IUPC.
Сестринский уход за женщиной с осложнениями во время родов
В режиме экзамена: все вопросы отображаются в случайном порядке, а результаты, ответы и обоснования (если таковые имеются) будут даны только после того, как вы пройдете тест.
Практический режим: это интерактивная версия текстового режима. Все вопросы приведены на одной странице, и правильные ответы, обоснования или объяснения (если таковые имеются) отображаются сразу после того, как вы выбрали ответ. Нет ограничений по времени для этого экзамена.
В текстовом режиме: все вопросы и ответы даются для чтения и ответа в удобном для вас темпе. Вы также можете скопировать этот экзамен и сделать распечатку.
Вопросы
1. Беременная женщина переживает затяжные роды.Какая наиболее частая причина остановки опускания во втором периоде родов?
A. CPD
B. Дефицит кальция у матери
C. Плод спит во время родов
D. Выходное отверстие у матери узкое
2. Чтобы оценить роженицу на предмет неэффективной маточной силы, медсестра:
A. Следите за продолжительностью, силой и тонусом сокращений.
B. Определите уровень глюкозы в образце околоплодных вод.
C. Наблюдайте за пациентом, нет ли у клиента учащенного дыхания во время схваток.
D. Проверьте панель электролита на уровень углекислого газа.
3. У кого из следующих женщин могут быть индуцированы роды?
A. Женщина с занятой присутствующей частью.
Б. Женщина с плодом в поперечной ложе.
C. Женщина с ДПК.
D. Женщина с недоношенным плодом.
4. Повторнородящая женщина прибыла 2 часа назад с активными родами с раскрытием шейки матки на 4 см и сообщила, что у нее сильное желание толкнуть. Какой ответ, скорее всего, описывает то, что происходит?
А.Ей может потребоваться обезболивающее или седативное средство.
B. У нее может быть CPD.
C. У нее тазовые предлежания.
D. У нее стремительные роды.
5. Каковы последствия ускоренных родов у плода?
A. Аноксия плода
B. Субдуральное кровоизлияние
C. Остановка спуска
D. Позднее замедление
Ответы и обоснование
1. Ответ: A. CPD
- A: Цефало-тазовая диспропорция — наиболее частая причина остановки опускания.
- B: Дефицит кальция у матери не влияет на опускание плода в родовые пути.
- C: Плод никогда не спит во время родов, потому что схватки позволяют ему двигаться по родовым путям.
- D: Узкое материнское отверстие потребовало бы кесарева сечения, поскольку родовое происхождение не только было бы остановлено, но и было бы невозможно.
2. Ответ: A. Следите за продолжительностью сокращения, силой и тонусом покоя.
- A: Продолжительность сокращения, сила и тонус покоя должны быть оценены, чтобы определить неэффективность маточной силы.
- B: Глюкоза в околоплодных водах не может обнаружить неэффективную маточную силу.
- C: Повышенная частота дыхания не свидетельствует о неэффективности маточной силы.
- D: Неэффективная сила матки не может быть обнаружена с помощью уровня углекислого газа.
3.Ответ: D. Женщина с недоношенным плодом.
- D: Женщина с недоношенным плодом все еще может быть индуцирована без каких-либо проблем.
- A: Когда предлежащая часть уже задействована, это означает, что опускание достигнуто и плод находится на пути к изгнанию, поэтому индукция не требуется.
- B: Плод, лежащий поперечно, не может родиться через естественные родовые пути, и поэтому его нельзя вызывать.
- C: CPD не предназначен для вагинальных родов, поэтому индукция невозможна.
4. Ответ: D. У нее стремительные роды.
- D: Резкие роды происходят, когда женщина чувствует побуждение к толчку, даже если она не достигла полного раскрытия шейки матки.
- A: Анальгетики или седативные средства не следует назначать рожающей женщине, если у нее есть сильное побуждение к давлению.
- B: Женщинам с CPD не разрешается толкать, потому что им разрешено рожать только с помощью кесарева сечения.
- C: При тазовом предлежании не требуется толкать, так как оно должно осуществляться посредством кесарева сечения.


 д.,
д.,