когда и как сбивать, где мерять
Высокая температура у ребенка, особенно сочетающаяся с насморком, кашлем, першением в горле, часто является симптомом вирусной инфекции, и требует немедленных действий. Высокая температура у ребенка появляется в ответ на попадание или активацию вирусных частиц в организме. Часто поводом для родительского беспокойства оказывается даже незначительное повышение температуры тела малыша до 37,0-37,30 С. Однако не стоит сразу бежать с «заболевшим» ребенком в поликлинику или вызывать врача на дом. Система терморегуляции у детей до года подвержена нервным и физическим колебаниям, поэтому нормальные показания градусника в возрасте до полугода могут соответствовать цифрам 36,6-37,30 С, а у детей до года – 36,6-37,0 С.
Где мерять температуру?
У детей до года удобнее мерять температуру в прямой кишке или ротовой полости, особенно при использовании электронного градусника.
Когда нужно сбивать температуру
Если малыш не страдает хроническими заболеваниями и переносит кратковременное повышение температуры без судорог, мышечных болей, нарушений сердечной и дыхательной деятельности, то сбивать температуру тела стоит при достижении цифр 38,3-38,50 С. Температурная реакция до этих показателей способствует эффективной борьбе иммунной системы с вирусными агентами и не требует применения жаропонижающих средств, как и физических методов борьбы с температурой.
Как сбивать температуру
Для того чтобы снизить температуру тела, используются различные способы. Важно помнить, что нельзя дополнительно согревать лихорадящего ребенка – это первый шаг к гипертермическому синдрому и тепловому удару. Следует поддерживать в комнате ребенка комфортную температуру, одеть малыша в легкую, не стесняющую движений одежду, периодически проветривать и увлажнять помещение.
Лекарства от температуры
Высокая температура тела у ребенка
 Жаропонижающие средства для детей рекомендованы в виде сиропа, свечей или капель. Не стоит забывать, что жидкие формы препаратов начинают действовать более быстро, но эффект их, как правило, кратковременен, тогда как свечи, начиная действовать чуть позже, оказывают более пролонгированный эффект. Если высокая температура у ребенка упала, то это не значит, что простуда прошла. Для полноценного лечения малыша необходимо использовать основные препараты, которые назначает врач в зависимости от главной причины (действие вирусов или патогенных бактерий), вызвавшей температуру.
Жаропонижающие средства для детей рекомендованы в виде сиропа, свечей или капель. Не стоит забывать, что жидкие формы препаратов начинают действовать более быстро, но эффект их, как правило, кратковременен, тогда как свечи, начиная действовать чуть позже, оказывают более пролонгированный эффект. Если высокая температура у ребенка упала, то это не значит, что простуда прошла. Для полноценного лечения малыша необходимо использовать основные препараты, которые назначает врач в зависимости от главной причины (действие вирусов или патогенных бактерий), вызвавшей температуру. Профилактика простуды у детей
Давно известно, что легче предотвратить болезнь, нежели лечить ее. Высокая температура тела у детей, как первый признак острой респираторной вирусной инфекции, часто тяжело переносится детьми и может приводить к разнообразным осложнениям. Для того чтобы не допускать развития инфекции с высокой температурой необходимо применять профилактические средства, способные эффективно и безопасно защитить ребенка от развития тяжелой болезни с осложнениями.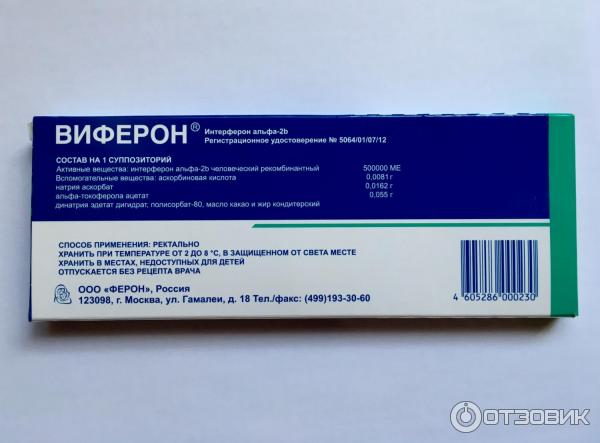 По назначению врача у детей может применяться ВИФЕРОН® Гель, который способствует увеличению локально образующихся антител класса секреторных IgA, препятствующих фиксации и размножению патогенных микроорганизмов на слизистых оболочках. Благодаря гелевой форме, обеспечивается пролонгированное действие препарата. После его нанесения на слизистую оболочку носа образуется тонкая пленка, защищающая от проникновения вирусов в дыхательные органы. Такая лекарственная форма препарата обладает длительным действием, и может предотвратить заражение, начиная с первых дней жизни малыша.
По назначению врача у детей может применяться ВИФЕРОН® Гель, который способствует увеличению локально образующихся антител класса секреторных IgA, препятствующих фиксации и размножению патогенных микроорганизмов на слизистых оболочках. Благодаря гелевой форме, обеспечивается пролонгированное действие препарата. После его нанесения на слизистую оболочку носа образуется тонкая пленка, защищающая от проникновения вирусов в дыхательные органы. Такая лекарственная форма препарата обладает длительным действием, и может предотвратить заражение, начиная с первых дней жизни малыша.
Справочно-информационный материал
Автор статьи
Торозова Ольга Александровна
Гастроэнтеролог, терапевт, диетолог
ВИФЕРОН | Еженедельник АПТЕКА
В нашем организме заложена возможность противостоять инфекциям благодаря врожденным и приобретенным механизмам защиты. Но нередко иммунитет нас подводит и, атакуемые со всех сторон вирусами и бактериями, мы вынуждены прийти ему на помощь.
Для борьбы с гриппом и повышения сопротивляемости организма вряд ли можно придумать что-то лучше, чем то, что уже было придумано природой. Например, интерферон, особый белок, который оперативно реагирует на внедрение в организм любых вирусов. Благодаря достижениям науки человечество научилось выделять этот белок, а со временем — и полностью синтезировать готовый интерферон.
Это универсальное средство в борьбе с инфекциями. Оно способно не только инактивировать все типы вирусов, подавлять жизнедеятельность бактерий и простейших, но и повышать сопротивляемость организма, поскольку проявляет иммуномодулирующий эффект. Знания о свойствах интерферонов и достижения в области их синтеза позволили ученым создать препараты на основе рекомбинантных интерферонов, которые сначала были представлены только в парентеральных формах. Их недостатком являлась плохая переносимость и наличие побочных эффектов в виде пирогенных и аллергических реакций. Следующей задачей было создание других лекарственных форм.
Создание российской компанией «ФЕРОН» препарата интерферона в форме суппозиториев ВИФЕРОН сделало применение рекомбинантного α-2b-интерферона доступным широкому кругу пациентов.
В отличие от препаратов, которые просто устраняют симптомы гриппа и простуды, ВИФЕРОН-ферон действует патогенетически: блокирует размножение вируса в зараженных клетках и защищает здоровые клетки от его проникновения. Кроме того, ВИФЕРОН-ферон, являясь естественным звеном иммунного ответа, повышает собственную иммунную защиту организма.
Терапевтическое действие комплексного препарата ВИФЕРОН-ферон обеспечивается не только эффектами входящего в его состав интерферона α-2b, но и других компонентов, активно дополняющих друг друга. Витамины С и Е в составе ВИФЕРОН-ферона, являются антиоксидантами, в сочетании с которыми значительно возрастает противовирусная активность интерферона (в 10–14 раз). Такая форма выпуска, как суппозитории обеспечивает не только отсутствие побочных эффектов, которые отмечаются при внутривенном и внутримышечном применении препаратов, содержащих интерферон, но и быстрое наступление действия, сравнимое с таковым при внутримышечном введении (Shols B.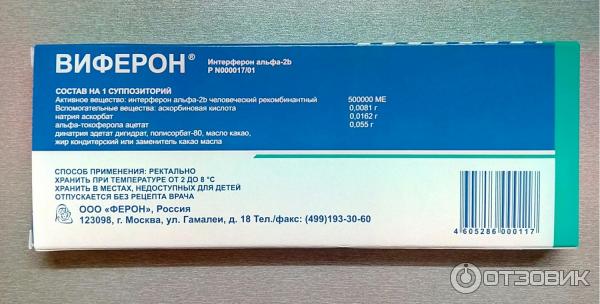
Применение ВИФЕРОН-ферона с первых дней заболевания острой респираторной вирусной инфекцией (ОРВИ) помогает нормализовать температуру тела, устранить интоксикацию и значительно уменьшить выраженность катаральных симптомов (насморк, осиплость, кашель), которые сопровождают грипп и простуду.
Результаты исследований препарата ВИФЕРОН-ферон доказали его высокую эффективность при различных вирусных заболеваниях и продемонстрировали благоприятный профиль безопасности этого лекарственного средства. Это позволяет применять ВИФЕРОН-ферон даже у новорожденных, в том числе недоношенных детей, а также у беременных (Почтаренко О.В. и соавт., 2007; Кущ А.А. и соавт., 2009).
Благодаря свойствам и особенностям лекарственной формы ВИФЕРОН-ферон рекомендуют применять в комплексной терапии самого широкого круга инфекционно-воспалительных заболеваний у взрослых и детей.
ВИФЕРОН-ферон ― это возможность помочь организму справиться с вирусной инфекцией, облегчить состояние больного и избежать риска осложнений бактериальной инфекции.
Пресс-служба «Еженедельника АПТЕКА»
Чем лечить ОРВИ?Цікава інформація для Вас:
Врожденная цитомегаловирусная инфекция: подходы к терапии uMEDp
В настоящее время проблема диагностики и лечения цитомегаловирусной инфекции (ЦМВИ) крайне актуальна в силу широкого спектра клинических проявлений и осложнений, многообразия способов передачи, роста частоты перинатальной инфекции. В рамках IX ежегодного Всероссийского конгресса по инфекционным болезням с международным участием (Москва, 27 марта 2017 г.) состоялся симпозиум «Актуальные вирусные инфекции различных возрастных периодов». На симпозиуме выступила д.м.н., профессор кафедры факультетской педиатрии с пропедевтикой детских болезней Ярославской государственной медицинской академии Елена Павловна СИТНИКОВА с докладом об особенностях течения, методах диагностики и лечения ЦMВИ.
Е.П. Ситникова
Клетки, пораженные цитомегаловирусом (ЦМВ) и впервые описанные в 1882 г. немецким патологоанатомом Н. Ribbert, были выявлены в эпителии околоушных слюнных желез и мочевых канальцев, имели гигантские размеры и своеобразные внутриядерные включения. Впоследствии такие клетки были обнаружены в легких, печени, почках и других органах мертворожденных детей с цитомегаловирусной инфекцией (ЦМВИ).
В 1921 г. E. Goodpasture и F. Talbot предложили назвать болезнь детской цитомегалией, подчеркнув специфичность гигантоклеточного метаморфоза пораженных клеток. Вирус был выделен в 1956 г. М. Smith.
Цитомегаловирусная инфекция – общее инфекционное заболевание, вызываемое герпесвирусом человека 5-го типа (семейство Herpesviridae, подсемейство Beta—herpesviridae) и характеризующееся многообразием форм – от бессимптомных до генерализованных. Морфологически проявляется образованием в слюнных железах, висцеральных органах и центральной нервной системе цитомегалов – гигантских клеток с типичными внутриядерными и цитоплазматическими включениями. Возбудитель (Cytomegalovirus hominis) относится к медленно размножающимся цитолитическим вирусам, вызывающим цитомегалию клеток и латентную инфекцию в слюнных железах и почках. Вирион содержит дезоксирибонуклеиновую кислоту (ДНК), имеет размер 150–300 нм. Вирус состоит из капсида, вирусной оболочки и слабо характеризованной области под названием tegument.
Морфологически проявляется образованием в слюнных железах, висцеральных органах и центральной нервной системе цитомегалов – гигантских клеток с типичными внутриядерными и цитоплазматическими включениями. Возбудитель (Cytomegalovirus hominis) относится к медленно размножающимся цитолитическим вирусам, вызывающим цитомегалию клеток и латентную инфекцию в слюнных железах и почках. Вирион содержит дезоксирибонуклеиновую кислоту (ДНК), имеет размер 150–300 нм. Вирус состоит из капсида, вирусной оболочки и слабо характеризованной области под названием tegument.
Вирусный геном представлен двойной молекулой ДНК и несет генетическую информацию о синтезе 100 вирусных протеинов. Капсид, окружающий вирусный геном, состоит из 162 капсомеров – нефосфорилированных протеинов. Область между вирусным геномом и оболочкой (tegument) представлена 20 белками, многие из которых фосфорилированы. Главный фосфорилированный белок pp UL83 (pp65) составляет 95% tegument и вместе с главным структурным белком pp UL32 (pp150) имеет значение в диагностике ЦМВИ.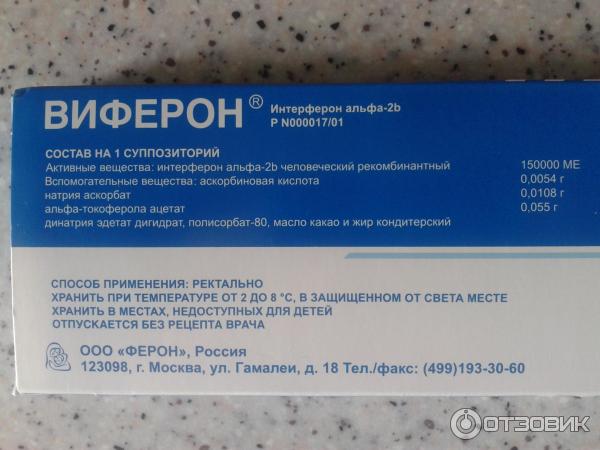
Вирус цитомегалии обладает строгой видовой специфичностью, термолабилен, инактивируется при температуре 56 °С, но сохраняется при комнатной температуре, быстро теряет инфекционность при замораживании. Оптимальные условия его жизнедеятельности в биологических объектах – рН 7,2–8,0, температура 4 °С. Вирус характеризуется слабым интерфероногенным действием, нечувствителен к антибиотикам.
На сегодняшний день известно шесть штаммов ЦМВИ (Davis, AD 169, Kerr, C-87, Esp, Towne). Не исключена возможность возникновения суперинфекции. Как и все остальные герпесвирусы, ЦМВ после внедрения в организм способен переходить в латентное состояние, которое периодически сменяется реактивацией с возможностью выделения вируса из организма с любыми биологическими жидкостями. Пребывание в детских учреждениях, школах способствует распространению ЦМВИ среди детей разного возраста. При этом инкубационный период при заражении ЦМВ составляет от 15 дней до трех месяцев.
По эпидемиологическим данным, ЦМВИ заболевают на всех континентах, во всех социально-экономических группах. В США процент инфицированных варьируется в пределах 50–80% взрослого населения. Доля сероположительных лиц зависит от возраста: в возрасте от шести лет инфицировано 58,9% индивидов, старше 80 лет – 90,8%1.
Основными группами риска по ЦМВИ являются беременные, новорожденные, особенно недоношенные, дети с иммунодефицитными состояниями, ВИЧ-инфицированные, внутривенные наркопотребители, реципиенты гемотрансфузий и трансплантатов, лица пожилого возраста, пациенты, принимающие лекарственные препараты (антибиотики, химиопрепараты, гормоны, рентгенотерапию и др.). Кроме того, к группе риска относится медицинский персонал родильных домов, отделений интенсивной терапии, перинатальных центров.
ЦМВ обнаруживается в различных биологических жидкостях инфицированного человека: грудном молоке, слезной жидкости, носоглоточной слизи, крови, слюне, моче, ликворе, сперме, цервикальном и вагинальном секрете, фекалиях.
Известно несколько путей заражения ЦМВИ: трансплацентарный, интранатальный, контактный, воздушно-капельный, фекально-оральный, контаминационный и половой.
Цитомегалия относится к персистирующим инфекциям, что дает основание рассматривать ее как одну из форм взаимодействия микро- и макроорганизма на клеточном уровне, позволяющих вирусу длительное время находиться в организме человека. Персистенцию рассматривают как разновидность облигатного внутриклеточного паразитизма вирусов в лейкоцитах, системе мононуклеарных фагоцитов, эндотелии сосудов, лимфоидных и других органах.
Основными путями внутриутробного инфицирования ЦМВИ являются гематогенный (трансплацентарный), восходящий и нисходящий. При внутриутробном инфицировании плода, как правило, имеет место трансплацентарный путь передачи ЦМВИ. Находящийся в материнской крови вирус проникает через плаценту к плоду по пупочной вене. Инфицирование возможно и при повреждении плаценты. Плод может инфицироваться от матери с латентной или острой формой ЦМВИ. Для трансплацентарной передачи ЦМВИ решающую роль играют длительная и выраженная вирусемия и синдром плацентарной недостаточности. Вероятность инфицирования плода при латентном течении процесса практически отсутствует, при реактивации и хроническом персистирующем течении она составляет 0,5–0,7%, при первичном инфицировании – 40–50%.
Плод может инфицироваться от матери с латентной или острой формой ЦМВИ. Для трансплацентарной передачи ЦМВИ решающую роль играют длительная и выраженная вирусемия и синдром плацентарной недостаточности. Вероятность инфицирования плода при латентном течении процесса практически отсутствует, при реактивации и хроническом персистирующем течении она составляет 0,5–0,7%, при первичном инфицировании – 40–50%.
При восходящем (трансцервикальном) пути заражение происходит при наличии вируса в цервикальном и вагинальном секретах, а также через инфицированные околоплодные воды, которые заглатывает плод. Нисходящий (трансовариальный) путь внутриутробного заражения ЦМВИ характеризуется проникновением вируса из брюшной полости по маточным трубам. Нисходящий путь развития внутриутробной инфекции возможен только у женщин с очагами хронического воспаления в яичниках и маточных трубах.
ЦМВИ отличается от большинства внутриутробных инфекций тем, что плод чувствителен к ней на всех этапах развития. В зависимости от срока гестации, на котором произошло инфицирование ЦМВ, различают инфекционные бластопатии, эмбрио- и фетопатии.
В зависимости от срока гестации, на котором произошло инфицирование ЦМВ, различают инфекционные бластопатии, эмбрио- и фетопатии.
Интранатально заражается до 5–7% новорожденных как путем непосредственного контакта с инфицированными тканями родового канала, так и при аспирации околоплодных вод, содержащих ЦМВ.
В постнатальном периоде новорожденный заражается в 30% случаев от выделений матери, содержащих вирус: слюны, мочи, выделений из гениталий, грудного молока, крови. Риск инфицирования новорожденного возникает во время родов или сразу после рождения от медицинского персонала в случае вирусоносительства, а также при переливании компонентов крови2.
Характер поражения плода и новорожденного зависит от сроков инфицирования и отличается многообразием проявлений – от серьезных дефектов развития, генерализованных форм до бессимптомного течения.
Врожденная ЦМВИ манифестирует в течение первых двух-трех недель жизни ребенка. При появлении симптомов болезни после третьей недели жизни можно говорить о постнатальном инфицировании.
При появлении симптомов болезни после третьей недели жизни можно говорить о постнатальном инфицировании.
ЦМВИ относится к группе TORCH-инфекций и чревата серьезными последствиями у новорожденных. Клиническая картина острой формы врожденной ЦМВИ характеризуется наиболее тяжелым течением с признаками гипотрофии второй-третьей степени, длительной желтухой, пневмонией, сиалоаденитом, панкреатитом, поражением почек, микроцефалией, хориоретинитом, петехиями. Нередко наблюдаются тромбоцитопения, прогрессирующая анемия.
У детей, перенесших острую форму заболевания, отмечается волнообразное течение хронической формы ЦМВИ. Часто формируются кальцификаты в головном мозге, имеют место микро- или гидроцефалия, нейросенсорная глухота, церебральный паралич, задержка психомоторного и речевого развития, поражение глаз (атрофия зрительного нерва, катаракта), хронический гепатит, панкреатит, пневмофиброз.
Лабораторная диагностика ЦМВИ основана на выявлении в исследуемых пробах клеток, пораженных цитомегаловирусом, самого вируса и его ДНК, антигенов, а также специфических антител к вирусу.
В настоящее время основными методами лабораторной диагностики ЦМВИ являются цитологический, вирусологический, молекулярно-генетический (полимеразная цепная реакция – ПЦР), иммуноферментный анализ, реакция иммунофлуоресценции.
Характерный патоморфологический признак ЦМВИ – цитомегалические клетки, выявляемые в тканях, слюне, мокроте, осадке мочи и цереброспинальной жидкости. При исследовании в световом микроскопе клетки в слюнных железах имеют вид совиного глаза. В ядре цитомегалических клеток формируется плотное внутриядерное включение, отделенное от оболочки ядра светлой оптически пустой зоной. Эти клетки настолько специфичны, что при их обнаружении не требуется вирусологического подтверждения диагноза ЦМВИ.
Диагностическими критериями острой врожденной ЦМВИ служат клинические проявления, развившиеся в первые три месяца жизни ребенка, обнаружение антигена вируса в моче, крови, наличие иммуноглобулинов М и G в крови, низкоавидных антител (индекс авидности до 30%) и определение ДНК или антигена вируса в лейкоцитах крови.
Цели лечения при ЦМВИ – устранение симптомов острой формы заболевания и удержание вируса в пассивном, неактивном состоянии. В остром периоде ЦМВИ применяют этиотропную и посиндромную терапию. Этиотропная терапия предполагает применение противовирусных препаратов (виростатиков), специфического гипериммунного антицитомегаловирусного иммуноглобулина (Цитотект/Неоцитотект) и интерферонов.
К этиотропной терапии прибегают только в фазе репликации вируса, при наличии клинических симптомов и выявлении специфических низкоавидных иммуноглобулинов G и/или иммуноглобулинов М.
При тяжелой генерализованной форме ЦМВИ используют виростатические препараты – ганцикловир, фоскарнет. Применение ганцикловира имеет возрастные ограничения: детям препарат назначают, если польза от лечения превышает существенный риск.
Особое место в лечении детей с ЦМВИ занимают интерфероны. Противовирусный эффект – одно из основных свойств интерферонов. В невысоких терапевтических дозах они являются модуляторами иммунитета, что позволяет отнести их к семейству регуляторных цитокинов.
Введение экзогенного интерферона обеспечивает элиминацию инфекционного агента задолго до того, как собственные клетки начинают синтезировать интерферон в необходимом количестве. Поступление интерферона помогает разгрузить пораженные клетки и компенсировать недостаток в продукции собственного интерферона в достаточном количестве. При лечении внутриутробной ЦМВИ экзогенный интерферон жизненно необходим в связи с возрастными различиями свойств интерферона у новорожденных, который не обладает противовирусным эффектом и направлен в первую очередь на пролиферацию, а не на борьбу с вирусами. Это показано в фундаментальных работах по изучению системы интерферона в России и за рубежом3. Ускоренная элиминация инфекционного агента при введении экзогенного интерферона сокращает сроки инфекционного процесса.
У детей с рождения можно использовать интерферон альфа-2b Виферон® (ООО «Ферон»), полученный методом генной инженерии. Препарат обладает противовирусным, антипролиферативным и иммуномодулирующим эффектами.
Научными сотрудниками Ярославской государственной медицинской академии в 2016 г. был запатентован способ лечения генерализованной ЦМВИ у детей раннего возраста. Предложена комбинированная схема противовирусного лечения. При вирусной нагрузке 105 коп/мл и более применяется ганцикловир (Цимевен) в дозе 5–7,5 мл/кг в течение 14–21 дня. Препарат отменяют при достижении положительной динамики и снижении вирусной нагрузки в крови до 104–103 коп/мл. Далее лечение продолжают препаратом ВИФЕРОН® (150 000 МЕ) по схеме: один суппозиторий два раза в сутки в течение десяти дней, затем – по одному суппозиторию три раза в неделю (понедельник, среда, пятница).
Данную схему применяли в клиническом исследовании: 48 детей с ЦМВИ получали ганцикловир (Цимевен) под контролем количества вируса в сыворотке крови на 14-й и 21-й дни от начала лечения. Далее в течение 3–6 месяцев ежемесячно контролировали вирусную нагрузку методом ПЦР. Группа из 22 детей перешла на Виферон®. При достижении полной элиминации вируса из крови (отрицательной ПЦР) лечение препаратом Виферон® завершали. Результаты наблюдения показали, что рецидив ЦМВИ не зафиксирован ни у одного ребенка, получавшего комбинированную терапию. В группе из 26 детей, не принимавших Виферон®, вирусная нагрузка оставалась на прежнем уровне (11 пациентов) или увеличивалась на 101–2 коп/мл (15 пациентов), что свидетельствовало о репликации вируса и продолжении инфекционного процесса. Исследователи сделали вывод, что внедрение новой схемы терапии ЦМВИ у детей может приводить к успешной эрадикации инфекции.
Таким образом, ЦМВИ остается актуальной проблемой в педиатрической практике. Эффективный подход к противовирусной терапии ЦМВИ должен включать комбинацию препаратов различных групп разнонаправленного действия.
Защита детей от респираторных вирусных инфекций в осенне-весенний период
Осенне-весенний период — время наибольшей заболеваемости острыми респираторными вирусными инфекциями (ОРВИ). Как можно защитить детей, составляющих группу высокого риска по ОРВИ, мы пытаемся выяснить в беседе с ведущим аллергологом-иммунологом д.м.н., профессором Лусс Людмилой Васильевной.— Людмила Васильевна, сейчас в разгаре период наибольшей заболеваемости острыми респираторными вирусными инфекциями. Причиной этому как погодные условия, так и фактор скученности − с осени по весну дети посещают детские сады, школы, кружки, спортивные секции и др. Проблема усугубляется тем, что у детей, особенно у самых маленьких, иммунная система еще формируется и не может обеспечить полноценную защиту. Возникает вопрос: можно ли как-то защитить детей в этот период?
— Да, действительно, в раннем детском возрасте (чем моложе, тем более выраженно) отмечается снижение некоторых функций иммунитета. У новорожденных, особенно недоношенных детей, еще не завершено формирование гуморального и клеточного иммунитета к моменту рождения, ограничены способности к дифференцированной выработке антител разного изотипа. Однако это физиологическое явление −– так т. называемые н. «физиологические иммунодефициты», которые компенсируются включением других реакций защиты. К сожалению, в настоящее время, если ребенок заболевает 4 раза в год, его относят к группе часто болеющих детей. Это неверно. Ребенок с нормальной иммунной системой может болеть до 10 раз в год, естественно – без осложнений, (взрослый − до 6 раз)! Более того, инфекции, (бактериальные, вирусные) оказывают сильное стимулирующее действие на иммунную защиту. Безусловно, такая заболеваемость считается нормальной, если при этом самочувствие у ребенка не ухудшается, температура не превышает 38 °С, ребенок не становится вялым. Проблемы стоит заподозрить, если ребенок болеет часто и длительно, с повышением температуры выше 38 °С и ухудшением самочувствия, лабораторным подтверждением наличия инфекции.
Профилактика респираторных инфекций у ребенка с нормальной иммунной системой состоит в полноценном питании, с адекватным содержанием витаминов, микроэлементов и нормальным соотношением пищевых ингредиентов, соответствующих возрасту и массе тела, правильном режиме дня (полноценный сон), адекватной физической активности и закаливании.
— В настоящее время много говорят об иммуномодуляторах, как о препаратах, нормализующих функции иммунной системы. Существует множество различных иммуномодуляторов. Можно ли их использовать для защиты детей от ОРВИ?
— Действительно, иммуномодуляторы − это препараты, которые в терапевтических дозах восстанавливают нарушенные функции иммунной системы. Они весьма эффективны при наличии дефектов в иммунной защите. Однако назначать иммуномодуляторы всем детям подряд нельзя! Как и любой медикамент, иммуномодуляторы имеют строгие показания и противопоказания, указанные в инструкции по применению препарата. Основным показанием для применения иммуномодуляторов служит наличие у ребенка иммунодефицита (иммунной недостаточности), установленного по клиническим проявлениям и подтвержденного данными лабораторных исследований. Однако следует подчеркнуть, что транзиторные изменения (снижение) показателей иммунной системы возможны у практически здоровых лиц, и их выявление не всегда свидетельствуют свидетельствует о наличии иммунодефицита. В любом случае, если нет клинических признаков иммунной недостаточности − иммуномодуляторы не нужны. То есть здоровым детям иммуномодуляторы не назначают! Кстати, эта тема весьма подробно будет раскрыта в моем обзоре, который будет опубликован в вашем журнале в 2014 г.
— Предположим, что у ребенка выявлены признаки иммунной недостаточности, то т. есть е. респираторные вирусные инфекции представляют для него особую опасность. Известно, что в организме человека за противовирусную защиту отвечают интерфероны I типа (α и β). В то же время есть целая группа препаратов, в том т. числе ч. иммуномодуляторы, содержащие интерфероны. Можно ли применять интерфероновые иммуномодуляторы для защиты таких детей?
— Конечно, можно. Однако Но повторюсь − любые иммуномодуляторы нужно назначать строго в соответствии с инструкцией по применению, учитывая возрастные ограничения для каждого конкретного препарата. При наличии показаний иммуномодуляторы, относящиеся к группе интерферонов, показывают высокую эффективность. Однако сейчас зачастую происходит гипердиагностика иммунодефицитов. Это связано с неадекватной терапией основного заболевания или сопутствующей патологии, несбалансированным питанием детей, нарушением санитарно-гигиенического режима, воздействием хронического и острого стресса и другими причинами. В результате назначение иммуномодулятора не приводит к ожидаемому эффекту и может привести к ошибочным выводам о его неэффективности.
В нашей практике мы сталкивались с тем, что в 80% случаев «частых рецидивитирующих инфекций» (в частности, ОРВИ) был неверно поставлен диагноз и симптоматика была обусловлена наличием у больного аллергии. То есть у этих пациентов был персистирующий аллергический ринит, а они получали лечение от несуществующей ОРВИ. Именно поэтому нужно особенно четко определять этиологию респираторных проявлений.
Другая проблема, возникающая при использовании интерферонов при лечении пациентов, − выработка в организме нейтрализующих антител к вводимым интерферонам, как к чужеродным белкам. Это исключает или значительно ограничивает эффективность их дальнейшего применения у таких пациентов.
— Можно ли как-то бороться с этой проблемой? Существуют ли неиммуногенные интерфероны?
— Варианты решения или, по крайней мере, значительного облегчения этой проблемы, конечно, существуют. Например, применение низкоиммуногенных рекомбинантных интерферонов или альтернативных путей введения. Одним из примеров таких препаратов является иммуномодулятор Виферон® , производимый российской компанией «Ферон». Этот препарат представляет собой интерферон человеческий рекомбинантный-α2. В состав препарата также входят кислота аскорбиновая (витамин С) и α-токоферола ацетат (витамин Е). Виферон®, если его рассматривать как противовирусный препарат или как иммуномодулятор, имеет те же самые показания к назначению, что и другие интерфероны. Однако Виферон® имеет ряд важных преимуществ. Во Во-первых − возможность ректального введения (суппозитории). Ректальная форма препарата обеспечивает безболезненное введение, что очень важно для педиатрической практики. При этом фармакокинетика интерферона при ректальном введении очень близка по профилю к таковой интерферонов для парентерального введения, но лишена побочных эффектов парентерального применения. При ректальном введении Виферон® не вызывает образование образования антиинтерфероновых антител.
— Возможность ректального введения может быть особенно полезна при применении у новорожденных и детей первых месяцев жизни. С какого возраста можно применять Виферон®?
— Благодаря очень высокому профилю безопасности Виферон® разрешен к применению уже с 14-й недели беременности и в течении течение всего периода кормления. Виферон® можно начать применять сразу после рождения, в том т. числе ч. и у недоношенных детей.
— Можно ли использовать иммуномодуляторы, в частности Виферон®, для лечения вирусных инфекций?
— Любая инфекция должна быть доказана на основании клинических проявлений и лабораторных показателей. Если инфекция подтверждена, должна быть назначена этиотропная терапия в зависимости от вида возбудителя. Иммуномодуляторы в этом случае лишь дополняют основное лечение. Снова повторюсь: иммуномодуляторы назначают только при наличии иммунной недостаточности, однако в любом случае нужно придерживаться «золотого правила» применения иммуномодуляторов: «не вместо, а вместе» с этиотропными препаратами. Независимо от природы препаратов инфекцию только иммуномодуляторами не лечат!
— А можно ли при наличии иммунной недостаточности применять Виферон® с целью именно профилактики ОРВИ?
— Безусловно, можно. При любой часто рецидивирующей инфекции очень важно назначить тот иммуномодулятор, который соответствует механизму формирования этой инфекции и зависит от того, какое звено иммунитета страдает − клеточное или гуморальное. Если страдает гуморальный иммунитет и нарушен синтез антител, синтез интерферонов, то, конечно, требуется назначение интерферонов.
В этом отношении Виферон® имеет преимущество по сочетанию профиля безопасности и клинической эффективности. Именно поэтому он уже такое длительное время применяется в клинической практике. Врачу нельзя внушить, что необходимо применять только какой-то один препарат. При отсутствии эффекта врач все равно будет назначать другие средства. Этот препарат назначают с завидным постоянством, потому что эффект от его применения есть.
Для профилактической предсезонной терапии Виферон® назначают в группах риска по частому развитию инфекций и формированию осложнений: живущих в экологически неблагоприятных регионах, часто и длительно болеющих детей.
— В состав Виферона® входят также витамины С и Е. Можно ли назвать его комплексным препаратом?
— По сути − да. Однако не нужно забывать, что основным действующим веществом Виферона® является рекомбинантный интерферон альфа-2b. Включение в состав препарата антиоксидантов (аскорбиновой кислоты и α-токоферола ацетата) научно обосновано, поскольку эти вещества входят в стандарты лечения гриппа и ОРВИ. Следует отметить, что в состав аналогичных препаратов интерферона зачастую входят и лекарственные вещества, не включенные в стандарты лечения этих заболеваний. Использование необоснованных комбинаций различных лекарственных средств может создать дополнительные проблемы. Как аллерголог я против использования комбинированных препаратов, включающих несколько лекарственных средств, различных по химическому строению и механизмам действия. Больным с аллергическими заболеваниями мы стараемся назначать меньше препаратов, а уж тем более комбинированных, поскольку в случае развития реакции гиперчувствительности после их применения, значительно сложнее выделить лекарственное средство, ставшее причиной развития побочных, в том т. числе,ч. и аллергических реакций. Кроме того, при их использовании, создаются условия для расширения спектра препаратов, к которым возможна сенсибилизация. В этом отношении Виферон® также имеет преимущества, поскольку содержащиеся в нем витамины входят в нормальный ежедневный рацион человека.
— Раз уж мы заговорили об аллергии, скажите, — часто ли вводимые интерфероны вызывают реакции гиперчувствительности?
— Показания для назначения ИФН у больных аллергическими заболеваниями – те же, что и для других пациентов. Если соблюдаются показания и противопоказания –, никаких реакций гиперчувствительности не наблюдаютсянаблюдается.
— Людмила Васильевна, спасибо за интересные и содержательные ответы! Что Вы можете в завершение нашего интервью пожелать родителям, считающим, что их ребенок болеет слишком часто?
— В первую очередь, конечно, обратиться к врачу, чтобы выяснить причину повышенной заболеваемости. Лежит ли в ее основе настоящая иммунная недостаточность или она является результатом наличия аллергических заболеваний или патологий других органов и систем, определит врач. После установления причины повышенной заболеваемости назначаются адекватные лечебно-профилактические мероприятия, при необходимости −- с использованием иммуномодуляторов.
Беседовал Дьяков Илья
Внимание, ГРИПП !
08 октября 2020
Грипп-инфекция коварная.
Грипп — острое инфекционное заболевание дыхательных путей, вызываемое вирусом гриппа. Входит в группу острых респираторных вирусных инфекций (ОРВИ). Периодически распространяется в виде эпидемий.
Грипп известен человечеству давно, эпидемии этого заболевания описаны со времен Гиппократа (412 год до н. э.). Массовую болезнь людей, напоминающyю современный грипп, называли «коматозной лихорадкой», «итальянской болезнью», «испанкой». Позднее вошли в обиход термины грипп и «инфлюэнца», применяемые в одинаковом смысле: ин-флюэнца чаще в странах, чье население говорит на английском, немецком и итальянском языках, грипп — на русском и французском.
Вирусы гриппа обладают выраженной токсичностью и способны размножаться только в эпителиальных клетках дыхательных путей, при комнатной температуре разрушаются через несколько часов, быстро погибают при нагревании, под действием прямых солнечных лучей, дезинфицирующих растворов. Во внешней среде устойчивы к низким температурам и замораживанию, поэтому подъем заболеваемости гриппом имеет выраженную зимнюю сезонность. В закрытых детских коллективах вспышки гриппа возникают обычно на 3-4 недели раньше начала эпидемии в городе и являются ее предвестниками.
Источник инфекции — больной, человек, который наиболее заразен в первые 3 дня заболевания. Вирусы гриппа с частицами слизи при чихании, кашле, разговоре распространяются на относительно близкое расстояние (до 3-х метров) и сохраняются во взвешенном состоянии несколько минут. Контактно-бытовой путь — заражение через предметы и вещи больного (полотенца, игрушки, носовые платки) — не имеет существенного значения. Возможна трансплацентарная передача вируса.
Восприимчивость к гриппу всеобщая, относительно реже болеют новорожденные и дети первых месяцев жизни (особенно находящиеся на трудном вскармливании) в связи с наличием иммунитета, полученного от матери.
Клинические проявления заболевания:
Грипп у детей, как и у взрослых, обычно начинается остро, на фоне полного здоровья. Основные его проявления: подъем температуры до 39,0-40,0 °С обычно в первые сутки. Одновременно появляются и другие симптомы интоксикации: у старших детей — озноб, головная боль, недомогание, головокружение, чувство разбитости, мышечные боли, боли в животе, суставах, глазных яблоках, тошнота, рвота, нарушение сна, галлюцинации, коллаптоидное состояние; у детей раннего возраста — адинамия или беспокойство, снижение аппетита, отказ от груди, появление или учащение срыгиваний, жидкий стул. Продолжительность интоксикации и лихорадочного периода — обычно не более 2-5 дней. В тяжелых случаях заболевание протекает с энцефалитической или менингоэн-цефалитической реакциями — судороги, бред, потеря сознания, что является результатом воздействия вирусов и продуктов распада клеток на нервную ткань. Нередко мы сталкиваемся с геморрагическим синдромом (сыпь на лице и груди, носовые кровотечения, возможны обширные кровоизлияния в жизненно важные органы -легкие, печень, мозг, надпочечники). Симптомы поражения верхних дыхательных путей в первые часы заболевания выражены не резко и характеризуются заложенностью носа, незначительным насморком, сухостью слизистых, першением в горле, осиплостью голоса и сухим болезненным кашлем. У детей младшего возраста возможно развитие стеноза гортани — ложного крупа или же бронхита с синдромом обструкции. Длительность этих проявлений — до 7-9 дней.
Однако не всегда гриппозная инфекция протекает благополучно. Недооценка тяжести состояния ребенка, сопутствующей патологии со стороны других органов (почек, сердца, легких, нервной системы) и, соответственно, — поздняя госпитализация, являются основной причиной летальных исходов.
Основные принципы лечения.
Обязателен постельный режим на весь острый период заболевания, обильное, но дробное (малыми дозами) питье: теплый чай с лимоном, клюквенный или брусничный морс, компоты, но не соки. Дети до 1 года с неблагополучным акушерским анамнезом, часто и длительно болеющие, с хронической патологией и тяжелой формой гриппа подлежат срочной госпитализации и лечению в стационаре.
Главная задача лечения состоит в том, чтобы разрушить вирус гриппа и ограничить его распространение по организму, что достигается назначением с первых дней заболевания специфических противовирусных химиопрепаратов — Арбидола, Ремантадина и др. в соответствии с возрастом пациента. Известно, что вирусы гриппа оказывают подавляющее действие на иммунную систему организма, поэтому в последнее время широко распространены и пользуются популярностью средства, активизирующие местный и общий иммунитет больного. К ним относятся препараты интерферона: Виферон (в свечах), Тритгферон — капли в нос. Последний не требует сосудосуживающей терапии, так как обладает адсорбирующим и подсушивающим эффектом и с успехом применяется в лечении острых респираторных инфекций у новорожденных, для которых заложенность носа и невозможность дышать ртом (в силу анатомо-физиологических особенностей строения носоглотки) являются серьезным симптомом. Стимулятором естественной продукции интерферона (вещества, вырабатываемого самим организмом в ответ на проникновение инфекции) является препарат Анаферон детский, применение которого в комплексе с противовирусными средствами может способствовать сокращению инфетщионного процесса. Анаферон, наряду с иммуномодулирующим, оказывает и противовирусное действие. Препарат отличается высокой безопасностью, так как, благодаря использованию специальной технологии, концентрация действующих веществ в нем существенно уменьшена. Благодаря этому он может применяться длительно (до 3 месяцев), что обеспечивает защиту часто болеющего ребенка от ОРВИ в течение всего эпидемиологического периода.
Не случайно мы не предлагаем в борьбе с гриппозной инфекцией жаропонижающие и анальгетические средства, хотя устранение основных проявлений этого заболевания, включая лихорадку, головную боль и боль в мышцах, — одно из главных направлений помощи больному ребенку.
Жаропонижающие и мультисимптомные препараты от «простуды» и гриппа, обладающие быстрым и сильным действием, всегда токсичны и имеют побочные эффекты даже в терапевтических дозах. Чрезмерное их назначение, а чаще бесконтрольное применение с целью «сбить температуру нередка приводит к гипотермии до 34,5-35,5 °С, усилению головной боли и боли в глазных яблоках, рвоте, нарушению кроветворения. Но и без них обходиться трудно, особенно при лечении пациентов с судорожной готовностью.
Для снижения температуры тела можно использовать физические методы охлаждения. Поверхность тела ребенка освобождают от одежды и этим улучшают теплоотдачу; на область проекции крупных сосудов (на шею, в паховую область) накладывают пузыри со льдом или холодной-водой. Если же у больно-го имеются признаки спазма периферических сосудов — бледность, озноб, похолодание конечностей, — физические методы охлаждения применять не следует!
Предпочтительно применение Парацетамола как менее токсичного из всех жаропонижающих средств (в виде таблеток, сиропа, свечей, суспензий) и препаратов, приготовленных на его основе. Детям 6 месяцев и старше можно применять Ибупрофен, выпускаемый под различными названиями. Химиопрепараты желательно использовать однократно при температуре тела выше 38,5 °С.
Не следует добиваться немедленного прекращения насморка. Наоборот, необходимо способствовать облегчению выведения слизи вместе с возбудителями, чему поможет промывание носовых ходов минеральной водой, водным раствором поваренной соли (1/2 чайной ложки на 1/2 стакана воды) или растительными растительными средствами с бактерицидным и противовоспалительным эффектами (отвары шалфея, подорожника, ромашки, календулы). Не исключается введение сосудосуживащих капель в нос, но не более 2-3 дней. Многие природные вещества растительного происхождения из эхинацеи (Иммунал), морских водорослей, хвои сосны и ели, а также мёд в сочетании с противовирусными препаратами стимулируют процессы выздоровления от гриппозной инфекции.
Как противостоять гриппозной инфекции?
Основные принципы защиты от гриппа — осуществление противоэпидемических мероприятий, основная цель которых заключается в предупреждении появления инфекции и в предотвращении распространения уже возникшего заболевания. В качестве противоэпидемических мероприятий главную роль имеет своевременная вакцинопрофилактика.
В ДПО №28 с августа по начало декабря можно было провести вакцинацию против Гриппа (вакцинами Ультрикс и Совигрипп для детей). Организованные дети прививаются в ОУ (детские сады и школы), неорганизованные («домашние» дети не посещающие ОУ) прививаются в ДПО №28 после осмотра участкового врача-педиатра (в часы приема своего участка) во вторник и четверг.
Во время эпидемического периода желательно ограничить общение детей (особенно младшего возраста) в детских учреждениях, транспорте. Простейшим способом снизить концентрацию инфекции в воздухе является регулярное проветривание помещения 3-4 раза в день по 20 минут. При этом необходимо следить за температурой воздуха в помещении, где находится ребенок, она должна сохраняться на уровне 20 °С. Дезинфекция помещений хлор-содержащими растворами, обеззараживание помещения ультрафиолетовыми лампами (в отсутствии людей) или рассеянной ультрафиолетовой радиацией (в их присутствии) также будут способствовать быстрой и эффективной инактивации вирусов гриппа, для повышения активности иммунной системы и стимуляции обмена веществ приводят процедуры закаливания, начиная с самых доступных — ножных ванн или ходьбы босиком, до посещения бассейнов и занятий в оздоровительных комплексах. В условиях уже начавшейся эпидемии гриппа в городе, а также при наличии семейных или иных очагов инфекции, где практически все окружающие подвергаются риску заражения, необходимо применение противовирусных препаратов, о которых было сказано выше, в профилактических дозах.
Виферон-3 1000000 МЕ №10 супп.рект.
Инструкция по медицинскому применению
лекарственного средства
ВИФЕРОН®
Торговое название
ВИФЕРОН®
Международное непатентованное название
Интерферон альфа
Лекарственная форма
Суппозитории ректальные, 150000 МЕ, 500000 МЕ, 1000000 МЕ,
3000000 МЕ
Состав
Один суппозиторий содержит
активное вещество — интерферон альфа-2b человеческий рекомбинантный 150000 МЕ, 500000 МЕ, 1000000 МЕ, 3000000 МЕ,
вспомогательные вещества: аскорбиновая кислота, натрия аскорбат, альфа-токоферола ацетат, динатрия эдетат дигидрат, полисорбат-80, масло какао, жир кондитерский или заменитель какао масла.
Описание
Суппозиторий пулевидной формы от бело-желтого до желтого цвета. Допускается неоднородность окраски в виде вкраплений или мраморности. На продольном срезе имеется воронкообразное углубление. Диаметр суппозитория не более 10 мм.
Фармакотерапевтическая группа
Иммуномодуляторы. Интерфероны. Интерферон альфа-2b.
Код АТХ L03АВ05
Фармакологические свойства
Фарамакокинетика
Ректальное применение препарата ВИФЕРОН® способствует более длительной циркуляции интерферона в крови, чем при внутривенном или внутримышечном введении интерферона альфа-2b человеческого рекомбинантного.
Снижение уровня сывороточного интерферона через 12 часов после введения препарата ВИФЕРОН® обусловливает необходимость его повторного введения.
Анализ динамики содержания эндогенного интерферона у недоношенных новорожденных детей с гестационным возрастом менее 34 недель свидетельствует о необходимости введения лекарственного препарата ВИФЕРОН® 3 раза в сутки через 8 часов.
Фармакодинамика
Интерферон альфа-2b человеческий рекомбинантный обладает выраженными противовирусными, антипролиферативными и иммуномодулирующими свойствами.
Комплексный состав препарата обусловливает ряд новых эффектов:
в присутствии аскорбиновой кислоты и токоферола ацетата возрастает специфическая противовирусная активность интерферона альфа-2b человеческого рекомбинантного, усиливается его иммуномодулирующее действие на Т- и В-лимфоциты, нормализуется уровень
иммуноглобулина Е, происходит восстановление функционирования эндогенной системы интерферона, отсутствуют побочные эффекты, возникающие при парентеральном введении препаратов интерферона. Установлено, что при применении лекарственного препарата ВИФЕРОН®
в течение 2 лет не образуются антитела, нейтрализующие противовирусную активность интерферона альфа-2b человеческого рекомбинантного, нормализуется функционирование эндогенной системы интерферона.
Показания к применению
— инфекционно-воспалительные заболевания у новорожденных детей, в том числе недоношенных (в составе комплексной терапии)
острые респираторные вирусные инфекции (ОРВИ), пневмония (бактериальная, вирусная, хламидийная), менингит, сепсис, специфическая внутриутробная инфекция (хламидиоз, герпес, цитомегалия, энтеровирусная инфекция, висцеральный кандидоз, микоплазмоз)
— хронический вирусный гепатит В, С, Д у детей и взрослых (в составе комплексной терапии), а также в сочетании виферонотерапии
с применением плазмафереза и гемосорбции хронических вирусных гепатитов выраженной степени активности и цирроза печени
— урогенитальная инфекция у беременных (хламидиоз, генитальный герпес, цитомегаловирусная инфекция, уреаплазмоз, трихомониаз, гарднереллез, папилломавирусная инфекция, бактериальный вагиноз, рецидивирующий влагалищный кандидоз, микоплазмоз) в качестве интерферонкоррегирующего средства
— грипп и другие острые респираторные вирусные заболевания, в том числе осложненные бактериальными инфекциями у взрослых
(в составе комплексной терапии)
Способ применения и дозы
Препарат применяют ректально.
Детям до 7 лет назначают ВИФЕРОН® 150000 МЕ, детям старше 7 лет и взрослым – ВИФЕРОН® 500000 МЕ.
ВИФЕРОН® 1000000 МЕ, ВИФЕРОН® 3000000 МЕ назначают преимущественно для лечения вирусных гепатитов у детей и взрослых.
В комплексной терапии различных инфекционно-воспалительных заболеваний у новорожденных детей, в том числе и недоношенных
Новорожденным детям ВИФЕРОН® 150000 МЕ назначают
по 1 суппозиторию 2 раза в сутки через 12 часов. Курс лечения 5 дней.
Рекомендуемое количество курсов при различных
инфекционно-воспалительных заболеваниях у новорожденных детей,
в том числе недоношенных:
ОРВИ — 1 курс, пневмония (бактериальная — 1-2 курса, вирусная — 1 курс, хламидийная — 1 курс), сепсис — 2-3 курса, менингит — 1-2 курса, герпетическая инфекция — 2 курса, энтеровирусная инфекция — 1-2 курса, цитомегаловирусная инфекция — 2-3 курса, микоплазмоз — 2-3 курса.
Перерыв между курсами составляет 5 дней.
Недоношенным новорожденным детям с гестационным возрастом менее 34 недель ВИФЕРОН® 150000 МЕ назначают по 1 суппозиторию 3 раза
в сутки через 8 часов. Курс лечения составляет 5 дней.
В комплексной терапии хронических вирусных гепатитов В, С, Д у детей и взрослых, а также в сочетании виферонотерапии с применением плазмафереза и гемосорбции хронических вирусных гепатитов выраженной степени активности и цирроза печени
Детям с хроническими вирусными гепатитами препарат назначают
в следующих возрастных дозировках:
до 6 месяцев суточная доза 300000 МЕ,
от 6 до 12 мес. – 500000 МЕ-1000000 МЕ (в зависимости от роста и веса),
от 1 года до 3 лет — 1000000 МЕ-2000000 МЕ,
от 3 до 7 лет – 2000000 МЕ-3000000 МЕ,
старше 7 лет – 4000000 МЕ-5000000 МЕ.
Утром и вечером возможно применение различных дозировок, к примеру: утро — 1 млн. МЕ, на ночь 500 тыс. МЕ. Препарат применяют 2 раза в сутки через 12 ч первые 10 суток ежедневно, далее трижды в неделю через день
в течение 6-12 мес. Длительность лечения определяется клинической эффективностью и лабораторными показателями. Детям с хроническим вирусным гепатитом выраженной степени активности и циррозом печени перед проведением плазмафереза и/или гемосорбции показано применение препарата в течение 14 суток ежедневно по 1 суппозиторию 2 раза в сутки через 12 ч (детям до 7 лет ВИФЕРОН® 150000 МЕ, детям старше 7 лет — ВИФЕРОН® 500000 МЕ).
Взрослым с хроническими вирусными гепатитами назначают
ВИФЕРОН® 3000000 МЕ по 1 суппозиторию 2 раза в сутки через
12 ч в течение 10 суток ежедневно, далее трижды в неделю через день
в течение 6-12 мес. Продолжительность лечения определяется клинической эффективностью и лабораторными показателями.
В качестве интерферонкоррегирующего средства у беременных
с урогенитальной инфекцией (хламидиоз, генитальный герпес, цитомегаловирусная инфекция, уреаплазмоз, трихомониаз, гарднереллез, папилломавирусная инфекция, бактериальный вагиноз, рецидивирующий влагалищный кандидоз, микоплазмоз)
В комплексной терапии беременных с урогенитальной инфекцией
с 28 до 34 недель гестации применяют ВИФЕРОН® 150000 МЕ
по 1 суппозиторию 2 раза в сутки через 12 часов через день
(на курс — 10 суппозиториев). С 35 недели до родоразрешения применяют ВИФЕРОН® 500000 МЕ ежедневно по 1 суппозиторию 2 раза в сутки через 12 часов в течение 5 дней.
Всего 7 курсов в течение 12 недель, начиная с 28 недели гестации, перерыв между курсами — 7 дней. Продолжительность лечения определяется клинической эффективностью и лабораторными показателями.
В комплексной терапии гриппа и других острых респираторных вирусных заболеваний, в том числе осложненных бактериальной инфекцией
у взрослых
Применяют ВИФЕРОН® 500000 МЕ по 1 суппозиторию 2 раза в сутки через 12 часов ежедневно. Курс лечения составляет 5 дней.
Побочные действия
Редко — аллергические реакции (кожные высыпания и зуд). Данные явления обратимы и исчезают через 72 часа после прекращения приема препарата.
Противопоказания
— повышенная чувствительность к активному компоненту или вспомогательным веществам
— период беременности до 28 недель
Лекарственные взаимодействия
ВИФЕРОН® совместим и хорошо сочетается со всеми лекарственными препаратами, применяемыми при лечении указанных заболеваний (антибиотики, химиопрепараты, глюкокортикостероиды, иммуносупрессоры).
Особые указания
Беременность и период лактации
Препарат разрешен к применению с 28 недели беременности.
Не имеет ограничений к применению в период лактации.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
Не выявлено влияние интерферона альфа-2b человеческого рекомбинантного в форме суппозиториев (ВИФЕРОН®) на способность управлять транспортным средством или потенциально опасными механизмами.
Передозировка
Случаи передозировки не зарегистрированы.
Форма выпуска и упаковка
По 10 суппозиториев в контурной ячейковой упаковке из пленки поливинилхлоридной и поливинилхлоридной (ПВХ/ПВХ).
По 1 контурной ячейковой упаковке с инструкцией по медицинскому применению на государственном и русском языках вкладывают в пачку из картона.
Условия хранения
Хранить при температуре от 2° C до 8° С, в защищенном от света месте. Хранить в местах, недоступных для детей!
Срок хранения
2 года
Не применять препарат по истечении срока годности.
Условия отпуска из аптек
Без рецепта
Производитель
ООО «ФЕРОН». 123098, г. Москва, ул. Гамалеи, д.18.
Телефон/факс (499) 193-30-60.
Владелец регистрационного удостоверения
ООО «ФЕРОН». 123098, г. Москва, ул. Гамалеи, д.18.
Телефон/факс (499) 193-30-60.
Адрес организации, принимающей претензии от потребителей в Республике Казахстан
ТОО»БиоФерон»
Республика Казахстан, 050059 г. Алматы, ул. Самал-2, д. 56 А.
тел/факс: +7(727)264-63-15
Адрес электронной почты: [email protected]
Симптомы гриппа у детей зависят от того, в какой клинической форме протекает заболевание. Для типичной клинической картины гриппа характерно сочетание двух ведущих синдромов — общей интоксикации и катаральных явлений верхних дыхательных путей. Чаще всего грипп развивается резко: озноб, слабость, боли в теле, слабость, вялость, разбитость, головная боль; еще несколько часов – и температура тела поднимается до 38-40 градусов по Цельсию. На следующий день (или через день) возникают кашель, насморк. Они, как правило, досаждают ребенку меньше, чем нарушение общего состояния. У грудных детей симптомами гриппа могут быть беспокойство, отказ от груди, срыгивание. Дети подолгу не могут уснуть или, наоборот, весь день спят, нарушая обычный режим и пропуская кормления. Аппетит у детей при гриппе, как правило, ниже обычного. Сильно тревожиться по этому поводу не стоит, гораздо важнее, пьет ребенок жидкость или нет. Советы для родителей по вопросам лечения 1. Вызвать врача на дом и если диагноз гриппа подтвердится выполнять назначенное лечение. 2. Соблюдать постельный режим всем детям независимо от степени тяжести болезни до нормализации температуры тела и стойкого улучшения состояния, но не менее 3-5 дней. 3. Не давать антибиотики и сульфаниламиды – на вирус они не действуют и при неосложненном течении гриппа не нужны. 4. Не давать в качестве жаропонижающего средства аспирин (ацетилсалициловую кислоту) из-за высокого риска развития синдрома Рея – заболевания, характеризующегося отеком головного мозга, рвотой и спутанностью сознания. 5. Не давать детям в возрасте до 12 лет анальгин в связи с высоким риском возникновения таких побочных явлений, как заболевания крови и нарушение функции почек. 6. Использовать в качестве жаропонижающего средства парацетамол, который выпускается в разных формах – для маленьких детей в виде сиропа, свечей. Перед тем как дать очередную дозу препарата, которую рассчитает лечащий врач, необходимо измерить ребенку температуру. Если она после предыдущего приема лекарства не повышена, то давать очередную порцию нет необходимости. Не стоит использовать парацетамол более 3-х суток подряд. При неэффективности препарата осуществляется его замена на другой. 7. Не капать в нос растворы антибиотиков. Не рекомендуется использование при вирусном насморке сосудосуживающих капель. Если слизь в носу высыхает и ребенок начинает дышать носом, то увлажнять носовые ходы можно каплями физиологического раствора (он есть во всех аптеках). Насморк – это защита, если ему не мешать, он скорее всего пройдет сам (исключение составляет случай, когда присоединяется осложнение). 8. Недопустимо без согласования с врачом использовать противокашлевые средства. В домашних условиях главное – предотвратить высыхание мокроты. В этом случае помогут опять же прохладный воздух и обильное питье. по правилам гигиены: 1. Проветривать помещение, в котором находится ребенок, несколько раз в день (на время проветривания переводить ребенка в другое помещение). 2. Проводить влажную уборку детской комнаты не менее двух раз в течение дня. по вопросам профилактики 1. На сегодняшний день, самым эффективным методом предупреждения распространения заболевания считается вакцинация. Однако она должна быть проведена своевременно – оптимальные сроки иммунизации сентябрь-октябрь. В период разгара эпидемии метод специфической иммунопрофилактики малоэффективен. 2. Иметь в домашней аптечке противовирусные препараты интеферон (в ампулах — капли в нос), виферон (свечи), альгирем (сироп), ремантадин (для детей школьного возраста – в таблетках). Дозы и курс лечения согласовать с врачом. 3. Одним из наиболее распространенных и доступных средств для профилактики гриппа является ватно-марлевая повязка (маска). Однако, это недостаточно эффективный метод защиты себя, а при заболевании — окружающих от заражения 4. Для профилактики гриппа важно уменьшить число контактов с источниками инфекции, это особенно важно для детей. Не рекомендуется активно пользоваться городским общественным транспортом и ходить в гости и т.п. Дети должны как можно больше гулять: на свежем воздухе заразиться гриппом практически невозможно. 5. Необходимо часто мыть руки, так как инфекция легко передается через грязные руки. по питанию 1. Предлагать блюда молочно-растительной диеты в первые 2-3 дня заболевания, затем – по возрасту. 2. Давать обильное питье частыми дробными порциями для уменьшения риска обезвоживания – клюквенный или брусничный морс, подслащенную воду с лимоном, настойку шиповника, щелочную минеральную воду без газа. Суточный объем жидкости для детей раннего возраста должен составлять на период лихорадки 150 мл на 1 кг веса, после снижения температуры – 100 мл. 3. Дополнительно необходимо принимать аскорбиновую кислоту и поливитамины. Аскорбиновая кислота (витамин С) способствует повышению сопротивляемости организм. Витамин С применяют внутрь в возрастной дозировки. Следует отметить, что наибольшее количество витамина С содержится в соке квашеной капусты, а также цитрусовых — лимонах, киви, мандаринах, апельсинах, грейпфрутах. Полезен салат из свежей капусты с подсолнечным маслом, содержащий большой запас витаминов и микроэлементов. 4. Ежедневно использовать в рационе свежие овощи и фрукты, что позволит повысить общий иммунитет к вирусным заболеваниям, а также значительно облегчит бюджет семьи, по сравнению с затратами на медикаментозные средства. 5. Приучить детей к потреблению чеснока. Для того, чтобы дети не отворачивались от его жгучего, горького вкуса, следует его мелко порезать или потолочь и положить на бутерброд с маслом. Можно истолченный чеснок настоять на молоке — 2 — 3 дольки на полстакана молока. И даже детям до года можно в таком виде давать по каплям. «Чесночное» масло: измельченный чеснок смешать со сливочным маслом и использовать для бутербродов. Очищенный чеснок можно повесить в марлевом мешочке над кроватью или положить под подушку. ГБУЗ «Центр медицинской профилактики» министерства здравоохранения КК |
Лихорадка у детей (высокая температура) | Причины и лечение
Почему это происходит?
Лихорадка у маленьких детей обычно означает наличие у них основной инфекции. Это по понятным причинам беспокоит родителей и опекунов.
- Большинство лихорадок у маленьких детей старше 6 месяцев не являются серьезными.
- Повышенная температура у детей в возрасте 3–6 месяцев имеет более высокий шанс быть серьезным. Вам следует обратиться за медицинской помощью, если температура 39 ° C и выше.
- Лихорадка у ребенка в возрасте до 3 месяцев необычно и беспокоит.Вам следует обратиться к врачу, если температура 38 ° C и выше.
Когда у маленьких детей поднимается температура, родителям бывает трудно понять, почему. В большинстве случаев лихорадка вызвана несерьезной вирусной инфекцией. Многие вирусные инфекции, поражающие детей раннего возраста, вызывают повышение температуры до 48 часов до появления других симптомов. Небольшое количество распространенных вирусов вызывают более длительную лихорадку.
Почему у детей поднимается температура?
Самыми частыми причинами лихорадки у детей в Великобритании являются вирусные инфекции.Есть много других необычных причин.
Наша нормальная температура тела составляет около 37 ° C. Наша температура может немного подниматься и опускаться, около этой цифры, в течение дня. Температура у детей может легко немного повыситься, если принять горячую ванну, заняться физическими упражнениями и надеть слишком теплую одежду. Прорезывание зубов часто повышает температуру малыша на 0,5 ° C.
Лихорадка является частью естественной защиты организма от инфекций. Лихорадка создается вашей иммунной системой под управлением части мозга, называемой гипоталамусом.Гипоталамус действует как термостат центрального отопления. Лихорадка возникает, когда гипоталамус устанавливает температуру тела выше нормального уровня.
Он делает это в ответ на заражение микробами, обычно потому, что он обнаруживает присутствие инфекционных агентов, таких как бактерии или вирусы. Считается, что повышенная температура — это защита, разработанная организмом для борьбы с микробами, вызывающими инфекции, поскольку они, как правило, лучше всего размножаются при нормальной температуре тела.
Как в организме поднимается температура?
Механизм повышения температуры тела заключается в уменьшении потерь тепла.Мы меньше потеем и чувствуем себя сухими на ощупь, мы дрожим (движение приводит к повышению температуры) и, поскольку нам кажется, что нам холодно, мы сворачиваемся калачиком и ищем разные способы согреться. Кровеносные сосуды нашей кожи сжимаются, чтобы сохранить потерю тепла, поэтому мы выглядим бледными.
Вот почему, когда температура повышается в соответствии с указаниями термостата, мы становимся горячими на ощупь, но чувствуем, что нам холодно. На этой стадии лихорадки вашему ребенку не понравится, когда вы попытаетесь его охладить, так как он уже будет чувствовать себя холодным.
В конце концов температура тела достигает новой настройки «термостата», и ощущение холода проходит. В конце концов, он меняет направление, уставка термостата снова падает до нормального значения, и тело пытается потерять тепло, которое у него есть на борту. Он делает это за счет потоотделения и открытия кровеносных сосудов в коже, так что мы краснеем и вспотели.
У детей температура обычно выше, чем у взрослых, хотя это верно только после 6 месяцев. До этого возраста иммунная система ребенка еще не сформировалась.В возрасте старше 6 месяцев фактическая температура при высокой температуре не является хорошим показателем того, серьезно ли болен ваш ребенок.
Что может вызвать жар / высокую температуру?
Самыми частыми причинами лихорадки у детей в Великобритании являются вирусные инфекции. Есть много других необычных причин. Некоторые из них будут иметь другие очевидные признаки:
- Инфекции, вызываемые микробами, называемыми вирусами , являются наиболее частой причиной. Вирусные инфекции вызывают множество распространенных заболеваний, таких как простуда, кашель, грипп, диарея и т. Д.Иногда вирусные инфекции вызывают более серьезные заболевания.
- Инфекции, вызываемые микробами, называемыми бактериями , встречаются реже, чем вирусные инфекции, но также вызывают лихорадку. Бактерии чаще вызывают серьезные заболевания, такие как пневмония, инфекции суставов (септический артрит), инфекции мочевыводящих путей, инфекции почек, сепсис и менингит. Однако бактерии также могут вызывать лихорадку при менее серьезных инфекциях, таких как ушные инфекции и инфицированная кожная сыпь.
- Воспалительные состояния и реакции могут вызывать лихорадку, включая болезнь Кавасаки, некоторые типы артрита и реакции на некоторые лекарства.
- Прививки : иногда у детей после иммунизации поднимается температура. Это связано с тем, что иммунизация обычно предназначена для того, чтобы «обмануть» иммунную систему организма, заставив думать, что она видит инфекцию, чтобы развить иммунитет. Лихорадка после иммунизации обычно не бывает высокой или продолжительной.
- Другие типы инфекций : к ним относятся «тропические» инфекции, такие как малярия и лихорадка денге, а также состояния, более распространенные за пределами Великобритании, такие как туберкулез.
- Тепловой удар — возможная причина повышения температуры тела, хотя технически это не лихорадка, поскольку тело нагревается извне (тогда как при лихорадке тело нагревается само).
Всегда сообщайте своему врачу, если у вашего ребенка разовьется необъяснимая лихорадка в течение шести месяцев после посещения местности, где присутствует малярия (эндемичная). Это так, даже если ваш ребенок принимал противомалярийные препараты.
Насколько часто бывает жар у детей?
Лихорадка и лихорадочные заболевания очень распространены у маленьких детей, особенно у детей младше 5 лет, и это может действительно беспокоить родителей.Не всегда легко судить, насколько болен ваш ребенок и стоит ли обращаться за медицинской помощью.
Три-четыре из каждых 10 родителей детей в возрасте до 5 лет говорят, что у их ребенка в прошлом году была лихорадка. Это, наверное, самая частая причина, по которой ребенка ведут к врачу. Лихорадка также является второй по частоте причиной госпитализации ребенка и может вызывать сильное беспокойство у родителей. В этой брошюре есть рекомендации:
- Понимание того, как лучше всего контролировать лихорадку.
- Знание, когда следует обращаться за профессиональной помощью или советом.
- Знать, какие признаки указывают на то, что ваш ребенок может серьезно заболеть, в том числе как проверить признаки нехватки жидкости в организме (обезвоживание) и другие признаки серьезного заболевания.
Независимо от того, решите ли вы обратиться за помощью или советом, вы всегда должны давать ребенку с высокой температурой пить много воды. Не всегда нужно давать им парацетамол или ибупрофен.
Как мне измерить температуру моего ребенка?
Лобные термометры не очень точны.В идеале вы должны использовать один из следующих для измерения температуры вашего ребенка:
- До 4 недель, с электронным термометром в подмышечной впадине.
- От 4 недель до 5 лет:
- С электронным термометром в подмышечной впадине.
- С химическим точечным термометром в подмышечной впадине.
- С цифровым термометром, предназначенным для размещения в ухе.
Каковы симптомы лихорадки?
Фактический уровень температуры при лихорадке не является хорошим показателем того, насколько серьезно болен ребенок старше 6 месяцев .
Центральный симптом лихорадки — повышение температуры тела выше 37,5 ° C. Рекомендуется проводить это измерение под мышкой у детей младше 5 лет. Это дает разумное представление о «внутренней» температуре тела.
Лихорадка, связанная с обычными самоизлечивающимися вирусными инфекциями, такими как простуда, обычно повышается и спадает в течение 12–48 часов. Дети часто жалуются на ощущение холода в начале лихорадки. Они могут выглядеть бледными и дрожать, но на ощупь будут сухими и горячими.Позже они часто говорят, что им жарко, и они будут потеть и покраснеть.
Одновременно с лихорадкой очень часто возникают головная боль и боль в животе. Дети могут быть вялыми, усталыми и несчастными, и у них могут быть слезящиеся глаза. У них могут быть опухшие железы на шее, под мышками и в животе. Слюни могут указывать на то, что у них болит горло, они плохо себя чувствуют и могут отказаться от еды.
Что такое фебрильные судороги?
У некоторых детей есть склонность к фебрильным судорогам.Это тип судорог, вызванный быстрым повышением температуры тела. У некоторых детей бывает только один фебрильный судорог всегда, но у других они возникают чаще. См. Отдельную брошюру под названием «Фебрильные судороги».
Лихорадочные судороги и припадки, вызванные такими инфекциями, как менингит, могут выглядеть очень похоже. Если у ребенка припадок впервые, важно исключить серьезные заболевания, такие как менингит, прежде чем решить, что это фебрильные судороги.
Когда высокая температура указывает на серьезное заболевание?
Все симптомы, связанные с безвредной вирусной лихорадкой, могут возникать и при более серьезных заболеваниях. Может быть трудно определить, должны ли вас беспокоить симптомы лихорадки вашего ребенка. Вы знаете своего ребенка лучше, чем кто-либо другой. Если у вашего ребенка жар с симптомами, не похожими на те, которые у него были в прошлом, подумайте о возможности более серьезного заболевания.
Есть некоторые признаки лихорадки, которые помогут вам определить, нужно ли вам обращаться за медицинской помощью:
Признаки лихорадки, которые помогут убедить вас в том, что ваш ребенок серьезно не болеет
К ним относятся, что ваш ребенок:
- Кожа, губы или язык нормального цвета.
- Обычно вам отвечает.
- Доволен и улыбнется.
- Бодрствует или быстро и легко просыпается, когда вы их разбудите.
- Сильный нормальный плач или не плачет.
- Имеет влажные губы и язык.
Признаки лихорадки, которые предполагают, что ваш ребенок может быть более нездоровым
- Вашему ребенку 3–6 месяцев, и его температура превышает 39 ° C.
- Бледная кожа, губы или язык.
- Вам не отвечает.
- Не улыбается.
- Просыпается только при длительных усилиях с вашей стороны.
- Ничего не желая делать; неактивный.
- Сухость во рту и губах.
- Плохое вскармливание младенцев.
- Мокрые подгузники уменьшенного размера у младенцев.
- Приступы дрожи.
- Температура держалась пять и более дней.
- Отек конечности или сустава.
- Не пользуется ни рукой, ни ногой, или не может поставить какой-либо вес на одну ногу.
Признаки лихорадки, свидетельствующие о серьезном недомогании вашего ребенка
- Вашему ребенку менее 3 месяцев, и у него температура выше 38 ° C.
- Бледная / пятнистая / пепельная / синяя кожа, губы или язык.
- Вам не ответили.
- Не просыпается, и если вы их разбудите, не бодрствует.
- Слабый, пронзительный или непрерывный крик.
- Кряхтение при дыхании.
- Втягивание мышц между ребрами при дыхании (особенно это касается младенцев).
- Пониженный тургор кожи (если очень осторожно зажать кожу на тыльной стороне руки между пальцами, она не отскакивает, а сохраняет форму защемления).
- Выпуклый родничок («мягкое пятно» на макушке у детей в возрасте примерно до 18 месяцев).
- Затонувший родничок — указывает на недостаток жидкости в организме (обезвоживание).
- Сыпь, не исчезающая при нажатии на нее стаканом.
- Скованность в шее.
- Изъятия.
- Выпуклый родничок (мягкое место на макушке головы ребенка).
Признаки, свидетельствующие о том, что у вашего ребенка обезвоживание.
Некоторые дети, которые становятся раздражительными из-за лихорадки, не пьют столько, сколько им нужно, часто из-за тошноты (тошноты) и странного вкуса.В частности, обезвоживание может быстро развиться у ребенка, который болеет (рвота) или страдает диареей. Как только наступает обезвоживание, тошнота и рвота могут усилиться, что может быть порочным кругом, который трудно разорвать.
Признаки обезвоживания
К ним относятся:
- Сухость во рту или языке.
- Нет слез при слезах.
- Впалые глаза.
- Сонливость.
- Холодные руки и ноги.
- В целом становится хуже.
- Пониженная эластичность кожи, или тургор (когда вы очень осторожно зажимаете кожу на тыльной стороне руки между пальцами, она не возвращается в исходное состояние, а сохраняет сжатую форму).
- У младенцев прекращается мочеиспускание (хотя это может быть трудно определить, если у них также есть диарея), а мягкое пятно (на макушке) может запасть. Маленькие дети могут очень быстро обезвоживаться.
Обратитесь за медицинской помощью, если вы подозреваете, что у вашего ребенка наблюдается обезвоживание.
Как выглядят менингит и сепсис?
Двумя наиболее серьезными инфекциями являются менингит и инфекция крови (сепсис). Это необычно; подавляющее большинство детей с лихорадкой не болеют этими инфекциями.
Симптомы часто развиваются быстро, в течение нескольких часов или около того, или медленнее, в течение нескольких дней. Сначала симптомы могут указывать на менее серьезное заболевание, например грипп. Но даже если вы с самого начала думаете, что это был грипп, если симптомы ухудшаются и ваш ребенок кажется действительно больным, вам следует немедленно обратиться за медицинской помощью.
Менингит и сепсис — это всегда неотложная медицинская помощь, поэтому важно знать, на какие признаки следует обращать внимание. Дополнительные сведения см. В отдельных брошюрах под названием «Контрольный список симптомов менингита» и «Сеть защиты детей от сепсиса».
Когда мы должны пойти к врачу?
Национальный институт здравоохранения и повышения квалификации (NICE) разработал рекомендации, призванные помочь медицинским работникам оценивать детей с лихорадкой. Они также могут быть полезны родителям. Они рассматривают симптомы, наблюдаемые у детей с лихорадкой, и распределяют их по категориям «зеленый», «желтый» и «красный».Они показаны в таблице ниже.
Зеленые симптомы обнадеживают. Они означают, что симптомы вашего ребенка указывают на низкий риск серьезного заболевания.
Янтарные симптомы говорят о том, что вам нужна консультация врача. Они предполагают, что ваш ребенок может иметь несколько повышенный риск более серьезного заболевания.
Красные симптомы говорят о том, что вам нужна срочная медицинская помощь. Они предполагают, что симптомы вашего ребенка могут указывать на серьезное заболевание, требующее неотложной помощи.
Не все возможные симптомы включены в руководство — например, боль в животе (животе) не упоминается, и, если она не является легкой, обычно требует осмотра врачом.
Некоторые рекомендации касаются видов симптомов, которые, как ожидается, оценит квалифицированный медицинский работник, но которые вы можете почувствовать дискомфорт, пытаясь измерить, например, количество вдохов в минуту (частота дыхания) и частота сердечных сокращений (для чего обычно требуется стетоскоп. для точной оценки у маленького ребенка).Они включены сюда для полноты картины: Если присутствуют ЛЮБЫЕ красные или желтые знаки, вам следует обратиться за помощью или советом; для этого не обязательно, чтобы они все присутствовали .
Зеленый | Янтарный | ||
| Цвет | Обычный цвет | Бледный | Очень бледный, пятнистый или синий. |
| Активность | Обычно вам отвечает. | Вам не отвечает. | Вам не ответили. |
Дыхание | Повышенная частота дыхания (> 40 вдохов в минуту в возрасте старше 12 месяцев,> 50 вдохов в минуту в возрасте 6-12 месяцев). Расширение ноздрей при дыхании. | Хрюканье. | |
| Кровообращение | Влажный язык и губы, нормальные глаза. | Сухой язык и губы. | Пониженная эластичность кожи. |
| Прочее | Никаких красных или желтых знаков. | Возраст 3-6 месяцев, температура ≥39 ° C. Лихорадка в течение ≥5 дней. | Возраст <3 месяцев, температура ≥38 ° C. Сыпь без побледнения. |
Как диагностировать причину лихорадки?
Если у вашего ребенка нет «желтых» или «красных» предупреждающих знаков, и у него есть другие симптомы, такие как насморк или чихание, указывающие на простую вирусную инфекцию, его температура обычно снижается довольно быстро. В этих случаях обычно можно предположить, что у них простая простуда.
Если вы позвоните своему терапевту или в нерабочее время, он попытается выяснить, почему у вашего ребенка высокая температура.Обычно это включает вопросы о здоровье и симптомах вашего ребенка.
Возможно, вашему ребенку необходимо пройти обследование (личная консультация). В этом случае, скорее всего, у вашего ребенка будут проверяться температура, пульс и дыхание. Ваш ребенок будет проверен на отсутствие жидкости в организме (обезвоживание), и у него может быть измерено артериальное давление. Может быть сдан анализ мочи. В редких случаях может быть вызвана скорая помощь. Это не обязательно означает, что ваш ребенок очень болен, только то, что его нужно быстро обследовать в больнице.
Может быть принято решение, что вы можете продолжать присматривать за своим ребенком дома; Вам могут дать телефонный номер, по которому вы сможете связаться с вами, если вам понадобится дополнительная консультация, или вас могут попросить отвезти ребенка на обследование на следующий день.
Какие дополнительные тесты возможны?
Часто медицинский работник, осматривающий вашего ребенка, решает, что дальнейшие анализы не требуются. Обычно это происходит потому, что в состоянии вашего ребенка нет тревожных признаков, и ваш врач или медсестра чувствуют себя способными диагностировать инфекцию на основе своей подготовки и опыта.
Иногда, однако, они не точны.
- Это может быть связано с тем, что у вашего ребенка есть некоторые из «желтых» или «красных» предупреждающих знаков.
- Это может быть связано с тем, что конкретная тревожная инфекция, такая как менингит, находится в сообществе, и ваш врач считает, что это может затронуть вашего ребенка.
- Это может быть связано с тем, что ваш врач или медсестра не уверены в диагнозе и думают, что необходимо второе мнение и дополнительные анализы.
В этом случае вас могут попросить пойти в педиатрическое отделение или отделение неотложной помощи.Если ваш ребенок очень плохо себя чувствует, вызовут скорую помощь. Однако, если это не так, а вы можете, вас могут попросить проехать туда на машине.
В отделении вашему ребенку, скорее всего, сделают несколько анализов. Они будут различаться в зависимости от того, как выглядит ваш ребенок, и от того, что обнаруживают врачи, осматривая и осматривая вашего ребенка. Они могут включать:
После этого вы можете быть выписаны из больницы домой или, если врачи все еще не уверены, что ваш ребенок подвергается очень низкому риску более серьезного заболевания, ваш ребенок может быть оставлен для наблюдения или лечения.
Что делать, если у моего ребенка жар / высокая температура?
Вам не нужно использовать парацетамол и ибупрофен, если вашему ребенку комфортно и его не беспокоят жар, боли или боли.
Ребенок с лихорадкой может выглядеть покрасневшим и раздражительным, и ему может быть не очень-то хочется что-то делать.
- Сделайте так, чтобы вашему ребенку было комфортно — подробности ниже.
- Проверьте наличие признаков нехватки жидкости в организме (обезвоживание).
- Проверьте наличие признаков серьезной инфекции.
- Не позволяйте ребенку ходить в школу или детский сад, пока ему не станет лучше.
В большинстве приступов лихорадки, не вызванных серьезными заболеваниями, температура обычно быстро снижается. Нет ничего необычного в том, что ребенок радостно играет через час или около того, когда его температура упала и он хорошо выпил. Обнадеживает, если ребенку становится лучше с понижением температуры.
В любом возрасте ребенку с серьезной инфекцией обычно становится хуже, несмотря на попытки снизить температуру.Кроме того, у них могут быть и другие тревожные симптомы. Например, проблемы с дыханием, сонливость, судороги, боли или усиливающиеся головные боли. Но — используйте свои инстинкты. Если вы считаете, что ребенку становится хуже, обратитесь за медицинской помощью, даже если он не совсем соответствует «правилам», описанным здесь. Примечание : вы должны проверять своего ребенка 2-3 раза ночью, если у него жар, чтобы убедиться, что у него нет серьезной инфекции.
Как справиться с лихорадкой?
Важно постараться, чтобы ваш ребенок успокоился, успокоился и чувствовал себя комфортно.
- Дать много пить . Это помогает предотвратить недостаток жидкости в организме (обезвоживание). Вы можете обнаружить, что ребенок с большей охотой выпьет, если он не такой раздражительный. Итак, если они не хотят пить, сначала может помочь парацетамол. Затем попробуйте выпить ребенку примерно через полчаса. Повышенная температура, вызванная каким-либо заболеванием, может способствовать обезвоживанию. Это происходит за счет испарения влаги с кожи, когда тело пытается охладиться, а также из-за потоотделения.
- Охлаждение слишком теплого помещения может быть полезным.
- Теплое обтирание не рекомендуется для лечения лихорадки. Это связано с тем, что кровеносные сосуды под кожей сужаются (сужаются), если вода слишком холодная. Это снижает потери тепла и может задерживать тепло в более глубоких частях тела. Затем ребенку может стать хуже. Многим детям также неудобно обтирать холодными губками.
- Холодные вентиляторы не рекомендуются по тем же причинам, хотя охлаждение слишком теплого помещения с помощью соответствующей вентиляции является разумным.
- Дети с лихорадкой не следует одевать или закутывать слишком сильно .
- Лекарства , такие как парацетамол и ибупрофен, не следует использовать при лихорадке, если ваш ребенок не выглядит обеспокоенным. Если они не обеспокоены, лучше позволить лихорадке делать свое дело и идти своим чередом:
- Использование парацетамола и ибупрофена не предотвращает фебрильных судорог и не должно использоваться только для этой цели.
- Вы можете использовать парацетамол или ибупрофен у детей с лихорадкой, которые выглядят обеспокоенными.
- Вы не должны использовать оба одновременно.
- Некоторые исследования показали, что ибупрофен может повышать риск развития серьезных кожных инфекций при ветрянке. Поэтому при ветряной оспе обычно рекомендуется парацетамол и не следует применять ибупрофен.
- Ибупрофен не следует использовать, если у вашего ребенка обезвоживание, поскольку исследования показали, что это может увеличить риск почечной недостаточности.
При использовании парацетамола или ибупрофена у детей с лихорадкой
- Продолжайте до тех пор, пока ребенок выглядит обеспокоенным.
- Рассмотрите возможность перехода на другое лекарство, если первое не помогает ребенку облегчить страдания.
- Рассматривайте чередование этих двух лекарств только в том случае, если недомогание сохраняется или возвращается до того, как назначена следующая доза.
- Не давайте и то, и другое одновременно.
Вы можете купить парацетамол и ибупрофен в жидкой форме или тающие во рту таблетки для детей. Доза для каждого возраста указана в упаковке с лекарством.
Помните : парацетамол и ибупрофен не устраняют причину лихорадки — они просто помогают уменьшить дискомфорт.Они также облегчают головные боли, боли и боли. Вам не нужно использовать эти лекарства, если ваш ребенок чувствует себя комфортно и не обеспокоен лихорадкой, болями или болями.
Не применяйте ибупрофен для:- Детей, которые, как известно, реагируют (имеют гиперчувствительность) на ибупрофен.
- Дети, у которых приступы астмы были вызваны ибупрофеном или аналогичными лекарствами.
- Дети, заболевшие ветряной оспой.
- Дети с обезвоживанием.
Врожденные и приобретенные интерферонопатии: дифференцированные подходы к терапии интерфероном
В этом разделе предпринята попытка объяснить основные концепции передачи сигналов RAAS и SNS, участвующих в прогрессировании CRS.
РААС играет важную роль в регуляции системного артериального давления, а также в балансе жидкости и электролитов [30]. Ангиотензин II (Ang II), главный эффекторный пептид, вовлечен в сердечно-сосудистые и почечные физиологические и патологические эффекты, с воспалительными аспектами [31] различных заболеваний, присутствующих при СВК.
\ n3.1. Ang II и его основные сигнальные пути, вызывающие повреждение сердца и почек.
\ nAT1 и AT2 являются основными рецепторами, активируемыми Ang II, являясь первым заметным рецептором, участвующим в пагубных последствиях активации RAAS.
\ nОсновным эффектом Ang II является сужение сосудов за счет [32–34] увеличения симпатического тонуса [35] и высвобождения аргинина вазопрессина (AVP) [36–38] за счет стимуляции рецепторов AT1, в основном присутствующих в сосудистой сети. Активация рецепторов Ang II и даже нерецепторных путей представлена в обзоре Touyz и Berry [39]. Вкратце, связывание лиганд-рецептор приводит к активации G-белков посредством обмена гуанозинтрифосфата (GTP) на гуанозиндифосфат (GDP), высвобождая комплексы α и β-γ, которые опосредуют последующие действия.Рецепторы AT1 могут взаимодействовать с различными гетеротримерными G-белками, включая Gq / 11, Gi, Gα12 и Gα13. Различные изоформы G-белка приводят к разным сигнальным каскадам. Активация Gq приводит к активации фосфолипазы C (PLC), тогда как GαI приводит к образованию цГМФ. Хотя рецепторы, связанные с G-белком, не обладают собственной киназной активностью, члены семейства киназных рецепторов G-белка фосфорилируют рецепторы, связанные с G-белком, по остаткам серина и треонина. Рецепторы AT1 фосфорилируются в ответ на стимуляцию Ang II.Некоторые тирозинкиназы, в том числе киназы Janus (JAK и TYK), киназы семейства Src и киназа фокальной адгезии (FAK), могут фосфорилировать рецепторы AT1 [40].
\ nАнгиотензин II имеет длительный контроль над артериальным давлением с помощью различных механизмов: прямая стимуляция почечных рецепторов AT1 [10] и непрямое высвобождение альдостерона надпочечниками регулируют реабсорбцию натрия и воды в почках [41] и действуют на гипоталамус. вызывая жажду [36, 37].
\ nАктивность ренина в отношении ангиотензиногена α2-глобулина продуцирует декапептид ангиотензин I (Ang I), который затем расщепляется ангиотензин-превращающим ферментом (ACE) с образованием октапептида Ang II [42].
\ nУ млекопитающих есть две изоформы АПФ: соматический АПФ, распространенный на поверхности эндотелиальных клеток легких, и тестикулярный АПФ. Обе изоформы обнаруживаются в виде растворимых ферментов в плазме и в семенной жидкости [43]. Производство Ang II из Ang I также происходит независимым от АПФ путем за счет активности других ферментов, таких как катепсин G, химостатин-чувствительный фермент, генерирующий Ang II, и химаза [36].
\ nПомимо своего основного сосудосуживающего действия, Ang II также проявляет фактор роста и цитокиноподобные свойства [44].Различные формы внутриклеточных сигнальных процессов объясняют его различные эффекты. В VSMC, а также в почечных клетках, включая эндотелиальные и мезангиальные клетки клубочков, Ang II индуцирует хемокины, такие как хемоаттрактантный белок-1 моноцитов (MCP-1) [45–48].
\ nПередача сигналов AT1 через фосфолипиды включает фосфолипазу C (PLC), фосфолипазу D (PLD) и фосфолипазу A 2 (PLA 2 ).
\ nPLC-сигнализация приводит к быстрому производству вторичных мессенджеров 1,4,5-инозитолтрифосфата (IP 3 ) и диацилглицерина (DAG).В то время как IP 3 стимулирует мобилизацию Ca 2+ из саркоплазматического ретикулума, DAG вызывает приток Ca 2+ из внеклеточного пространства после стимуляции протеинкиназой C (PKC) [49]. Повышенная концентрация кальция в цитоплазме ([Ca 2+ ] c) приводит к Ca 2+ -зависимому, активируемому кальмодулином фосфорилированию легкой цепи миозина, что, в свою очередь, приводит к сокращению клеток. Это основной механизм, участвующий в сокращении гладкомышечных клеток сосудов (VSMC).Активация PKC с помощью этого процесса регулирует внутриклеточный pH через обменник Na + / H + [49, 50], а также активирует передачу сигналов никотинамидадениндинуклеотидфосфат-оксидазы (НАДФН-оксидаза), а также продукцию ROS.
\ nПередача сигналов PLD связана с гидролизом фосфатидилхолина. Рецепторы AT1, опосредующие активацию PLD, включают Gβ-γ, Gα12, Src и RhoA [51]. Пути, связанные с Ang II-индуцированной активацией PLD в VSMC, являются независимыми от PKC, но включают внутриклеточную мобилизацию Ca 2+ и приток Ca 2+ , который зависит от тирозинкиназы.Ang II-индуцированная передача сигналов PLD участвует в сердечной гипертрофии, пролиферации VSMC и сократимости сосудов [52, 53]. Среди реакций, опосредованных PLD, имеется сосудистая генерация супероксид-анионов за счет стимуляции НАДФН-оксидазы и, при длительной стимуляции рецепторов AT1, рост и ремоделирование сердечно-сосудистой системы [54].
\ nАктивация PLA2 из-за связывания Ang II с рецепторами AT1 отвечает за высвобождение арахидоновой кислоты из фосфолипидов клеточной мембраны [55], и ее последующий метаболизм циклооксигеназами, липоксигеназами или цитохром-оксигеназами P450 приводит к появлению различных эйкозаноидов, влияющих на сосуды и сосуды. почечные механизмы, важные для регуляции артериального давления.Основные эйкозаноиды, производные PLA2, образующиеся в результате циклооксигеназ, включают простагландин (PG) h3, который затем превращается в тромбоксан (Tx), PGI2 (простациклин) или в PGE2, PGD2 или PGF2α различными ферментами (22). Молекулы, производные липоксигеназ, представляют собой лейкотриены [55]. Оксигеназы цитохрома P450 приводят к образованию гидрокси-эйкозатетраеновых кислот (HETE) — кислот, полученных в результате эпоксидирования и аллильного окисления.
\ nВ VSMC стимуляция рецептора AT1 с помощью Ang II связывает активацию всех фосфолипаз (PLA 2 , PLD и PKC), чтобы инициировать активность НАДФН-оксидазы.DAG и Ca 2+ из саркоплазматического ретикулума посредством IP3 активируют PKC, что приводит к фосфорилированию p47phox и начальной активации NADPH-оксидазы [56, 57]. PLD также опосредует активацию PKC; образуется фосфатная кислота (PA), служащая источником DAG [58–60]. Кроме того, PLA2 активируется кальцием, расщепляющим фосфатидилхолин с образованием продуктов, которые усиливают действие НАДФН-оксидазы, лизофосфатидилхолина (LPC) и арахидоновой кислоты (AA) [61].
\ nAT1-опосредованное фосфорилирование тирозина приводит к активации митоген-активируемой протеинкиназы (MAPK), связанной с факторами роста и активностью цитокинов, что подтверждает митогенные и воспалительные последствия Ang II.Более того, активация рецептора AT1 может быть опосредована активацией рецепторных тирозинкиназ (RTK), чтобы вызвать стимулы Ang II на рецептор эпидермального фактора роста (EGFR), рецептор тромбоцитарного фактора роста (PDGFR) и рецептор фактора роста инсулина ( IGFR) [62, 63].
\ nКроме того, Ang II стимулирует фосфорилирование нескольких нерецепторных тирозинкиназ, таких как PLC-γ, киназы семейства Src, киназа Януса (JAK), киназа фокальной адгезии (FAK), Ca 2+ -зависимые тирозинкиназы, p130Cas, и фосфатидилинозитол-3-киназа (PI3K) [64].Измененная функция VSMC при гипертензии связана с повышенной активацией c-Src с помощью Ang II. Предполагается, что в росте, ремоделировании и репарации сосудов и сердца участвуют Janus kinase, а также сигнальные преобразователи и активаторы транскрипции из генов раннего ответа на рост, опосредованные Ang II [65]. FAK-зависимые сигнальные пути, запускаемые Ang II, связаны с миграцией клеток и изменениями формы и объема клеток [66]. Эффекты p130Cas-mediated-Ang II регулируют экспрессию α-актина, клеточную пролиферацию и миграцию, а также клеточную адгезию, играя важную роль в сердечно-сосудистых заболеваниях и сборке актиновых филаментов [67].PI3K в передаче сигналов Ang II в VSMC может контролировать баланс между митогенезом и апоптозом [68].
\ nAng II активирует три основных члена семейства митоген-активируемых протеинкиназ (MAPK) [69, 70]: ERK1 / 2 (связанный с повышенной экспрессией протоонкогена и активацией фактора транскрипции, прогрессированием клеточного цикла). и синтез белка в VSMC [71]), JNK (регуляция роста клеток и повреждение сосудов, связанное с сердечно-сосудистыми заболеваниями [72]) и p38 MAPK (воспалительные реакции, апоптоз и ингибирование роста клеток [73]).
\ nНаконец, посредством передачи сигналов через гетеротримерные G-белки, рецепторы AT1 активируют мономерные малые (21 кДа) гуанин-нуклеотид-связывающие белки (малые G-белки) в VSMC. Активация Ang II через рецептор AT1 связана с подсемейством Rho (RhoA, Rac1 и Cdc42), чьи эффекты Ang II связаны с повышенной сенсибилизацией Ca 2+ , сокращением VSMC, организацией цитоскелета, ростом клеток, воспалением и регуляцией НАДФН-оксидаза [74]. В целом Ang II, как и другие сопряженные с Gq рецепторы, эффективно активирует НАДФН-оксидазу в сердечно-сосудистой системе, увеличивая выработку АФК, эффекты которых в значительной степени способствуют патогенезу сердечно-сосудистых заболеваний и заболеваний почек [75].
\ nИнтеграция всех вышеперечисленных концепций приводит к пониманию того, что важные вредные эффекты Ang II могут способствовать особенностям, наблюдаемым в CRS. Это подтверждается терапевтическим участием ингибиторов ангиотензинпревращающего фермента (ACEi) и ингибитора рецептора ангиотензина, которые доказали свою эффективность в терапии CRS (для руководства по фармакотерапии мы предлагаем прочитать руководство, составленное Dickstein et al. [76]). . Активация РААС определяет почечную гипоксию, вазоконстрикцию, внутриклубочковую гипертензию, гломерулосклероз, тубулоинтерстициальный фиброз и протеинурию [77].Сходным образом активация СНС включает пролиферацию гладкомышечных клеток и адвентициальных фибробластов во внутрипочечных стенках сосудов [78]. Ang II увеличивает сопротивление почечных сосудов на животных моделях, а добавление агониста α 2 -адренорецепторов усиливает этот ответ. Ингибирование НАДФН-оксидазы, а также ингибирование Rho-киназы или присутствие миметика супероксиддисмутазы (SOD) ослабляет это взаимодействие между Ang II и агонистом α 2 -адренорецепторов. Кроме того, в прегломерулярных VSMC агонист α 2 -адренорецепторов усиливал Ang II-индуцированную внутриклеточную продукцию O 2 — и активацию RhoA, ответы, которые предотвращались ингибированием фосфолипазы C (PLC), PKC, c- Src, НАДФН-оксидаза и миметик СОД.
\ n \ n3.2. Свободные радикалы: ключевые биомаркеры в экспериментальных моделях для объяснения РААС и СНС в CRS
\ nЧрезмерная и несоответствующая активация РААС [79] во многих отношениях напрямую влияет на прогрессирование почечной недостаточности из-за сердечной недостаточности. Параллельно с сердечной недостаточностью продолжающаяся неконтролируемая активация РААС свидетельствует о почечной недостаточности.
\ nМодель, предложенная Гайтоном [80], описывает связь сердца и почек в отношении объема внеклеточной жидкости (ECFV), сердечного выброса и среднего артериального давления.При таком расположении патофизиологическая основа СВК строится на комбинированном заболевании почек и сердца, вызывающем ряд специфических факторов, которые синергетически усугубляют заболевание.
\ nВ модели Гайтона [80] почка помещается в качестве регулятора объема внеклеточной жидкости, а РААС помещается с соответствующими расширениями (альдостерон и эндотелин) и его антагонистами (натрийуретические пептиды и NO). Модель объясняет изменения объема внеклеточной жидкости, артериального давления и сердечного выброса при объединенной сердечной и почечной недостаточности.Однако расширение этой модели было предложено Bongartz et al. [29], чтобы объяснить ускоренный атеросклероз, ремоделирование и гипертрофию сердца, а также прогрессирование почечной недостаточности, наблюдаемое при тяжелом СВК. Когда сердце или почка выходит из строя, возникает порочный круг, называемый кардио-почечной связью [81, 82] в схеме, изображенной Bongartz et al. [29], прогрессирует: РААС, баланс NO-ROS, симпатическая нервная система и воспаление взаимодействуют и взаимодействуют друг с другом.
\ nУменьшение объема циркулирующей артериальной крови запускает артериальные барорецепторы и активирует нейрогормональные пути, приводящие к компенсаторным механизмам, чтобы восстановить физиологическую перфузию тканей для коррекции относительной гиповолемии, такой как кровотечение [83].
\ nДействительно, активирован не только RAAS, но и SNS. Системы эндотелина и аргинин-вазопрессин запускаются низкой функцией почек в качестве защитных механизмов. Кроме того, сужение сосудов, удерживающее натрий, может уравновешивать активацию вазодилататорных систем натрийуретического гормона (натрийуретический пептид) и цитокинов (простагландины, брадикинин и NO) [84].
\ nЭти пути приводят к исходу сердечной недостаточности, нарушению, включающему сохранение объема из-за гемодинамики и реабсорбтивного действия ангиотензина II (Ang II) [86].
\ nПомимо дисбаланса объема внеклеточной жидкости (ECFV) и сужения сосудов, активация НАДФН-оксидазы с помощью Ang II вредит кардиоренальной связи, генерируя ROS [87].
\ nAng II не только стимулирует НАДФН-оксидазозависимую продукцию O 2 — в VSMC, но также в эндотелиальных клетках и адвентициальных фибробластах [88, 89]. Кроме того, растяжение сосудистой сети может увеличивать продукцию O 2 — и перекиси водорода (H 2 O 2 ) под действием НАДФН-оксидазы в течение относительно короткого периода времени [90, 91].
\ nМохаззаб и Волин [92] и Раджагопалан и др. [93] идентифицировали НАДФН-оксидазу в качестве основного сайта поколения O 2 — в интактных артериях (эндотелиальные клетки и клетки гладких мышц сосудов [94]), помимо клеток почечных канальцев [95] и кардиомиоцитов [96]. Интересно, что компоненты НАДФН-оксидазы фагоцитов были обнаружены во многих различных тканях, таких как мезангиальные клетки [97], гладкомышечные клетки сосудов [98, 99], эндотелиальные клетки [100], подоциты гломерулярного эпителия [101], эпителиальные клетки проксимальных канальцев почек. [102] и фибробласты [103].
\ nМультимолекулярный фермент НАДФН-оксидаза имеет следующие компоненты: ассоциированную с мембраной α-субъединицу 22 кДа (p22phox) и β-субъединицу 91 кДа (gp91phox) с цитоплазматическими составляющими (p47phox, p67phox и p40phox) [ 104].
\ nТяжесть CRS положительно связана с окислительным повреждением почечных канальцев или интерстициальных клеток из-за вмешательства в системы обратной связи, участвующие в секреции ренина и образовании ангиотензина. Хроническое ингибирование синтеза NO вызывает активацию сердечных рецепторов ACE и Ang II, возможно, опосредуя воспалительные изменения [105].Была продемонстрирована [105] полная система НАДФН-оксидазы вдоль просветной мембраны плотного макулы, что позволяет предположить, что O 2 , генерируемый в этом месте, образует барьер и ограничивает действия NO, локально генерируемого для достижения целей на просветной мембране . Таким образом, местная НАДФН-оксидаза ухудшает биодоступность NO, что связано с регуляцией реабсорбции натрия в дистальных нефронах и активацией клеток densa макулы гипертонических крыс.
\ nСнижение почечного кровотока из-за активации РАС приводит к стимуляции плотного макулы и последующей секреции ренина; при критическом поражении почек (например, при гипоксии) этот порочный круг РААС запускает или поддерживает развитие СВК [27].
\ nAng II может вызывать изменения клеток гломерулярного эпителия [106]. Локальная экспрессия RAS в подоцитах была недавно подтверждена в подоцитах человека [107, 108]. Прямое повреждение подоцитов моделей трансгенных крыс со сверхэкспрессией человеческого рецептора Ang II типа 1 привело к значительной селективной протеинурии (альбуминурии) без повышения артериального давления. Повреждение клубочков в этой модели привело к потере нефронов по классическому пути, присутствующему при фокально-сегментарном гломерулосклерозе [109].Кроме того, альдостерон, конечный продукт Ang II, непосредственно повреждает подоциты [110, 111].
\ nСледовательно, в дополнение к этим прямым последствиям тубулоинтерстициальных повреждений, присутствующих в основном при ХРС типа II, активация этой системы может вызвать гломерулосклероз и анатомическое повреждение клубочковых пучков с последующим снижением постгломерулярной капиллярной перфузии.
\ nBeswick et al. [112] идентифицировали продукцию АФК на модели крыс с минералокортикоидной (дезоксикортикостерона ацетат [DOCA] -соль) гипертонической болезнью.Активность НАДФН-оксидазы повышается в стенке аорты крысы с DOCA-солью, и такое повышение связано с повышенным продуцированием O 2 —; длительное ингибирование НАДФН-оксидазы значительно снижает продукцию O 2 — и систолическое артериальное давление, но лечение крыс с DOCA-солью лозартаном (ингибитор Ang II) существенно не изменяет артериальное давление, что позволяет предположить, что локально продуцируемый Ang II не способствует повышению периферического сосудистого сопротивления.Это ставит под сомнение роль Ang II в поколении O 2 — в данной модели. С другой стороны, НАДФН-оксидаза опосредует высвобождение АФК в клубочках солеочувствительных крыс Dahl [113] с сердечной недостаточностью, которое ослабляется ACEi [114]. Аналогичным образом у людей НАДФН-оксидаза активна в сердцах пациентов с терминальной сердечной недостаточностью [115]. Ингибирование АПФ, возможно, снижает оксидативный стресс сосудов и / или улучшает внеклеточную активность СОД у пациентов с ишемической болезнью сердца из-за более высокой биодоступности NO [116].
\ nAng II играет роль в воспалении сосудов через путь ядерного фактора каппа B (NF-kB), ответственный за производство молекул хемотаксиса и адгезии [117, 118].
\ nСложные механизмы связывают RAS с SNS [119]. Повышение симпатической гиперактивности, обнаруживаемое при почечной недостаточности, приписывается пораженному органу [120], и ACEi может контролировать этот отток при хронической недостаточности [121, 122]. Блокирование сигнальной трансдукции Ang II вызывает снижение гиперактивности SNS после инфаркта миокарда у крыс, ослабляя последующее развитие сердечной недостаточности [123].
\ nОкислительный стресс, вызванный перекисью водорода, вызывал более высокую активацию преганглионарных симпатических нейронов как in vivo, так и in vitro у крыс, достигая высшей точки в повышении среднего кровяного давления и пульса [124]. Более того, было обнаружено, что у крыс со спонтанной гипертензией активность симпатической почек контролируется концентрацией супероксида в сосудах [125].
\ nИНФЕКЦИОННЫЙ МОНОНУКЛЕОЗ У ДЕТЕЙ И СПОСОБЫ УЛУЧШЕНИЯ …: Ingenta Connect
Вступление. Начало этого века — это характеризуется эпидемией герпесвирусных инфекций, частота и распространение которых продолжают расти.Заражение группа вируса герпеса встречается в основном в течение первых пяти лет жизни и ведет к сохранению на всю жизнь. Несмотря на сходство клинических особенностей синдрома инфекционного мононуклеоз (IM), вызванный цитомегаловирусом человека вирус герпеса 6 типа и вирус Эпштейна-Барра (EBV), патогенные различия, возникающие в организме, должны быть осуществленный. Несмотря на наличие специфических противовирусных препаратов до на сегодняшний день ученым не удалось уменьшить количество патогенов. циркуляции в человеческой популяции и для достижения абсолютного выведение вируса из организма инфицированного человек.Вопросы по применению неспецифических противовирусных и «Иммуномодулирующие» препараты против герпесвирусных инфекций. получить неоднозначный ответ. Целью исследования было: изучить эффективность интерферона при лечении дети с ІМ. Материалы и методы. В областном детском Инфекционная больница, Харьков Сравнение динамика клинико-лабораторных показателей 102 дети в возрасте 1-5 лет с умеренными тонзиллярно-железистыми форма IM не проводилась. Болезни были вызвано EBV.Контрольную группу составили 58 детей. лечение которых проводилось в соответствии с общепринятые схемы существующих протоколов для диагностика и лечение инфекционных заболеваний у детей. В основную группу вошли 44 пациента, у которых комплексная терапия с комбинацией рекомбинантных интерферон альфа-2 Виферон-Фирон в дозах 500 000 МЕ, 2 раз в сутки в течение 5 дней. Наш выбор именно этого Препарат был по форме выпуска — суппозитории. В кроме того, продукт содержит аскорбиновую кислоту и токоферол ацетат, которые являются мощными антиоксидантами и стабилизируют мембрану факторы.Результаты и обсуждение. У большинства детей заболевание началось остро с лихорадки, симптомы интоксикация, тонзиллит (лакунарный тонзиллит) и нарастание размером подчелюстных и шейных лимфатических узлов, затруднение носового дыхания. В то же время 22 (21,6%) у детей было медленное начало, которое характеризовалось катаральные симптомы и постепенное повышение температуры. Серозный выделения из носа, заложенность носа, сухой кашель, постепенно стал влажным, появление «храпа» во время сон был основным катаральным симптомом.Острый респираторное заболевание было диагностировано у детей с первого посещение педиатра, применялась симптоматическая терапия в течение трех-пяти дней в качестве основного лечения. Тем не мение, лихорадка сохранялась, катаральные проявления и признаки интоксикация усилилась, и родители стали обращать внимание на шее комки. Длительная лихорадка и увеличение лимфы узлы были основной причиной госпитализации. Клинический обследование детей, доставленных в больницу, было выявили симптомы тонзиллита.Но мембраны на миндалины были обнаружены только у 10 пациентов & 59; другие пациенты была гиперемия или «рыхлость» слизистой оболочки ротоглотки. УЗИ брюшной полости проводилось всем пациентов во время пребывания в стационаре, которые показали увеличение в размерах печени, признаки паренхиматозной реакции печень. В то же время увеличение размеров селезенки наблюдалась у 67 пациентов (65,7%) и у 36 пациентов. (35,3%) признаков гепатоспленита. Увеличение уровень аминотрансферазы был обнаружен при биохимическом анализе образцов печени у 21 ребенка (20,6%), но эти цифры снизился до физиологической нормы на момент выписки из больницы.Несмотря на известные противопоказания на использование ампициллина при лечении в / м, этот препарат был прописан 11 пациентам (10,8%) в амбулаторных условиях, что привело к появлению иммунокомплексной сыпи с геморрагический компонент у 2 (1,9%) из них. На периферии лейкоцитоз крови (15,48 ± 2,78 * 109 / л) и лимфоцитоз (72,66 ± 3,58%), моноцитоз (13,06 ± 2,31%), ускоренный СОЭ (18,96 ± 3,22 мм / ч) не обнаружено. Всего 57 детей (55,9%) имели аномальные мононуклеары крови (вироциты), число которых было невысоким и достигло 6,84 ± 1,67%.Пациенты имели тромбоцитопению до 155,49 ± 13,22 * 109 / л в 15 случаев (14,7%) и анемия у 19 (18,6%) больных. Мы проанализировали эффективность использования рекомбинантных интерферон в комплексном лечении, основанном на сравнительном анализ динамики основных клинико-лабораторных параметры двух групп пациентов. Ускоренный регресс клинических симптомов и лабораторных показателей был найден у детей, которым комплексная терапия с Использовали рекомбинантный интерферон альфа 2 (Виферон-Фирон).Значительные различия клинических параметров были обнаружены в сроки нормализации температуры тела (5,18 ± 1,12 vs 7,96 ± 0,77 дней, p˂0,05), прекращение носового дыхания сложность (4,06 ± 0,98 против 6 68 ± 0,82, p˂0,05), снижая размер регионарных лимфатических узлов (4,98 ± 1,11 против 7,95 ± 0,87, p˂0,05) и печени (7,65 ± 1,16 против 10,98 ± 1,15 дней, p˂0,05). Положительное влияние интерферона на периферические кровь вызвала раннюю нормализацию лейкоцитов и СОЭ, последняя произошла значительно быстрее (7,19 ± 1,06 vs 10,42 ± 1,17 дней, p˂0,05).Продолжительность лечения основная группа находилась в стационаре 9,02 ± 1,21 дня, в то время как лечение контрольной группы длилось 12,84 ± 1,43 дня, p˂0,05. Назначение Виферона позволило сократить в больнице пациенты остаются примерно через 3-4 дня. Выводы. Таким образом, один из самых перспективных способов Улучшение лечения ВЭБ внутримышечно у детей заключается в применении рекомбинантный интерферон альфа-2. Помимо положительных влияние на клиническое течение болезни, целесообразность назначения этого препарата связано с его вероятностью развитие ИМ у детей младшего возраста схоже с респираторным инфекции.Назначение Виферона в первые часы целесообразно появление катаральных симптомов у детей, независимо от результатов дальнейшего определения этологии болезни, потому что есть много исследований, которые доказывают эффективность интерферона при ОРВИ у детей тоже.
Нет ссылок
Без цитирования
Нет дополнительных данных
Нет статей СМИ
Без показателей
Опыт лечения ОРВИ у больных детей модифицированным интерфероном
Опыт лечения ОРВИ у больных детей модифицированным интерфероном
Н.М. Ходжаева, Л.А. Бабаева *, М.Г. Мамадъярова
Кафедра детских инфекционных болезней; * Пропедевтика детских болезней Авиценны ТГМУ
В статье представлены модифицированные режимы дозирования и терапии интерфероном у больных ОРВИ детей. Установлено, что в новых режимах дозирования препарата «Виферон» (суппозитории ректальные) у детей с частыми рецидивирующими инфекциями дыхательных путей происходит более быстрое купирование основных клинических проявлений ОРВИ (лихорадка, интоксикация, кашель, насморк, конъюнктивит, гиперемия горла). наблюдается.
Во всех возрастных группах отмечалось достоверное снижение осложнений (2,3 ± 0,47 и 1,3 ± 0,3% против 8,1 ± 1,55 и 4,1 ± 0,91% соответственно в группе детей). исследуемых групп, p <0,05), а также повышение выработки эндогенной интерферонгаммы в группах младенцев и дошкольного возраста, в отличие от пациентов, принимавших предыдущие схемы дозирования препаратов (29,88 ± 6,2 и 29,9 ± 7,05 пг / мл против 12,32 ± 3,8 и 13,36 ± 4,79 пг / мл соответственно, р <0,05).
Кроме того, применение «Виферона» позволило сократить сроки клинического выздоровления и госпитализации. Средняя продолжительность госпитализации в основной группе составила 5,48 ± 0,4, а в группе сравнения — 8,24 ± 1,8 (p <0,05).
Ключевые слова: ОРВИ, болезненные дети, «Виферон» (свечи ректальные).
Скачать файл:
Лихорадка у детей: обзор — InformedHealth.org
Введение
«У моего ребенка высокая температура» — вполне вероятное событие в жизни родителей с маленькими детьми. Дети чаще, чем взрослые, заболевают лихорадкой.Повышенная температура — одна из наиболее частых причин, по которой детей приводят к врачу или в больницу для получения медицинской консультации в нерабочее время.
Считается, что у детей лихорадка, если температура их тела составляет 38,5 ° C (101,3 ° F) или выше, а у детей младше трех месяцев уже считается лихорадка при температуре тела 38,0 ° C (100,4 ° C). ° F) или более.
С повышением температуры у ребенка растет и беспокойство родителей о своем ребенке. Но у большинства детей с лихорадкой есть безобидный вирус.После этого за ребенком можно будет ухаживать дома, и через два-три дня он снова почувствует себя лучше. Их тела могут бороться с вирусами без дополнительной помощи.
Лишь примерно у 1 из 100 детей с лихорадкой есть серьезные проблемы со здоровьем, которые необходимо лечить у врача. В большинстве случаев виноваты бактериальные инфекции, такие как пневмония.
Симптомы
Часто можно определить, что у ребенка жар, просто взглянув на него. Типичные признаки включают красное лицо, усталые или тусклые глаза и бледность кожи.Горячий лоб или шея также могут быть признаком лихорадки. Некоторые дети теряют аппетит или много плачут.
Важно отвести ребенка к врачу, если
его температура выше 39 ° C (102,2 ° F) или если у ребенка младше трех месяцев температура выше 38 ° C (100,4 ° F),
лихорадка приходит и уходит,
лихорадка длится дольше трех дней,
у них лихорадочный приступ,
у них жесткая шея, они не реагируют, беспокойны или сбиты с толку,
у них рвота, диарея или боли в животе,
у них кожная сыпь,
они отказываются пить в течение длительного периода времени или
их состояние ухудшилось с момента последнего посещения к доктору.
Причины
Даже такие вещи, как бег, возбуждение или очень теплая одежда, могут вызвать повышение температуры тела ребенка, хотя он и не болен. Одна из причин этого заключается в том, что дети не так сильно потеют и не так легко потеют, как взрослые, когда им становится тепло. Прорезывание зубов также может вызвать повышение температуры тела ребенка.
Но лихорадка обычно вызывается микробами. Это признак того, что ваше тело пытается с ними бороться. Так что это не заболевание. Напротив, это реакция организма, которая ускоряет определенные метаболические процессы и помогает иммунной системе бороться быстрее.
Возможные причины лихорадки включают следующее:
- Вирусы или бактерии: например, простуда, инфекция среднего уха, инфекция мочевыводящих путей (ИМП) или гастроэнтерит. Или типичные детские болезни, такие как паротит, корь, краснуха, скарлатина, ветряная оспа и шестая болезнь (розеола).
Вакцинация: потому что иммунная система ребенка вырабатывает антитела для борьбы с микробами, от которых вакцина направлена на защиту.
Обезвоживание: у ребенка жар, потому что он мало пил, и его тело обезвожено.Этот вид лихорадки из-за обезвоживания также может быть вызван сильной рвотой и диареей.
Солнечный ожог, солнечный удар или кожные заболевания, такие как крапивница.
В редких случаях: серьезные заболевания, такие как пневмония, менингит, аппендицит или инфекция суставов или костного мозга.
В очень редких случаях: нарушения обмена веществ, ревматические заболевания или аллергические реакции на продукты питания или лекарства.
Если у вас поднялась температура после поездки в отдаленное место — даже через несколько недель после возвращения — важно сообщить врачу о своих поездках.Чтобы узнать, заразился ли ребенок инфекцией во время путешествия, можно провести специальные тесты.
Эффекты
Многие родители опасаются, что высокая температура может стать опасной для жизни. Сама по себе лихорадка редко бывает вредной и обычно остается ниже 41 ° C (105,8 ° F). Более высокие температуры могут быть опасными, но случаются редко.
Повышенная температура может привести к обезвоживанию (слишком мало жидкости в организме). Медицинская помощь необходима, если ребенок отказывается пить или проявляет признаки обезвоживания, например:
Лихорадка иногда может привести к фебрильному припадку (также известному как фебрильные судороги), особенно у детей в возрасте от трех месяцев и до пять лет.Хотя простые фебрильные судороги могут быть очень тревожными, они обычно длятся всего несколько минут и не опасны. Но все же неплохо было бы после этого отвести ребенка к врачу.
Диагноз
У здоровых детей температура тела от 36,5 ° C (97,7 ° F) до 37,5 ° C (99,5 ° F). Эта температура меняется в течение дня: обычно вечером она примерно на 0,5 ° C выше, чем утром. Температура от 37,5 (99,5 ° F) до 38,5 ° C (101,3 ° F) называется повышенной температурой тела.
Это считается лихорадкой при температуре 38,5 (101,3 ° F) или выше у детей и при температуре 38,0 ° C (100,4 ° F) или более у детей в возрасте до трех месяцев.
Температуру тела можно измерить разными способами. С маленькими детьми особенно важно, чтобы это можно было сделать быстро и с минимальными усилиями, такими как одевание и раздевание или сохранение неподвижности. Многие родители сначала кладут руку на лоб или шею ребенка, чтобы проверить, не жарко ли ему.
Затем они могут использовать термометр для измерения температуры ребенка — в идеале, если возможно, три раза в день. Лучший способ получить надежные показания — вставить цифровой термометр в нижнюю часть ребенка (ректальная температура). Многие родители предпочитают использовать цифровой ушной или лобный термометр. Вы также можете измерять температуру ребенка во рту или под мышкой, но это подходит только детям в возрасте от четырех лет и старше. Время, необходимое для измерения температуры, зависит от того, где она измеряется и какой термометр используется — дополнительную информацию вы найдете в инструкциях, прилагаемых к термометру.
Лечение
Когда у детей поднимается температура, им часто не нужно принимать лекарства для ее снижения.
Но лечение жаропонижающими препаратами, такими как ацетаминофен (парацетамол) или ибупрофен, может помочь, если у ребенка высокая температура — выше 39,5 ° C (103,1 ° F) — или если он очень плохо себя чувствует. Это лекарство можно использовать в форме сиропа или суппозитория. Правильная доза будет зависеть от возраста и массы тела ребенка, как указано на вкладыше к упаковке. Если лихорадка лечится парацетамолом или ибупрофеном, но по прошествии одного-четырех часов она все еще не снизилась, лучше всего обратиться за медицинской помощью.
Ацетилсалициловая кислота (препарат, например, аспирин) может вызывать редкий, но опасный побочный эффект, называемый синдромом Рея, у детей и подростков. Поэтому детям не следует использовать ацетилсалициловую кислоту, если только врач не разрешит ее использовать.
Домашние средства, такие как охлаждение голеней ребенка влажными полотенцами или принятие теплой ванны, популярны, но они охлаждают только внешнюю часть тела. Если ребенок говорит, что ему хорошо, в этом нет ничего плохого. Но неясно, действительно ли они помогают снизить температуру.
Важнее не одевать ребенка слишком тепло, иначе его тело не сможет остыть.
Повседневная жизнь
За большинством детей с лихорадкой можно хорошо ухаживать дома. Если у вашего ребенка нет никаких признаков серьезного заболевания, описанного выше, или если врач диагностировал безвредную инфекцию, нет причин отказываться от ухода за ним дома.
Детям с высокой температурой необходимо пить достаточно жидкости. Поэтому важно следить за тем, чтобы дети, в том числе на грудном вскармливании, пили достаточно.Дети хорошо понимают, что для них хорошо. Поэтому неплохо спросить их, что им нужно, например, что они хотят есть или пить.
Дети могут играть весь день, несмотря на высокую температуру. Пока они не бегают слишком много, это прекрасно. Ребенок с высокой температурой болен, ему не следует ходить в игровые группы, детский сад или школу. Это верно, даже если в остальном с ними все в порядке. Они все еще могли заразить других.
Когда у детей лихорадка, она почти всегда проходит сама по себе.Лучшими лекарствами обычно являются время, отдых и нежная забота.
Дополнительная информация
Когда люди болеют или нуждаются в медицинской консультации, они обычно сначала идут к семейному врачу или педиатру. Прочтите о том, как найти подходящего врача, как подготовиться к приему и о чем следует помнить.
Источники
Информация о здоровье IQWiG написана с целью помочь люди понимают преимущества и недостатки основных вариантов лечения и здоровья услуги по уходу.
Поскольку IQWiG — немецкий институт, некоторая информация, представленная здесь, относится к Немецкая система здравоохранения. Пригодность любого из описанных вариантов в индивидуальном случай можно определить, посоветовавшись с врачом. Мы не предлагаем индивидуальных консультаций.
Наша информация основана на результатах качественных исследований. Это написано команда медицинские работники, ученые и редакторы, а также рецензируются внешними экспертами. Ты можешь найти подробное описание того, как наша информация о здоровье создается и обновляется в наши методы.
Виферон детский
К сожалению, процент абсолютно здоровых детей с каждым годом уменьшается. Это связано со многими факторами, но на первом месте среди них экология. Чаще болеют дети, проживающие в крупных городах, потому что в мегаполисах высокий уровень загрязнения окружающей среды. Выхлопные газы автомобилей, выбросы промышленных предприятий сильно ослабляют защитные силы организма. Снижение иммунитета влечет за собой частые инфекционные заболевания, например, простуду или грипп.Поэтому поддерживать защитные силы организма на высоком уровне просто необходимо, особенно с наступлением холодов. Всегда легче предотвратить болезнь, чем потом лечить. Уберечь ребенка от ОРВИ, вирусных и бактериальных инфекций вам поможет препарат виферон.
Этот препарат хорошо зарекомендовал себя на рынке благодаря своей высокой эффективности. Его основной компонент — интерферон, который хорошо справляется с различными вирусами. Он укрепляет иммунную систему и помогает организму справиться с возбудителем.Также он содержит витамины С и Е, благодаря этому виферон подходит даже для грудничков и не имеет побочных эффектов.
Как принимать виферон детям?
Препарат применяется как для профилактики, так и для лечения различных инфекционно-воспалительных заболеваний, таких как пневмония, сепсис, ОРЗ, энтеровирусная инфекция, кандидоз и герпес.
Выпускается виферон детский в виде мазей, суппозиториев и геля.
- Свечи (суппозитории) виферон для детей выпускаются в другой дозировке действующего вещества (150 000 МЕ, 500 000 МЕ, 1000000 МЕ, 3 000 000 МЕ).Новорожденным, в том числе недоношенным, назначают 150 000 МЕ на пять дней по одной свече 2 раза в день. В зависимости от вида заболевания проводится от одного до трех курсов. Например, при ОРВИ, в том числе гриппе, назначают 1-2 курса, при герпесе — 2, а при кандидозе — 3 курса.
- Мазь Виферон применяется при герпетической инфекции, ее наносят тонким слоем на очаги поражения несколько раз в день в течение недели. Дозировка мази виферона для детей до 12 лет составляет 2500 МЕ, для детей старше 5000 МЕ.Для лечения ОРВИ мазь вводят в нос 3-4 раза в день. Делайте это осторожно, не используйте ватный тампон без остановки, особенно если ваш ребенок еще маленький и не может сидеть на месте. Возьмите гороховую мазь диаметром около 5 миллиметров для детей до 12 лет и диаметром 1 сантиметр, если вашему ребенку старше 12 лет. Аккуратно распределите мазь тонким слоем по слизистой оболочке носа. Продолжительность курса 5 дней. Помните, что у мази непродолжительный срок хранения! Открытый тюбик можно хранить в холодильнике месяц, а в банке всего две недели.
- Для профилактики частых и длительных простудных заболеваний используйте гель виферон. Его наносят на слизистую оболочку носа и на поверхность небных миндалин 2 раза в день. Курс лечения 2-4 недели. Перед применением препарата тщательно очистите и просушите носовые ходы. Если вы наносите гель на миндалины, подождите 30 минут после еды и убедитесь, что ватный тампон не касается поверхности слизистой, он может поцарапать и поранить ее. Количество наносимого геля за один раз не должно превышать 5 миллиметров.Обратите внимание, что вскрытый тюбик нельзя хранить в холодильнике более двух месяцев, по истечении этого времени препарат использовать нельзя, это может быть опасно для здоровья.
«Виферон 150000»: инструкция (свечи детские). «Виферон»: приложение, цены
Во время сезонных перепадов температур простуды — нормальное явление. В первую очередь страдают дети с несформированным иммунитетом. Поставить малыша на ножки помогают многочисленные противовирусные препараты. Также существуют лекарства комплексного действия, которые не только отлично снимают симптомы болезни, но и снижают температуру, улучшают общее состояние пациента.Популярностью пользуется препарат «Виферон» (свечи 150000 МЕ). Это средство быстро восстанавливает здоровье ребенка любого возраста. Но перед применением посоветуйтесь с педиатром и внимательно прочтите инструкцию.
Упаковка, состав и форма выпуска
Свечи «Виферон» — иммуномодулирующий препарат с противовирусным действием. Применять его можно с раннего возраста. Основное действующее вещество — интерферон. Лекарство выпускается в форме ректальных суппозиториев пулевидного светлого оттенка.Препарат может иметь неравномерный цвет и углубление на продольном срезе. Диаметр суппозитория около 10 мм.
В качестве вспомогательных веществ в препарате используются: α-токоферола ацетат, полисорбат, масло какао и кондитерский жир, дигидрат динатрия эдетата, бензокаин, аскорбат натрия, аскорбиновая кислота. Эти элементы абсолютно безопасны для новорожденных. У некоторых взрослых может развиться гиперчувствительность.
У препарата может быть другая дозировка действующего вещества.Чаще всего используются «Виферон 1 150000МЕ Н10» (свечи) для дошкольников. Взрослым предлагается лекарство в повышенной дозировке. В аптеках свечи отпускаются без рецепта врача. Вы можете купить аптечку из 10 свечей. Также в продаже можно найти гель и мазь «Виферон». Но свечи чаще используются для грудничков.
Фармакологическое действие
«Виферон» — комбинированный препарат, действие которого на организм обусловлено основными действующими элементами, входящими в его состав.Препарат обладает системным иммуномодулирующим действием. Благодаря этому пациент быстро восстанавливает силы после перенесенного инфекционного заболевания, имеющего вирусную или бактериальную природу.
Интерферон отрицательно действует на вирусы и микробы. Если к заболеванию присоединилась бактериальная инфекция, лечение следует продолжить с применением антибиотиков. Свечи «Виферон» можно использовать только как вспомогательное средство.
Бензоин, входящий в состав препарата «Виферон», играет роль местного антисептика. Именно этот компонент может снижать проницаемость клеточных мембран для ионов натрия.Это значительно снижает вероятность возникновения болевых импульсов. Кроме того, бензокаин способствует быстрой регенерации тканей и восстановлению нормального здоровья пациента.
Показания
Отличным противовоспалительным действием обладают гель, мазь и свечи «Виферон». В инструкции по применению указано, что препарат можно применять в сочетании с другими лекарственными средствами при лечении инфекционно-воспалительных заболеваний в дошкольном и младенческом возрасте (в том числе новорожденных и недоношенных).Свечи также можно использовать для лечения заболеваний, имеющих бактериальную природу. Свечи «Виферон» могут назначаться при таких заболеваниях, как пневмония, грипп, ОРВИ, менингит, внутриутробная инфекция, сепсис, микоплазмоз, кандидоз.
Препарат назначают взрослым и детям в составе комплексной терапии различных форм гепатитов. Свечи быстро восстанавливают нормальное состояние организма пациента и помогают бороться с инфекцией. Кроме того, специалист может назначить плазмаферез и гемосорбцию.Препарат также можно использовать, если недуг осложнился циррозом печени.
Взрослым с урогенитальной инфекцией также можно назначить препарат в виде мазей или суппозиториев. Препарат «Виферон» можно применять для лечения беременных. Состав препарата абсолютно безопасен и не влияет на нормальное развитие плода. Назначают лекарство при таких заболеваниях, как цитомегаловирусная инфекция, хламидиоз, вагинальный кандидоз, микроплазмоз, герпетическая инфекция кожи и слизистых оболочек.
Инструкция «Виферон» (детский) сообщает, что препарат не применяется в качестве монотерапии. Препарат оказывает только вспомогательное действие при лечении инфекционных заболеваний. Кроме того, специалист должен назначать препараты в соответствии с формой заболевания, а также индивидуальными особенностями организма пациента.
Противопоказания
Препарат абсолютно безопасен. Не случайно его применяют для лечения новорожденных и беременных.В некоторых случаях может развиться только повышенная чувствительность к компонентам препарата. Это проявляется как аллергическая реакция. На коже у пациента может появиться крапивница или сыпь. Это состояние часто сопровождается зудом. Специального лечения не требует аллергия, а неприятные симптомы проходят через 72 часа после прекращения приема лекарства.
В редких случаях у пациентов могут наблюдаться отеки конечностей или лица. Это условие требует особого внимания. Самым опасным считается отек Квинке.Если у пациента начинает опухать язык или слизистая гортани, необходимо немедленно вызвать скорую помощь. При возникновении гиперчувствительности немедленно прекратите использование «Виферона» (суппозитории). Инструкция сообщает об основных признаках гиперчувствительности.
Дозировка
Препарат принимают только ректально. Использовать свечи можно только в составе комплексной терапии инфекционно-воспалительных заболеваний. Может быть назначен препарат «Виферон» детям. Инструкция, применение, дозировка — все это может рассказать врач.Новорожденным или недоношенным детям, родившимся после 34 недель беременности, назначают препарат в дозировке 150 000 МЕ. Ежедневно вводить по одному суппозиторию 2-3 раза в день (в зависимости от тяжести недуга). Курс лечения обычно длится неделю. Если ребенок быстро выздоравливает, прием препарата можно прекратить на пятый день.
Недоношенным детям, родившимся до 34 недель беременности, дозировку можно уменьшить. Педиатры рекомендуют применять препарат не чаще двух раз в сутки.Каждый раз нужно вводить только одну свечу.
Сложные заболевания, осложненные бактериальной инфекцией, лечат в несколько курсов. Например, для устранения симптомов пневмонии препарат принимают в течение 5 дней. Далее нужно взять перерыв на неделю и снова начать пятидневный курс. Это связано с иммуномодулирующими свойствами препарата «Виферон». Вначале препарат на основе интерферона помогает бороться с болезнью, а затем способствует восстановлению защитных сил организма.
При хроническом вирусном гепатите также может назначаться Виферон (свечи) для детей.Инструкция, дозировка — все это может уточнить у педиатра. Суточная норма устанавливается в зависимости от возраста пациента, а также индивидуальных особенностей его организма. Детям первого года жизни назначают не более 500 тысяч МЕ в сутки. Детям старше 7 лет дозировка определяется в зависимости от массы тела и может составлять 3 млн / м 2 2 площади поверхности тела. Детям старше 14 лет назначают 5 млн / м 2 площади поверхности тела.Всю дневную норму можно разделить на 3-4 сеанса.
Детям, у которых хронический гепатит осложнился циррозом печени, до проведения плазмафереза также могут быть назначены препараты на основе интерферона. Отзывы о ректальных суппозиториях «Виферон» 150000 МЕ показывают, что малыши после процедуры чувствуют себя намного лучше. Принимать препарат необходимо за две недели до проведения плазмафереза. Два суппозитория вводят ежедневно с интервалом 12 часов.
Передозировка и побочные эффекты
На сегодняшний день данных о передозировке препаратов на основе интерферона мало.Можно предположить, что употребление медикамента в больших количествах может привести к усилению побочных эффектов. Чаще всего они проявляются как аллергические реакции. Пациенты могут испытывать кожный зуд или крапивницу. Реже возникает отечность конечностей, лица, слизистой оболочки рта.
Младенцы в первые дни приема препарата могут быть капризными и плаксивыми. Но это может быть связано, в первую очередь, с болезненным состоянием ребенка. Педиатры не рекомендуют самостоятельно лечить детей какими-либо лекарствами.Перед приемом препарата «Виферон» необходимо уточнить всю необходимую информацию (инструкция, применение). Свечи хоть и безопасны, но их нужно принимать строго по инструкции.
Лекарственные взаимодействия
Препараты на основе интерферона прекрасно сочетаются с лекарствами, которые используются для лечения инфекционных и воспалительных заболеваний. Антибактериальные средства — не исключение. Несмотря на это, перед началом лечения пациенту следует проконсультироваться с врачом.
Людям, страдающим различными хроническими заболеваниями, требующими постоянной медикаментозной терапии, следует проконсультироваться с врачом для получения всей необходимой информации о Вифероне 1 (свечи 150000МЕ №10). Инструкция не описывает негативное взаимодействие с другими лекарствами. Но пациенту следует проконсультироваться с врачом, чтобы избежать развития побочных эффектов.
Есть ли аналоги?
Педиатры чаще всего назначают детям «Виферон» (свечи). В инструкции «Виферон 150000 МЕ» сказано, что лекарство полностью безопасно и может применяться для лечения многих инфекционных заболеваний, имеющих бактериальную природу.Что делать, если у пациента повышенная чувствительность или нужного препарата в аптеке не оказалось? Специалист всегда сможет назначить качественный аналог. Для лечения инфекционных заболеваний дети часто используют свечи Генферон. В состав лекарства входит сразу три действующих компонента. Это интерферон, таурин и бензокаин. Кроме того, используются такие элементы, как твердый жир, декстран, полиэтиленоксид, очищенная вода, лимонная кислота, цитрат натрия, а также эмульгатор Т2.
Препарат «Генферон» вполне может заменить препарат «Виферон 150000».Инструкция свечи для детей советует использовать для лечения новорожденных и недоношенных детей. У взрослых пациентов препарат применяют в составе комплексной терапии для лечения таких недугов, как аднексит, баланит, вульвовагинит, трихомониаз, микоплазмоз, вирусный кандидоз и др. Положительное действие свечи оказывают также при генитальном герпесе.
Свечи «Вибуркол» — еще один популярный препарат с противовоспалительным действием. Препарат применяют в составе комплексной терапии при лечении бактериальных и вирусных инфекций у детей.Это гомеопатическое средство. Поэтому противопоказаний нет. Лекарства в редких случаях могут вызвать гиперчувствительность. Свечи «Вибуркол» могут полностью заменить препарат «Виферон 150000». Инструкция свечи для детей называет не только противовирусное, но и жаропонижающее. Уже на следующий день после начала терапии ребенок начинает чувствовать себя намного лучше.
Отзывы о препарате «Виферон»
Специалисты часто рекомендуют в детстве применять препарат «Виферон 150000».Инструкция на свечи для детей советует применять без всяких опасений, так как препарат имеет минимальное количество побочных эффектов и противопоказаний. Он может не подходить для пациентов с гиперчувствительностью. Многие люди, склонные к аллергическим реакциям, также назначают препарат «Виферон». Некоторые из них действительно замечают появление сыпи и зуда на коже. Если после приема антигистаминных препаратов ситуация не улучшится, прием «Виферона» необходимо отменить.
Очень много положительных отзывов о препарате можно услышать от родителей новорожденных малышей.В возрасте до года довольно сложно подобрать препарат, который положительно влиял бы на организм и не имел бы большого количества противопоказаний. Младенцам отлично подходит лекарство «Виферон 150000». Инструкция свечи для детей рекомендует использовать с раннего возраста. Они подходят даже для лечения недоношенных детей.
Отрицательные отзывы можно услышать максимум от пациентов, не изучивших всю необходимую информацию о препарате «Виферон» (свечи детские).Инструкция «Виферон 150000» описывает, как правильно принимать лекарство. Необходимо строго соблюдать все правила и придерживаться назначенной врачом дозировки. Если использовать препарат в меньшем количестве, он не покажет хорошего результата при лечении заболевания. Передозировка может привести к развитию побочных эффектов.
Где купить и сколько это стоит?
Препарат «Виферон» отпускается без рецепта врача. Поэтому для его приобретения нет необходимости обращаться к врачу.Чтобы купить иммуномодулирующие свечи, а также узнать о них всю необходимую информацию, необходимо обратиться в любую аптеку. Медикаменты относятся к лекарствам средней ценовой категории. За одну упаковку свечей «Виферон 15000МЕ» нужно заплатить около 300 рублей.
Совершенно возможно сэкономить, покупая лекарства в режиме реального времени. Каждый может купить лекарство на 15% дешевле. В этом случае он будет доставлен прямо к двери. В онлайн-режиме пациенты также могут проконсультироваться о лекарствах.
