Прививка от гриппа детям: за и против
Прививка от гриппа детям: за и против
Впервые эпидемия гриппа была описана ещё в 1580 году, и с тех пор это инфекционное заболевание идёт по планете семимильными шагами. Наиболее незащищенной группой населения являются дети. С каждым годом появляются всё новые названия вирусоносителей, которые уносят сотни тысяч жизней. Прививка от гриппа детям, всегда остаётся спорным вопросом. Родители обеспокоены: поможет ли вакцинация обезопасить ребёнка от вирусного агента, или, наоборот, принесёт вред любимому чаду. В этой статье мы попытаемся дать полную характеристику этому заболеванию и по возможности определиться с вопросом: стоит ли делать прививку от гриппа ребёнку?
Для чего нужна прививка?
В силу того, что иммунная система ребёнка полностью не сформирована, и дети не защищены от многочисленных инфекций, равно как и от гриппа, прививка будет эффективным способом укрепления иммунной системы.
- у ребёнка может повыситься температура;
- в результате отторжения могут возникнуть головные боли, тошнота и рвота;
- реакция малыша на вакцинацию может вызывать плаксивость и/или общее недомогание, вялость, быструю усталость и так далее.
Всё это является естественной реакцией, и уже через день ваш ребёнок снова будет подвижен и жизнерадостен. Одним словом, переносимость — это сугубо индивидуальное качество организма. В зависимости от подготовленности вашего малыша к физическим нагрузкам, согласно возрасту, реакция может различаться.
Чем же опасен грипп?
Однако, не все родители отдают себе отчёт в коварстве этого вирусного заболевания. В эпидемиологический сезон вирус гриппа увеличивает смертность среди населения в разы. Наиболее частыми причинами смерти от осложнений являются патологические нарушения сердечно-сосудистой и дыхательной системы, которые стремительно развиваются в результате состоявшегося вирусного поражения. Тяжёлое течение гриппа может вызывать у детей различные воспалительные процессы:
В эпидемиологический сезон вирус гриппа увеличивает смертность среди населения в разы. Наиболее частыми причинами смерти от осложнений являются патологические нарушения сердечно-сосудистой и дыхательной системы, которые стремительно развиваются в результате состоявшегося вирусного поражения. Тяжёлое течение гриппа может вызывать у детей различные воспалительные процессы:
- воспаление лёгких;
- бронхит;
- энцефалит;
- судороги;
- менингит и так далее.
Когда можно делать прививку: рекомендации врачей
По мнению Всемирной организации здравоохранения, наиболее безопасной вакцинацией от гриппа является полугодовалый возраст ребёнка. До этого возраста рекомендуется сделать прививки всем взрослым, контактирующим с малышом, дабы они не стали источником заражения.
 Вот почему всё мировое сообщество здравоохранения и обеспокоено этим фактором. Рекомендуется ежегодно прививать ребёнка. Кроме того, если у ребёнка проявляются различные патологические отклонения, как то:
Вот почему всё мировое сообщество здравоохранения и обеспокоено этим фактором. Рекомендуется ежегодно прививать ребёнка. Кроме того, если у ребёнка проявляются различные патологические отклонения, как то:- бронхиальная астма;
- сердечная патология;
- сахарный диабет;
- функциональные нарушения работы почек, лёгких и прочих органов жизнедеятельности,то проведение вакцинации является крайне необходимой и жизненно оправданной.
Как делается прививка от гриппа?
Октябрь считается оптимальным месяцем года для вакцинации. Этот месяц выбран неслучайно, так как вырабатываться противогриппозная иммунная защита в организме ребёнка начнёт лишь спустя 14 дней, в канун перехода к зиме. Категорически запрещается прививать ребёнка во время любых простудных заболеваний. Только когда нормализуется температура, пройдёт кашель и/или насморк, можно переходить к профилактике гриппа. Дозировка препаратов зависит от возраста ребёнка:
- 0,25 мл вакцины вводится до трёх лет;
- 0,5 мл вакцины после трёхлетнего возраста.

Одной прививки недостаточно при первой вакцинации. Это связано с тем, что единичная прививка неспособна полностью защитить иммунную систему. Поэтому следует прививаться дважды. В дальнейшем такой необходимости не будет. Вплоть до самой старости можно прививаться единожды в год. Инъекция вводится внутримышечно – в плечо или бедро пациента. Совместимость с другими видами прививок не имеет противопоказаний. Если ребёнок чувствителен к аллергенам, то об этом следует оповестить врача. Стоит напомнить, что вакцину против гриппа получают из белка куриного яйца. Единственное отрицание — это несовместимость противогриппозной вакцины и прививки от жёлтой лихорадки, а также БЦЖ. Всю необходимую информацию о противопоказаниях, с учётом индивидуальных особенностей вашего ребёнка, медицинский работник обязан сообщить родителям. Только после согласия ближайших родственников ребёнок может быть привит.
Что нужно знать о гриппе после вакцинации?
Побочные действия после инъекционного прививания очень редки, однако, следует о них знать, и, в случае проявления, быть готовыми к их отражению. Гриппоподобные симптомы могут выражаться в слабости организма, головных и/или мышечных болях, повышении температуры тела. Нужно знать, что грипп распространяется от человека к человеку. Воздушно-капельный тип — это самый частый случай передачи инфекции. Чихание, кашель — всё это является передачей гриппа. Поэтому, в период заражения вирусом, больного, в том числе и ребёнка, следует оградить ребёнка от всяческих контактов со сверстниками.
Гриппоподобные симптомы могут выражаться в слабости организма, головных и/или мышечных болях, повышении температуры тела. Нужно знать, что грипп распространяется от человека к человеку. Воздушно-капельный тип — это самый частый случай передачи инфекции. Чихание, кашель — всё это является передачей гриппа. Поэтому, в период заражения вирусом, больного, в том числе и ребёнка, следует оградить ребёнка от всяческих контактов со сверстниками.
Прививка «Гриппол»
Этот адъювантный субъединичный фармакологический продукт был разработан в Институте иммунологии в 1995 году и предназначался для профилактической противогриппозной вакцинации. Руководил проектом профессор А. Некрасов. Серийное производство началось с 1996 года на уфимском государственном фармакологическом предприятии «Иммунопрепарат». После десяти лет использования, успешно зарекомендовавшая себя противогриппозная вакцина была включена в Национальный проект «Здоровье». На сегодняшний день этот фармакологический препарат имеет три вида вакцины:
- «Гриппол Нео» — появился на вооружении эпидемиологов с 2009 года.

- «Гриппол Плюс» — наиболее усовершенствованная вакцина против гриппа. Главное достоинство препарата — отсутствие синтетических консервантов.
- «Гриппол» — стандартная противовирусная вакцина.
Прививка «Грипол Плюс» детям: отзывы врачей имеют только положительные характеристики, так как переносимость вакцины у детей не вызывает каких-либо особых противопоказаний и рекомендован министерством здравоохранения России.
Как не заболеть гриппом?
Помимо инъекционных мероприятий, необходимо самостоятельно следить за состоянием организма ребёнка. Особое внимание следует уделить в период межсезонья, когда наступает самый пик простудных и вирусных заболеваний. Стоит напомнить, что грипп комфортно себя чувствует в незащищенной иммунной среде. Поэтому при профилактике гриппа очень важно быть готовым к атакам болезнетворных микробов.
Существует множество различных профилактических фармакологических средств: капли в нос, мази, гели, которые можно приобрести в аптечной сети. Из самых популярных можно порекомендовать:
- Виферон. Отличное противовирусное средство. Рекомендовано к применению для детей от одного года. Выпускается в виде геля;
- Оксолиновая мазь. Особо рекомендуется использовать это лекарственное средство перед посещением общественных мест. Необходимо нанести пару мазков на слизистую носа ребёнка и вероятность подхватить вирусную инфекцию сводится к минимуму.
Отличной профилактикой от гриппа для самых маленьких детей будет персиковое или вазелиновое масло.
Среди профилактических капель в нос можно рекомендовать гриппферон и аквамарис. Препараты не раздражают слизистую оболочку носа и готовы защитить вашего ребёнка от вирусной атаки. В дополнение к фармакологическим лекарственным помощникам, домашняя профилактика будет не менее действенной. Почаще готовьте своему ребёнку различные отвары на основе шиповника, малины, лимона и так далее.
Берегите своих детей и будьте всегда здоровы!
назад
Как правильно сбивать ребенку температуру и почему скорую вызывать не нужно
Я предпочитаю контактный электронный градусник, который ставится под мышку. После того, как он запищит, его надо подержать ещё 3—4 минуты, но об этом мало кто знает, потому что не читают инструкцию. После этого показания будут примерно равны таковым на стандарте – ртутном термометре. Бесконтактные термометры и измерение во рту и в заднем проходе я не рекомендую.
Измерение имеет в первую очередь диагностическое значение. Мы немного по-разному подходим к состояниям, температура при которых выше или ниже условной границы в 38 градусов Цельсия. Поскольку большинство лихорадок в наших широтах проходят сами в течение 3 суток, при отсутствии угрожающих симптомов я рекомендую наблюдение в течение 72 часов после первого подъёма температуры выше 38. Если спустя этот срок она снова повышается выше 38, необходим осмотр врача для решения вопроса о том, затянувшийся ли это вирус (и мы дальше наблюдаем) или требуется более агрессивное вмешательство. Таким образом, мы измеряем температуру для определения тактики лечения, но не для решения вопроса о жаропонижении.
Мы немного по-разному подходим к состояниям, температура при которых выше или ниже условной границы в 38 градусов Цельсия. Поскольку большинство лихорадок в наших широтах проходят сами в течение 3 суток, при отсутствии угрожающих симптомов я рекомендую наблюдение в течение 72 часов после первого подъёма температуры выше 38. Если спустя этот срок она снова повышается выше 38, необходим осмотр врача для решения вопроса о том, затянувшийся ли это вирус (и мы дальше наблюдаем) или требуется более агрессивное вмешательство. Таким образом, мы измеряем температуру для определения тактики лечения, но не для решения вопроса о жаропонижении.
Ответ простой, независимо от причины температуры. Не важно, связана она с инфекцией или послепрививочной реакцией или с прорезыванием зубов или с другими причинами. Мы снижаем температуру, когда ребёнку плохо. В повышении температуры нет ничего настолько полезного, чтобы его терпеть, и ничего настолько вредного, чтобы пить лекарства при нормальном самочувствии. Поэтому, решая вопрос о жаропонижении, мы смотрим не на термометр, а на ребёнка. Если ему плохо, он тяжело дышит, вялый, болят мышцы или голова – вы снижаете даже 37,8. Но если вы не можете догнать ребёнка с 38,8, чтобы влить в него лекарство, значит в нём нет нужды.
Поэтому, решая вопрос о жаропонижении, мы смотрим не на термометр, а на ребёнка. Если ему плохо, он тяжело дышит, вялый, болят мышцы или голова – вы снижаете даже 37,8. Но если вы не можете догнать ребёнка с 38,8, чтобы влить в него лекарство, значит в нём нет нужды.
Поскольку этот вопрос задают только родители маленьких детей, я не буду писать про препараты для старших. У малышей есть всего три домашних способа снизить температуру: физический метод, парацетамол (ацетаминофен) и ибупрофен.
Если руки и ноги у ребёнка тёплые, его надо раздеть, можно обвесить мокрыми полотенцами, протереть водой комнатной температуры, обмотать голову мокрым платком или даже поставить в прохладный душ. Давать или не давать при этом лекарство – выбор ваш, имеете право и дать, и подождать. (Можно и наоборот – дать лекарство и не использовать физический метод.) Зависит от уровня вашей паники и поведения ребёнка. Маленькие дети прекрасно остывают сами, иногда достаточно просто освободить их от одежды.
Маленькие дети прекрасно остывают сами, иногда достаточно просто освободить их от одежды.
Если руки и ноги холодные – начался спазм сосудов – физический метод использовать не рекомендуется, и тут остаются только лекарства.
Это не очень важно. Сиропы с парацетамолом (Панадол, Калпол, Тайленол и пр.) или ибупрофеном (Нурофен, Адвил) легче дозировать. Свечи (Панадол, Эффералган, Цефекон с парацетамолом или Нурофен в ибупрофеном) хороши, когда ребёнок не может выпить сироп (рвота, аллергия на добавки). Мне кажется, что достаточно дома иметь свечи с парацетамолом для невысоких температур (до 39) и сироп Нурофен для более выраженных лихорадок.
Проще всего дозировать Нурофен: доза сиропа (мл) = ½ веса (кг). Это исходит из разовой дозировки 10 мг/кг. На коробке нурофена, впрочем, написана какая-то ерунда про дозировку по возрасту. Это опасно, потому что одновозрастные дети весят очень по-разному. Правильно дозировать препараты по массе или площади поверхности тела, но не по возрасту. Такую разовую дозу нурофена можно давать не чаще чем 1 раз в 4 часа, но желательно не больше 3 раз в сутки. Парацетамол дозируется по 15 мг/кг, но инструкции к препаратам парацетамола адекватнее, чем к нурофену. Вполне можно на них ориентироваться. Если вы дозируете самый ходовой сироп – Панадол – можете вес ребёнка в кг умножить на 0,625. Так вы получите количество мл сиропа для разовой дозы. Интервалы и кратность такие же, как у нурофена.
Правильно дозировать препараты по массе или площади поверхности тела, но не по возрасту. Такую разовую дозу нурофена можно давать не чаще чем 1 раз в 4 часа, но желательно не больше 3 раз в сутки. Парацетамол дозируется по 15 мг/кг, но инструкции к препаратам парацетамола адекватнее, чем к нурофену. Вполне можно на них ориентироваться. Если вы дозируете самый ходовой сироп – Панадол – можете вес ребёнка в кг умножить на 0,625. Так вы получите количество мл сиропа для разовой дозы. Интервалы и кратность такие же, как у нурофена.
Во-первых, оцените самочувствие. Если оно улучшилось, цифры нам не важны. Во-вторых, даже если температура не снизилась, наверняка ушёл спазм, и можно подключить физический метод охлаждения. В-третьих, если нужда в жаропонижении всё же остаётся, часа через 1,5—2 после первого можно дать второй препарат, например, Нурофен после Панадола. Однако адекватная доза Нурофена снижает температуру почти всегда.
Скорую звать не надо. Никакое изолированное повышение температуры не является поводом, чтобы звать скорую помощь. Изолированное – значит, что нет других угрожающих симптомов, вроде неясной сыпи, выраженной одышки или выбухания родничка. Да, скорая всегда может понизить температуру – литической смесью или гормоном, но в этом нет никакой необходимости и это может нанести вред. Препарат, составляющий основу литической смеси, – анальгин (метамизол) – запрещён у детей во всём цивилизованном мире. Кроме этого, скорая, скорее всего, начнёт вас пугать и тащить в больницу. Лихорадка – не экстренное состояние. Если она вас настораживает, снизьте температуру и сходите к врачу. Или вызовите врача на дом в плановом порядке.
Никакое изолированное повышение температуры не является поводом, чтобы звать скорую помощь. Изолированное – значит, что нет других угрожающих симптомов, вроде неясной сыпи, выраженной одышки или выбухания родничка. Да, скорая всегда может понизить температуру – литической смесью или гормоном, но в этом нет никакой необходимости и это может нанести вред. Препарат, составляющий основу литической смеси, – анальгин (метамизол) – запрещён у детей во всём цивилизованном мире. Кроме этого, скорая, скорее всего, начнёт вас пугать и тащить в больницу. Лихорадка – не экстренное состояние. Если она вас настораживает, снизьте температуру и сходите к врачу. Или вызовите врача на дом в плановом порядке.
Сделайте ребёнку вкусное питьё, садитесь рядом и почитайте книжку.
Елена Хегай, врач: «Антибиотики не работают против вирусов»
— Многие говорят, что в первые два дня или в первые 24 часа следует начать иммуномодулятор, как вы к этому относитесь?
— Хочу сразу сказать, что, к сожалению, волшебных таблеток не существует. В частности, волшебных таблеток под названием «иммуномодуляторы». Есть препараты для повышения активности иммунной системы, но они довольно-таки серьезные и используются только в условиях стационара, например, пациентами после химиотерапии. Препараты, производители которых нас уверяют нас в том, что эти таблетки помогут улучшить иммунитет, к сожалению, не доказали свои эффективность в клинических испытаниях. Их эффект не превышает эффект пустышки.
В частности, волшебных таблеток под названием «иммуномодуляторы». Есть препараты для повышения активности иммунной системы, но они довольно-таки серьезные и используются только в условиях стационара, например, пациентами после химиотерапии. Препараты, производители которых нас уверяют нас в том, что эти таблетки помогут улучшить иммунитет, к сожалению, не доказали свои эффективность в клинических испытаниях. Их эффект не превышает эффект пустышки.
— Давайте назовем некоторые из них, самые популярные, которые люди смели в аптеках. К примеру, полиоксидоний…
— Все «фероны», интерферон. Есть препарат интерферон, который используется при лечении от гепатита С, но это совсем другой препарат, вводится не в виде ректальных свечей и не в виде таблеток. Интерферон, который широко назначают как иммуномодулятор, виферон — это все препараты с недоказанной эффективностью, и по сути никакой пользы организму они не приносят. Но, как любое лекарственное средство, как любое химическое вещество, которое попадает наш организм, они обладают риском развития побочных эффектов, это во-первых. В во-вторых, когда их начинают принимать несколько во все физиологические отверстия, тогда еще возникает риск неблагоприятных лекарственных взаимодействий.
В во-вторых, когда их начинают принимать несколько во все физиологические отверстия, тогда еще возникает риск неблагоприятных лекарственных взаимодействий.
— Еще ингавирин популярен…
— Ингавирин, арбидол, их очень много. Их производители позиционируют как иммуномодуляторы, плюс как препараты противовирусного широкого спектра действия. Можно смело сказать, что никаким эффектом они не обладают, их можно принимать только для успокоения. Но опять-таки, мы должны всегда помнить о возможном риске побочных эффектов, и в данном случае ожидаемая польза стремится к нулю.
— Недавно я столкнулась с ситуацией, когда была высокая температура, одна долго не сбивалась, и пришлось вызывать скорую помощь. Она приехала, и фельдшер сделал назначение: нимесил, ацикловир три раза в день, парацетамол, глюкоза 200 внутривенно, через капельницу, витамины В12, В6 и хилак форте. Вы не могли бы сказать, что в этом назначении не так?
— Это вообще сборная солянка. Если бы я увидела такой список назначений, то первый мой вопрос был бы: а что собственно мы лечим? Мы здесь видим всё от всего, я еще удивлена, что здесь нет ни одного антибиотика, обычно у нас любят назначать их и антигрибковое, чтобы ударить по всем фронтам, что называется. Нимесил — хорошо, я согласна, это нестероидный противовоспалительный препарат, который относится к той же группе, что ибупрофен и парацетамол, то есть, жаропонижающее, болеутоляющее и противовоспалительного действия. Что касается ацикловира, то я хочу всем напомнить, в том числе, и своим коллегам-врачам, что это препарат, который обладает эффективностью в отношении вирусов из семейства герпес-вирусов. Их много типов, но для человека клинически значимыми являются шесть : первый, второй вирус герпеса, потом вирус ветряной оспы, вирус опоясывающего лишая, вирус Эпштейна-Барра или инфекционный мононуклеоз, и т.д. Если врач заподозрил у пациента одно из этих состояний, если наблюдается относительно тяжелое течение болезни, тогда мы можем рекомендовать ацикловир. Во всех остальных случаях, например, когда повысилась температура, это просто «в огороде бузина, в Киеве – дядька». По поводу капельниц хочу всех призвать: давайте это капельное безобразие прекращать. Во всем мире давно отошли от этой практики, потому что есть осложнения после внутривенных инфузий, в частности, это могут быть тромбофлебиты, тромбозы и так далее.
Нимесил — хорошо, я согласна, это нестероидный противовоспалительный препарат, который относится к той же группе, что ибупрофен и парацетамол, то есть, жаропонижающее, болеутоляющее и противовоспалительного действия. Что касается ацикловира, то я хочу всем напомнить, в том числе, и своим коллегам-врачам, что это препарат, который обладает эффективностью в отношении вирусов из семейства герпес-вирусов. Их много типов, но для человека клинически значимыми являются шесть : первый, второй вирус герпеса, потом вирус ветряной оспы, вирус опоясывающего лишая, вирус Эпштейна-Барра или инфекционный мононуклеоз, и т.д. Если врач заподозрил у пациента одно из этих состояний, если наблюдается относительно тяжелое течение болезни, тогда мы можем рекомендовать ацикловир. Во всех остальных случаях, например, когда повысилась температура, это просто «в огороде бузина, в Киеве – дядька». По поводу капельниц хочу всех призвать: давайте это капельное безобразие прекращать. Во всем мире давно отошли от этой практики, потому что есть осложнения после внутривенных инфузий, в частности, это могут быть тромбофлебиты, тромбозы и так далее. Каждый прокол — вмешательство во внутреннюю среду организма, возникает риск инфицирования и воспаления. Что такое глюкоза с аскорбинкой? Выпейте чай с лимоном и сахаром. Не нужно прокалывать вены для того, чтобы в организм ввести дополнительную жидкость. Не будет такого вреда, какой мы можем наблюдать после капельниц. Из всего списка, который вы перечислили, я бы оставила только нимесил от температуры, и то рекомендовала бы его заменить на парацетамол или ибупрофен, потому что нимесил не прошел испытание на безопасность.
Каждый прокол — вмешательство во внутреннюю среду организма, возникает риск инфицирования и воспаления. Что такое глюкоза с аскорбинкой? Выпейте чай с лимоном и сахаром. Не нужно прокалывать вены для того, чтобы в организм ввести дополнительную жидкость. Не будет такого вреда, какой мы можем наблюдать после капельниц. Из всего списка, который вы перечислили, я бы оставила только нимесил от температуры, и то рекомендовала бы его заменить на парацетамол или ибупрофен, потому что нимесил не прошел испытание на безопасность.
О прививках. Как подготовить ребёнка к прививке?
Главная » Здоровье » О прививках. Как подготовить ребёнка к прививке?Родители знают: уберечь свое чадо от инфекционных заболеваний в большом детском коллективе, будь то ясли, детский садик или школа, практически невозможно. Единственным средством защиты детей остаются прививки.
Цифры в календаре прививок означают лишь приблизительный возраст, с которого можно начинать вакцинацию. Но родителям всегда стоит помнить, что нужный момент подбирается индивидуально. Если у малыша есть отклонения в развитии (не только отставание, но и опережение) или противопоказания (аллергия и т.п.) лечащий врач может отойти от строгого графика.
Раньше срока делаются лишь прививки в случаях, если в группе детского садика или семье кто-то заболел заразной болезнью.
Отложить прививку необходимо, если ребенок только что перенес какое-либо инфекционное или вирусное заболевание. Нужно хорошенько долечить его и только тогда отправляться на прививку. Врачи советуют переждать как минимум месяц после выздоровления, а также воздержаться от плановых прививок во время эпидемий гриппа и ОРЗ.
Количество плановых прививок рассчитано на самый слабый иммунитет. Потому что практически у всех наших детей сегодня он именно такой. И даже еще слабее, потому что участились случаи заболевания привитых детей, чей организм не способен выработать необходимые антитела даже будучи специально спровоцированным вакциной. Правда, в случае заболевания привитый ребенок переносит его в несравнимо более легкой форме и никогда не погибает.
И даже еще слабее, потому что участились случаи заболевания привитых детей, чей организм не способен выработать необходимые антитела даже будучи специально спровоцированным вакциной. Правда, в случае заболевания привитый ребенок переносит его в несравнимо более легкой форме и никогда не погибает.
Вакцины не оказывают на организм ребенка по-настоящему вредного воздействия. Реакция на внесение в организм «заразы» хотя часто и пугает родителей (повышение температуры, краснота, припухлость и болезненность в месте прививки), но неизмеримо легче самой инфекции, против которой делается прививка.
Чем мы можем помочь нашему малышу, чтобы прививка подействовала с максимальной пользой? Уже за 5-7 дней до прививки постарайтесь отгородить ребенка от многочисленных сборищ – и не только детских. Не стоит вести его на рынок, запихивать в переполненный автобус и идти с ним на юбилей к любимой троюродной бабушке. Если ребенок часто страдает пищевой аллергией, придется несколько дней соблюдать диету, отказавшись от всех «запретных» лакомств. Накануне искупайте ребенка, ведь, как правило, несколько следующих дней ему придется обойтись без ванны. В день прививки измерьте ребенку температуру.
Накануне искупайте ребенка, ведь, как правило, несколько следующих дней ему придется обойтись без ванны. В день прививки измерьте ребенку температуру.
После прививки будьте повнимательнее к малышу. Его «обычные» капризы на этот раз могут быть вызваны недомоганием: побалуйте его ласками, но не лакомствами. Контролируйте температуру – ее повышение до38,5 градусов можно считать нормой. Она держится не дольше 2-3 дней и снижается без применения каких-либо лекарственных препаратов. Если состояние ребенка выходит за рамки обычного легкого недомогания, побалуйте его ласками, но не лакомством.
О профилактике поствакцинальных осложненийКогда подходит время делать ребенку плановую прививку, у родителей возникает масса опасений и подозрений, касающихся ее безопасности. Как подготовить ребенка к вакцинации и в последствии отличить нормальную реакцию детского организма от негативной? Особенно эти вопросы волнуют родителей детей, страдающих хроническими заболеваниями.
Вакцинация — единственный способ защиты от ряда заболеваний, которые невозможно вылечить другими средствами или само лечение может вызвать осложнение (например, корь, дифтерия и пр.). Врожденной невосприимчивости к инфекционным заболеваниям, от которых существуют прививки — нет. Если мама ребенка когда-то болела ими, то первые 3—6 месяцев жизни доношенный ребенок может быть защищен материнскими антителами, которые попали к нему через плаценту во время беременности и через грудное молоко. У недоношенных детей и детей на искусственном вскармливании такой защиты нет. Поскольку возможность заболеть из-за контактов с другими людьми велика, очень важно прививать малышей с самого раннего возраста.
Как же подготовить малыша к прививке и попытаться свести к минимуму риск возникновения осложнений?
Сразу отметим, что здоровых детей не требуется специально готовить к прививке, нужно лишь предварительно измерить температуру тела (она должна быть нормальной, чаще 36,6 градусов С; у детей до 1 года нормальной температурой может быть 37,1—37,2 градусов за счет особенностей теплообмена, он повышен, не зря детей, которые уже ходят, бегают, рекомендуется одевать чуть холоднее, чем взрослых), привести ребенка к специалисту и ответить на его вопросы.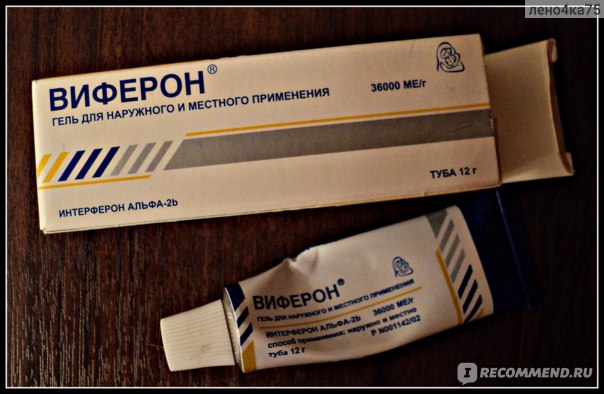
Некоторые врачи прибегают к практике назначения всем детям перед прививкой, так сказать профилактически, приема противоаллергических препаратов, например ТАВЕГИЛА, КЛАРИТИНА, ЗИРТЕКА. В действительности такой «поголовной» необходимости нет. Не все дети предрасположены к аллергии и соответственно не все нуждаются в таких лекарствах. Скорее это происходит из-за желания врача лишний раз подстраховаться или из-за того, что выявление детей группы риска по аллергии это более трудоемкий процесс. Но если ребенок склонен к аллергическим реакциям, то профилактическое применение противоаллергических препаратов оправдано. Например, такая ситуация, ребенок первого года жизни, ранее аллергия не проявлялась, прививается против коклюша, дифтерии, столбняка (АКДС).
Первая прививка (на первом году АКДС делается трижды) прошла без особенностей, но после второй прививки ребенку начали вводить новое питание, и у малыша появилась впервые аллергическая сыпь, значит, перед третьей прививкой следует профилактически дать ребенку противоаллергический препарат, чтобы высыпания не повторились. Для профилактики поствакцинальных осложнений врач должен, в первую очередь, оценить состояние здоровья ребенка перед прививкой. Выявить противопоказания к ней — временные и постоянные (например, выраженная аллергическая реакция на предыдущее введение подобной вакцины), и решить вопрос о необходимости назначения каких-либо предварительных дополнительных обследований и лекарственных препаратов. Перед прививкой врач (фельдшер) осматривает ребенка, измеряет температуру (она должна быть нормальной — 36,6 градусов С), подробно расспрашивает родителей о жизни ребенка, перенесенных им заболеваниях и прочее. Родители, в свою очередь, должны проинформировать врача о всех особенностях и проблемах здоровья своего малыша.
Для профилактики поствакцинальных осложнений врач должен, в первую очередь, оценить состояние здоровья ребенка перед прививкой. Выявить противопоказания к ней — временные и постоянные (например, выраженная аллергическая реакция на предыдущее введение подобной вакцины), и решить вопрос о необходимости назначения каких-либо предварительных дополнительных обследований и лекарственных препаратов. Перед прививкой врач (фельдшер) осматривает ребенка, измеряет температуру (она должна быть нормальной — 36,6 градусов С), подробно расспрашивает родителей о жизни ребенка, перенесенных им заболеваниях и прочее. Родители, в свою очередь, должны проинформировать врача о всех особенностях и проблемах здоровья своего малыша.
О чем необходимо сказать врачу:
- Не повышалась ли температура в дни, предшествующие вакцинации? Не было ли каких-либо других признаков нездоровья, например, кашля, чихания, насморка, которые могут свидетельствовать о начале заболевания?
- Имеются ли у ребенка какие-либо хронические заболевания и не получает ли он в связи с этим постоянно лекарственные препараты, если да, то какие?
- Не было ли ранее судорог, выраженных аллергических реакций на пищу, лекарства и пр.
 ?
? - Необходимо рассказать, как ребенок переносил предыдущие прививки, повышалась ли у него температура, ухудшалось ли самочувствие и др.
- Не рекомендуется делать прививки сразу после возвращения из длительной поездки, особенно, если резко менялся климат, так как это создает условия для заболеваний.
- Необходимо сказать, получал ли ребенок в последние три месяца препараты, изготовленные на основе крови, или производилось ли переливание крови. Это влияет на сроки последующей вакцинации против кори, краснухи и паротита, они увеличиваются, т.к. препараты крови содержат готовые антитела — специфические защитные белки крови против указанных инфекций, которые «мешают» ребенку активно выработать иммунитет самому.
Если при осмотре перед прививкой врач делает заключение, что ребенок практически здоров, проводится прививка.
Когда и как прививают больных детей? Если у ребенка имеются заболевания, находящиеся в настоящее время вне обострения и ему нужно сделать прививку, то к мерам профилактики, проводимым у здоровых детей, добавляются предварительные обследования. Решается вопрос о необходимости назначения различных препаратов за 3—4 дня до проведения прививки и на весь период после процесса: 3—5 дней после введения неживых, химических вакцин и т.д., и 14 дней при использовании живых вакцин. В своих прошлых публикациях мы указывали на возможность развития осложнений после прививок . Их профилактика включает еще целый комплекс мероприятий, к которым относится соблюдение техники вакцинации, назначение в ряде случаев до прививки и после лекарственных средств, помогающих избежать осложнений, определенный режим и питание ребенка, патронаж (специальное наблюдение) после вакцинации. Медицинские работники навещают привитого ребенка на дому или узнают о состоянии его здоровья по телефону, чтобы не пропустить ситуации осложнения, развившиеся после прививки.
Решается вопрос о необходимости назначения различных препаратов за 3—4 дня до проведения прививки и на весь период после процесса: 3—5 дней после введения неживых, химических вакцин и т.д., и 14 дней при использовании живых вакцин. В своих прошлых публикациях мы указывали на возможность развития осложнений после прививок . Их профилактика включает еще целый комплекс мероприятий, к которым относится соблюдение техники вакцинации, назначение в ряде случаев до прививки и после лекарственных средств, помогающих избежать осложнений, определенный режим и питание ребенка, патронаж (специальное наблюдение) после вакцинации. Медицинские работники навещают привитого ребенка на дому или узнают о состоянии его здоровья по телефону, чтобы не пропустить ситуации осложнения, развившиеся после прививки.
У маленьких детей — напряжение, выбухание большого родничка в вертикальном положении, расширение подкожных вен головы, частые срыгивания, излишние движения языка, повышение мышечного тонуса рук и ног, тремор (мелкое дрожание) подбородка и рук в спокойном состоянии, нарушение сна и пр. Перечисленные признаки могут свидетельствовать о повышенном внутричерепном давлении. Чрезмерно быстрый рост головы, увеличение размеров большого родничка, вместо его сокращения и другие признаки могут свидетельствовать о гидроцефальном синдроме — избыточном накоплении мозговой жидкости в желудочках мозга и других внутричерепных пространствах. Эти и другие заболевания нервной системы выявляет и описывает при плановом осмотре детей до 3-х месяцев невролог.
Перечисленные признаки могут свидетельствовать о повышенном внутричерепном давлении. Чрезмерно быстрый рост головы, увеличение размеров большого родничка, вместо его сокращения и другие признаки могут свидетельствовать о гидроцефальном синдроме — избыточном накоплении мозговой жидкости в желудочках мозга и других внутричерепных пространствах. Эти и другие заболевания нервной системы выявляет и описывает при плановом осмотре детей до 3-х месяцев невролог.
Для подтверждения или исключения патологии проводят дополнительные исследования, например, ультразвуковое исследование головного мозга — нейросонографию, когда датчик аппарата устанавливается на большом родничке и на экране отображается картина строения мозга. Многие педиатры, неврологи склонны настороженно относиться к вакцинации детей с неврологическими проблемами из-за боязни усугубить течение патологии в поствакцинальном периоде. Это не правильно, так как инфекция, от которой проводится прививка, гораздо более опасна для ребенка с поражением нервной системы. Например, коклюш у таких детей, особенно в возрасте до года может вызывать тяжелые поражения мозга, судороги и прочее. К сожалению, иногда о поражении нервной системы начинают думать уже после прививки, которая спровоцировала временные ухудшения в работе этой системы. Поэтому основным средством предупреждения поствакцинальных осложнений со стороны нервной системы является своевременное выявление неврологической патологии у новорожденного, ее лечение и проведение прививок на фоне медикаментозной терапии или по ее окончании.
Например, коклюш у таких детей, особенно в возрасте до года может вызывать тяжелые поражения мозга, судороги и прочее. К сожалению, иногда о поражении нервной системы начинают думать уже после прививки, которая спровоцировала временные ухудшения в работе этой системы. Поэтому основным средством предупреждения поствакцинальных осложнений со стороны нервной системы является своевременное выявление неврологической патологии у новорожденного, ее лечение и проведение прививок на фоне медикаментозной терапии или по ее окончании.
Какие медикаментозные средства обычно применяют при подготовке к иммунизации детей с неврологическими проблемами?
Детям с повышенным внутричерепным давлением и гидроцефальным синдромом, назначают мочегонные средства (в том числе травы), препараты, улучшающие кровоток и обмен веществ в мозговой ткани. Курсы терапии повторяют 2-3 раза в год, в эти же периоды может быть проведена иммунизация ребенка. Если прививкуделают после завершения лечения, то желательно в момент иммунизации снова провести короткий курс ранее применявшихся средств (мочегонных, успокоительных и т. п.). Если у ребенка были судороги, вызванные повышенной температурой, прививкиможно проводить не ранее, чем через 1 месяц после приступа. До и после прививки назначают противосудорожные, и иногда мочегонные лекарства. Детям, перенесшим судороги, причиной которых являлась температура выше 38,0 градусов С, в дальнейшем можно делать все прививки. Если судороги были на фоне температуры менее 38,0 градусов С, то не вводят коклюшную вакцину, входящую в состав комплексной вакцины против коклюша, дифтерии, столбняка (АКДС). Остальные вакцины могут быть использованы. Всем детям, ранее имевшим судороги или предрасположенным к ним, после прививки назначают и жаропонижающие препараты, так как вакцины могут вызвать высокую температуру и снова провоцировать судороги.
п.). Если у ребенка были судороги, вызванные повышенной температурой, прививкиможно проводить не ранее, чем через 1 месяц после приступа. До и после прививки назначают противосудорожные, и иногда мочегонные лекарства. Детям, перенесшим судороги, причиной которых являлась температура выше 38,0 градусов С, в дальнейшем можно делать все прививки. Если судороги были на фоне температуры менее 38,0 градусов С, то не вводят коклюшную вакцину, входящую в состав комплексной вакцины против коклюша, дифтерии, столбняка (АКДС). Остальные вакцины могут быть использованы. Всем детям, ранее имевшим судороги или предрасположенным к ним, после прививки назначают и жаропонижающие препараты, так как вакцины могут вызвать высокую температуру и снова провоцировать судороги.
При наличии у ребенка эпилепсии, вакцинация также осуществляется не ранее, чем через 1 месяц после приступа, без коклюшной вакцины, на фоне противосудорожной терапии. При тяжелых формах эпилепсии вопрос о прививках решается индивидуально с врачом невропатологом. Дети с непрогрессирующими поражениями нервной системы (хромосомные, генетические заболевания, врожденные аномалии развития, детский церебральный паралич и т.п.), психическими заболеваниями вне острого периода, с умственной отсталостью и перенесшие воспалительные заболевания нервной системы не имеют противопоказаний к прививкам. Их вакцинируют с использованием симптоматической (применяемой при лечении конкретного заболевания) терапии или не назначают лекарств совсем.
При тяжелых формах эпилепсии вопрос о прививках решается индивидуально с врачом невропатологом. Дети с непрогрессирующими поражениями нервной системы (хромосомные, генетические заболевания, врожденные аномалии развития, детский церебральный паралич и т.п.), психическими заболеваниями вне острого периода, с умственной отсталостью и перенесшие воспалительные заболевания нервной системы не имеют противопоказаний к прививкам. Их вакцинируют с использованием симптоматической (применяемой при лечении конкретного заболевания) терапии или не назначают лекарств совсем.
Достаточно частой патологией на первом году жизни и в более старшем возрасте являются аллергические заболевания: пищевая аллергия, бронхиальная астма и т.п. Прививки в таком случае проводят не ранее 1 месяца после завершения обострения. Основными принципами профилактики осложнений после вакцинации у этой группы детей является — режим питания (особенно для детей с пищевой аллергией), исключающий введение новых продуктов за 5-7 дней до и после прививки. На новую пищу у них возможна аллергическая реакция, которую родители и врач ошибочно будут трактовать как реакцию на вакцину. Так же исключаются аллергены, на которые ребенок заведомо дает аллергические реакции. Например, ребенка с аллергией на пыльцу какого-либо растения не прививают, когда оно цветет.
На новую пищу у них возможна аллергическая реакция, которую родители и врач ошибочно будут трактовать как реакцию на вакцину. Так же исключаются аллергены, на которые ребенок заведомо дает аллергические реакции. Например, ребенка с аллергией на пыльцу какого-либо растения не прививают, когда оно цветет.
До и после прививки могут быть назначены противоаллергические препараты, препараты, содержащие бифидо- и лактобактерии. Они благотворно влияют на микрофлору кишечника, так как при аллергических заболеваниях часто происходит ее нарушение. Детям с бронхиальной астмой, постоянно получающим ингаляционные препараты, в том числе и гормональные, это лечение не отменяется, а продолжается.
Вакцинация часто болеющих детей При иммунизации детей, страдающих частыми респираторными заболеваниями, хроническими заболеваниями ЛОР — органов (уши, гортань, нос), повторными бронхитами, пневмониями, наиболее частой проблемой является развитие респираторных и других инфекций в поствакцинальном периоде. Предрасполагают к возникновению частых заболеваний особенности иммунной системы ребенка. Не у всех детей в одно время «созревают» иммунные реакции, поэтому одни являются более, а другие — менее восприимчивыми к инфекциям. Способствует заболеваниям и стрессовая ситуация, например, когда ребенок не комфортно себя чувствует в детском учреждении и находится в состоянии хронического стресса.
Предрасполагают к возникновению частых заболеваний особенности иммунной системы ребенка. Не у всех детей в одно время «созревают» иммунные реакции, поэтому одни являются более, а другие — менее восприимчивыми к инфекциям. Способствует заболеваниям и стрессовая ситуация, например, когда ребенок не комфортно себя чувствует в детском учреждении и находится в состоянии хронического стресса.
В какой-то мере к стрессу можно отнести и прививку. Для профилактики таких заболеваний до и после вакцинации назначают общеукрепляющие средства (витамины, растительные и гомеопатические средства) или противовирусные препараты, изготовленные на основе крови человека (ИНТЕРФЕРОН) или синтетический интерферон (ВИФЕРОН) и пр., а также, препараты, способные моделировать иммунитет (РИБОМУНИЛ, ПОЛИОКСИДОНИЙ и др.).
Как готовят к прививке старших дошкольников с хроническими заболеваниями? У более старших детей после прививки могут обостриться уже диагностированные хронические заболевания эндокринной системы, соединительной ткани, крови и кроветворных органов, почек, печени, сердца и др. Основной принцип иммунизации таких детей — прививать не ранее, чем через 1 месяц после окончания обострения и осуществлять профилактику обострений после прививки. Детям с хроническими заболеваниями проводят минимальное лабораторное обследование (например, анализы мочи при болезнях почек). Если анализы в норме, то ребенка прививают на фоне противорецидивной терапии, которую назначают за 3-5 дней до и на 7-14 дней после прививки. Рекомендуется провести контрольные лабораторные обследования через 7, 14 и 30 дней после прививки (анализы мочи, крови и др.). Такое обследование позволяет быть уверенным в достаточности медикаментозной терапии, которую получал ребенок в момент прививок. Если в анализах выявляются изменения, характерные для обострения хронического заболевания, то последующие прививки проводят после нормализации состояния на фоне более интенсивного лечения. Вот такая непростая последовательность комбинаций требуется для прививания заведомо нездорового малыша.
Основной принцип иммунизации таких детей — прививать не ранее, чем через 1 месяц после окончания обострения и осуществлять профилактику обострений после прививки. Детям с хроническими заболеваниями проводят минимальное лабораторное обследование (например, анализы мочи при болезнях почек). Если анализы в норме, то ребенка прививают на фоне противорецидивной терапии, которую назначают за 3-5 дней до и на 7-14 дней после прививки. Рекомендуется провести контрольные лабораторные обследования через 7, 14 и 30 дней после прививки (анализы мочи, крови и др.). Такое обследование позволяет быть уверенным в достаточности медикаментозной терапии, которую получал ребенок в момент прививок. Если в анализах выявляются изменения, характерные для обострения хронического заболевания, то последующие прививки проводят после нормализации состояния на фоне более интенсивного лечения. Вот такая непростая последовательность комбинаций требуется для прививания заведомо нездорового малыша.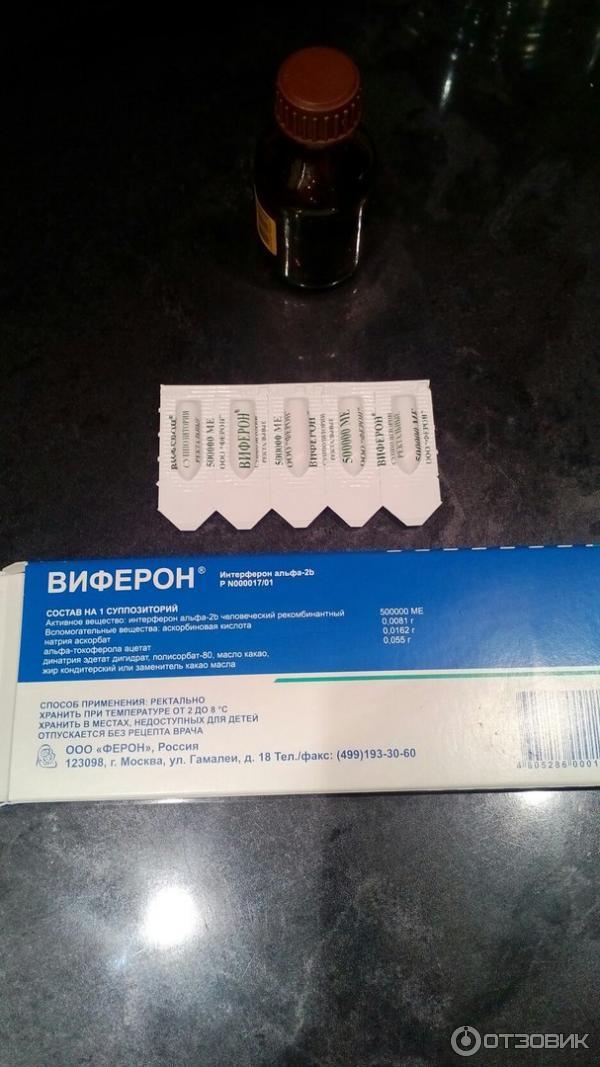
Но все же следует помнить о том, что инфекция, в плане обострения хронического заболевания много опаснее, чем возможность минимальных, крайне редко встречающихся, контролируемых обострений при вакцинации. Кроме того, детям с любыми хроническими заболеваниями рекомендуется проводить дополнительные прививки (помимо плановых) против гемофильной инфекции типа В, менингококковой, пневмококковой инфекций, гриппа. После прививки, и в последующие дни, родителям следует обращать внимание на состояние ребенка.
Первые три дня рекомендуется измерять температуру, особенно после прививкипротив коклюша, дифтерии и столбняка (АКДС, Тетракок). Если состояние не изменилось и не ухудшилось, т.е. малыш весел, бодр, у него хороший аппетит, спокойный сон и пр., то его режим жизни менять не нужно. Продолжайте как обычно, кормить, купать ребенка, гулять с ним. Единственно — следует ограничить общение с чихающими, кашляющими людьми, и детьми, чтобы ребенок не имел шансов заразиться. С этой же точки зрения не желательно путешествовать с ребенком сразу после прививки.
С этой же точки зрения не желательно путешествовать с ребенком сразу после прививки.
Если родителям необходимо куда-то уезжать с малышом, следует подумать о прививках заранее, за 1-2 недели до отъезда. За это время успеют выработаться антитела на введенную вакцину и успеют проявиться нежелательные эффекты от прививки, если им суждено быть. В дороге или в чужом городе может оказаться сложнее оказать медицинскую помощь ребенку.
Что же делать, если после прививки повысилась температура, ухудшилось общее состояние малыша? Следует воздержаться от купания и прогулок. Сообщите о нарушении состояния ребенка медицинской сестре, которая проводит патронаж после прививки или врачу. Дайте жаропонижающие средства в возрастной дозировке: для детей, перенесших ранее судороги — сразу же при любой повышенной температуре (даже если это 37,1 градусов С), для остальных — при температуре выше 38,5 градусов С. Своевременное обращение к врачу позволит выяснить, с чем связана температура — с обычной реакцией на вакцину, случайным заболеванием или с чем-либо еще.
Своевременное обращение к врачу позволит выяснить, с чем связана температура — с обычной реакцией на вакцину, случайным заболеванием или с чем-либо еще.
Правильно поставленный диагноз — залог безопасности дальнейшей вакцинации. Помните, что в месте введения всех вакцин может появиться краснота и уплотнение, которые должны пройти через 1-3 дня. Если уплотнение, покраснение держится дольше 4 дней или его размеры более 5-8 см, необходимо обязательно проконсультироваться у врача.
Можно ли делать прививку в специальном центре? Любого ребенка, а тем более, страдающего каким-либо заболеванием можно прививать в специализированных центрах иммунопрофилактики (филиалы таких центров могут существовать и в участковых поликлиниках), под наблюдением врачей иммунологов. Они составят индивидуальный график прививок, подберут оптимальный тип вакцины для конкретного малыша и пр. Такие меры позволят свести к минимуму риск развития поствакцинальных осложнений и создать эффективную защиту организма от тяжелых и опасных инфекций.
Известно, что детям во время острого заболевания или обострения хронического, плановые прививки не проводят. Вакцинацию откладывают до выздоровления или завершения обострения хронического процесса. Однако, если возникает экстренная ситуация, когда нужно привить нездорового ребенка, это может быть сделано (вакцинация по экстренным показаниям). Например, ребенок болен ОРВИ, или у него обострилось хроническое заболевание, и при этом он общался с больным дифтерией или его укусила собака и т.д. В таких случаях противопоказаниями к вакцинации можно пренебречь, чтобы по жизненно важным обстоятельствам срочно привить ребенка.
Как часто можно ставить виферон детям
Как часто можно применять Виферон, ведь врачи все чаще и чаще назначают этот противовирусный и иммуномодулирующий препарат в комплексном лечении различных заболеваний? Если курсы повторяются чаще, чем пару раз в год, не вызывает ли он привыкание? И сколько дней должен длиться курс лечения?
Кто из нас не хотел побыстрее покончить с недугом? И в погоне за этой быстротой так велико искушение нарушить предписание врача и выпить побольше таблеток или почаще. А кто-то впадает в другую крайность и предпочитает не принимать назначенные лекарства, полагаясь лишь на собственный иммунитет. А ведь залог успеха лечения любого заболевания в строгом выполнении схемы приема и соблюдении дозировки назначенных специалистом препаратов.
А кто-то впадает в другую крайность и предпочитает не принимать назначенные лекарства, полагаясь лишь на собственный иммунитет. А ведь залог успеха лечения любого заболевания в строгом выполнении схемы приема и соблюдении дозировки назначенных специалистом препаратов.
Препарат ВИФЕРОН свечи применяется при различных заболеваниях в составе комплексной терапии. При этом дозировка и частота применения зависит и от диагноза и от возрастных и иных особенностей пациента. В каждой свече в качестве активного вещества содержится интерферон альфа-2b человеческий рекомбинантный в дозировке, обозначенной на упаковке. Основные рекомендации прописаны в инструкции, которой снабжены все упаковки препарата.
При ОРВИ.Рекомендуется применение препарата для взрослых, включая беременных и детей старше 7 лет в дозировке 500 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5 суток. По клиническим показаниям терапия может быть продолжена. Для детей до 7 лет, в том числе новорожденным и недоношенным, в дозировке 150 000 МЕ по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5 суток.
По клиническим показаниям терапия может быть продолжена. Для детей до 7 лет, в том числе новорожденным и недоношенным, в дозировке 150 000 МЕ по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5 суток.
При заболеваниях мочеполовой системы. Для детей – суппозитории Виферон в дозировке 150 000 МЕ по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5 суток. Взрослым рекомендуется следующая схема: дозировка 500 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5-10 суток. Врач может назначить продолжение терапии, если это будет необходимо. Для уточнения курса применения при беременности нужно внимательно читать инструкцию.
При герпесе.Рекомендуемая доза для взрослых 1 000 000 ME по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 10 суток и более при рецидивирующей инфекции. Для детей – в дозировке 150 000 МЕ по 1 суппозиторию 2 раза/сут через 12 ч ежедневно в течение 5 суток. Терапия может быть продолжена по клиническим показаниям.
Терапия может быть продолжена по клиническим показаниям.
Длительность курса применения свечей Виферон зависит от заболевания. Кроме того, лечащий врач может принять решение по показаниям продолжить или повторить курс после перерыва.
Для детей. Рекомендуемый курс применения препарата начинается от 5 дней.
Для взрослых. В среднем курс лечения, в зависимости от заболевания, длится 5-10 дней.
Сколько раз в год можно повторять курс препарата ВиферонЭтот вопрос нередко возникает у людей с ослабленным иммунитетом, хроническими недугами и другими заболеваниями, а также у мам часто болеющих малышей, то есть тех, у кого естественные защитные функции организма ослаблены. И порой им необходимо принимать Виферон не только раз или два в год, когда наступает сезон простуд. Естественно частоту и необходимость применения препарата определяет лечащий врач. Стоит отметить, что при использовании препарата ВИФЕРОН не происходит привыкания, а значит собственный иммунитет после курса терапии продолжает работать в обычном режиме. В первую очередь этот эффект связан с наличием в составе высокоактивных антиоксидантов (витамины Е и С), которые приводят показатели иммунитета, а также синтез собственного интерферона организма, к норме. Именно поэтому препарат ВИФЕРОН может применяться так часто, как этого требуют показания.
Стоит отметить, что при использовании препарата ВИФЕРОН не происходит привыкания, а значит собственный иммунитет после курса терапии продолжает работать в обычном режиме. В первую очередь этот эффект связан с наличием в составе высокоактивных антиоксидантов (витамины Е и С), которые приводят показатели иммунитета, а также синтез собственного интерферона организма, к норме. Именно поэтому препарат ВИФЕРОН может применяться так часто, как этого требуют показания.
Виферон – лекарство первой необходимости при гриппе и простуде. Как часто можно ставить свечи Виферон детям — интересует многих мам. Лекарство предназначается для ректального введения. Суппозитории требуется вводить в анальное отверстие при повышенной температуре, кашле, насморка и других симптомах болезни. Действовать следует согласно инструкции, которая прилагается к упаковке свечей Виферон или по рекомендации лечащего врача.
Показания к применению
Виферон врачи назначают детям при:
Маме не следует применять лекарство в лечении ребенка без предварительного согласования данной терапии с детским врачом. Детский организм обычно хорошо реагирует на ректальный суппозиторий, Виферон отлично переносится детьми и вызывает побочные реакции в единичных случаях. При индивидуальной непереносимости и аллергической реакции у ребенка применять Виферон категорически нельзя. Этот факт следует непременно учитывать в процессе терапии.
Детский организм обычно хорошо реагирует на ректальный суппозиторий, Виферон отлично переносится детьми и вызывает побочные реакции в единичных случаях. При индивидуальной непереносимости и аллергической реакции у ребенка применять Виферон категорически нельзя. Этот факт следует непременно учитывать в процессе терапии.
Рекомендуемая дозировка
Можно использовать для детей свечи Виферон 150 000 МЕ и 200 000 МЕ. Активным лекарственным веществом в лекарстве выступает интерферон. Он помогает организму побороть инфекцию.
Врачи рекомендуют придерживаться таких дозировок и правил при лечении:
- с рождения до 1 года – применяют Виферон 150 тысяч МЕ. Ставят два суппозитория в сутки, утром и вечером. Курс лечения составляет 5 суток;
- дети 1 год -7 лет – применяют Виферон 150 тысяч МЕ. Действуют по схеме, описанной выше. Курс лечения и дозировку можно незначительно увеличить;
- дети 7-18 лет – применяют Виферон 500 тысяч. Ставят 1 свечку 2 раза в день.

Максимальный курс лечения Вифероном у маленьких детей не должен превышать 8-9 дней . В более старшем возрасте можно использовать свечи Виферон дольше. Сколько раз в день вводить суппозиторий поможет определить врач. Специалист назначит ребенку индивидуальную схему лечения при необходимости.
Алгоритм постановки свечи
Вставлять свечи Виферон ребенку можно только после опорожнения кишечника. Суппозиторий аккуратно вставляют в анус и продвигают свечу на пару сантиметров внутрь. Ребенка следует уложить на бок и заставить его слегка согнуть колени и подтянуть их к голове. В такой позе ребенка мама легко и без усилий введет ректальную свечу в анальный канал.
После того, как суппозиторий будет введен, ребенок должен оставаться в лежачем положении 30 минут и более. Это необходимо для того, чтобы содержимое лекарства успело всосаться в слизистую оболочку кишки. Так активные лекарственные вещества полностью растворяться в органических тканях и попадут в кровь.
Применять Виферон лучше всего, когда ребенок пребывает в спокойном состоянии. Постановку ректальной свечи осуществляют после сна утром либо на ночь перед сном. Приём Виферона делят на два раза в сутки – в утренние часы и вечерние.
Виферон – лекарство нового поколения для лечения инфекций у детей и взрослых. Лечится Вифероном можно с первых часов жизни. Врачи разрешают применять лекарство для терапии новорожденных детей. Лекарственный препарат не токсичен и не причиняет никакого вреда человеческому организму. Эта особенность лекарства позволяет применять препарат даже в лечении недоношенных младенцев.
Если ребенок начал болеть, родителям стоит непременно отправиться в ближайшую аптеку и приобрести эффективный Виферон. Пока заболевание не стало развиваться, требуется начать терапию противовирусным препаратом. Начинать лечение требуется своевременно, чтобы не возникло никаких осложнений.
Источники:
Видаль: https://www.vidal.ru/drugs/viferon__17497
ГРЛС: https://grls. rosminzdrav.ru/Grls_View_v2.aspx?routingGu >
rosminzdrav.ru/Grls_View_v2.aspx?routingGu >
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Мамочки, подскажите, как часто или сколько раз в год можно использовать свечи Виферон. Они нас так выручили, теперь хочу узнать, через какой период при необходимости их можно применять? Лучше пусть не пригодятся, но все же? Всем спасибо заранее.
Анальная трещина у детей — причины, симптомы, диагностика и лечение анальной трещины у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Мнение эксперта
Диагностика
Лечение
Профилактика
Реабилитация
Вопросы Анальная трещина у детей – заболевание прямой кишки, которое сопровождается образованием дефекта слизистой оболочки в области заднего прохода. Выявлением и лечением проблемы занимается детский проктолог или хирург.

Описание заболевания
Анальная трещина у детей развивается реже, по сравнению со взрослыми пациентами. Это обусловлено небольшим количеством провоцирующих факторов и быстрым восстановлением слизистой оболочки на фоне правильного лечения.Болезнь одинаково часто поражает мальчиков и девочек. С анальной трещиной редко сталкиваются дети в возрасте до 3-5 лет, у которых кал крайне редко бывает густым. Исключением могут быть случаи врожденных пороков развития прямой кишки.
В зависимости от характера развития анальная трещина может быть:
- острой;
- хронической.
В зависимости от локализации анальные трещины делятся на 3 вида:
- задние;
- передние;
- боковые.

Симптомы анальной трещины у детей
Клиническая картина заболевания зависит от стадии развития, индивидуальных особенностей ребенка и размеров дефекта слизистой оболочки.Классические симптомы анальной трещины:
- Боль в области анального отверстия во время дефекации. Это один из наиболее частых признаков заболевания, который вызван механическим повреждением внутренней поверхности кишки. Между актами дефекации малыш может вести себя абсолютно нормально и не предъявлять никаких жалоб.
- Кровь в стуле.
 Это наиболее распространенная причина обращения родителей к детскому проктологу, которые при очередной смене подгузника или во время уборки горшка замечают прожилки алой крови. Ее появление обусловлено наличием дефекта слизистой и травмированием мелких сосудов.
Это наиболее распространенная причина обращения родителей к детскому проктологу, которые при очередной смене подгузника или во время уборки горшка замечают прожилки алой крови. Ее появление обусловлено наличием дефекта слизистой и травмированием мелких сосудов. - Нарушение стула по типу запора. Из-за боли в аноректальной области ребенок старается подавить рефлекс акта дефекации. Появляется страх опорожнения кишечника.
- Беспокойство, нарушение сна, капризность. Все эти симптомы обусловлены раздражением ребенка, которое развивается на фоне болей в области заднего прохода и нарушения стула.
Причины анальной трещины
Патогенетической основой развития анальной трещины у детей является нарушение целостности слизистой оболочки заднего прохода. Причиной такого дефекта могут быть:
Причиной такого дефекта могут быть:- Надрыв тканей из-за прохождения слишком густых каловых масс.
- Неправильная постановка очистительных клизм или газоотводящих трубок, когда слизистая травмируется жесткими элементами лечебных изделий.
- Неправильно проведенные оперативные вмешательства в аноректальной области.
- Генетическая предрасположенность или наличие врожденных пороков развития аноректальной области или всего желудочно-кишечного тракта (ЖКТ).
- Хронические кишечные инфекции, сопровождающиеся диареей. В таких случаях слизистая оболочка истончается и становится более уязвимой перед механическим воздействием густых каловых масс.
- Проктиты и другие заболевания прямой кишки, которые непосредственно снижают резистентность тканей.

- Нарушения метаболизма. Сахарный диабет, патология всасывания отдельных компонентов пищи создают условия для расстройства дефекации и изменения нормальной архитектуры тканей.
- Травматические повреждения аноректальной зоны – падения, удары, расчесывания анальной области на фоне глистной инвазии.
Мнение эксперта
Аноректальная трещина у ребенка – в сравнении со взрослыми относительно благоприятное состояние. При своевременном обращении за специализированной помощью проблему можно устранить консервативно в короткие сроки. Благодаря хорошим способностям к восстановлению слизистой оболочки у детей терапия может занять всего 4-5 дней. Главное – не игнорировать первые признаки заболевания. В противном случае острая трещина переходит в хроническую форму, становится причиной ежедневного дискомфорта для пациента, и требует уже оперативного вмешательства.Диагностика анальной трещины
Диагностикой анальной трещины занимается детский проктолог или хирург. Еще при первичном обращении родителей к врачу специалист может заподозрить наличие этого заболевания. Врач обращает внимание на характерные жалобы ребенка, влияние провоцирующих факторов, анамнез развития патологического процесса.
Еще при первичном обращении родителей к врачу специалист может заподозрить наличие этого заболевания. Врач обращает внимание на характерные жалобы ребенка, влияние провоцирующих факторов, анамнез развития патологического процесса.Для постановки окончательного диагноза требуется проведение пальцевого ректального исследования. Однако чтобы не доставлять психоэмоционального дискомфорта при наличии выраженного болевого синдрома сначала врач может ограничиться простым осмотром анальной области. Иногда дефект можно выявить сразу.
Если ректальное исследование не было проведено сразу, оно переносится на следующее посещение. Дело в том, что анальные трещины часто являются следствием других проктологических заболеваний, которые без полноценного обследования могут быть не диагностированы. А это означает, что патология прямой кишки будет неуклонно прогрессировать.
Для комплексной оценки состояния пациента проводятся следующие тесты:
- Общий анализ крови и мочи. Позволяет выявить сопутствующие заболевания, первую очередь анемию, воспаление.

- Копрограмма – микроскопический анализ каловых масс, что особо важно при подозрении на дисфункцию других отделов ЖКТ.
- Биохимический анализ крови. Обнаруживает метаболические сдвиги в организме.
- УЗИ органов брюшной полости. Выявляет аномалии развития внутренних органов.
При выявлении сопутствующей патологии параллельно проводится ее лечение, которое позволяет избежать рецидива анальной трещины.
Лечение анальной трещины
Анальная трещина у детей – заболевание, которое на ранних этапах своего развития хорошо поддается консервативному лечению. Операция может быть показана только при неэффективности медикаментозной терапии или длительном хроническом течении процесса, когда вокруг трещины образуется валик из плотной рубцовой ткани, мешающий заживлению.Консервативное лечение
Ключевым аспектом эффективного лечения анальной трещины у детей на раннем этапе развития заболевания является коррекция пищевого рациона и водного баланса. Это позволяет смягчить каловые массы и предотвратить повторную травматизацию слизистой оболочки.
Это позволяет смягчить каловые массы и предотвратить повторную травматизацию слизистой оболочки.Рекомендуется временно исключить из рациона жирные и жареные блюда, снизить количество потребляемого мяса. Стоит увеличить количество фруктов и овощей, которые богаты клетчаткой. Грубое волокно притягивает жидкость, увеличивает объем каловых масс и тем самым способствует нормализации стула.
Кроме коррекции рациона, проктолог назначает следующие группы медикаментов:
- Мягкие слабительные средства (при наличии запоров).
- Заживляющие мази и кремы, суппозитории.
- Противовоспалительные свечи.
Для очистки кишечника и устранения локального воспалительного процесса ребенку в течение 2-5 дней рекомендуется проводить ванночки с отваром ромашки. Температура воды около 37°С. При наличии у ребенка анемии на фоне незначительных кровотечений врач назначает препараты железа, витамин В 12, фолиевую кислоту.
Хирургическое лечение
Хирургическое иссечение анальной трещины у детей проводится при неэффективности консервативных методов лечения. Оно показано при хронической форме заболевания и практикуется преимущественно в подростковом возрасте, когда процесс из острого перешел в хронический.
Оно показано при хронической форме заболевания и практикуется преимущественно в подростковом возрасте, когда процесс из острого перешел в хронический.Суть операции заключается в иссечении патологических рубцовых тканей и самой трещины с дальнейшим ушиванием дефекта. После этого пациент получает стандартную консервативную терапию, направленную на стабилизацию стула и заживление послеоперационной раны.
Профилактика анальной трещины
Профилактика включает в себя 2 направления:- Сбалансированное питание ребенка с достаточным объемом выпиваемой жидкости.
- Регулярный (в идеале ежедневный) стул.
Реабилитация
В послеоперационном периоде важно следить за стулом. При склонности к запорам показан прием мягких слабительных средств.Для ускорения заживления после каждого акта дефекации необходимо проводить бережный туалет промежности, который хорошо дополнять сидячими ванночками с ромашкой.
Вопросы
- Какой врач занимается лечением анальной трещины у детей?
Выявлением и лечением анальной трещины занимается детский проктолог или хирург.

- Можно ли вылечить анальную трещину народными средствами? Консервативная терапия анальной трещины у детей направлена на стабилизацию стула и быстрое заживление поврежденных тканей. В некоторых случаях этого эффекта удавалось достичь с помощью средств народной медицины – ванночек с ромашкой, облепиховые свечи и другие местные средства в сочетании с диетой. Однако в любом случае предварительно нужно проконсультироваться со специалистом. Анальные трещины часто являются следствием других проктологических заболеваний, которые без адекватного лечения могут прогрессировать.
- Нужна ли ребенку операция при анальной трещине?
В 90% случаев при своевременном обращении пациента за помощью оперативное вмешательство не требуется. Вовремя начатая консервативная терапия способствует полному заживлению дефекта слизистой без последующих рецидивов. Исключением являются запущенные случаи, когда образуется плотная рубцовая ткань по краям трещины, которая мешает заживлению.
 В рамках оперативного вмешательства проводится ее иссечение и ушивание дефекта, после чего назначает стандартные медикаменты для ускорения заживления.
В рамках оперативного вмешательства проводится ее иссечение и ушивание дефекта, после чего назначает стандартные медикаменты для ускорения заживления. - Как самостоятельно выявить анальную трещину у ребенка? Боль во время дефекации и алая кровь в кале – верные признаки проблемы. Также можно самостоятельно осмотреть анальную область ребенка. В 50-60% случаев дефект слизистой оболочки виден без использования дополнительных инструментов. Однако такой комплекс самодиагностики не заменяет консультации у специалиста. Только комплексное обследование и персонифицированное лечение способно радикально решить проблему анальной трещины в детском возрасте.
Источники
- Воробьев Г.И. Основы колопроктологии. Ростов-на-Дону, 2001, 413 с.
- Braun J., Raguse T. Pathophysiologic role of the internal anal sphincter in chronic anal fissure. Z Gastroenterol. 1985;10(23):565-572.
- Klosterhalfen B., Vogel P., Rixen H.
 , Mittermayer C. Topography of the inferior rectal artery: a possible cause of chronic, primary anal fissure. Dis Colon Rectum. 1989;1(32):43-52.
, Mittermayer C. Topography of the inferior rectal artery: a possible cause of chronic, primary anal fissure. Dis Colon Rectum. 1989;1(32):43-52.
Врачи:
Детская клиника м.Марьина Роща Детская клиника м.Новые ЧеремушкиСывороткина (Сологова) Екатерина Александровна
Детский проктолог, детский флеболог
Записаться на прием Детская клиника м.ЧертановскаяЗаписаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Опыт применения виферона® у детей в период адаптации к дошкольным образовательным учреждениям
Известно, что пик заболеваемости острыми респираторными инфекциями (ОРИ) приходится на детей раннего возраста, что совпадает с началом их посещения организованные детские группы и большое количество «новых контактов». В связи с этим особенно актуально применение противовирусных и иммуномодулирующих препаратов у детей в период их адаптации в дошкольном образовательном учреждении (ДОО).Для оценки клинико-профилактической эффективности ВИФЕРОНА® у детей в период адаптации к ИЭП было обследовано 237 детей в возрасте от 2 до 5 лет, воспитывающихся дома. Все обследованные дети были разделены на группы, сопоставимые по полу, возрасту, условиям проживания, гигиеническим характеристикам. Использовалась мазь ВИФЕРОН®, содержащая 40 000 МЕ интерферона на 1 г вещества. Дети 1-й группы (n = 117) получали мазь ВИФЕРОН® интраназально 2 раза в сутки. Общая продолжительность терапии вифероном составила 60 дней.Во 2-й группе (n = 120) дошкольники не получали препарат. Анализ клинической эффективности мази ВИФЕРОН®, обладающей противовирусным и иммуномодулирующим действием, показал выраженное положительное влияние на заболеваемость детей в период адаптации к ПЭИ. Выявлено достоверное снижение заболеваемости ОРИ (в 2,1 раза), повышение местных факторов защиты дыхательных путей (лизоцим, секреторный IgA). В группе детей, получавших препарат, 48,6% в первые 3,5 мес после поступления в ИЭП не имели случаев ОРИ.В этой группе не было необходимости в антибактериальной терапии осложнений ОРИ. У детей группы сравнения частота ОРИ осталась прежней (p = 0,000). Курс профилактики вифероном в течение 6 месяцев привел к стойкому увеличению уровня лизоцима в назальном секрете (p = 0,009) и содержания секреторного IgA (p = 0,08). Полученный результат позволяет рекомендовать мазь ВИФЕРОН® для улучшения адаптации детей к ПЭИ и снижения заболеваемости ОРИ.
Противовирусные препараты для детей и гриппа
восклицательный квадрат световой значок Это грипп или COVID-19?
Некоторые симптомы гриппа и COVID-19 схожи, поэтому трудно определить разницу между ними, основываясь только на симптомах.Диагностическое тестирование может помочь определить, больны ли вы гриппом или COVID-19.
Противовирусные препараты
Хотя CDC рекомендует ежегодно делать прививку от гриппа (гриппа) в качестве первого и наиболее важного шага в защите от гриппа, существуют также лекарства, которые могут лечить грипп. Эти «противовирусные препараты от гриппа» являются важным вариантом лечения детей с подозрением на грипп или подтвержденным диагнозом.
Противовирусные препараты для детей выпускаются в форме таблеток, жидкости, порошка для ингаляций или раствора для внутривенного введения.Они борются с гриппом, не давая вирусам гриппа размножаться в организме. Противовирусные препараты должны быть прописаны врачом — они не продаются без рецепта. Для лечения противовирусные препараты от гриппа в идеале следует начинать в течение 2 дней после заболевания, но детям с высоким риском осложнений гриппа или госпитализации все же может быть полезно, если противовирусное лечение начато через 2 или более дней после заболевания. Если ребенок заболел гриппом, противовирусные препараты предлагают безопасный и эффективный вариант лечения.
Противовирусные препараты против гриппа работают только против вирусов гриппа — они не помогают против других вирусов, которые могут вызывать симптомы болезни, похожие на грипп.
Преимущества противовирусного лечения гриппа
Противовирусные препараты от гриппа могут облегчить симптомы гриппа и сократить продолжительность заболевания. Противовирусные препараты работают лучше всего, если их начать сразу после болезни (в течение двух дней после появления симптомов). Также было показано, что раннее лечение гриппа противовирусными препаратами снижает заболеваемость ушными инфекциями и снижает потребность в лечении антибиотиками у детей в возрасте от 1 до 12 лет.Лечение противовирусными препаратами также может уменьшить более серьезные осложнения, связанные с гриппом, такие как пневмония и госпитализации. Исследования как взрослых, так и детей показывают, что лечение госпитализированных пациентов может быть полезным для предотвращения дыхательной недостаточности и смерти.
CDC и Американская академия педиатрии (AAP) рекомендуют как можно раньше противовирусные препараты для лечения подтвержденного или предполагаемого гриппа у детей с тяжелым, осложненным или прогрессирующим заболеванием или у детей, госпитализированных с подтвержденным или подозреваемым гриппом.Незамедлительное начало противовирусного лечения также рекомендуется для детей, которые подвержены высокому риску серьезных осложнений гриппа и у которых подтвержден или подозревается грипп любой степени тяжести. К детям с высоким риском осложнений, связанных с гриппом, относятся дети младше 5 лет (особенно младше 2 лет) и дети любого возраста с определенными хроническими заболеваниями, такими как астма, диабет, болезни сердца или легких. Для получения дополнительной информации о рекомендациях AAP посетите веб-страницу ресурсов по гриппу Красной книги AAP Externalexternal.
Начало страницы
Противовирусные препараты, одобренные для использования у детей
Если поставщик вашего ребенка прописывает вашему ребенку капсулы осельтамивира, а ваш ребенок не может проглотить капсулы, предписанные капсулы можно открыть, смешать с густой подслащенной жидкостью и дать таким образом.
Существует четыре противовирусных препарата от гриппа, одобренных Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) США для использования в США, которые CDC рекомендуют для использования у детей в этот сезон гриппа:
- Осельтамивир (доступен в виде дженерика или под торговым наименованием Тамифлю®) одобрен для лечения гриппа у детей от 2 недель и старше.Осельтамивир для перорального применения выпускается в форме таблеток и жидкости. Хотя это не является частью утвержденных FDA показаний, пероральное применение осельтамивира для лечения гриппа у детей младше 14 дней.
- Занамивир (торговое название Relenza®) одобрен для лечения гриппа у детей от 7 лет и старше. Не рекомендуется для детей с основным респираторным заболеванием, в том числе с астмой и другими хроническими заболеваниями легких. Ингаляционный занамивир вводится через специальный ингалятор (Diskhaler®).
- Перамивир (торговое название Rapivab®) вводится внутривенно и рекомендуется детям от 2 лет и старше.
- Балоксавир (торговое название Xofluza®) — это таблетка, которая назначается однократно внутрь и одобрена для раннего амбулаторного лечения детей с гриппом в возрасте от 12 лет и старше.
Начало страницы
Побочные эффекты противовирусных препаратов
Побочные эффекты различаются для каждого лекарства. Наиболее частыми побочными эффектами осельтамивира являются тошнота и рвота.Занамивир может вызвать затруднение дыхания у людей с основным заболеванием легких, а перамивир может вызвать диарею. Сообщалось также о других менее распространенных побочных эффектах. Ваш лечащий врач может предоставить вам дополнительную информацию об этих лекарствах, или вы можете посетить веб-сайт с внешним значком Управления по контролю за продуктами и лекарствами (FDA), чтобы получить конкретную информацию о противовирусных препаратах, включая листок-вкладыш от производителя.
Если ваш ребенок заболел гриппом
Лечащий врач вашего ребенка может помочь решить, следует ли вашему ребенку принимать противовирусные препараты, если он заболел гриппом в этом сезоне.Признаки и симптомы гриппа включают жар, головную боль, сильную усталость, сухой кашель, боль в горле, насморк или заложенность носа и мышечные боли. Важно отметить, что у некоторых детей, заболевших гриппом, не бывает температуры.
Для получения дополнительной информации о противовирусных препаратах от гриппа посетите раздел «Лечение — противовирусные препараты».
Начало страницы
Можно ли давать ибупрофен ребенку до 6 лет?
19 апреля 2016 г.
Родители очень переживают, когда маленький ребенок страдает от лихорадки и боли.Кроме того, они также подвергаются сильному стрессу, когда пытаются выяснить, следует ли им вообще давать какие-либо лекарства, какие и в каком количестве. Многие вопросы, например: можно ли принимать тайленол и ибупрофен вместе? Как далеко можно принимать Ибупрофен и Тайленол? В каком возрасте безопасен Ибупрофен?
А как насчет ибупрофена? Да, ибупрофен безопасен для применения у младенцев и детей.
Ибупрофен (eye-byoo-PRO-fen) — это лекарство, отпускаемое без рецепта, для снижения температуры, снятия боли и борьбы с воспалениями.Обычно ибупрофен используется при прорезывании зубов, ушных болях, солнечных ожогах, лихорадке, головных болях и при болях в мышцах.
Обычно считается очень безопасным для младенцев и детей при правильном использовании. Побочные эффекты обычно незначительны, и
расстройство желудка или дискомфорт является наиболее частым побочным эффектом. Может помочь прием ибупрофена во время еды. Если принимать правильные дозы, можно безопасно использовать «круглосуточно» в течение нескольких дней.
Если у вас есть какие-либо вопросы о назначении ибупрофена вашему ребенку, спросите своего врача или фармацевта.Никогда не давайте это лекарство (или любое другое лекарство) ребенку младше 2 лет без предварительного одобрения врача.
Лечение вашего ребенка с лихорадкойЛихорадка — это способ организма бороться с инфекциями. Когда ребенок страдает лихорадкой, важно следить за его поведением на предмет любых изменений активности или темперамента, которые могут сигнализировать о серьезном заболевании. Если у ребенка температура 100, но он играет, ест и выглядит нормальным, вероятно, нет необходимости вводить лекарства для снижения температуры.Однако если ребенок с температурой 100 лет вялый, капризный и болезненный, имеет смысл дать ибупрофен, чтобы успокоить ребенка. Родители должны позвонить врачу, если их беспокоят дополнительные симптомы, такие как рвота, кашель или отсутствие мочеиспускания.
Если состояние ребенка действительно требует приема лекарств, запомните следующие ключевые моменты:
- Поощряйте ребенка пить жидкости для предотвращения обезвоживания (грудное молоко, смесь, вода и т. Д.).
- Не будите спящего ребенка, чтобы дать ему жаропонижающее лекарство.
- Не давайте ребенку лекарства от лихорадки более 4 раз в день.
- Если вы даете своему ребенку ибупрофен от лихорадки или боли, не давайте ребенку лекарства от простуды или гриппа, содержащие парацетамол или ибупрофен. Ваш ребенок может получить слишком много лекарств.
- Для детей, которым требуются жидкие лекарства, в домашнем хозяйстве следует использовать только один состав, что означает, что нельзя переключаться между флаконами по 50 и 100 мг во время одной и той же лихорадки.
- Не чередовать ибупрофен и ацетаминофен из-за возможного риска передозировки.
- Не давайте ребенку холодную ванну.
- Не использовать спиртовые ванны.
- Не используйте аспирин.
- Всегда используйте точное измерительное устройство при выдаче лекарств детям, например, тех, которые входят в комплект поставки продукта. Избегайте использования мерных ложек и чашек из кухонного ящика.
- Все жаропонижающие средства следует хранить в недоступном для детей месте во избежание случайной передозировки.
Родители должны знать, что нет разницы между лекарством, предназначенным для взрослых, и лекарством, разработанным для детей , если используется соответствующая доза. Если у вас есть возможность правильно дозировать лекарство, вы можете использовать таблетки ибупрофена для взрослых для детей 3, 6, 8 или 14 лет.
Инструкции по дозировке- Ибупрофен выпускается в виде жидкости, таблеток, каплетов или концентрированных капель. Прочтите и следуйте всем инструкциям на упаковке или флаконе, прежде чем давать ребенку какое-либо лекарство.
- Ибупрофен можно принимать в жидких или жевательных таблетках. Чтобы ввести правильную дозу, вам необходимо знать вес вашего ребенка.
- Однако передозировка может привести к проблемам с желудком или кишечником.
Вам также необходимо знать, сколько ибупрофена содержится в таблетке, чайной ложке (чайной ложке), 1,25 миллилитре (мл) или 5 мл продукта, который вы используете. Вы можете прочитать этикетку, чтобы узнать.
- Для жевательных таблеток этикетка сообщит вам, сколько миллиграммов (мг) содержится в каждой таблетке, например, 50 мг на таблетку.
- Для жидкостей этикетка сообщит вам, сколько мг содержится в 1 чайной ложке в 1.25 мл, или, например, на этикетке может быть указано 100 мг / 1 чайная ложка, 50 мг / 1,25 мл или 100 мг / 5 мл.
- Для сиропов вам понадобится дозирующий шприц определенного типа. Он может быть в комплекте с лекарством, или вы можете спросить его у фармацевта. Обязательно очищайте его после каждого использования.
Ниже представлена таблица рекомендуемых дозировок с WebMD.com:
Дозировки зависят от веса ребенка. Давайте лекарство каждые 6 часов. Не давайте более 4 доз в сутки.
| Доза ибупрофена для веса вашего ребенка | ||
| Вес ребенка в фунтах (фунтах) | Вес ребенка в килограммах (кг) | Доза в миллиграммах (мг) |
| Менее 12 фунтов | Менее 6 кг | Спросите у врача |
| 12-17 фунтов | 7-8 кг | 50 мг |
| 18-23 фунтов | 9-10 кг | 75 мг |
| 24-35 фунтов | 11-16 кг | 100 мг |
| 36-47 фунтов | 17-21 кг | 150 мг |
| 48-59 фунтов | 22-27 кг | 200 мг |
| 60-71 фунтов | 28-32 кг | 250 мг |
| 72-95 фунтов | 33-43 кг | 300 мг |
| 96 фунтов и более | 44 кг и выше | Доза для взрослых |
Для получения более подробного отчета посетите U.S. Национальная медицинская библиотека на сайте ниже:
https://www.nlm.nih.gov/medlineplus/ency/patientinstructions/000772.htm
Когда НЕ давать ребенку ибупрофен:Не давайте своему ребенку ибупрофен, если у него или у нее есть одно из следующего:
- Желудочно-кишечное кровотечение в анамнезе
- Болезнь почек или печени
- Аллергические реакции на аспирин или родственные ему препараты
- Анемия
- Нарушение свертываемости крови
- Язва желудка.
Не рекомендуется давать, если у ребенка большие раны или синяки.
Не давайте ребенку ибупрофен, если он принимает любое из следующих лекарств:
- Разжижители крови (антикоагулянты)
- Кортикостероиды (например, преднизон)
Ибупрофен можно использовать вместе с любым антибиотиком, средством от простуды или кашля (при условии, что ибупрофен не входит в его состав).
Просмотров публикации: 57338
Безопасен ли ибупрофрен для детей?
Кара Лау, клинический фармацевт в CHOC
Ибупрофен и напроксен — распространенные лекарства, отпускаемые без рецепта, которые используются для лечения лихорадки, головной, зубной, мышечной боли и воспалений (отеков).Оба относятся к классу лекарств, известных как нестероидные противовоспалительные препараты (НПВП).
Ибупрофен, также известный как Адвил или Мотрин, безопасен для детей в возрасте от шести месяцев и старше. Одной дозы ибупрофена хватает примерно на шесть-восемь часов.
Напроксен, также известный как Aleve, безопасен для детей от 12 лет и старше. Однако врачи могут назначать напроксен детям младшего возраста при воспалительных заболеваниях, таких как артрит. Однократная доза напроксена длится до 12 часов и, следовательно, требует менее частых доз, чем ибупрофен.
Хотя НПВП безопасны при приеме по назначению, передозировки и неправильное использование могут привести к серьезным проблемам, включая почечную недостаточность, низкое кровяное давление и кровотечение. По данным Центра по борьбе с отравлениями, ежегодно происходит около 50 000 инцидентов, связанных с ибупрофеном.
Как безопасно применять ибупрофен и напроксен
Внимательно прочтите этикетки продукта
Дозировка может сбивать с толку, поэтому внимательно прочтите этикетки и попросите помощи у педиатра или фармацевта в определении правильной дозы.Родители должны ограничить количество ибупрофена или напроксена, принимаемых за одну дозу, и ограничить количество, принимаемое ежедневно.
Перепроверьте, какая концентрация жидкого ибупрофена у вас домаЖидкий ибупрофен разной концентрации подходит для младенцев и детей. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США обнаружило, что путаница в отношении этих типов приводит к передозировкам, в результате которых младенцы серьезно заболевают.
Опять же, прочтите этикетки, чтобы узнать, что у вас есть и сколько дать ребенку.
Используйте дозирующее устройство, прилагаемое к лекарствуКухонные ложки не все одинаковы, а чайная и столовая ложки, используемые для приготовления пищи, не будут иметь того же количества, что и дозирующее устройство. Положитесь на то, что входит в комплект продукта, чтобы обеспечить правильную дозировку.
Ознакомьтесь с возрастными ограничениями для безопасного приема
Прочтите упаковку лекарства, чтобы узнать, достаточно ли взрослый ребенок, чтобы принимать ибупрофен или напроксен. Проконсультируйтесь с врачом вашего ребенка, прежде чем давать ему ибупрофен или напроксен, если ваш ребенок не соответствует минимальному возрасту.
Ищите признаки передозировки
Ранние симптомы передозировки НПВП включают рвоту, тошноту, боль в животе, головокружение и усталость. Если родитель подозревает, что их ребенок получил передозировку НПВП, немедленно позвоните в токсикологический центр по телефону 800-222-1222.
VIFERON ® (ВИФЕРОН) — инструкция по применению.
Состав, форма выпуска и упаковка
? Суппозитории ректальные белые с желтоватым оттенком, пулевидной формы, однородной консистенции; допускается неоднородность цвета в виде мрамора и наличие воронкообразного углубления на продольном срезе; диаметр суппозитория не более 10 мм.
1 супп.
интерферон альфа-2b человеческий рекомбинантный 150 000 МЕ
Вспомогательные вещества 😕 -токоферола ацетат 55 мг, аскорбиновая кислота 5,4 мг, аскорбат натрия 10,8 мг, дигидрат динатрия эдетата 100 мкг, полисорбат 80-100 мкг, основа масла какао и кондитерский жир до 1 г.
10 шт. — упаковки ячеистого контура (1) — пачки картонные.
? Суппозитории ректальные белые с желтоватым оттенком, пулевидной формы, однородной консистенции; допускается неоднородность цвета в виде мрамора и наличие воронкообразного углубления на продольном срезе; диаметр суппозитория не более 10 мм.
1 супп.
интерферон альфа-2b человеческий рекомбинантный 500 000 МЕ
— «- 1 000 000 МЕ
-» - 3 000 000 МЕ
Вспомогательные вещества 😕 -токоферола ацетат — 55 мг, аскорбиновая кислота — 8,1 мг, аскорбат натрия — 16,2 мг, дигидрат динатрия эдетата — 100 мкг, полисорбат 80 — 100 мкг, основа масла какао и кондитерский жир — до 1 г.
10 шт. — упаковки ячеистого контура (1) — пачки картонные.
ИНСТРУКЦИЯ ДЛЯ СПЕЦИАЛИСТА.
Описание препарата, утвержденного производителем для печатного издания 2016 года.
ФАРМАХОЛОГИЧЕСКИЙ ЭФФЕКТ
Интерферон альфа-2b человеческий рекомбинантный обладает противовирусными, иммуномодулирующими, антипролиферативными свойствами, подавляет репликацию РНК и ДНК-содержащих вирусов. Иммуномодулирующие свойства интерферона альфа-2b, такие как повышение фагоцитарной активности макрофагов, повышение специфической цитотоксичности лимфоцитов по отношению к клеткам-мишеням, обуславливают его опосредованную антибактериальную активность.
В присутствии аскорбиновой кислоты и альфа-токоферола ацетата повышается специфическая противовирусная активность интерферона альфа-2b, усиливается его иммуномодулирующее действие, что позволяет повысить эффективность собственного иммунного ответа организма на патогенные микроорганизмы.При применении препарата повышается уровень секреторных иммуноглобулинов класса А, нормализуется уровень иммуноглобулина Е, восстанавливается эндогенная система интерферона альфа-2b. Аскорбиновая кислота и альфа-токоферола ацетат, являясь высокоактивными антиоксидантами, обладают противовоспалительными, мембраностабилизирующими и регенерирующими свойствами. Установлено, что при применении Виферона ® отсутствуют побочные эффекты, возникающие при парентеральном введении препаратов интерферона альфа-2b, не образуются антитела, нейтрализующие противовирусную активность интерферона альфа-2b.Применение препарата Виферон ® в составе комплексной терапии позволяет снизить терапевтические дозы антибактериальных и гормональных препаратов, а также уменьшить токсические эффекты данной терапии.
Масло какао содержит фосфолипиды, которые позволяют не использовать синтетические токсичные эмульгаторы в производстве, а наличие полиненасыщенных жирных кислот облегчает введение и растворение препарата.
ПОКАЗАНИЯ
— Острые респираторные вирусные инфекции, включая грипп, в т.ч.осложнились бактериальной инфекцией, пневмонией (бактериальной, вирусной, хламидийной) у детей и взрослых в составе комплексной терапии;
Инфекционно-воспалительные заболевания новорожденных, в т.ч. преждевременные, такие как менингит (бактериальный, вирусный), сепсис, внутриутробная инфекция (хламидиоз, герпес, цитомегаловирусная инфекция, энтеровирусная инфекция, кандидоз, в том числе висцеральный, микоплазмоз), в составе комплексной терапии;
— хронические вирусные гепатиты В, С, D у детей и взрослых в составе комплексной терапии, в т.ч.в сочетании с применением плазмафереза и гемосорбции при хронических вирусных гепатитах тяжелой степени активности, осложненных циррозом печени;
— Инфекционно-воспалительные заболевания урогенитального тракта (хламидиоз, цитомегаловирусная инфекция, уреаплазмоз, трихомониаз, гарднереллез, папилломавирусная инфекция, бактериальный вагиноз, рецидивирующий кандидоз влагалища, микоплазмоз) у взрослых в составе комплексной терапии;
— первичная или рецидивирующая герпетическая инфекция кожи и слизистых оболочек, локализованная форма, легкое и средне-умеренное течение, в т.ч.урогенитальная форма у взрослых.
РЕЖИМ ДОЗИРОВАНИЯ
Препарат применяется ректально.
1 суппозиторий содержит в качестве активного вещества человеческий рекомбинантный интерферон альфа-2b в указанных дозировках (150 000 МЕ, 500 000 МЕ, 1000000 МЕ, 3 000 000 МЕ).
Острые респираторные вирусные инфекции, в том числе грипп, в т.ч. , осложненная бактериальной инфекцией, пневмонией (бактериальной, вирусной, хламидийной) у детей и взрослых в составе комплексной терапии
Рекомендуемая доза для взрослых, в том числе беременных и детей старше 7 лет, — Виферон® 500000 МЕ по 1 суппозиторию 2 раза / сут через 12 часов ежедневно в течение 5 дней.По клиническим показаниям терапию можно продолжить.
Дети до 7 лет, в т.ч. новорожденным и недоношенным со сроком гестации более 34 недель , назначают Виферон ® 150 000 МЕ по 1 суппозиторию 2 раза / сут через 12 ч ежедневно в течение 5 дней. По клиническим показаниям терапию можно продолжить. Перерыв между курсами 5 дней.
Недоношенным детям с гестационным возрастом менее 34 недель назначается Виферон ® 150 000 МЕ по 1 суппозиторию 3 раза / сут по 8 часов ежедневно в течение 5 дней.По клиническим показаниям терапию можно продолжить. Перерыв между курсами 5 дней.
Инфекционно-воспалительные заболевания новорожденных, в т.ч. недоношенных, таких как менингит (бактериальный, вирусный), сепсис, внутриутробная инфекция (хламидиоз, герпес, цитомегаловирусная инфекция, энтеровирусная инфекция, кандидоз, в том числе висцеральный, микоплазмоз) в составе комплексной терапии
Рекомендуемая доза для новорожденных, в т.ч. недоношенных со сроком беременности более 34 недель , — Виферон ® 150 000 МЕ ежедневно по 1 суппозиторию 2 раза / сут через 12 часов.Курс лечения — 5 дней.
Недоношенным детям с гестационным возрастом менее 34 недель назначают Виферон ® 150 000 МЕ ежедневно по 1 суппозиторию 3 раза / сут через 8 часов. Курс лечения 5 дней.
Рекомендуемое количество курсов при различных инфекционно-воспалительных заболеваниях: сепсис — 2-3 курса, менингит — 1-2 курса, герпетическая инфекция — 2 курса, энтеровирусная инфекция — 1-2 курса, цитомегаловирусная инфекция -2-3 курса, микоплазмоз , кандидоз, в т. ч.гл. висцеральный — 2-3 курса. Перерыв между курсами 5 дней. По клиническим показаниям терапию можно продолжить.
Хронические вирусные гепатиты В, С, D у детей и взрослых в составе комплексной терапии, в т.ч. в сочетании с применением плазмафереза и гемосорбции при хроническом вирусном гепатите тяжелой степени активности, осложненном циррозом печени
Рекомендуемая доза для взрослых — Виферон ® 3 000 000 МЕ по 1 суппозиторию 2 раза / сут через 12 лет. ч. ежедневно в течение 10 дней, затем трижды в неделю через день в течение 6-12 месяцев.Продолжительность лечения определяется клинической эффективностью и лабораторными показателями.
Детям в возрасте до 6 месяцев рекомендуется 300 000-500 000 МЕ / день; в возрасте от 6 до 12 месяцев — 500 000 МЕ / сут.
Детям в возрасте от 1 до 7 лет рекомендуется 3 000 000 МЕ на 1 м 2 Площадь поверхности тела / сутки.
Детям старше 7 лет рекомендуется 5 000 000 МЕ на 1 м 2 Площадь поверхности тела / сутки.
Препарат применяют 2 раза / сут в 12 ч первые 10 дней ежедневно, затем — 3 раза в неделю через день в течение 6-12 мес. Продолжительность лечения определяется клинической эффективностью и лабораторными показателями.
Расчет суточной дозы препарата для каждого пациента производится путем умножения дозы, рекомендованной для данного возраста, на площадь поверхности тела, рассчитанную по номограмме для расчета площади поверхности тела по росту и массе в соответствии с Гарфорду, Терри и Рурку.Расчет разовой дозы осуществляется путем деления расчетной суточной дозы на 2 введения, полученное значение округляется до более высокой дозировки суппозитория.
В хроническом вирусном гепатите отмечена активность и цирроза печени перед проведением плазмафереза и / или гемосорбции назначают детям в возрасте до 7 лет Виферон ® 150 000 МЕ, детям старше 7 лет — Виферон ® 500 000 МЕ на 1 суппозиторий 2 раза / сут через 12 ч ежедневно в течение 14 дней.
Инфекционно-воспалительные заболевания урогенитального тракта (хламидиоз, цитомегаловирусная инфекция, уреаплазмоз, трихомониаз, гарднереллез, папилломавирусная инфекция, бактериальный вагиноз, рецидивирующий кандидоз влагалища, микоплазмоз) у взрослых, в том числе беременных, Рекомендованная терапия в составе комплексной терапии для взрослых доза составляет 500000 МЕ виферона по 1 суппозиторию 2 раза в день через 12 часов ежедневно в течение 5-10 дней. По клиническим показаниям терапию можно продолжить.
Беременным со II триместром беременности (начиная с 14 недели беременности) назначают Виферон ® 500 000 МЕ по 1 суппозиторию 2 раза / сут 12 часов ежедневно в течение 10 дней, затем по 1 суппозиторию 2 раза / сут. 12 часов каждый четвертый день в течение 10 дней. Затем каждые 4 недели до родов — Виферон ® 150 000 МЕ по 1 суппозиторию 2 раза / сут через 12 часов ежедневно в течение 5 дней. При необходимости перед родами (с 38 недели беременности) вводят Виферон ® 500000 МЕ по 1 суппозиторию 2 раза / сут через 12 часов ежедневно в течение 10 дней.
Первичная или рецидивирующая герпетическая инфекция кожи и слизистых оболочек, локализованная форма, легкое и среднетяжелое течение, в т.ч. урогенитальная форма у взрослых, включая беременных
Рекомендуемая доза для взрослых составляет Виферон ® 1 000 000 МЕ по 1 суппозиторию 2 раза / сут по 12 часов ежедневно в течение 10 дней и более при рецидиве инфекции. По клиническим показаниям терапию можно продолжить. При появлении первых признаков поражения кожи и слизистых оболочек (зуда, жжения, покраснения) рекомендуется сразу приступить к лечению.При лечении рецидивирующего герпеса желательно начинать лечение в продромальном периоде или в самом начале проявления признаков рецидива.
Беременным со II триместром беременности (начиная с 14 недели беременности) назначают Виферон ® 500 000 МЕ по 1 суппозиторию 2 раза / сут 12 часов ежедневно в течение 10 дней, затем по 1 суппозиторию 2 раза / сут. 12 часов каждый четвертый день в течение 10 дней. Затем каждые 4 недели до родов — Виферон ® 150 000 МЕ по 1 суппозиторию 2 раза / сут через 12 часов ежедневно в течение 5 дней.При необходимости показано до родов (с 38 недели беременности) Виферон ® 500 000 МЕ по 1 суппозиторию 2 раза / сут через 12 часов ежедневно в течение 10 дней.
ПОБОЧНОЕ ДЕЙСТВИЕ
Аллергические реакции: редко — кожная сыпь, зуд. Эти явления обратимы и исчезают через 72 часа после отмены препарата.
ПРОТИВОПОКАЗАНИЯ
— Повышенная чувствительность к любому из компонентов препарата.
БЕРЕМЕННОСТЬ И ЛАКТАЦИЯ
Препарат разрешен к применению с 14 недель беременности.
Не имеет ограничений по применению в период лактации.
ПРИМЕНЕНИЕ ДЛЯ ДЕТЕЙ
Возможно применение у детей по показаниям.
СПЕЦИАЛЬНАЯ ИНСТРУКЦИЯ
Влияние на способность управлять транспортными средствами и механизмами
Не устанавливается.
ПЕРЕДОЗИРОВКА
Данных о передозировке Виферона ® нет.
ВЗАИМОДЕЙСТВИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ
Виферон ® совместим и хорошо сочетается со всеми лекарствами, используемыми для лечения вышеуказанных заболеваний (включая антибиотики, химиотерапию, ГКС).
УСЛОВИЯ ВЫПУСКА ИЗ АПТЕКИ
Препарат разрешен к применению в качестве безрецептурного средства.
СРОКИ И УСЛОВИЯ ХРАНЕНИЯ
Препарат следует хранить в недоступном для детей, защищенном от света месте при температуре от 2 ° до 8 ° С. Срок годности — 2 года.
vía rectal — Перевод на английский — примеры испанский
Эти примеры могут содержать грубые слова, основанные на вашем поиске.
Эти примеры могут содержать разговорные слова, основанные на вашем поиске.
Por vía rectal , de acuerdo con el hisopo.
Una punta flexible le permite usar el termómetro por vía rectal sin molestias.
Гибкий наконечник позволяет использовать термометр ректально без дискомфорта.Normalmente tomaría la temperatura por vía rectal , pero…
Я обычно делаю ректальную температуру , но …Дозировка для через ректальный канал y hablar con los padres.
Дайте ректально дозу и объясните, что лихорадка ему не повредит.Aplicar ozonoterapia sistémica через ректально лет аутогемотерапии мэр.
Применяют ректально, системную озонотерапию и / или мэрию аутогемотерапию.Acetaminofén también viene en forma de supositorios para usar por vía rectal .
Ацетаминофен также выпускается в виде суппозиториев для ректального применения .Типы лекарств, которые вводятся в устной форме, не принимаются во внимание при приеме лекарств ректально .
Некоторые формы лекарств принимаются перорально; другим необходимо вводить ректально .En caso de proctitis, una espuma de esteroides administrada por vía rectal puede aliviar los síntomas.
Если присутствует проктит, введение стероидной пены ректально может облегчить симптомы.Cuando la воспаление де ла CU se limita al distal толстой кишки, los 5-ASA también se pueden administrar por vía rectal como un supositorio, enema o espuma.
Когда воспаление при ЯК ограничивается дистальным отделом толстой кишки, 5-АСК также можно вводить ректально в виде суппозитория, клизмы или пены.Si metohexital es administrada por vía rectal o se ingiere es decir, la aparición dexicidad se puede retrasar.
Если метогекситал вводится ректально или проглатывается, начало токсичности может быть отложено.El uso del gel por vía rectal fue eficaz, ya que impidió la infcción de las células por el VIH en el 80% de los casos.
Ректально Использование геля оказалось эффективным — он предотвратил заражение клеток ВИЧ в 80% случаев.En los niños la prescripción de laxantes por vía rectal debe ser excepcional: se debe tener en cuenta el riesgo de respulizar el funcionamiento normal del reflection de exención.
У детей назначение ректальных слабительных должно быть исключительным: оно должно учитывать риск нарушения нормального функционирования реабилитационного рефлекса.Артрексин (индометацина) представлен в форме супозиториев, который вводится через ректальный через ректальный , общий 2-й и 4-й периоды в течение нескольких дней или сегментов индикаторов в медицинских целях.
Артрексин (индометацин) выпускается в форме суппозиториев, которые вводятся ректально , обычно 2–4 раза в день или по указанию врача.¡Me dijo que lo tomara por vía rectal !
Los estudios han demostrado además el valor del artesunato administrado por vía rectal para tratar cerca de sus domicilios a los pacientes que no толерантный эль tratamiento por vía oral.
Исследования также продемонстрировали ценность ректального артесуната , используемого для лечения пациентов с малярией, находящихся недалеко от дома, которые не могут принимать пероральное лечение.Los bebés con enema se colocan en caso de estreñimiento o cuando es necesario introducir el medicamento por vía rectal . En
Клизму новорожденным ставят при запоре или при необходимости введения лекарства ректальноLa temperatura que se toma por vía rectal (con un termómetro de vidrio o digital) tiende a ser entre 0,5 y 0,7 ºF más alta que cuando se toma por vía устно.
Реально. Температуры, измеренные ректально (с использованием стеклянного или цифрового термометра), как правило, на 0,5–0,7 ° F выше, чем при измерении через рот.El aceite de maní es seguro para la mayoría de la gente cuando se toma por vía oral, se aplica a la piel, o se usa por vía rectal en cantidades medicinales.
Арахисовое масло безопасно для большинства людей при приеме внутрь, нанесении на кожу или ректальном применении в лечебных количествах.En los primeros días de la enfermedad, puede, pero no necesariamente, Gripferon (en la nariz), Viferon (por vía rectal ).
В первые дни болезни можно, но не обязательно, Грипферон (в нос), Виферон ( ректально ).La dosis por vía rectal es la misma que la dosis por vía oral.
ректальная доза такая же, как и доза, вводимая перорально.Оценка эффективности противовирусной и иммунотропной терапии у детей с гематурической формой хронического гломерулонефрита и хронической вирусной инфекцией Эпштейна-Барра
Лечение гематурической формы хронического гломерулонефрита (ГФХГН) у детей является актуальной проблемой детской нефрологии из-за недостаточной эффективности терапии.Одной из причин торпидного течения HFCGN является наличие сопутствующей хронической вирусной инфекции Эпштейна-Барра. Можно предположить, что лечение вирусной инфекции Эпштейна-Барра (EBVI) улучшит течение и прогноз HFCGN.
Целью исследования было определение эффективности комплексной противовирусной и иммунотропной терапии у детей с HFCGN и сопутствующей хронической EBVI.
Материалы и методыПод наблюдением находилось 54 ребенка (27 девочек и 27 мальчиков) с HFCGN и хроническим EBVI в возрасте от трех до 17 лет (в среднем 9,77 ± 0,66 лет).Продолжительность HFCGN составила в среднем 43,17 ± 5,16 месяцев. Диагноз HFCGN был сформулирован согласно общепринятой классификации первичных GN у детей.
Для диагностики хронического EBVI методом иммуноферментного анализа (ИФА) с использованием диагностической иммуноферментной системы «Вектор-Бест» были определены следующие данные: антитела класса IgM VCA, IgG EA, IgG VCA, IgG EBNA. ) на иммуноферментном анализаторе ChemWell-291 и вирусном антигене методом полимеразной цепной реакции в крови, слюне, моче с использованием детектирующего усилителя DT-96 НПО «ДНК-технология».EBVI считался хронически активным при выявлении ДНК EBV в крови, повышенном уровне IgM VCA, IgG ЕA, IgG EBNA [3, 11]. Стадия EBVI без реактивации определялась при отсутствии вирусной ДНК в крови и выявлении повышенных уровней IgG VCA, IgG EBNA. Согласно вышеперечисленным критериям хронический активный EBVI был установлен у 35 (64,8%) детей, хронический EBVI без реактивации — у 19 (35,2%) детей.
Нефрологическое обследование проводилось общеклиническими и радиоиммунологическими методами.Общеклинические методы включали анализ крови и мочи, исследование суточной протеинурии. Выраженность гематурии определяли по данным общего анализа мочи и пробы Нечипоренко. В общем анализе мочи гематурия считалась незначительной при обнаружении до 10 эритроцитов в поле зрения (fov), средней — от 10 до 60 в fov, тяжелой — от 60 fov до всего поля зрения. . В пробе Нечипоренко: минимальная гематурия — количество эритроцитов не более 10´10 6 / л, средняя — от 10´10 6 / л до 60´10 6 / л, тяжелая — более 60´10 6 / л.Для оценки функционального состояния почек определяли концентрацию мочевины и креатинина в сыворотке крови, рассчитывали скорость клубочковой фильтрации (СКФ) по формуле Шварца, проводили пробу Зимницкого. В качестве маркера повреждения канальцев почек уровень β 2 -микроглобулина исследовали в моче радиоиммунологическим методом с использованием иммуноферментной тест-системы «β 2 -микроглобулин IFA-BEST» (ЗАО «Вектор-Бест». », Россия) на автоматическом анализаторе« StatFax 303 Plus ».
Иммунологическое обследование включало определение уровней интерферона-α и интерферона-γ и содержания провоспалительных интерлейкинов (IL-1ß и Il-6) в сыворотке крови методом ИЭА на фотометре-анализаторе «Stat Fax 303 Plus». с помощью тестовой системы ИЭА ЗАО «Вектор-Бест» (Россия).
Группу контроля составили 29 условно здоровых детей.
Пациентам была назначена комбинированная противовирусная и иммунотропная терапия хронического EBVI: препарат рекомбинантного α-2β интерферона (Виферон®) и препарат, содержащий флавоноиды Deschampsia caespitosa L.и Calamagrostis epiquous L. (Протефлазид®). При наличии признаков хронической активности EBVI пациентам также назначали ацикловир. Виферон® применялся в дозировке 150-500 тыс. ЕД (в зависимости от возраста) 2 раза в день по следующей схеме: ежедневно 10 дней, затем в течение недели 3 раза в неделю, затем 4-6 недель 2 раза в неделю. Протефлазид® применяли в течение трех месяцев в зависимости от возрастных дозировок.
Ацикловир назначен в возрастной дозировке в течение семи дней с последующим переходом на поддерживающую дозу в течение 20 дней.Вирусологическое, нефрологическое и иммунологическое обследование проводилось среди пациентов до лечения и через 3 месяца после окончания лечения, то есть через 6 месяцев после включения в исследование.
Математическая обработка полученных результатов производилась с помощью программы «STATISTICA 6.5» [8]. Качественные признаки сравнивали с помощью критерия Пирсона χ 2 и критерия φ Фишера (угловое преобразование Фишера). Статистически значимой считалась разница p <0,05.
Результаты исследований и их обсуждениеПосле завершения комплексной противовирусной и иммунотропной терапии отмечена положительная динамика клинической характеристики обследованных больных (табл. 1). В первую очередь изменения коснулись снижения частоты или полного отсутствия респираторных заболеваний. Частые ОРВИ зарегистрированы только у трети пациентов, тогда как до лечения они отмечались у 2/3 пациентов. После проведенного лечения практически у всех больных купировались легкая гипертермия, кишечный синдром, артралгии.В два раза снизилась частота астенического синдрома. При отсутствии динамики частоты лимфаденопатии отмечена четкая положительная динамика в снижении частоты встречаемости системной лимфаденопатии. Значительно реже наблюдались гепатомегалия и кардиопатия. Увеличение селезенки ликвидировано. Пока частота тонзиллита и аденоидита не изменилась.
Отдельно проведен анализ динамики клинической симптоматики у 35 пациентов с активным хроническим ВЭБИ, дополнительно получавших ацикловир в составе комплексной терапии.У этих пациентов снижение частоты ОРВИ (82,9 ± 5,6% против 34,2 ± 4,1%, р <0,01), системной лимфаденопатии (45,7 ± 4,6% против 5,6 ± 2,4%, р <0,01), астенический синдром (28,6 ± 4,6% против 11,4 ± 2,5%, р <0,05), легкая гипертермия (17,1 ± 3,1%). % против 5,6 ± 2,4%, р <0,05). Проведенная терапия привела к ликвидации спленомегалии и практическому исчезновению артралгий и кишечного синдрома.
Оценка динамики показателей периферической крови выявила достоверное снижение лимфоцитоза (с 18,5 ± 5,3% до 9,3 ± 3,9%, р <0,05) у обследованных пациентов, а также частоты прироста СОЭ уменьшилось вдвое (с 27,7 ± 6,1% до 13 ± 4,6%, р <0,05).При хроническом активном EBVI снижение лимфоцитоза (с 25,7 ± 3,5% до 11,4 ± 2,5%, р <0,05), а также моноцитоза (с 22,9 ± 3,4% до до 14,2 ± 3,3%, р <0,05).
Положительная клиническая динамика у обследованных детей после комплексной противовирусной и иммунотропной терапии была связана с изменением маркеров вирусной активности ВЭБИ. Признаки хронической активности ВЭБВ до лечения присутствовали у 35 (64,8%) детей, а после него были ликвидированы у 17 (31,5%) больных.После лечения IgM VCA не определялся ни у одного пациента. Снизился уровень IgG VCA (р <0,05), кроме того, частота выявления высокого уровня IgG VCA (с 48,1 ± 6,8% до 29,6 ± 5,8%, р <0, 05) вышел из строя. Частота выявления ЭА IgG (от 42,6 ± 6,5% до 22,2 ± 5,4%, р <0,05), а также ДНК ВЭБ в крови (с 50,0 ± 6,8% и выше). до 33,3 ± 6,4%, р <0,05). ДНК в моче в динамике определялась достоверно реже - всего у 8 (14,9 ± 4,8%) пациентов, р <0,05.Частота выявления ДНК ВЭБ в слюне не изменилась.
Противовирусная и иммунотропная терапия также оказалась эффективной при лечении HFCGN. Так, в динамике наблюдалось достоверное снижение количества детей с тяжелой гематурией — с 63,0 ± 6,6% до 35,2 ± 6,4% (р <0,05). В 2 раза снизилась частота рецидивов макрогематурии (с 38,9 ± 6,5% до 18,5 ± 5,3%, р <0,05). Значительно уменьшилось количество пациентов с протеинурией более 1 г / л (с 9,3 ± 3,9% до 3,7 ± 2,6%, р <0,05).Положительная динамика мочевого синдрома отмечена и у детей с активным хроническим ВЭБ.
Функциональное состояние почек по данным креатинина в сыворотке крови, рассчитанной СКФ у детей не было нарушено ни до, ни после лечения. Изучение такого канальцевого маркера, как β2-микроглобулин мочи, выявило снижение частоты канальцевых нарушений (с 20,3 ± 5,5% до 7,4 ± 3,6%, р <0,05). Так, повышение уровня β2-микроглобулина в моче зарегистрировано у 9 (25,7%) детей с HFCGN и хроническим активным EBVI до лечения и только у 2 (5,6%) пациентов после окончания терапии.
После проведенного лечения отмечена положительная динамика интерферонового статуса больных (табл. 2). Отмечено повышение в 2,7 раза уровня интерферона-α и в 3,6 раза уровня интерферона-γ. Однако в контрольной группе данные показатели оставались значительно ниже этих показателей.
Динамика уровней интерферона-α и интерферона-γ на фоне терапии была идентична у детей с активным хроническим EBVI и с EBVI без реактивации. Однако только у детей без реактивации уровень интерферона-α после лечения не отличался от показателей контрольной группы.Это указывает на более стойкую дисфункцию противовирусной защиты организма у детей с хронической активной EBVI.
При исследовании провоспалительных цитокинов через 3 месяца после окончания комплексной терапии отмечалось достоверное снижение уровня как ИЛ-1, так и ИЛ-6 (табл. 2). В то же время их средние показатели не достигли уровня контрольной группы, за единственным исключением — концентрацией ИЛ-1 у детей с хроническим ВЭБИ без реактивации, которая не имела отличий от контрольной группы.
Таким образом, полученные результаты свидетельствуют о положительной динамике после проведенной противовирусной и иммунотропной терапии в течении HFCGN и сопутствующего хронического EBVI, а также цитокинового статуса. Однако стойкое снижение уровней интерферона-α, интерферона-γ и повышение уровня провоспалительных интерлейкинов (ИЛ-1, ИЛ-6) диктует необходимость повторных курсов комплексной терапии.
Выводы1. Применение комплексной противовирусной и иммунотропной терапии у детей с HFCGN и хроническим EBVI приводит к снижению частоты респираторной заболеваемости, легкой гипертермии, астенического синдрома, системной лимфаденопатии, гепатомегалии, кишечного синдрома, лимфоцитоза, ликвидирует спленомегалию.Признаки хронической активности ВЭБ, имевшие место до лечения у 35 (64,8%) детей, были ликвидированы у 17 (31,5%) пациентов.
2. Положительная динамика симптомов HFCGN при противовирусной и иммунотропной терапии хронического EBVI проявлялась в снижении частоты рецидивов макрогематурии, выраженности гематурии и тубулярных нарушений.


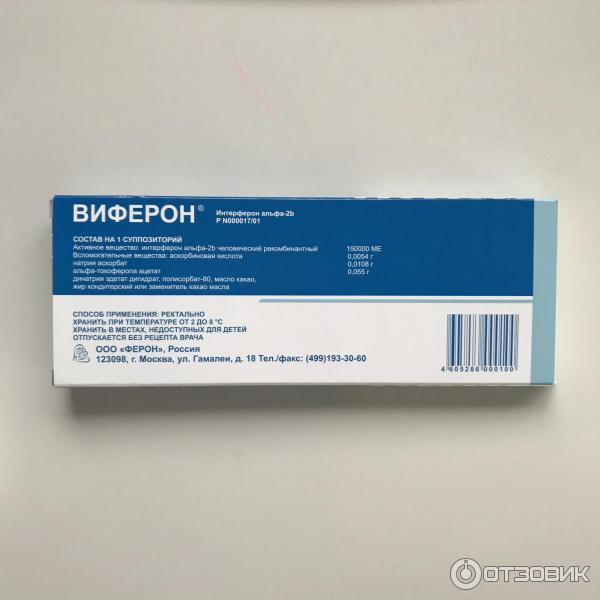 ?
?

 Это наиболее распространенная причина обращения родителей к детскому проктологу, которые при очередной смене подгузника или во время уборки горшка замечают прожилки алой крови. Ее появление обусловлено наличием дефекта слизистой и травмированием мелких сосудов.
Это наиболее распространенная причина обращения родителей к детскому проктологу, которые при очередной смене подгузника или во время уборки горшка замечают прожилки алой крови. Ее появление обусловлено наличием дефекта слизистой и травмированием мелких сосудов.


 В рамках оперативного вмешательства проводится ее иссечение и ушивание дефекта, после чего назначает стандартные медикаменты для ускорения заживления.
В рамках оперативного вмешательства проводится ее иссечение и ушивание дефекта, после чего назначает стандартные медикаменты для ускорения заживления. , Mittermayer C. Topography of the inferior rectal artery: a possible cause of chronic, primary anal fissure. Dis Colon Rectum. 1989;1(32):43-52.
, Mittermayer C. Topography of the inferior rectal artery: a possible cause of chronic, primary anal fissure. Dis Colon Rectum. 1989;1(32):43-52.