В России всё больше больных корью. Чем она опасна и нужна ли прививка
Количество заболевших корью за последние месяцы неуклонно растёт как в России, так и во всём мире. На фоне участившихся вспышек заразного заболевания, которое часто приводит к летальному исходу, оживились споры между противниками вакцинации и её сторонниками. Пока одни настаивают на том, что прививки ведут к аутизму, другие считают, что именно противники вакцин будут виновны в грядущей эпидемии кори.
ВОЗ признало, что сейчас в мире наблюдается всплеск заболеваний корью, а Роспотребнадзор признал, что и в России опасность заразиться вирусом увеличилась. Теперь некоторые люди боятся, что даже обычное ОРВИ может оказаться болезнью, от которой они могут умереть.
Имя мне — легион
ОригиналКашель, краснючее горло, насморк, температура 38, иииии завтра на работу. Ох, взрослая жизнь, беспощадная ты с**а.Имя мне — легион
ОригиналЯ не помню симптомы кори. Ощущения — как всегда, когда болею, ничего нового. Но про корь даже боюсь гуглить. Как-то гуглила про синяк — нашла лейкемию.На самом деле у кори есть несколько отличающих её от обычной простуды признаков, и их довольно легко заметить.
Что такое корь и чем она опасна
Как пишет сайт ВОЗ, корь вызывается вирусом, который передаётся воздушно-капельным путём. Он настолько живуч, что может сохраняться на заражённых поверхностях до двух часов. Спустя 10-12 дней после того, как человек заразился корью, у него начинают проявляться первые симптомы: насморк, кашель, краснеют и слезятся глаза, появляются белые пятна с внутренней стороны щёк. Ещё через несколько дней на лице и шее появляется сыпь, которая постепенно распространяется по всему телу.


Смертность от кори очень высокая. В 2018 году ВОЗ зарегистрировало 136 тысяч смертей от заболевания, и это при том, что общее количество заболевших равнялось 229 тысяч, то есть умерли почти 60 процентов заболевших. Причина большинства смертей в том, что у людей развиваются осложнения из-за кори: инфекции дыхательных путей, обезвоживание, отёк головного мозга. Опасность осложнений больше всего у детей до пяти лет и у взрослых после тридцати лет.
ВОЗ утверждает, что больше всего рискуют заразиться заболеванием те, кто не привит от него. Вакцина была разработана ещё в середине прошлого века, и с тех пор смертность от заболевания только снижалась. Так было вплоть до 2017 года, когда количество случаев заболевания корью снова начало неуклонно расти и за последний год увеличилось на 50 процентов.
Сейчас люди болеют корью уже в сорока странах. На Филиппинах за прошедший месяц заразилось около семи тысяч человек, а в соседней Украине только за прошлую неделю — больше трёх тысяч. Начала появляться информация о случаях заболеваемости корью и в России.
Правда ли, что в России эпидемия кори
В комментарии «Коммерсанту» Роспотребнадзор признал, что сейчас в России наблюдается всплеск заболеваемости корью. В нескольких регионах уже за первые месяцы 2019-го за помощью обратились десятки больных корью, и это в разы превышает уровень заболеваемости по сравнению с прошлыми годами.
В Петербурге заболели уже девять человек, в Москве — шесть. В конце января три непривитых ребёнка заболели в столичных школах, в начале февраля — два непривитых иностранца, работавших на строительной площадке, а совсем недавно — один из студентов ВШЭ, из-за которого на непродолжительное время один из корпусов закрыли на карантин.
Роспотребнадзор пока не считает, что в России эпидемия кори, но эксперты из ведомства уверены, что если люди и дальше будут продолжать отказываться от вакцинации, количество заболевших будет только расти.
Почему люди считают, что прививка от кори опасна
И за рубежом и в России много так называемых антипрививочников (antivaxxers), которые считают, что вакцинация — зло. Например, если ввести в поиске по сообществам во «ВКонтакте» слово «прививки», вы найдёте больше десятка групп, созданных противниками прививок.
В самой крупной из групп «Правда о прививках» состоит 95 тысяч человек, и на стене сообщества нередко появляются подобные картинки.


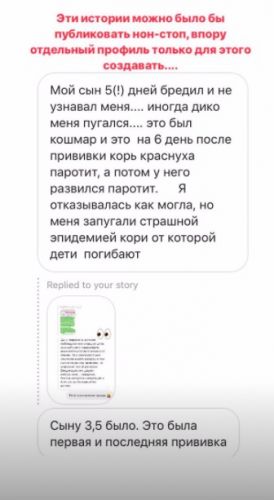
А вот какие жуткие истории о вреде прививок публикует в своих сториз Катя Тхи — блогерша с количеством подписчиков, достигающим почти 340 тысяч человек.

Один из основных аргументов антипрививочников состоит в том, что вакцины вызывают аутизм. Это утверждение основано на исследовании британского учёного Эндрю Уэйкфилда, которое он опубликовал в журнале Lancet в 1998 году. Противники вакцин убеждены, что в прививках слишком много вредных веществ, которые могут вызывать не только аутизм, но и другие тяжёлые болезни и осложнения, особенно у маленьких детей. А ещё не забывают и про побочные эффекты, которые тоже плохо сказываются на здоровье прививаемых.
Когда аргументы антипрививочников пытаются опровергнуть с помощью результатов научных исследований, многие из них ссылаются на то, что большинство фармацевтов просто участвует во всемирном заговоре, чтобы продолжать получать большую прибыль от продажи вакцин. Доказательство тому — дискуссия, развернувшаяся под постом жительницы Украины Елены Кудряшовой, которая рассказала о том, что заболела корью, и посоветовала прививаться.
Нужно ли делать прививку от кори
Как пишет специалист по иммунологии Аделаида Сарукхан, все аргументы антипрививочников можно опровергнуть с помощью науки. Так, исследование Эндрю Уэйкфилда о связи вакцин и аутизма было признано недействительным уже спустя несколько лет после его публикации из-за того, что учёный подтасовал данные и оказывал давление на испытуемых.
Читайте на MedialeaksУ Билли Айлиш новая причёска, но звезда не стриглась. Это привет эпохе 80-х и крупная ошибка стилистовСарукхан не отрицает, что в вакцинах содержатся токсичные по своей природе вещества, такие как алюминий, ртуть, формальдегид, но в таких малых количествах, что вреда организму принести не могут.
Так как в вакцине содержится очень малая доза инфекции, чтобы человек не заболел ей, используются специальные вещества, которые усиливают иммунный ответ организма. В их числе и алюминий, но надо учитывать, что каждый день мы вдыхаем, потребляем с пищей и водой 30-50 г алюминия — в двадцать раз больше того, что содержится в одной дозе вакцины. Ртуть есть в некоторых вакцинах, чтобы сдерживать рост опасных организмов, но, во-первых, используется только этилртуть — более безопасное соединение этого металла, а во-вторых, его доза опять же крайне мала.
В пользу сторонников прививок говорит и статистика. В странах, где большинство людей вакцинировано от кори, смертность от болезни не превышает 0,2 процента. В других государствах этот показатель может быть в двадцать раз выше. Вероятность же побочных эффектов от вакцины против кори, согласно американскому Центру предотвращения инфекционных заболеваний, равняется 0,0001 процента.
И ВОЗ и Роспотребнадзор сходятся в том, что прививка — единственный действенный метод противостоять кори. В России детей вакцинируют дважды: в год и в шесть лет, и считается, что вакцина действует до 25 лет. Даже если привитый человек заболеет корью, согласно статистике, он перенесёт заболевание намного легче. То же касается и людей, недавно контактировавших с больным. Если ввести им вакцину спустя 72 часа после предполагаемого заражения, они либо не заболеют, либо болезнь пройдёт без осложнений.
А пока одни полностью выступают за отсутствие вмешательства в иммунитет, даже если дело касается профилактики болезней, есть люди, которые намеренно пьют горы таблеток и утверждают, что так их жизнь становится только лучше. К таким относится биохакер Сергей Фаге, правда, его методика по ведению идеальной жизни не без изъянов.
В Швеции уже тысячи людей вживили себе под кожу упрощающие жизнь чипы. Такая тенденция только продолжает набирать популярность, но эксперты предупреждают, что если большинство жителей страны согласится на такую процедуру, это может грозить цифровым апокалипсисом.
Топ-9 мифов о кори: правда и ложь о болезни
В связи с нынешней вспышкой кори в Украине Корреспондент.net собрал важные факты, которые нужно знать о болезни, и развенчал распространенные мифы о заболевании.
В Украине по итогу 2017 года зафиксировали 4782 случая заболевания корью. Меньше чем за 2 недели 2018 года только в Киеве заболели 66 человек, из них 54 – дети.
Информирование населения в период «затишья» недостаточен, поэтому вокруг заболевания существует множество мифов.
Корреспондент.net выбрал топ-10 мифов о кори и выделил главные факты о болезни, чтобы прояснить ситуацию.
Топ-10 мифов о кори
Миф №1: эпидемий кори быть не может, болезнь успешно одолели в прошлом веке
Не правда. Вспышки кори и сегодня фиксируют в разных странах, преимущественно в тех регионах, где низкий процент охвата населения вакцинацией.
Действительно, до массовой вакцинации в 1980 году, было зафиксировано 2,6 миллиона случаев смерти от кори.
Но уже в 2017 году ВОЗ констатировала снижение количества вакцинированных в Европе, что стало причиной вспышки болезни в Румынии и Италии. Эпидемический порог в некоторых странах Европы повысился в 4-5 раз.
Миф №2: корь — не опасна
Не правда. Одной из основных причин смерти детей раннего возраста является именно корь.
По данным ВОЗ, от кори в 2015 году умерло более 134 тысяч человек. Большинство из них – дети до пяти лет.
Уровень опасности зависит от протекания болезни. При легкой форме осложнений не наблюдается. Ослабленный иммунитет — причина тяжелых осложнений в работе центральной нервной системы, дыхательной системы и желудочно-кишечного тракта.
Миф №3: лучше переболеть, чем вакцинироваться
Не правда. Многие путают корь с ветрянкой, которая также не всегда безобидна, и считают, что лучше переболеть и получить пожизненный иммунитет. По данным ВОЗ, по состоянию на 2015 год, от кори в мире умерло более 130 тысяч людей, а это больше 360 случаев в день или 15 смертей ежечасно.
Миф № 4: прививка от кори нужна только детям
Не правда. Если человеку по какой-либо причине не сделали прививку в детстве, то ее необходимо сделать в любом возрасте. В группе риска находятся работники медицинских и образовательных учреждений, люди, которые часто путешествуют.
У взрослых риск заражения ниже, но выше вероятность осложнений.
Многие считают, что причина развития инфекционных заболеваний в антисанитарии. Поэтому в качестве профилактики можно рассчитывать на гигиену. Это — ошибочно, поскольку возбудитель кори сохраняется в воздухе до 2 часов.
Миф №5: одной прививки достаточно и ревакцинация не обязательна
Не правда. Вакцинация от кори проводится детям по достижению 12 месяцев. Детей прививают комбинированной живой вакциной от кори, краснухи, паротита и гемофильной инфекции. В шестилетнем возрасте проводится ревакцинация.
После вакцинации иммунитет гарантирован 75% детей, после ревакцинации — 95%. Использование второй дозы вакцины защищает детей, которые еще не были вакцинированы, а также тех, у кого не выработался достаточно устойчивый иммунитет после первого введения.
Вакцинация от кори в Украине (фото: kiev.informator.ua)
Миф №6: рожденным в 1957 году вакцинация не нужна.
Частично правда, ведь в 1957 году в СССР была эпидемия кори. Именно поэтому у большинства родившихся в тот год есть стойкий иммунитет к болезни и заразиться повторно практически невозможно.
Но тем, у кого нет доказательства иммунитета (наличия антител), необходимо сделать хотя бы одну дозу вакцины.
Миф №7: Вакцины от кори опасны аллергическими реакциями, вызывают судороги и аутизм
Частично правда. Прививка может вызвать аллергическую реакцию у ребенка, который страдает аллергией на куриный белок.
В одном случае из миллиона вакцинированных детей в виде реакции на прививку может развиться энцефалит. При заражении же корью энцефалит фиксируется у одного человека из тысячи.
Чтобы предотвратить осложнения после вакцинации от кори, следует знать, что:
• Прививка не делается на протяжении 3 месяцев после переливания крови;
• Не вакцинируются дети, находящиеся в острой стадии любого заболевания, при иммунодефицитах, активном туберкулезе, онкологических болезнях и обострениях хронических патологий.
• Нельзя делать прививку детям, у которых аллергия на куриные яйца и антибиотики аминогликозиды.
О связи прививки от кори с аутизмом заговорили 20 лет назад. Доктор Эндрю Уэйкфилд опубликовал в журнале “Ланцет” результаты своих исследований, которые показали, что после прививок от кори у детей развивался аутизм и кишечные инфекции. Но научное сообщество поставило под сомнение выводы врача, ведь в исследовании принимали участие только 12 детей. Впоследствии причинно-следственные связи доказаны не были.
Миф №8: корь лечится витамином А
Не правда. Подобный миф — следствие перекрученной информации ВОЗ. Всемирная организация давала рекомендации плохо развивающимся странам, где корь распространенная болезнь, а процент охвата вакцинацией очень низкий.
Вакцинация в бедных странах и с в местах военных конфликтов (фото: EPA/UPG)
В информации говорилось о том, что заболевшим детям надо дать две дозы витамина А в течение суток. Такая мера помогает предотвратить развитие слепоты и другие повреждения глаз. В рекомендациях ВОЗ также отмечается, что употребление витамина А снижает риск смерти от кори на 50%.
А позитивное действие во время болезни корью витамин А оказывает на людей с недостатком этого элемента в организме. Его пополнение способствует лучшей работе иммунной системы.
Миф №9: Вакцины от кори — абсолютно безопасны
Частично правда. Ни одна вакцина не дает 100% безопасности. В процессе вакцинации в организм человека вводятся живые микробы, чужеродного происхождения. Как будет реагировать организм конкретного человека на прививку, не может спрогнозировать ни один врач.
В то же время, вакцинация от кори проводится достаточно давно и качество вакцин находится под постоянным контролем. Поэтому безопасность вакцины от кори выше, чем у других прививок.
Основные факты, которые нужно знать о кори
Чтобы не поддаваться влиянию слухов и мифов вокруг болезни, нужно знать, что она собой представляет.
Корь – высококонтагиозное вирусное инфекционное заболевание. Это значит, что болезнь относят к чрезвычайно заразным.
Для нее характерно появление на теле сыпи в виде красных пятен. Но она появляется на 4-5 день болезни. Ранними симптомами являются мелкие высыпания розового или белесоватого цвета на небе, щеках, деснах и губах (пятна Бельского–Филатова–Коплика).
Симптомы болезни могут проявиться в течение нескольких дней после заражения. Но инкубационный период болезни от 7 до 17 дней.
У больного корью внезапно повышается температура тела, она может расти до 40 градусов. Воспаляются слизистые оболочки глаз, ротовой полости и дыхательных путей, появляется насморк и сильный кашель, увеличиваются шейные лимфоузлы. Заболевший страдает от общего недомогания, отсутствия аппетита и мышечной слабости. Часто появляется конъюнктивит.
Симптомы кори (фото: Instagram@doctor_komarovskiy)
Если не допустить осложнений, состояние больного улучшается уже на 4 день после появления сыпи.
Причиной заражения является РНК — вирус. Он попадает в организм воздушно-капельным путем через слизистые оболочки верхних дыхательных путей.
Взрослые болеют корью намного реже, чем дети. Болезнь в основном поражает детей от 2 до 6 лет.
Лечить корь можно дома, если течение болезни не осложнено. Применяются симптоматическое лечение: парацетамолом иди ибупрофеном сбивают температуру, принимают витамины для поддержания иммунных сил организма, принимают микстуры от кашля и т.д.
Антибиотики используются только после развития осложнений, желательно в стационарных условиях.
Интересное и полезное о болезни
При кори наблюдается светобоязнь, поэтому лучше закрывать окна шторами в комнате больного.
Дети до 6 месяцев, находящиеся на грудном вскармливании, практически не болеют корью.
Корь опасна вовремя беременности, делать вакцинацию во время беременности нельзя.
В момент, когда у больного есть пятна Бельского–Филатова–Коплика, он наиболее заразен.
Вакцина против кори впервые была создана в 1966 году.
С 2001 года Инициативой по борьбе против кори и краснухи в партнерстве занимаются американский Красный Крест, фонд ООН, центра США по борьбе и профилактике болезней, ЮНИСЕФ и ВОЗ.
Существует Глобальный стратегический план по борьбе против кори и краснухи, который рассчитан на 2012-2020 годы. Целью к концу 2020 года является устранение болезни минимум в 5 регионах, которыми занимается ВОЗ.
Инициатива ВОЗ по устранению кори в мире (фото: euro.who.in)
Корь меняет статус государств / Здоровье / Независимая газета
На Конго, Либерию, Сомали, Украину и Мадагаскар приходится почти половина всех случаев заболеваний в мире
Власти Самоа объявили массовую вакцинацию страны, в ходе которой прививки сделали более 58 тыс. человек. Фото со страницы правительства Самоа в Facebook
Всемирная организация здравоохранения (ВОЗ) признала провал программы защиты детей от кори. Несмотря на все предпринятые усилия, заболеваемость этой инфекцией не удалось остановить.
В прошлом году было зарегистрировано 35236 случаев кори, однако в ВОЗ уверены, что реальные масштабы распространения этого заболевания многократно превосходят официальную статистику. Согласно оценкам экспертов, корью заболели в 2018 году почти 10 млн человек, а умерли 142,3 тыс. По сравнению с 2000 годом число заболевших уменьшилось в три с лишним раза, а умерших – почти в четыре раза. Однако с 2017 года рост заболеваемости и смертности возобновился: свыше 2 млн и почти на 20 тыс. человек соответственно.
В США зафиксированы самые высокие показатели заболеваемости за 25 лет. Четыре европейские страны (Албания, Великобритания, Греция и Чехия) утратили в 2018 году статус государств, в которых отсутствует корь. Наибольшее распространение заболевание получило в Демократической Республике Конго, Либерии, Сомали, Украине и Мадагаскаре. На эти пять стран приходится почти половина всех случаев кори в мире, констатирует ВОЗ.
Большинство умерших – дети в возрасте до пяти лет. Как подчеркивает ВОЗ, младенцы и маленькие дети подвергаются самому серьезному риску заражения корью, с потенциальными осложнениями, включая пневмонию и энцефалит. В организации заявляют о коллективном провале в вопросе защиты наиболее уязвимых детей в мире.
Генеральный директор ВОЗ Тедрос Аданом Гебрейесус призвал мировое сообщество инвестировать средства в иммунизацию и в качественное здравоохранение. «Тот факт, что дети умирают от такого контролируемого заболевания, как корь, открыто говорит о возмутительных пробелах в защите наиболее уязвимых жителей планеты», – сказал Тедрос Аданом Гебрейесус.
Картина 2019 года еще более драматична: предварительные данные по состоянию на ноябрь говорят о трехкратном росте случаев заражения по сравнению с ноябрем 2018 года. В ВОЗ рост числа новых инфекций кори связывают с действующими в некоторых странах антивакцинальными кампаниями. Противники «вакцинации вообще» демонстрируют глупость и были бы достойны сожаления, если бы не были столь агрессивны. Соответственно они встречают со стороны медицинского сообщества столь же горячий отпор. Дело дошло до того, что многие врачи не хотят открыто говорить о проблемах вакцинации, чтобы их не причислили к антиваксерам.
Свежие данные: число скончавшихся от эпидемии кори на Самоа достигло 53 человек, при этом зафиксированы более 3,7 тыс. случаев заболевания, сообщает правительство страны. Большая часть погибших – дети в возрасте до 4 лет: 48 случаев смерти из 53. За последние 24 часа стало известно еще о 96 заболевших в этой возрастной группе.
Министерство здравоохранения Самоа объявило об эпидемии 16 октября после первых смертельных случаев. Массовую вакцинацию власти страны объявили 18 ноября. С тех пор прививки сделали более 58 тыс. человек.
Корь – острое инфекционное вирусное заболевание, передается воздушно-капельным путем. Основным фактором снижения заболеваемости является вакцинация. Вирусный гепатит требует «кровяного» контакта. Холера передается с фекалиями. Грипп передается при тесном физическом контакте. А для заражения корью достаточно оказаться в одном помещении с больным. Заразность измеряется долей заболевших от всех контактировавших, у кого нет иммунитета. Для кори это число максимальное.
В России против кори привито более миллиона человек. Глава Роспотребнадзора Анна Попова подчеркивает: «Несмотря на высокие уровни охвата иммунизации населения России против кори (более 97%), Роспотребнадзор считает важным проведение дополнительных «подчищающих» мероприятий, которые позволят повысить охваты в некоторых группах населения, в том числе среди кочующих лиц и мигрантов».
Вспышки кори в Москве, да и по всей России в последние годы связываются преимущественно с ослаблением группового иммунитета. Люди в возрасте старше 50 лет почти все защищены если не произведенными прививками, то стойким иммунитетом после перенесенной в детстве кори. Люди молодые почти поголовно не болели корью, и их вакцинация могла быть неправильной. Например, могла быть введена только одна доза из двух. Впрочем, и при правильной вакцинации иммунитет может быть слабым. Ослабляется он и со временем.
Корь на Украине — Википедия
Материал из Википедии — свободной энциклопедии
Корь на Украине — инфекционное заболевание, которое в последние годы достигло уровня национальной проблемы для украинского социума и государства. Новые случаи заражения корью регулярно регистрируются во всех областях Украины и в Киеве[1][2]. При этом зарубежные специалисты нередко выражают озабоченность из-за отсутствия в СМИ надлежащего освещения этого бедствия[3].
В феврале 2019 года со стороны комитета Верховной рады по здравоохранению прозвучал призыв к президенту страны с требованием созвать заседание Совета национальной безопасности и обороны по поводу заболеваемости корью на Украине. Из-за стремительного распространения инфекции работа Министерства здравоохранения была признана неудовлетворительной и обозначена необходимость в объявлении об общенациональной эпидемии этой болезни[4].
По данным на август 2018 года количество заболевших корью на Украине превышает 28 000 человек. Это значение превосходит число больных корью во всём Европейском Союзе и США вместе взятых за тот же период времени. В связи с этим 2 мая 2018 года Центры по контролю и профилактике заболеваний США присвоили поездкам на Украину 1-й уровень опасности[1], а посольство США в Киеве опубликовало на своём сайте предупреждение об эпидемии кори для американских граждан, посещающих Украину[5]. 26 июня 2018 года украинское Министерство здравоохранения издало указ о бесплатной вакцинации всего взрослого населения[1].
Стоит отметить, что эпидемичность кори проявляет себя циклическим ритмом, и эпидемии, аналогичные текущей, обрушивались на Украину в 2006 и 2012 годах, что, казалось бы, давало возможность государству хорошо подготовиться к предстоящей проблеме. Однако в настоящее время наиболее масштабное проявление кори было зафиксировано во Львовской области, где в течение одной только недели корью заболело около 500 человек. Кроме этого, очень тяжёлая ситуация сложилась в западных регионах Украины (в Ивано-Франковской и Тернопольской областях), а также в Одесской области[6].
По данным на декабрь 2018 года заболеваемость корью на Украине продолжает возрастать, причём наиболее часто корью поражаются дети от пяти до девяти лет. Полное количество перенёсших корь за 2018 год достигло 46 937 человек, что превышает число пострадавших от кори в 2006 году. Из-за осложнений болезни скончались 15 человек, из которых 11 были детьми[7].
За январь 2019 года количество заболевших превысило 15 тысяч человек, что в несколько раз превысило темпы распространения инфекции в предыдущем году[4].
В обзорной монографии «Инфекционные заболевания Украины» (англ. Infectious Diseases of Ukraine) указано, что корь эндемически свойственна всем странам планеты, однако в развивающихся государствах она уносит жизни каждого четвёртого из заболевших. Кроме этого, корь является одной из основных причин детской слепоты из-за сопутствующего ей дефицита витамина А. На Украине наиболее яркими проявлениями кори, по мнению зарубежных учёных, стали вспышка 1955 года на Западной Украине, общенациональная эпидемия с 2005 по 2007 годы (46 121 заболевших), вспышка 2012 года (12 281 заболевший) с локальными инцидентами во Львове и вспышка 2013 года в Киеве и Ровенской области[8][9]. В процессе некоторых из этих явлений заболевание перекидывалось на территорию Польши и Российской Федерации[8].
В общеевропейском контексте по данным за первые шесть месяцев 2018 года количество зарегистрированных случаев заболевания корью поставило всеевропейский рекорд, достигнув 41 000 случаев[10]. Более половины из этого числа оказались заболевшими с Украины, где носителями вируса стали 23 000 человек. На Украине одной из основных причин широкого распространения кори в последние годы стал низкий уровень общей вакцинации населения страны. Как показывают проведённые исследования, значительный процент украинских жителей не доверяет вакцинации и отказывается подвергать ей своих детей. Особое удивление у европейцев вызвал факт неприятия вакцинации среди местных органов здравоохранения. В результате начиная с 2014 года менее половины украинских детей были вакцинированы от кори. Это представляет собой разительный контраст с ситуацией в Советском Союзе, где вакцинация подрастающих поколений была всеохватной и позволяла избегать последствий распространения кори[11][12]. По сообщению ЮНИСЕФ, количество привитых от кори детей до одного года на Украине не превышает 42 %, что делает ситуацию в стране худшей в мире, уступая по этому показателю только двум африканским странам — Судану и Экваториальной Гвинее[13].
- ↑ 1 2 3 Don Ward Hackett Measles Epidemic in Ukraine Exceeds 28,000 Cases Precision Vaccinations
- ↑ Ukraine’s efforts to stop measles outbreak continue as case total increases United Nations in Ukraine
- ↑ Mara Gabriëlle, Daphne Knipping and Door Frankema Outbreak of over 12,000 cases of measles in Ukraine is caused by recent vaccination campaign?! Stichting Vaccin Vrij, 12 May 2018
- ↑ 1 2 В ВР требуют созвать СНБО и объявить эпидемию кори Корреспондент.net, 5 февраля 2019
- ↑ Security Message for U.S. Citizens: Potential for Contracting Measles In Ukraine U.S. Embassy in Ukraine
- ↑ Павел Котов Эпидемия кори на Украине: Не спасает уже даже вакцинация Украина. Ру, 13 ноября 2018
- ↑ Заболеваемость корью на Украине выросла на 9,5% Regnum.ru
- ↑ 1 2 Stephen Berger. Measles in Ukraine // Infectious Diseases of Ukraine. — Los Angeles: GIDEON Informatics, 2014. — P. 221—224. — ISBN 978-1-4988-0220-8.
- ↑ From Panum to Eradication of Measles // Case Studies in Public Health / Theodore H. Tulchinsky. — Academic Press, 2018. — P. 42. — 604 p. — ISBN 978-0-12-804571-8.
- ↑ Alex Matthews-King Measles epidemic in Europe hits record high, World Health Organisation warns Independent, 20 August 2018
- ↑ Measles cases hit record high in the European Region WHO/Europe, 20 August 2018
- ↑ Europe is in the Midst of its Largest Measles Outbreak in Years — Ukraine is a Big Part of the Problem UN Dispatch, 24 August, 2018
- ↑ Measles outbreak kills 11 in Ukraine this year Medical Express, 12 June, 2018
Количество случаев заболеваемости корью в мире резко возросло из-за пробелов в охвате вакцинацией
По данным нового доклада, опубликованного сегодня ведущими организациями здравоохранения, в 2017 г. зарегистрирован резкий рост числа случаев кори на фоне тяжелых и затяжных вспышек болезни во многих странах.
Из-за пробелов в охвате вакцинацией вспышки кори протекали во всех регионах и, по оценкам, произошло 110 000 случаев смерти, связанных с этой болезнью.
В докладе представлены всесторонние оценки тенденций заболеваемости корью на протяжении последних 17 лет, полученные на основе обновленных данных моделирования. По данным доклада, с 2000 г. благодаря противокоревой иммунизации спасено более 21 миллиона человеческих жизней. Тем не менее, число зарегистрированных случаев кори в мире с 2016 г. возросло более чем на 30%.
Наибольший рост числа случаев зарегистрирован в Америке, в Регионе Восточного Средиземноморья и в Европе, а Регион Западной части Тихого океана является единственным регионом Всемирной организации здравоохранения (ВОЗ), в котором заболеваемость корью снизилась.
«Рост заболеваемости корью на фоне затяжных вспышек, возникающих в разных регионах и, в частности, в странах, достигших элиминации кори или приблизившихся к ней, вызывает серьезные опасения, ― заявила д-р Сумия Сваминатан, Заместитель Генерального директора ВОЗ по программам. ― Если мы не приложим незамедлительных усилий для расширения охвата вакцинацией и выявления групп населения с недопустимым числом недостаточно иммунизированных или неиммунизированных детей, успехи, достигнутые в течение последних десятилетий в области защиты детей и сообществ от этой тяжелой, но полностью предотвратимой болезни, могут быть сведены на нет».
Корь ― это тяжелая и крайне инфекционная болезнь. Она может приводить к тяжелым и летальным осложнениям, включая энцефалит (инфекцию, приводящую к отеку мозга), тяжелую диарею и дегидратацию, пневмонию, ушные инфекции и стойкую потерю зрения. Дети грудного и раннего возраста, страдающие от недостаточности питания и имеющие ослабленную иммунную систему, наиболее подвержены развитию осложнений и смерти.
Корь можно предотвращать с помощью двух доз безопасной и эффективной вакцины. Однако в течение нескольких лет глобальный охват первой дозой противокоревой вакцины остается на уровне 85%. Это значительно меньше 95%, необходимых для предотвращения вспышек болезни, и поэтому многие люди во многих сообществах остаются незащищенными от этой болезни. Охват второй дозой вакцины составляет 67%.
«Рост числа случаев кори вызывает большое беспокойство, но не является неожиданным, ― заявил д-р Сет Беркли, Исполнительный директор ГАВИ, Альянса по вакцинам. ― Самоуспокоенность в отношении этой болезни и распространение дезинформации о вакцине в Европе, развал системы здравоохранения в Венесуэле, а также очаги уязвимости и низкий уровень охвата иммунизацией в Африке ― все это способствует глобальному росту заболеваемости корью после многолетнего прогресса. Необходимо изменить существующие стратегии, сконцентрировав усилия на расширении охвата регулярной иммунизацией и усилении систем здравоохранения. Иначе вспышки болезни будут следовать одна за другой».
В связи с недавними вспышками кори организации здравоохранения призывают обеспечить устойчивые инвестиции в системы иммунизации и усилить службы регулярной вакцинации. Особое внимание необходимо уделять беднейшим и маргинализированным сообществам, включая людей, страдающих от конфликтов и перемещений.
Организации также призывают обеспечить широкую общественную поддержку иммунизации и принимать меры по борьбе с дезинформацией и сомнениями в отношении необходимости вакцинации там, где они имеют место.
«Необходимо обеспечить устойчивые инвестиции для усиления служб иммунизации и использования всех возможностей для доставки вакцин тем людям, которые в них нуждаются, ― заявил д-р Роберт Линкинс, руководитель подразделения по ускорению борьбы с болезнями и эпиднадзору за болезнями, предотвратимыми с помощью вакцин, Центры по контролю и профилактике заболеваний (CDC), и Председатель Руководящей группы Инициативы по борьбе с корью и краснухой.
Инициатива по борьбе с корью и краснухой ― это созданное в 2001 г. партнерство Американского общества Красного Креста, CDC, Фонда ООН, ЮНИСЕФ и ВОЗ.
Примечания для редакторов
«Прогресс на пути элиминации кори во всех регионах мира, 2000–2017 гг.» является совместной публикацией ВОЗ и ЦКБ. Он опубликован в рамках Еженедельного эпидемиологического отчета ВОЗ и Еженедельного отчета о заболеваемости и смертности ЦКБ.
Созданную в 2001 г. Инициативу по борьбе с корью и краснухой (M&RI) возглавляют Американское общество Красного Креста, Фонд Организации Объединенных Наций, ЦКБ, ЮНИСЕФ и ВОЗ. Инициатива призвана обеспечить, чтобы ни один ребенок не умирал от кори и не рождался с врожденным синдромом краснухи, а также достигнуть цель Глобального плана действий в отношении вакцин по элиминации кори и краснухи, по меньшей мере, в пяти регионах ВОЗ к 2020 году.
Элиминация кори определяется как отсутствие эндемической передачи вируса кори в каком-либо регионе или другой определенной географической области на протяжении более 12 месяцев. И наоборот, страна более не считается свободной от кори в случае, если вирус вернулся и его устойчивая передача продолжается на протяжении более одного года.
Дополнительная информация
Доклад можно найти в выпуске Morbidity and Mortality Weekly Report ЦКБ от 29 ноября 2018 г. и в выпуске Weekly Epidemiological Record ВОЗ от 30 ноября 2018 года.
Дополнительная информация о прогрессе в области иммунизации содержится также в докладе 2018 Assessment Report of The Global Vaccine Action Plan Стратегической консультативной группы экспертов по иммунизации, опубликованном ранее в ноябре 2018 года.
Чем опасна болезнь и как от неё защититься — Wonderzine
Единственный способ защиты от кори — это вакцинация. По оценке ВОЗ, в 2000–2016 годах благодаря вакцинации удалось предотвратить 20,4 миллиона случаев смерти от кори. Прививка против кори (а также краснухи и паротита) вводится дважды: в возрасте от 12 до 15 месяцев, когда у младенцев обычно исчезают материнские антитела, переданные им через плаценту, и в 4–6 лет. Вакцина MMR (measles, mumps, rubella — то есть против кори, паротита и краснухи) производится разными компаниями и может быть зарегистрирована под разными наименованиями.
На сайте американского Центра по контролю и предотвращению заболеваний (CDC) есть рекомендации по вакцинации особых групп населения — например, любой человек, путешествующий за границу, в возрасте старше 6 месяцев должен быть привит от кори. Дети, привитые до года, должны получить ещё две дозы вакцины — в возрасте от 12 до 15 месяцев и ещё одну через 28 дней. Женщины репродуктивного возраста, не имеющие лабораторно подтверждённого иммунитета к кори, должны быть привиты как минимум одной дозой вакцины. Во время беременности эта вакцина не вводится.
Большая подборка информационных постов о кори и алгоритмов действий в разных ситуациях (например, после контакта с заболевшим) есть в блоге педиатра Сергея Бутрия. На таких сайтах, как CDC, опубликованы вопросы и ответы про корь, вакцинацию и разные экстренные случаи. После контакта с инфицированным корью человеком нужно выяснить, привиты ли вы против кори и сохранился ли иммунитет — для этого делается анализ на антитела к вирусу кори. Впрочем, вакцинацию можно сделать в любом случае, если нет противопоказаний. Если они есть (например, беременность или тяжёлый иммунодефицит), то можно ввести специальный иммуноглобулин.
В любом случае, учитывая рост заболеваемости, стоит проверить свой статус вакцинации — по возможности поднять медицинские документы. Если вакцина вводилась двукратно, то повторять её не нужно, если однократно, то нужна ещё одна, а непривитым нужно сделать прививку дважды. Если записи недоступны, можно сделать анализ на антитела к вирусу кори и понять, есть ли у вас иммунитет против этой инфекции — а с вакцинацией определиться в зависимости от результатов. Прививку можно сделать бесплатно в городской поликлинике или обратиться в частную, которой вы доверяете.
Фотографии: Kateryna_Kon — stock.adobe.com
Осложнения кори
Корь — острое инфекционное вирусное заболевание с высоким уровнем заразности, характеризующееся общей интоксикацией, высокой температурой тела (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов.
Корь передается воздушно-капельным путем, вирус выделяется со слюной при разговоре, кашле, с капельками слюны распространяется потоками воздуха не только в помещении, где находится больной, но может проникать по вентиляционной системе даже на другие этажи жилого дома. Больной корью заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным. Корь является антропонозным заболеванием, животные и птицы не болеют корью и не могут быть ее переносчиками.
Инкубационный период кори составляет в среднем 8-14 дней, при атипичной кори инкубационный период может удлиняться до 21 дня. Доля кори характерно острое начало – резкий подъем температуры до 38-40 °C, головная боль, резь в глазах, слезотечение, покраснение и отек глаз, сухой кашель, насморк. Поэтому, часто первые признаки заболевания можно ошибочно принять за проявления гриппа, либо других респираторных инфекций. Однако, при осмотре зева, можно увидеть коревую энантему — красные пятна на твердом и мягком нёбе. На 2-й день болезни на слизистой щек в области больших коренных зубов появляются мелкие белёсые пятнышки, окруженные узкой красной каймой — пятна Бельского-Филатова-Коплика — характерные только для кори. Коревая сыпь (экзантема) появляется на 4-5-й день болезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день высыпания покрывают разгибательные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом её характерное отличие от краснухи, сыпь при которой не сливается).
Начиная с 4 дня температура тела нормализуется, сыпь приобретает темный оттенок и начинает шелушиться. Через 1,5-2 недели сыпь полностью исчезает.
При кори, особенно при ее сложном, атипичном течении, возможно развития различных осложнений, связанных с поражением дыхательной, пищеварительной и центральной нервной систем.
Именно с осложнениями кори связано большинство летальных исходов заболевания. Чаще всего осложнения развиваются у невакцинированных детей до 5-ти лет, а также у взрослых, старше 20-ти лет. Опасна корь для беременных женщин. У них часто наблюдаются осложнения, кроме того корь может провоцировать преждевременные роды или самопроизвольный аборт. При этом плод также заражается и болеет, часто дети рождаются с характерной коревой сыпью
1. Первичные коревые осложнения, возникают в разгар болезни. Одновременно со смягчением коревой интоксикации и с окончанием высыпаний, изменения, обусловленные указанными осложнениями, тоже ослабевают. Как правило, первичные коревые осложнения, протекают в виде ларингитов, трахеобронхитов и других заболеваний дыхательной системы. Редким и грозным осложнением кори является энцефалит. Чаще энцефалит развивается уже на спаде интоксикации, в конце периода высыпаний, в период перехода в стадию пигментации. Наблюдается это заболевание преимущественно у детей более старшего возраста, оно чрезвычайно опасно, протекает тяжело, может привести к смерти больного или оставить тяжелые изменения (параличи, нарушения психики, эпилепсия).
2. Осложнения, вызываемые вторичной инфекцией, затрагивают в основном органы дыхательной и пищеварительной систем. Часто, бактериальные осложнения кори развиваются после контакта с детьми и взрослыми, имеющими воспалительные процессы. Больные корью могут легко инфицироваться острыми респираторными вирусными инфекциями, которые увеличивают вероятность возникновения бактериальных осложнений. Частота осложнений обратно пропорциональна возрасту больных, максимум их приходится на детей первых 3 лет жизни. Имеет значение и состояние больного. Осложнения чаще возникают и протекают более тяжело у ослабленных, непривитых детей.
Вторичные осложнения могут возникать в любом периоде кори. Появляясь в ранние сроки, они «утяжеляют» течение кори и сами протекают более тяжело. Для правильного лечения очень важно своевременно выявить осложнения, что в ранние сроки заболевания часто затруднительно, из-за маскировки выраженными проявлениями основного заболевания. В более поздние сроки диагностика осложнений облегчается, так как симптомы кори сглаживаются, температура снижается.
Осложнения со стороны органов дыхания включают весь диапазон возможных воспалительных процессов в этой системе (риниты, ларингиты, трахеиты, бронхиты, бронхиолиты, плевриты, пневмонии).
До 40-х годов прошлого века, пневмонии при кори чаще всего были пневмококковой этиологии, на втором месте стояли стрептококковые и более редкими были стафилококковые пневмонии. После введения в практику антибиотиков пневмококковые и стрептококковые пневмонии постепенно уступили место стафилококковым, которые до настоящего времени сохраняют господствующее положение.
Вторичные пневмонии у больных корью часто протекают тяжело, становятся обширными, могут сопровождаться абсцедированием, развитием плевритов.
Среди вторичных осложнений довольно часто встречаются ларингиты, вызываемые преимущественно стафилококками.
Осложнения со стороны органов пищеварения протекают более благоприятно. В ряде случаев наблюдаются стоматиты, в настоящее время преимущественно катаральные, афтозные. В прошлом отмечались гангренозные формы (нома).
Поражение органов слуха проявляется, главным образом, в виде отитов, как правило, катаральных, обусловленных распространением воспалительного процесса из зева. По этой же причине могут возникать шейные лимфадениты. Редко могут наблюдаться гнойные отиты.
Поражение глаз, как правило, в виде блефаритов, кератитов.
Поражение кожи проявляются в виде гнойничковых заболеваний.
Одним из самых грозных осложнений при кори является гнойный менингит бактериальной природы, развившийся вследствие генерализации инфекции.
Профилактика
Единственным надежным способом профилактики кори является вакцинация. В нашей стране вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию до 35 лет.
После двукратного введения вакцины риск заболеть корью не превышает 5%. Всем детям, которые находились в контакте с больным, проводится экстренная профилактика, которая заключается во введении человеческого иммуноглобулина на протяжении первых 5-и дней от момента контакта. Препарат вводится с целью экстренной профилактики лицам с противопоказаниями к вакцинации и детям в возрасте до 1-го года.
В некоторых случаях, после введения вакцины или человеческого иммуноглобулина, возникает митигированная корь — такая форма заболевания, которая протекает более легко, характеризуется отсутствием ряда симптомов, слабой интоксикацией.
Специфических лекарственных средств лечения кори нет, поэтому только прививка сможет защитить Вас и Вашего ребенка от кори.
