Таблица степеней зрелости плаценты по неделям и толщина. Чем грозит раннее созревание
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучн
Плацента при беременности
Современная семейная пара, ожидающая счастливого прибавления, существенно отличается от своих родителей. К услугам молодых – с десяток специальных журналов для беременных, столько же сайтов в Интернете, различного толка курсы, консультации врачей… Да, наш современник – продвинутый пользователь в этой области, и латынью его не запугаешь. Но, как говорили древние: «Во многой мудрости – много печали!» Ни для кого не секрет, какую важную роль играет плацента при беременности. И конечно, мы пугаемся, когда врачи говорят нам о различных отклонениях, связанных с ней. Опасаемся за благополучный исход беременности, волнуемся за малыша. И не всегда точно знаем, что делать.
Сегодня мы поговорим обо всем, что надо знать на эту тему грамотным родителям. Само слово «плацента» греческого происхождения и в переводе означает «лепешка». Такое прозаическое и, в общем-то, непочтительное название дано плаценте за ее внешний вид. Действительно, с виду она очень напоминает толстую и круглую лепешку. Но мы-то с вами знаем, сколь обманчива бывает внешность!
Что такое плацента
.jpg)
Строение плаценты, или, как ее еще называют, детского места, очень сложно. Она начинает формироваться практически с момента прикрепления зародыша к стенке матки, или, как говорят медики, с момента имплантации. Главную часть плаценты представляют ворсины, которые ветвятся в ней, создавая сходство с кроной могучего древнего дуба. Внутри ворсин протекает кровь малыша; снаружи они омываются кровью матери. Таким образом, становится ясно, что в плаценте присутствуют две системы кровеносных сосудов – плодовая и материнская, и именно здесь происходит постоянный обмен веществ между мамой и ребенком. Из маминой крови поступает кислород и питательные вещества, малыш «возвращает» углекислоту и продукты обмена, подлежащие выведению из организма. И, что особенно интересно, при этом кровь матери и ребенка нигде не смешивается! Дело в том, что две сосудистые системы разделены удивительной мембраной, способной пропускать одни вещества и препятствовать проникновению других. Называется она «плацентарный барьер».
Полноценно трудиться для защиты плода плацентарный барьер начинает к 12 неделям. Он задерживает содержащиеся в материнской крови бактерии, некоторые вирусы, антитела мамы, вырабатывающиеся при резус-конфликте, но беспрепятственно пропускает кислород и питательные вещества. О барьерной функции плаценты при беременности известно, что она очень избирательна. Одни и те же вещества по-разному пре одолевают этот рубеж в сторону плода и сторону мамы. Например, фтор прекрасно проходит через барьер от мамы к малышу, но совсем не пропускается в обратном направлении. Или бром: этот микроэлемент к малышу проникает гораздо быстрее, чем обратно.
Помимо защитной, выделительной, дыхательной (ведь она заменяет малышу легкие!) и прочих описанных функций есть у плаценты еще одна, не менее важная – гормональная. Представьте себе, плацента вырабатывает около 15 гормонов различного назначения! И среди них первое место занимают половые гормоны, призванные сохранять беременность.
(2).jpg)
Роль плаценты при беременности столь велика, что поначалу она даже растет быстрее, чем малыш. Действительно, в 12 недель плод весит 4 г, а плацента – до 30 г . В конце беременности, ближе к моменту родов, диаметр плаценты будет около 15-18 см, толщина – 2-3 см, вес – 500-600 г.
Плацента соединяется с ребенком пуповиной, в которой проходят сосуды (две артерии и вена). Пуповина, или пупочный канатик, может прикрепляться к плаценте тремя разными способами. Первый и самый распространенный – центральное прикрепление; реже встречается боковое и краевое прикрепление. И совсем редко пуповина крепится не к самой плаценте, а к плодным оболочкам. Этот тип прикрепления так и называется – оболочечный.
К сожалению, не всегда все складывается так, как нам бы хотелось. Любая система, даже самая слаженная, иногда дает сбои. В силу самых различных причин на разных сроках беременности происходят отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия. Поэтому всем родителям необходимо знать причины и проявления аномалий плаценты. Мы расскажем вам о самых распространенных проблемах, с которыми приходится сталкиваться сегодня акушерам-гинекологам, и о методах профилактики и лечения патологии плаценты.
Плацента при беременности
Гипоплазия плаценты или изначально маленькое детское место, встречается нечасто. Говоря «маленькая плацента», мы подразумеваем значительное уменьшение ее размеров относительно нижней границы нормы, предполагаемой для данного срока беременности. Точное происхождение этой патологии неизвестно, но статистически доказано сочетание первичной гипоплазии плаценты с генетической патологией плода.
Сразу стоит оговориться: такой диагноз может быть выставлен только после длительного наблюдения. То есть одного ультразвукового исследования недостаточно для таких серьезных выводов. И конечно, не надо забывать о том, что существуют индивидуальные отклонения от общепринятых норм, которые не будут являться патологией для данной женщины и конкретной беременности. У маленькой изящной мамочки и плацента будет гораздо «субтильнее». Наконец, речь не идет о стопроцентном сочетании гипоплазии плаценты при беременности и генетических нарушений. При подтвержденном диагнозе родителям стоит пройти медико-генетическое обследование.
.jpg)
Во время беременности возможно вторичное уменьшение размеров плаценты, связанное с различными неблагоприятными факторами. Это стрессы, недостаточное питание, курение, алкоголизм, наркомания матери. Часто причиной вторичной гипоплазии плаценты является гипертоническая болезнь беременной, обострение хронических заболеваний, перенесенная во время беременности острая инфекция. Однако на первом месте остается гестоз беременных, проявляющийся отеками, повышением артериального давления и появлением белка в моче.
Гигантская или очень большая плацента при беременности чаще всего развивается при тяжелом течении сахарного диабета. Встречается также резкое увеличение размеров детского места при заболевании беременной женщины такими инфекционными заболеваниями, как сифилис или токсоплазмоз. Наконец, гигантская плацента может являться проявлением патологии почек малыша, резус-конфликта – ситуации, при которой эритроциты резус-положительного плода разрушаются антителами, выработанными в организме резус-отрицательной матери. Значительное увеличение размеров плаценты наблюдается при тромбозе ее сосудов, когда просвет сосуда закрывается тромбом, или патологическом разрастании мелких сосудиков в ворсинах.
Иногда встречается пленчатая – обширная и тонкая – плацента. Такое детское место имеет 30-40 см в диаметре (в норме его размер 18-20 см), а толщина его резко снижена. Причинами развития этой аномалии является хронический воспалительный процесс в матке, ведущий к истончению (дистрофии) ее слизистой оболочки – эндометрия.
Чем опасно значительное изменение размеров плаценты при беременности? В этом случае часто развивается функциональная недостаточность плаценты, та самая фетоплацентарная недостаточность – ФПН, о которой многие читатели уже слышали. Это означает, что плацента не справляется со своими задачами должным образом и малышу хронически не хватает кислорода и питательных веществ. Проблема растет как снежный ком: организм ребенка, страдающий дефицитом необходимых веществ, начинает отставать в развитии – формируется задержка внутриутробного развития плода (сокращенно – ЗВУРП или СЗРП – синдром задержки роста плода).
Ясно, что профилактикой в этом случае является лечение хронических заболеваний, причем лучше – заблаговременно, перед беременностью. При этом особое внимание следует уделить заболеваниям матки и придатков. Необходимы также коррекция показателей артериального давления, показателей сахара крови, максимальное ограждение беременной от вероятности инфицирования (поликлиники, больницы, общественный транспорт, детские учреждения и пр.), полноценное рациональное и сбалансированное питание, обязательный прием поливитаминных комплексов для беременных.
(2).jpg)
Для лечения фетоплацентарной недостаточности используют такие препараты, как АКТОВЕГИН, КУРАНТИЛ, ТРЕНТАЛ. Эти лекарства способны улучшать кровообращение в системе «мать – плацента – плод». Помимо основных препаратов, при задержке развития плода назначают внутривенное введение реополиглюкина, глюкозы, аскорбиновой кислоты, солевых растворов. Как и любая патология, и ФПН, и ЗВУРП бывают различной степени тяжести; от этого зависит тактика лечения. В любом случае, категорически нельзя заниматься самолечением. И патология, и применяемые препараты достаточно серьезны, поэтому строго следуйте предписаниям вашего врача!
Строение плаценты
В норме плацента имеет дольчатое строение. Вся она разделена на 15-20 долек, каждая из которых сформирована из ворсин и ткани, находящейся между ворсинами; дольки разделены между собой неполными перегородками.
При изменениях формирования плаценты при беременности возникают новые варианты дольчатого строения. Так, встречается плацента двухдольная, которая состоит из двух долей, связанных плацентарной тканью. Иногда формируется двойная или тройная плацента. Она представлена соответственно двумя или тремя равными частями, к одной из которых идет пуповина. У обычно сформированной плаценты может образоваться отдельно расположенная добавочная долька. Реже обнаруживается окончательная плацента, в которой есть покрытые оболочкой участки, напоминающие окна.
Причины возникновения изменений строения плаценты при беременности очень разнообразны. Чаще всего нарушение строения обусловлено генетически или является следствием воспаления слизистой оболочки матки; соответственно профилактикой также будет серьезное лечение воспалительных заболеваний половой сферы перед планируемой беременностью. Надо сказать, что отклонения строения в меньшей степени влияют на малыша во время беременности, зато способны доставить массу проблем и хлопот в родах и послеродовом периоде – такая плацента может с затруднением отделяться от стенки матки после рождения малыша, что потребует ручного обследования матки. Поэтому изменение строения плаценты не нуждается в лечении во время беременности, но требует повышенного внимания от врача во время рождения последа и особенно — в раннем послеродовом периоде. Если по результатам УЗИ вам известно о патологии строения плаценты, непременно предупредите об этом доктора, принимающего роды!
Созревание плаценты
.jpg)
За время своего существования плацента во время беременности последовательно проходит 4 стадии развития: формирования, роста, зрелости и старения. На каждую стадию природой отпущен свой срок. При нарушении нормального течения беременности возможно чересчур быстрое или замедленное созревание плаценты.
Преждевременное или ускоренное созревание бывает двух типов: равномерное и неравномерное. Равномерным ускорением созревания плаценты «грешат» мамочки с дефицитом веса, так что помните, «тонкие и звонкие», беременность -не время для диет! Последствием могут стать преждевременные роды.
Неравномерно созревание плаценты протекает при нарушении кровообращения в отдельных участках плаценты. Это осложнение встречается у беременных с ожирением, при длительном позднем токсикозе, чаще – при повторной беременности. При этом повышается риск выкидышей, мертворождений и преждевременных родов. Лечение сходно с таковым при ФПП, профилактика – предупреждение и коррекция позднего токсикоза. Задержка созревания плаценты наблюдается гораздо реже. Наиболее распространенные причины – сахарный диабет у матери, курение и алкоголизм. Последние две причины, вероятно, в комментариях не нуждаются!
Заболевания плаценты
Увы, плацента при беременности болеет, так же как и мы с нами! Она подвержена инфицированию, инфарктам, когда возникают участки, лишенные кровоснабжения; в сосудах плаценты могут возникать тромбы, плацента может подвергнуться даже опухолевому перерождению. К счастью, это бывает не часто. Все же коснемся и этой проблемы.
Плацентит или инфекционное поражение плаценты, вызывается различными микроорганизмами, которые силятся попасть в плаценту всеми мыслимыми путями. Они могут заноситься током крови, проникать по маточным трубам из придатков, «подниматься» из влагалища. И уж конечно, если микроб и так постоянно проживает в полости матки, ему не составит труда проникнуть в плаценту!
Воспаление может распространяться на всю плаценту или па отдельные ее составляющие. Безусловно, и здесь различают степени тяжести течения заболевания. Лечение будет специфическим, зависящим от вида возбудителя; конечно, из возможных препаратов ваш доктор выберет те, которые разрешены для беременных. Что же касается профилактики, то вы, вероятно, уже поняли: необходимо лечение хронической инфекции, в первую очередь – половых путей!
Плацентарный инфаркт, как и инфаркт миокарда, развивается в результате длительного спазма сосуда; участок плацентарной ткани, который кровоснабжался этим сосудом, испытывает ишемию – острый недостаток кислорода – и погибает. Инфаркт плацентарной ткани обычно является следствием тяжелого течения позднего токсикоза или гипертонической болезни у беременной, поэтому профилактика будет соответствующей. Оба названных осложнения способны вызывать плацентарную недостаточность и задержку развития малыша.
Внутриплацентарные тромбы возникают в сосудах плаценты как результат воспаления, повреждения стенки сосуда, нарушения вязкости крови при токсикозе или, элементарно, при движении малыша. О непосредственном влиянии тромбов на течение беременности и развитие ребенка ничего не известно.
Что касается опухолей плаценты при беременности, то не хотелось бы останавливаться на них подробно. Отметим, что они бывают доброкачественные и злокачественные, часто сопровождаются многоводием, пороками развития плода, мешают ему своими размерами и «крадут» у него питательные вещества.
.jpg)
Расположение плаценты
В идеале детское место располагается в верхних отделах матки. Однако существуют состояния и заболевания, препятствующие привычному местонахождению плаценты при беременности. К таким недугам относятся миомы матки (доброкачественные опухоли мышечной ткани), врожденные пороки развития матки, большое количество беременностей у мамы в прошлом, а главное – аборты и воспалительные процессы в матке.
Располагаясь на «нижнем этаже», плацента может краешком, частью или целиком закрывать выход из полости матки – внутренний зев. При последнем варианте расположения самостоятельные физиологические роды однозначно невозможны, при двух предыдущих – ставятся под сомнение; в большинстве случаев проводится операция кесарева сечения. Неправильное положение плаценты называется предлежанием и зачастую проявляется повторяющимися кровяными выделениями из половых путей. Последствиями кровотечений может стать значительная анемия (снижение гемоглобина в крови), кислородное голодание малыша, частичная и полная отслойка плаценты и гибель ребенка. Соответственно, лечение в этом случае будет серьезным, в условиях стационара. Даже при отсутствии кровотечений беременной с таким диагнозом необходим покой, в том числе и половой!
Противопоказаны занятия физкультурой, бассейн, длительные прогулки, разъезды, работа.
Расскажем сразу о преждевременной отслойке нормально расположенной плаценты. Как следует из названия, плацента в этом случае находится на положенном месте, но покидает его раньше, чем положено. В норме плацента отделяется только после рождения малыша – в третьем периоде родов. Если это случается раньше, необходима экстренная операция для спасения жизни мамы и ребенка! В тех случаях, когда отслойка происходит на незначительном участке, ее пытаются остановить и сохранить беременность; но даже при незначительном эпизоде кровотечения опасность возобновления отслойки остается до самых родов.
Причинами преждевременной отслойки плаценты могут служить травмы, удары в область живота, различные хронические заболевания беременной, приводящие к дефектам формирования и кровоснабжения плаценты (заболевания сердца, легких, почек и т.д.). К преждевременной отслойке плаценты могут приводить и различные осложнения беременности, чаще всего это гестоз – осложнение, при котором страдают все органы беременной и плод (оно проявляется повышением артериального давления, появлением белка в моче, отеков). В любом случае, преждевременная отслойка плаценты – очень грозное осложнение, и лечат ее только в условиях стационара!
Прикрепление плаценты
Плацента при беременности может находиться на своем месте, но неправильно прикрепляться к стенке матки. Обычно она связана со слизистой оболочкой матки и легко отделяется после рождения малыша. Но в результате воспалительных изменений в стенке матки или самой плаценте она может плотно прикрепляться к слизистой, прирастать к ней и даже врастать в мышечный слой. В последнем случае все очень серьезно: женщина может потерять способность рожать детей. При плотном прикреплении врач под наркозом вводит в полость матки руку и отделяет «прилипшую» плаценту.
Заканчивая разговор о плаценте, хочется подчеркнуть, что никакие несчастья не случаются с нами просто так. Патология плаценты, как говорили старые доктора, не возникает «среди полного здоровья». Дорогие будущие мамы! Относитесь серьезно к своему здоровью и перед наступлением беременности, и во время нее!
Плацента
В переводе с латыни, языка медиков, плацента означает «лепешка». Рожавшие женщины знают, что название этого органа весьма точно описывает его внешний вид. Однако несмотря на довольно-таки легкомысленное наименование, плацента — важнейший и абсолютно уникальный орган. Почему важнейший? Потому что от него в огромной степени зависит жизнеобеспечение растущего малыша (недаром плаценту называют еще «детским местом»). Почему уникальный? Да потому что, во-первых, существует только во время беременности, а во-вторых, одновременно принадлежит двум организмам — материнскому и детскому.
.jpg)
С чего начинается плацента?
Чудо зачатия свершилось. Оплодотворенная яйцеклетка начала делиться. В процессе этого деления образуются различные клетки: одни дают начало собственно новому человеку, а другие обеспечивают контакт зародыша с материнским организмом (последние назвали клетками трофобласта — от греческих слов trophe — «питание» и blastos — «росток»). Клетки трофобласта образуются уже на десятый день после зачатия и ведут себя весьма активно. Они начинают вырабатывать особые ферменты, расплавляющие клетки, которые выстилают полость матки, и таким образом внедряются во внутренний слой матки, разрыхляя его. В результате в стенке матки образуется полость, или лакуна, заполненная материнской кровью. В этой полости и располагается зародыш, получая питательные вещества непосредственно из тканей материнского организма. Клетки трофобласта, окружающие зародыш, интенсивно делятся, образуя вокруг зародыша своего рода ветвистую оболочку, «пронизанную» лакунами. В каждую веточку этой оболочки врастают сосуды зародыша. В результате устанавливается обмен между кровью матери, заполняющей лакуны, и кровью зародыша.
Драматические события (а они поистине драматичны в силу своей необычайной важности для дальнейшей жизни матери и ребенка), которые мы только что описали, и есть начало формирования плаценты — органа, в равной степени «принадлежащего» и маме, и малышу.

Где находится и как выглядит плацента?
При нормально протекающей беременности плацента располагается в области тела матки, развиваясь чаще всего в слизистой оболочке задней ее стенки. Расположение плаценты не влияет существенно на развитие плода. Структура плаценты окончательно формируется к концу I триместра, однако ее строение изменяется по мере изменения потребностей растущего малыша. С 22 по 36 недели беременности происходит увеличение массы плаценты, и к 36 неделе она достигает полной функциональной зрелости. Нормальная плацента к концу беременности имеет диаметр 15-18 см и толщину от 2 до 4 см.
Что делает плацента?
Во-первых, через плаценту осуществляется газообмен: кислород проникает из материнской крови к плоду, а углекислый газ транспортируется в обратном направлении.
Во-вторых, плод получает через плаценту питательные вещества и избавляется от продуктов своей жизнедеятельности.
В-третьих, плацента обладает иммунными свойствами, то есть пропускает антитела матери к ребенку, обеспечивая его иммунологическую защиту, и одновременно задерживает клетки иммунной системы матери, которые, проникнув к плоду и распознав в нем чужеродный объект, могли бы запустить реакции отторжения плода. (Однако говоря о защитной функции плаценты, надо иметь в виду, что она практически не защищает ребенка от наркотических средств, алкоголя, никотина, лекарственных препаратов, вирусов — все они легко через нее проникают).
В-четвертых, плацента играет роль железы внутренней секреции и синтезирует гормоны.
После родов (плацента вместе с оболочками плода — послед — в норме рождается в течение 15 минут после появления на свет ребенка) плаценту обязательно осматривает врач, принимавший роды. Во-первых, очень важно убедиться в том, что плацента родилась целиком (то есть на ее поверхности отсутствуют повреждения и нет оснований считать, что кусочки плаценты остались в полости матки). Во-вторых, по состоянию плаценты можно судить о течении беременности (не было ли отслойки, инфекционных процессов и т.п.).

Что хотят знать о плаценте врачи?
Степень зрелости. Этот параметр, как говорят врачи, «ультразвуковой», то есть он зависит от плотности определяемых при ультразвуковом исследовании структур плаценты.
Различают четыре степени зрелости плаценты. Их характеристики нет смысла приводить в популярной статье, рассчитанной на немедицинскую аудиторию, — они весьма сложны и изобилуют мудреными медицинскими терминами. Здесь достаточно рассказать, какому сроку беременности какая степень зрелости плаценты соответствует (при нормально протекающей беременности, разумеется). Итак, в норме до 30 недель беременности должна определяться нулевая степень зрелости плаценты. Первая степень считается допустимой с 27 по 34 неделю. Вторая — с 34 по 39. Начиная с 37 недели может определяться третья степень зрелости плаценты. В конце беременности наступает так называемое физиологическое старение плаценты, сопровождающееся уменьшением площади ее обменной поверхности, появлением участков отложения солей.
.jpg)
Место прикрепления. Определяется с помощью УЗИ (о расположении плаценты при неосложненном течении беременности см. выше).
Толщина. Тоже определяется посредством ультразвукового исследования — плацентометрии: после установления места прикрепления плаценты отыскивается участок, где она имеет наибольший размер, который и определяется. Толщина плаценты, как уже было сказано, непрерывно растет до 36-37 недель беременности (к этому сроку она составляет от 20 до 40 мм). Затем ее рост прекращается, и в дальнейшем толщина плаценты либо уменьшается, либо остается на том же уровне.
Почему врачам важно знать все эти параметры, характеризующие местоположение и состояние плаценты? Ответ прост: потому что отклонение от нормы хотя бы одного из них может свидетельствовать о неблагополучии в течении беременности. Каким образом? Об этом речь пойдет в следующем номере журнала.
Степень зрелости плаценты по неделям (таблица). Нормы и отклонения зрелости плаценты
Плацента – важный орган беременной женщины, который формируется и существует на протяжении всего времени роста плода. После появления новорождённого на свет детское место отторгается. Этот уникальный временный орган связывает мать и ребёнка во время беременности. Именно благодаря плаценте малыш получает необходимые питательные вещества.
Детское место, как и любой живой организм, формируется, созревает и стареет. Каждый из этих физиологических процессов должен происходить в своё время. В таком случае беременность будет протекать успешно, а ребёнок будет здоров. Если будущая мама хочет узнать, какой, к примеру, должна быть степень зрелости плаценты в 33 недели беременности, ей следует воспользоваться специальной таблицей с нормативными показателями. Такая схема будет приведена в статье ниже. Благодаря ей можно узнать, правильно ли развивается детское место.
Когда формируется плацента?
Слово placenta в переводе с латыни означает «лепёшка». Этот орган назвали так благодаря его дисковидной приплюснутой форме.
Примерно на десятый день после зачатия клетки, предназначением которых является обеспечение связи между мамой и плодом, начинают активно делиться. Вследствие этого происходит выработка специальных ферментов. Их задачей является создание в полости матки благоприятных условий для последующей возможности насыщения ребёнка питательными веществами из организма мамы. После этого формируется постоянный кровообмен между беременной и малышом. Рост плаценты становится настолько активным, что размеры этого органа на начальных стадиях даже превышают величину эмбриона.
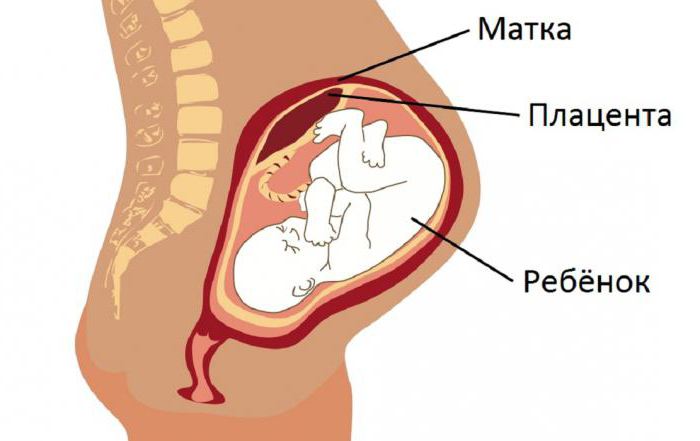 Далее происходит постоянное увеличение массы и рост ворсинчатого древа детского места. Продолжается разветвление кровеносных сосудов вследствие разделения каждого их отростка на несколько новых. Такой временный орган заканчивает процесс роста уже почти перед самыми родами. Правильность развития детского места характеризуется таким показателем, как степень зрелости плаценты по неделям. Таблица с соответствующим описанием характеристик будет представлена ниже.
Далее происходит постоянное увеличение массы и рост ворсинчатого древа детского места. Продолжается разветвление кровеносных сосудов вследствие разделения каждого их отростка на несколько новых. Такой временный орган заканчивает процесс роста уже почти перед самыми родами. Правильность развития детского места характеризуется таким показателем, как степень зрелости плаценты по неделям. Таблица с соответствующим описанием характеристик будет представлена ниже.Для чего нужна плацента?
Основной задачей плаценты является обеспечение жизнедеятельности плода в течение всего периода беременности. Детское место выполняет следующие важные функции:
- обеспечивает иммунологическую защиту плода, пропуская необходимые антитела беременной женщины к малышу, но при этом удерживает определённые клетки иммунной системы матери, которые могли бы запустить механизм отторжения эмбриона, приняв его за чужеродный объект;
- выводит токсины;
- защищает малыша от негативного влияния окружающей среды, вредного воздействия бактерий и вирусов;
- выполняет функции железы внутренней секреции, синтезируя определённые гормоны, которые необходимы для удачного протекания беременности;
- снабжает плод кислородом и выводит образующийся углекислый газ;
- доставляет ребёнку питательные вещества и помогает избавиться от продуктов жизнедеятельности.
Состояние плаценты оказывает крайне важное влияние на состояние малыша и на процесс протекания беременности в целом. Для поддержания здоровья этого органа нужно беречь его от вредных воздействий различного характера. К примеру, рекомендуется избегать скоплений большого количества людей, ведь даже банальные ОРВИ или ОРЗ могут быть опасными. Будущей матери не следует курить. Если у женщины имеются половые инфекции, от них нужно избавляться.
Нормативная толщина плаценты
С самого начала беременности плацента активно растёт и развивается. К 16-18 неделе этот орган становится полностью функциональным. Толщина детского места незначительно увеличивается изо дня в день. Своего максимума этот показатель достигает к 34 неделе. Если беременность протекает благополучно, то ещё через пару недель рост и увеличение толщины плаценты останавливаются, а иногда даже идут на спад.
 Этот показатель, характеризующий состояние детского места, может быть определён исключительно путём ультразвуковой диагностики. Измерять следует участок с наибольшей толщиной.
Этот показатель, характеризующий состояние детского места, может быть определён исключительно путём ультразвуковой диагностики. Измерять следует участок с наибольшей толщиной.Если толщина детского места на конкретном сроке беременности не соответствует нормативным показателям, значит, функционирование этого органа нарушено. При этом может страдать и ребёнок.
Ещё одним показателем, с помощью которого можно оценить состояние детского места, является степень зрелости плаценты по неделям. Таблица с нормативными значениями поможет грамотно оценить ситуацию. А сейчас рассмотрим случаи, когда толщина детского места отличается от стандартной.
Если толщина плаценты больше нормы
Причиной чрезмерного утолщения плаценты у беременной женщины может быть анемия, гестоз, резус-конфликт, сахарный диабет. Также негативное влияние на состояние детского места оказывают инфекционные заболевания. Причём опасность существует даже в том случае, когда будущая мама является просто переносчиком бактерий. Если беременная курит, употребляет алкоголь или наркотические вещества, то толщина её плаценты также может быть увеличена.
Темпы старения детского места с такой патологией ускорены, а значит, этот орган справляется со своими функциями недостаточно эффективно. Если плацента утолщена, она отекает, структура её стенок становится другой, происходит нарушение гормонального фона. Результатом таких изменений является недостаточное обеспечение ребёнка кислородом и питательными веществами. Это может стать причиной задержки внутриутробного развития малыша, гипоксии, преждевременных родов или даже гибели плода.
Основываясь на результатах ультразвуковой диагностики, допплерографии или кардиотокографии, доктор назначает беременной женщине с утолщённым детским местом препараты, которые стимулируют маточно-плацентарный обмен и поддерживают нормальное развитие малыша. Если состояние плода не внушает опасений, врач может ограничиться более пристальным наблюдением за будущей мамой.
Тонкая плацента может свидетельствовать о гипоплазии детского места. Так называется состояние, когда этот орган недостаточно развит и не способен эффективно справляться со своими функциями.
Чрезмерное уменьшение толщины плаценты может быть как особенностью конституции беременной (чаще всего так происходит у женщин некрупного телосложения), так и являться следствием ряда других причин. К примеру, такая патология может возникнуть после того, как будущая мама перенесла инфекционное заболевание. Также могут сказаться гипертония, гемолитическая болезнь или атеросклероз.
Если недостаточная толщина плаценты является следствием какого-либо заболевания будущей мамы, на увеличение этого показателя можно повлиять путём излечения соответствующей болезни. В остальных случаях доктор применяет медикаментозную терапию, направленную на минимизацию возможных негативных последствий развития ребёнка.
Настало время рассмотреть такой важный показатель, как зрелость плаценты.
Что такое зрелость плаценты?
Созревание плаценты – естественный процесс, сопутствующий росту этого органа. Развитие детского места происходит таким образом, чтобы оно могло полноценно и своевременно обеспечивать потребности плода.
Степень зрелости детского места – это важнейший показатель. С его помощью можно оценить состояние плацентарного комплекса. Также эта характеристика помогает вовремя выявить патологические изменения в структуре детского места, которые могут оказать негативное влияние на плод.
Если беременность протекает нормально, то за её период плацента проходит 4 степени зрелости. Подробное описание каждой из них следует ниже.
Степень зрелости плаценты по неделям (таблица)
Различают 4 степени зрелости детского места. Каждая из них соответствует определённому периоду развития этого органа.
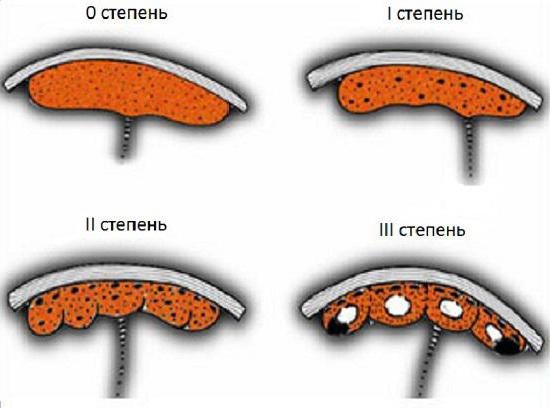 Ниже приведена сводная схема, описывающая каждую степень зрелости плаценты по неделям. Таблица содержит характеристики структуры детского места и хориальной ткани на различных сроках беременности.
Ниже приведена сводная схема, описывающая каждую степень зрелости плаценты по неделям. Таблица содержит характеристики структуры детского места и хориальной ткани на различных сроках беременности.Степень зрелости плаценты | Нормативный срок беременности | Структура плаценты | Характеристика прилегающей к плоду хориальной ткани | Наличие кальциевых отложений |
Нулевая | По 30 неделю | Однородная | Гладкая и ровная | Практически отсутствуют |
Первая | С 27 по 36 неделю | Имеется небольшое количество уплотнений | Присутствуют отдельные эхогенные включения. Хориальная пластина приобретает волнистость | Имеются в малом количестве |
Вторая | С 34 по 39 неделю | В большом количестве имеются ярко выраженные уплотнения | Имеются мелкие эхогенные включения в большом количестве. Хориальная пластина приобретает ещё большую волнистость | Присутствуют хорошо различимые участки |
Третья | После 36 недели | Возможно присутствие кист | Волнистость хориальной пластины ярко выражена. Плацента имеет дольчатую структуру | Имеются в большом количестве |
Из таблицы видно, что нулевая степень зрелости плаценты в 30 недель – показатель, который находится в пределах нормы. Если врач после обследования будущей мамы именно так оценил взросление детского места, значит, беременность протекает хорошо.
Подробное описание каждой из степеней зрелости плаценты
 Следующий этап созревания плаценты в норме длится с 27 по 36 неделю беременности. В этот период размеры детского места останавливают свой рост, а вот его толщина постепенно увеличивается. Первая степень зрелости плаценты в 34 недели – это хороший показатель. Хотя на таком сроке после посещения доктора существует возможность узнать, что взросление детского места достигло второго уровня. И это тоже будет нормой.
Следующий этап созревания плаценты в норме длится с 27 по 36 неделю беременности. В этот период размеры детского места останавливают свой рост, а вот его толщина постепенно увеличивается. Первая степень зрелости плаценты в 34 недели – это хороший показатель. Хотя на таком сроке после посещения доктора существует возможность узнать, что взросление детского места достигло второго уровня. И это тоже будет нормой. С 34 недели наступает самый спокойный и стабильный этап взросления детского места. Вторая степень зрелости плаценты в 39 недель – это граничный показатель. После этого срока развитие временного органа должно перейти на третий уровень. Если такой переход произойдёт раньше указанного срока, не следует волноваться. Чаще всего причин для тревоги в этом случае не существует.
С 34 недели наступает самый спокойный и стабильный этап взросления детского места. Вторая степень зрелости плаценты в 39 недель – это граничный показатель. После этого срока развитие временного органа должно перейти на третий уровень. Если такой переход произойдёт раньше указанного срока, не следует волноваться. Чаще всего причин для тревоги в этом случае не существует. Далее наступает третья степень зрелости плаценты. В 36 недель и позже детское место входит в заключительную фазу своего развития. В течение такого периода происходит биологическое старение временного органа. Оно сопровождается сокращением обменной площади плаценты и появлением большого количества участков кальциевых отложений.
Далее наступает третья степень зрелости плаценты. В 36 недель и позже детское место входит в заключительную фазу своего развития. В течение такого периода происходит биологическое старение временного органа. Оно сопровождается сокращением обменной площади плаценты и появлением большого количества участков кальциевых отложений.
Если детское место опережает норму своего развития или, наоборот, отстаёт от неё, возможно развитие патологий. Такие ситуации рассмотрены ниже.
Несвоевременное развитие плаценты
Одной из проблем, связанных с детским местом, может стать его преждевременное созревание. О такой патологии можно вести речь, если 2 степень зрелости плаценты на 32 неделе беременности уже наступила. В этом случае за состоянием плода необходимо тщательно следить. Ведь такая ситуация свидетельствует о плацентарной недостаточности. Подробнее этот распространённый случай будет рассмотрен ниже.
Ещё одна проблема, которая встречается несколько реже предыдущей, – это позднее созревание детского места. Чаще всего такая патология характерна в том случае, когда существуют врождённые пороки развития плода. Дополнительными факторами риска является заболевание будущей мамы сахарным диабетом, резус-конфликт или наличие у беременной таких вредных привычек, как курение или употребление алкоголя. Если имеет место задержка созревания плаценты, то увеличивается степень риска рождения мёртвого ребёнка.
Преждевременное созревание плаценты
Преждевременным считается такое развитие, когда настаёт вторая степень зрелости плаценты в 32 недели беременности и раньше.
Причины возникновения такой патологии следующие:
- гестоз;
- нарушенный гормональный фон;
- заболевания сердечно-сосудистой системы или сахарный диабет у беременной;
- присутствие возбудителей инфекционных болезней;
- гипертония у будущей мамы;
- многоплодная беременность;
- избыточное содержание кальция в организме женщины;
- предлежание либо отслойка плаценты;
- резус-конфликт;
- употребление беременной алкоголя, никотина, наркотических веществ.
Также преждевременным считается взросление, когда третья степень зрелости плаценты настаёт раньше 36 недели беременности. Однако само по себе раннее старение детского места не является непосредственной угрозой здоровью или жизни плода. Опасна такая патология в случае, когда врач после обследования беременной выявил нарушения, которые могут привести к негативным последствиям. Это может быть гипоксия плода, его внутриутробная задержка развития, риск преждевременных родов.
Докторам следует удостовериться в наличии патологии, используя другие методы диагностики. Если опасения подтвердились, то беременной назначается соответствующее лечение, в отдельных случаях даже стационарное.
Заключение
Самым важным показателем состояния плаценты является степень её зрелости. Эта характеристика даёт возможность оценить как физиологические, так и патологические изменения временного органа. Используя приведённую в статье специальную таблицу, будущая мама может узнать для конкретного срока беременности соответствующую степень зрелости плаценты. 31 неделя, к примеру, должна характеризоваться первым уровнем развития детского места.
 Если результаты диагностики лишь немного отличаются от нормативных показателей, не нужно волноваться. Доверьтесь своему доктору. Он проведёт дополнительные исследования, оценит состояние плода и при необходимости назначит соответствующее лечение.
Если результаты диагностики лишь немного отличаются от нормативных показателей, не нужно волноваться. Доверьтесь своему доктору. Он проведёт дополнительные исследования, оценит состояние плода и при необходимости назначит соответствующее лечение.