Кардиотокография (КТГ) плода во время беременности
Что такое КТГ?
КТГ (кардиотокография) представляет собой метод функциональной оценки состояния плода во время беременности и в родах на основании регистрации частоты его сердцебиений и их изменений в зависимости от сокращений матки, действия внешних раздражителей или активности самого плода. КТГ в настоящее время является неотъемлемой частью комплексной оценки состояния плода наряду с ультразвуковым исследованием и допплерометрией. Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики, как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
КТГ является дополнительным инструментальным методом диагностики, а информация, получаемая в результате исследования, отражает только небольшую часть сложных изменений, происходящих в системе мать-плацента-плод. Полученную при исследовании с помощью КТГ информацию необходимо сопоставлять с клиническими данными и результатами других исследований, так как две похожие записи с почти одинаковыми диагностическими характеристиками могут иметь совершенно различное диагностическое значение для разных плодов.
Для получения достоверной информации о состоянии плода на основании данных КТГ следует соблюдать ряд условий
Использовать КТГ можно не раньше, чем с 32 недель беременности. К этому времени формируется взаимосвязь между сердечной деятельностью и двигательной активностью плода, что отражает функциональные возможности нескольких его систем (центральной нервной, мышечной и сердечно-сосудистой). К 32-й неделе беременности происходит также становление цикла активность-покой плода. При этом средняя продолжительность активного состояния составляет 50-60 мин, а спокойного – 20-30 мин. Более раннее использование КТГ не обеспечивает достоверности диагностики, так как сопровождается получением большого количества ложных результатов.
Первостепенное значение в оценке состояния плода имеет период его активности. Важно, чтобы за время выполнения КТГ была зафиксирована хотя бы часть периода активности плода, сопровождаемого его движениями. С учетом спокойного состояния плода необходимая общая продолжительность записи должна составлять 40-60 мин, что сводит к минимуму возможную ошибку в оценке функционального состояния плода.
Запись осуществляют в положении беременной на спине, на левом боку или сидя в удобном положении.
При расшифровке записи КТГ определяют ряд показателей, имеющих нормальные и патологические признаки, которые позволяют оценить состояние реактивности сердечно-сосудистой системы плода.
Полученные результаты необходимо рассматривать только во взаимосвязи с клинической картиной, характером течения беременности и данными других методов исследования, включая УЗИ и допплерометрию.
Тем не менее, метод КТГ не имеет противопоказаний и является абсолютно безвредным. Исходя из этого, использование КТГ во время беременности позволяет проводить мониторирование состояния плода на протяжении длительного времени, а при необходимости это можно делать и ежедневно, что значительно повышает диагностическую ценность метода, особенно в сочетании с данными других методов диагностики.
Центр Женского Здоровья оснащен современной аппаратурой для проведения КТГ.
Процедура проводится по предварительной записи по телефону : 405-999
Перед применением необходимо проконсультироваться с врачом.
Ключевые слова диагностика, Кардиотокография, КТГНа каком сроке начинают делать ктг беременным. На какой недели беременности нужно делать КТГ плода? КТГ – надежная помощь в выборе тактики родов
Беременность — необыкновенно радостное время для каждой женщины, которая готовится ко встрече со своим малышом. Но, кроме того, беременность еще и очень ответственный период, ведь любая мамочка хочет, чтобы ребеночек «комфортно» жил в ее животике, не испытывая никакого неудобства и нехватки, чтобы он развивался и формировался согласно всем показаниям.
КТГ (кардиотокография) во время беременности проводится с целью получить результаты относительно сердечной деятельности ребенка и частоты сердцебиения, а также его двигательной активности, частоты сокращения матки и реакции на эти сокращения малыша. КТГ во время беременности, совместно с допплеометрией и УЗИ, дает возможность вовремя определить те или иные отклонения в нормальном течение беременности, изучить сократительную деятельность матки и реакцию на них сердечно-сосудистой системы ребеночка. С помощью КТГ во время беременности можно подтвердить (или опровергнуть) наличие (или отсутствие) таких опасные для матери и малыша состояний, как ; внутриутробная инфекция, мало- или многоводие; фетоплацентарная недостаточность; аномалии развития сердечно-сосудистой системы плода; преждевременное созревание плаценты или угроза . Если подозрения того или иного отклонения будут подтверждены, это дает возможность врачу своевременно определиться в необходимости лечебных мер, скорректировать тактику ведения беременной.
Когда делают КТГ при беременности?
Для проведения КТГ во время беременности используется специальный аппарат, представляющий собой два датчика, подсоединенные к записывающему устройству. Так, один из датчиков снимает показания сердечной деятельности плода, второй же фиксирует маточную активность, а также реакцию малыша на сокращения матки. Ультразвуковой датчик для прослушивания сердцебиения плода и тензометрический датчик для регистрации маточных сокращений крепятся к животу беременной при помощи специальных ремней. Одно из главных условий для максимально эффективной фиксации показаний считается удобное положение для женщины во время проведения КТГ во время беременности.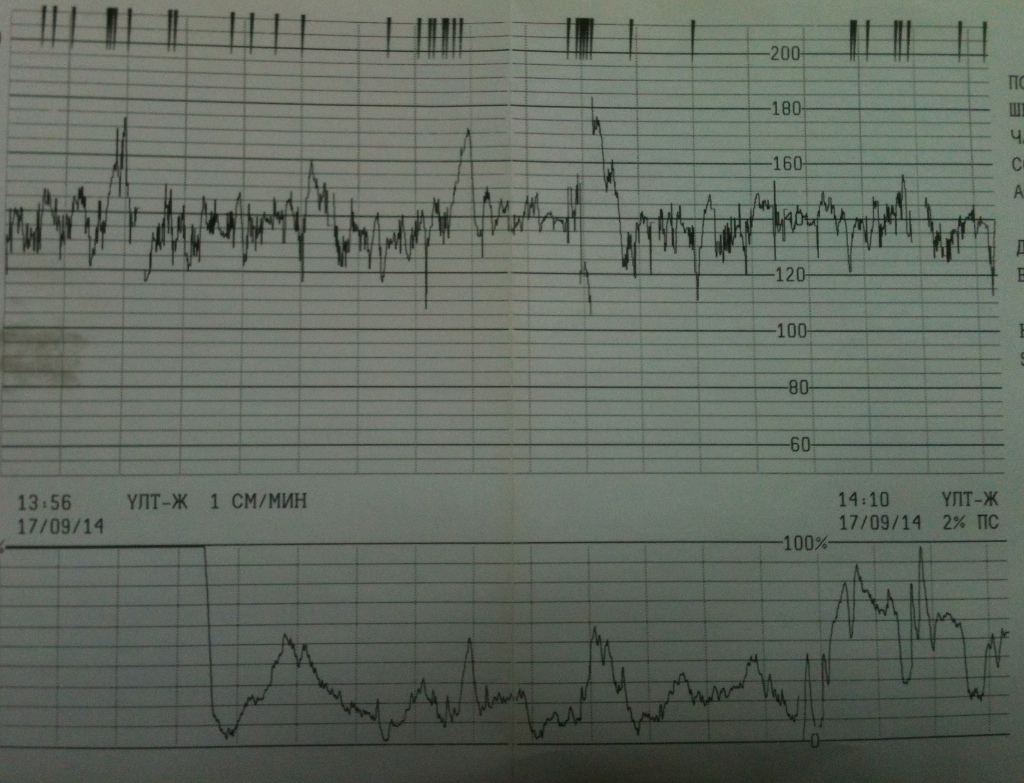 Так, показания снимаются при положении беременной, когда она лежит на спине, на боку или сидит, в любом случае, необходимо подобрать наиболее комфортное положение. При этом в руках беременная будет держать специальный пульт с кнопкой, на которую нажимает при шевелении малыша, что дает возможность зафиксировать изменения частоты сердечных сокращений во время движения плода.
Так, показания снимаются при положении беременной, когда она лежит на спине, на боку или сидит, в любом случае, необходимо подобрать наиболее комфортное положение. При этом в руках беременная будет держать специальный пульт с кнопкой, на которую нажимает при шевелении малыша, что дает возможность зафиксировать изменения частоты сердечных сокращений во время движения плода.
Наиболее подходящим временем для проведения кардиотокографии является третий триместр беременности, начиная с 32 недели. Помимо того, что на этот момент уже формируется сердечно сократительный рефлекс плода и устанавливается взаимосвязь между сердечной деятельностью и двигательной активностью, происходит также и установление цикла активность-покой (сон). В принципе, проводить КТГ можно и раньше указанного срока, но достоверность диагностики в этом случае ставится под сомнение.
Норма значений КТГ при беременности
Показатели КТГ во время беременности не могут быть поводом для постановки диагноза, это — всего лишь дополнительная информация о состоянии плода в тот или иной промежуток времени. Более того, для формирования полного и наиболее правдоподобного заключения о жизнедеятельности плода одноразового обследования методом КТГ не достаточно: кардиотокография должна быть проведена несколько раз.
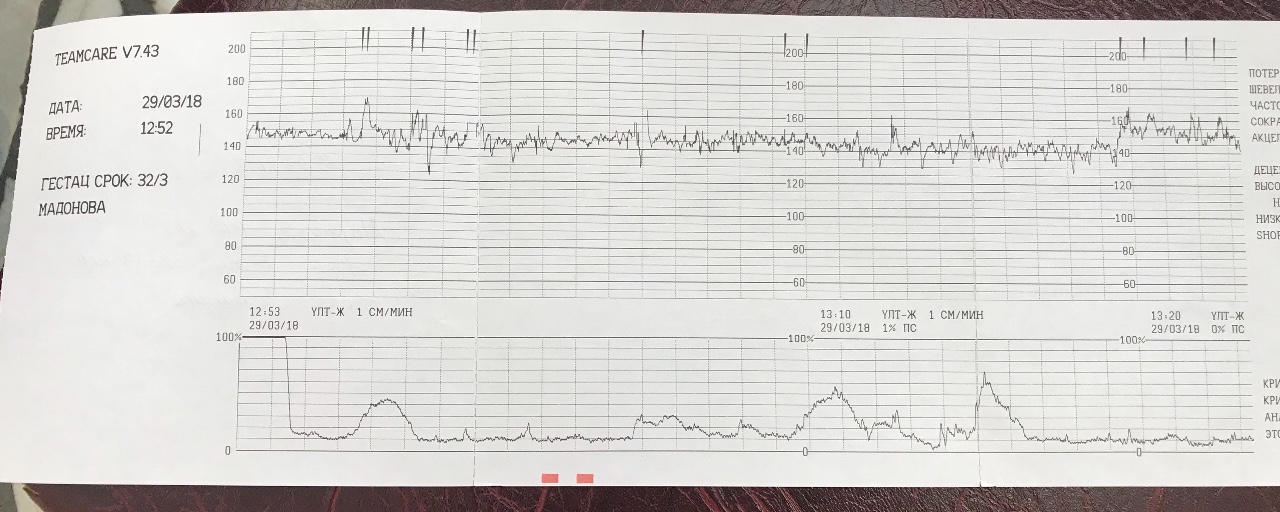
Результаты по проведении КТГ отображаются кривой на ленте, оценивая показания на которой (кривые), специалист может определить, имеет ли место какое-либо отклонение от рекомендуемой нормы. А оценивают при проведении КТГ несколько показателей:
- базальный ритм (средняя частота сокращений сердца), отображается аббревиатурой БЧСС или ЧСС. Норма — 110-160 ударов в минуту в спокойном состоянии, 130-190 — при шевелениях плода;
- вариабельность ритма (средняя высота отклонений от базального ритма). Норма — 5-25 ударов в минуту;
- децелерации (или деселерации, замедление частоты сердечных сокращений). На графике отображаются как значительные впадины. Норма отсутствуют, а если и имеют место, то очень короткие и неглубокие;
- акцелерации (или акселерации, ускорение частоты сердечных сокращений).
 На графике отображаются как зубчики. Норма — 2 и больше акцелераций за 10 мин.;
На графике отображаются как зубчики. Норма — 2 и больше акцелераций за 10 мин.; - токограмма (маточная активность). Норма — не более 15% от частоты сокращений сердца плода маточных сокращений длительностью от 30 сек.
Расшифровка КТГ при беременности производиться за 10-бальной системой, каждый из критериев (причем в отношении вариабельности оценивают амплитуду отклонений и их количество) набирает от 0 до 2 баллов. В итоге получается целостная картина, согласно которой:
- от 9 до 12 баллов — состояние плода нормальное;
- от 6 до 8 баллов — наличие гипоксии, но без высоких угроз, требуется повторная процедура;
- 5 баллов и меньше — сильная гипоксия, требующая неотложного родоразрешения.
В случае, если результаты КТГ крайне негативны, врачом принимается решение об искусственном экстренном «форсировании» событий — вызове родовой деятельности.
Вредно ли КТГ во время беременности для плода?
КТГ — совершенно безопасная процедура, которая не имеет противопоказаний. Потому если будущую мамочку волнует вопрос, вредно ли КТГ при беременности, ответ в этом случае всегда категоричен — не вредно. При необходимости можно проводить обследование на протяжение достаточно длительного времени, и даже ежедневно. Больше того — обследование это очень и очень информативно, позволяет вовремя определить вероятные угрозы беременности и плоду, своевременно предпринять необходимые действия. Но, в любом случае, полученные анализы должны рассматриваться только в контексте общего течения беременности и во взаимной связи с результатами других методов обследования, в частности УЗИ и допплеометрии.
Специально для — Татьяна Аргамакова
От Гость
Кардиотокография – это исследование, которое проводят только у беременных женщин. Процедура совершенно безвредна для ребёнка и в целом не влияет на течение беременности. Назначают её, чтобы оценить сердечную деятельность плода и выявить возможные нарушения, в том числе такое опасное состояние, как гипоксия – нехватка кислорода.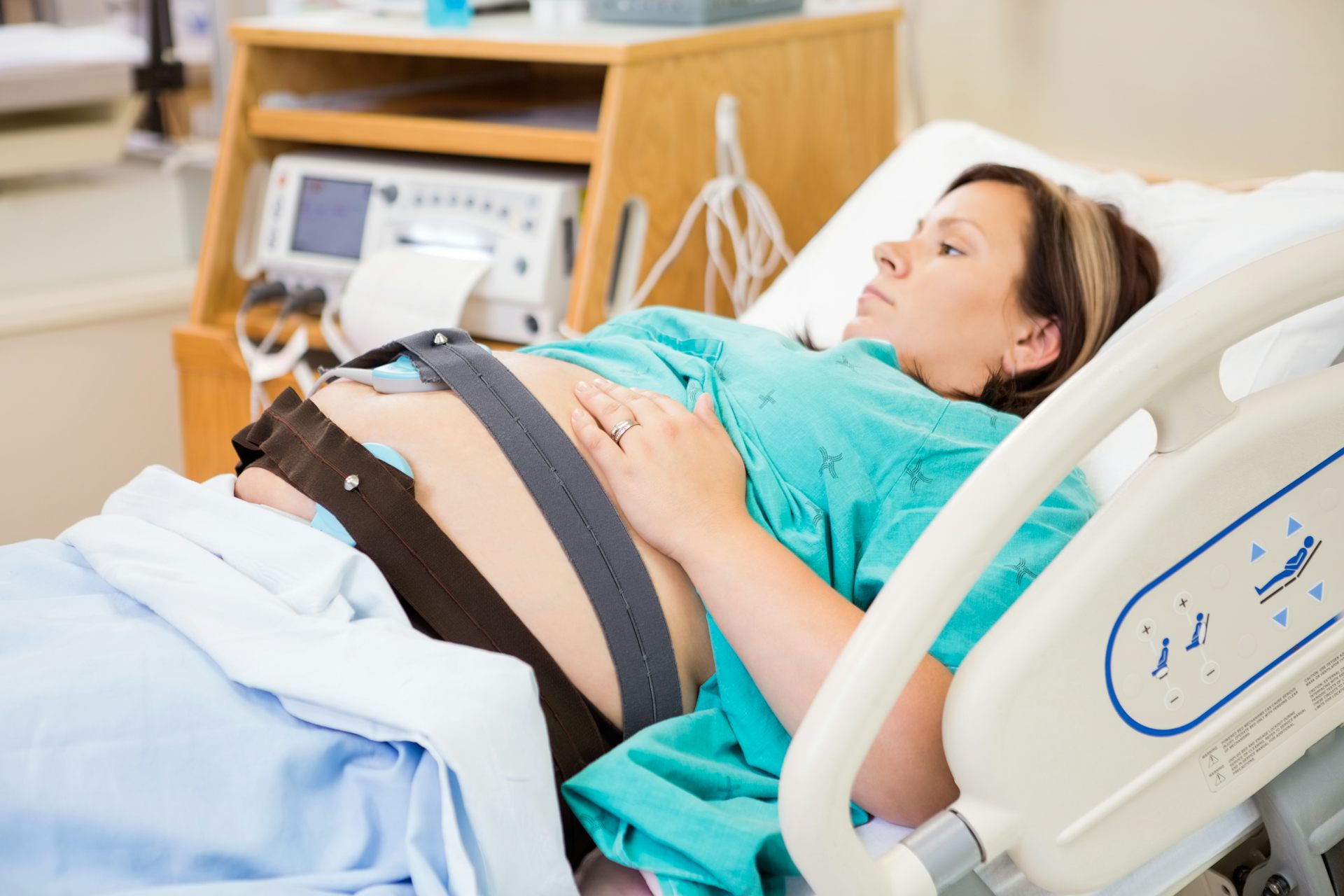
Чтобы правильно подготовиться к исследованию, нужно знать, что такое КТГ при беременности и как его делают.
КТГ – что это
На плановом осмотре беременным женщинам измеряют частоту сердцебиения ребёнка акушерским стетоскопом. Однако для определения каких-либо сердечных нарушений или гипоксии плода этого метода недостаточно. При подозрении на такие патологии врач направляет женщину на более полное исследование сердца малыша – КТГ.
Беременных обычно интересует каждая процедура, так как они переживают за ещё не родившегося ребёнка. Соответственно, узнать о КТГ при беременности – что это и для чего, нормальное желание каждой матери, которая получает такое направление.
С помощью кардиотокографии измеряют частоту сердцебиения ребёнка, учитывая влияние на него маточных сокращений. А также фиксируют его шевеления в утробе. Оценка всех параметров позволяет определить, как ребёнок реагирует на то или иное воздействие.
Процедура наиболее показательна с 32-й недели беременности. При наличии показаний делать её можно и раньше – с 28-й недели, но результат в этом случае должен оцениваться совместно с другими исследованиями – доплерографией и УЗИ. Связано это с тем, что на ранних сроках сердцебиение ребёнка может не прослушиваться прибором. Помимо прочего в третьем триместре у плода формируются отчётливые фазы сна и активности, что также немаловажно.
Если беременность протекает нормально, КТГ могут назначить 2 – 3 раза за весь период до родов. При подозрении на гипоксию или другие нарушения сердца ребёнка исследование проводят раз в 7 – 10 дней. При выявлении патологии по предыдущим результатам, а также при нахождении в стационаре по любым показаниям, измерение производят ежедневно.
Во время родов КТГ является обязательной процедурой. Она проводится каждые 3 часа, если период схваток протекает нормально. В случаях, когда выявлены какие-либо осложнения, врач назначает КТГ дополнительно, чтобы в случае необходимости вовремя принять меры по экстренному родоразрешению.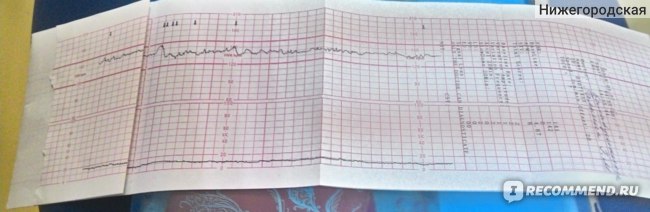
Как проводится процедура
КТГ длится от 20 до 40 минут в зависимости от сроков и начальных результатов. Во время родов исследование проводят в течение 5-ти схваток. Прибор для измерения оснащён двумя датчиками:
- Ультразвуковой, как при обычном УЗИ – измеряет сердечный ритм ребёнка.
- Тензометрический – фиксирует сокращения матки.
Старые модели дополнительно оборудованы пультом с кнопкой, которую необходимо нажимать, когда женщина чувствует шевеления. Современные устройства фиксируют движения ребёнка самостоятельно.
Исследование проводится в положении лёжа на боку, сидя или полулёжа. Лежать горизонтально на спине не рекомендуется, так как при этом может сдавливаться пуповина, что негативно отражается на ребёнке и, как следствие, на результатах. Датчики крепятся на животе с помощью специальных ремней. Ультразвуковой – в месте, где лучше всего прослушивается сердце ребёнка, а тензометрический – в верхней части живота.
То, что показывает КТГ, зависит не только от реального состояния ребёнка, но и от других факторов. Лучшие временные промежутки для исследования:
- утром – с 9 до 14 часов;
- вечером – с 19 до 24 часов.
Если КТГ проводится в другое время, и при этом выявлены какие-либо отклонения, прежде чем делать выводы, нужно повторить процедуру с учётом этого условия.
Как подготовиться
Специальная подготовка к КТГ не требуется. С собой на кардиотокографию не нужно ничего брать, кроме пелёнки, которую нужно будет положить на кушетку, где будет проводиться исследование. Желательно перед процедурой не наедаться, но и голодной быть не следует. Оптимально, если приём пищи был за 1,5 – 2 часа до её проведения. Дело в том, что ребёнок реагирует на изменение количества глюкозы в крови матери, и это может смазать результаты. В крайнем случае, если женщина голодна, можно съесть шоколадку.
Обязательно нужно учесть, что при беременности позывы в туалет происходят довольно часто, поэтому перед КТГ нужно опорожнить мочевой пузырь, чтобы не пришлось прерывать исследование.
Когда делают КТГ, негативно на результатах могут сказаться стрессы и другие эмоциональные потрясения, поэтому отправляться на процедуру нужно в спокойном состоянии. Ребёнок очень чутко реагирует на изменения настроения матери и может быть чрезмерно активным.
Расшифровка результатов
Заключение по графику КТГ основывается на следующих параметрах:
- Базальная ЧСС – это средняя величина частоты сердцебиения плода. Этот параметр в норме составляет 120 – 160 уд/мин.
- Вариабельность ритма сердечных сокращений – это количество амплитудных изменений базального сердцебиения за период времени. Норма КТГ – от 6 осциляций (изменений в большую или меньшую сторону) за 1 минуту.
- Акцелерации – учащения сердцебиения на 15 уд/мин и более в течение 15 сек. Оценивается их количество. Нормой считается больше 2-х акцелераций за 10 мин.
- Децелерации – урежение сердцебиения на 15 уд/мин и более в течение 15 сек. При нормальном состоянии плода должны отсутствовать или быть незначительными и редкими.
- Амплитуда осциляций сердечного ритма – усреднённое значение отклонений от базальной ЧСС. Должна быть в пределах 5 – 25 уд/мин.
Для удобства оценки результатов принято каждый из параметров оценивать от 0 до 2 баллов. Чем больше число, тем лучше. Баллы складываются между собой, чтобы получить общий показатель исследования.
В зависимости от полученного числа результаты трактуются таким образом:
- 8 – 10 баллов. Нормальные показатели, нарушений не выявлено.
- 6 – 7 баллов. Обнаружены признаки гипоксии у плода. Для уточнения диагноза необходимо провести КТГ повторно и пройти дополнительное обследование – доплерометрию и УЗИ.
- 5 баллов и меньше. Требуется немедленная госпитализация, так как выявлены серьёзные нарушения сердечной деятельности. В условиях стационара определяется причина отклонений, проводится интенсивная терапия и при необходимости срочное родоразрешение.

Подсчёт баллов исследования проводится лечащим врачом, затем результат сообщается пациентке. Для получения достоверных данных важно соблюдать условия по времени и приёму пищи. А также нужно понять, бодрствует ли ребёнок на момент проведения процедуры. Обычно беременные женщины сами могут это определить без особого труда, основываясь на своих ощущениях.
Если плод будет находиться в фазе сна, КТГ однозначно будет «плохое», что может ввести врача и женщину в заблуждение по поводу состояния здоровья малыша.
Кардиотокограмма является важным и показательным исследованием. Однако нужно помнить, что по одним только результатам КТГ окончательные выводы делать нельзя. Оценка состояния ребёнка и его сердечной деятельности производится комплексно с другими плановыми и дополнительными обследованиями.
Самостоятельная оценка результатов поможет сориентироваться и позволит увидеть общую картину. Но расшифровка обязательно должна осуществляться врачом, основываясь на его опыте и знаниях.
За время вынашивания малыша маме приходится пройти несколько обследований. В первые месяцы лучшим способом узнать, как развивается плод, является УЗИ. В третьем триместре к информативным методам исследования добавляется кардиотокография, или КТГ.
КТГ фиксирует пульс плода и сокращения матки. По этим данным можно оценить, нормально ли протекает беременность, как себя чувствует ребенок, вовремя выявить гипоксию и проследить, является ли успешным лечение этого нарушения.
Что показывает КТГ
Оценить состояние плода в утробе можно при помощи оценки его сердцебиения. Этот способ является довольно объективным и точным, легко доступным. На сроке более 20 недель при каждом посещении женской консультации врач при помощи акушерского стетоскопа прослушивает сердцебиение ребенка. Даже на основании такой оценки можно понять, как чувствует себя плод.
Полную картину состояния ребенка дает аппаратный контроль сердцебиения при помощи кардиомониторов, который стал возможен с 1970-х годов.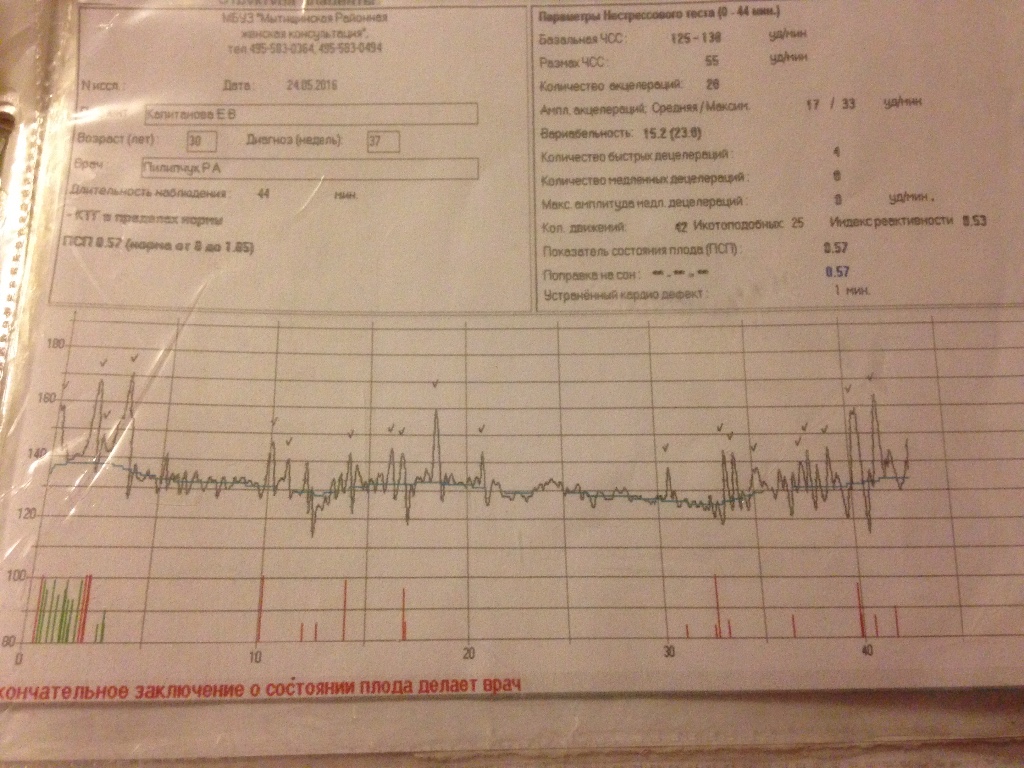 Изобретение КТГ позволило в 2,5 раза уменьшить количество внутриутробных нарушений развития и смерти плода.
Изобретение КТГ позволило в 2,5 раза уменьшить количество внутриутробных нарушений развития и смерти плода.
Результат КТГ при беременности — две кривых, верхняя является кардиограммой плода, нижняя — токограммой, она показывает активность матки. Как правило, к двум графикам прилагаются рассчитанные показатели, которые помогут врачу в расшифровке КТГ:
- Базальная ЧСС — средний показатель пульса плода за все время измерения.
- Осцилляции — это отклонения от ЧСС, на кардиограмме они выглядят как большие и маленькие зубцы. В расшифровке к КТГ отражают 2 показателя: частоту и амплитуду осцилляций.
- Вариабельность — оценка разницы между самым высоким и самым низким пиком кривой за 1 минуту.
- Акцелерации — временные ускорения пульса более чем на 15 уд/мин. Учитываются акцелерации, длящиеся более 15 сек.
- Децелерации — обратный показатель к акцелерации, представляет собой замедление ЧСС.
- ДВВ (LTV) и КВВ (STV) могут быть определены только автоматизированными кардиомониторами. Это так называемая кратковременная и долговременная вариабельность. Показатель является расчетным, то есть на кардиограмме его увидеть нельзя.
- Сокращения матки, шевеления плода — показатели активности ребенка и матки во время проведения КТГ, в норме после них происходит акцелерация.
- Потеря сигнала – прерывания кривой из-за резких движений плода.
На каком сроке делают обследование
При помощи кардиомонитора сердцебиение плода можно обнаружить еще на 10 неделе. Однако прогностической ценности такое определение не имеет, так как сердечные сокращения у ребенка начинают зависеть от степени его активности только после 28 недели. Тогда же становится информативной и КТГ.
Точность исследования зависит от того, на каком сроке делают КТГ. В 28 недель не всегда удается правильно интерпретировать полученные данные, поэтому точность снижена. Стабильную, качественную запись сердечных сокращений можно сделать только после 32 недели.
На сайтах коммерческих клиник все чаще появляется информация об аппаратах, которые позволяют проводить КТГ с 24 недели беременности. Кардиомониторы в поликлиниках на такое обычно не способны, поэтому у мам регулярно возникает вопрос, с какой недели делают процедуру и не стоит ли платно пройти ее на новейшем оборудовании. По отзывам врачей, в таком исследовании нет необходимости, так как на 24 неделе рост и снижение частоты пульса у малыша сильно зависит от состояния матери. Циклы активности и покоя отсутствуют, поэтому точно определить, где норма, а где нарушение, невозможно. Если есть подозрение, что плод испытывает гипоксию, беременной рекомендуют доплерометрию и УЗИ.
Сколько раз делают КТГ: планово исследование назначают 2 раза за третий триместр: на 32 неделе и к 38 неделе. Частота может быть увеличена при осложненной беременности.
Дополнительные показания к КТГ при беременности:
- воспалительные процессы в мочеполовой системе;
- хронические болезни у беременной: диабет, гипертония;
- резус-конфликтная беременность;
- маловодие;
- выявленные пороки развития или их высокий риск;
- низкая активность ребенка;
- резкое уменьшение активности после 32 недели;
- угроза невынашивания;
- возможная гипоксия из-за раннего старения плаценты;
- узкий таз у матери, крупный плод;
- возраст матери больше 35 лет.
Переношенная беременность требует проведения КТГ раз в 5 дней. Если выявляют признаки ухудшения состояния плода, проводят плановые роды. Если применяется стимуляция родовой деятельности или высок риск осложнений в родах, желательно проводить КТГ каждый час или непрерывно. При неосложненных родах рекомендуют делать КТГ каждые 3 часа, начиная с появления схваток.
Контроль сердца плода позволяет определить, как он переносит нагрузку в родах, своевременно выявить ухудшение состояния и принять меры для ускорения родоразрешения. Если при родах начинается гипоксия, пульс ребенка меняется волнообразно: растет выше 160, затем падает ниже 110. В норме этот показатель колеблется в границах 110-160.
В норме этот показатель колеблется в границах 110-160.
Как подготовиться к кардиограмме
Как-то особенно готовиться к КТГ не нужно. Достаточно хорошо выспаться, перекусить, но не плотно наесться, посетить туалет непосредственно перед исследованием. С собой можно взять книгу или журнал. Телефон придется выключить, так как он может повлиять на точность результатов.
Сколько длится по времени исследование, зависит от активности плода. После 32 недели за часом активного состояния ребенка следует примерно полчаса спокойного. Для КТГ большее значение имеет период активности, исследование проводится до тех пор, пока не будут зафиксированы нужные данные. В среднем КТГ при беременности занимает от получаса до часа.
Чтобы разбудить малыша и ускорить исследование, перед КТГ рекомендуют походить, покачаться из стороны в сторону. Иногда помогает какая-нибудь сладость.
Как делают КТГ беременным
Для проведения КТГ плода используют специальные приборы – кардиомониторы, или фетальные мониторы. Каждый такой прибор оснащен двумя датчиками:
- Первый датчик устанавливается на кожу передней живота матери, в место, находящееся напротив сердца малыша. Этот датчик посылает ультразвук к плоду, ловит его отражение и из полученных данных вычленяет ритм сердечной мышцы ребенка. Ультразвук при беременности полностью безвреден, поэтому исследование КТГ разрешено всем. Зафиксированный сердечный ритм может быть распечатан на бумаге или сохранен в память прибора для дальнейшей обработки.
- Второй датчик является тензометрическим, то есть улавливающим напряжение. Этот датчик показывает даже малейшие сокращения матки. Его накладывают на живот справа.
Для лучшего прилегания кожу под датчиками обрабатывают гелем, аналогичным тому, который применяют при УЗИ. Датчики к животу крепят широкими ремнями. Желательно, чтобы женщина лежала на левом боку. Положения сидя или лежа на спине могут исказить результаты из-за сдавления вен маткой.
Некоторые кардиомониторы оснащены пультом, который выдают женщине.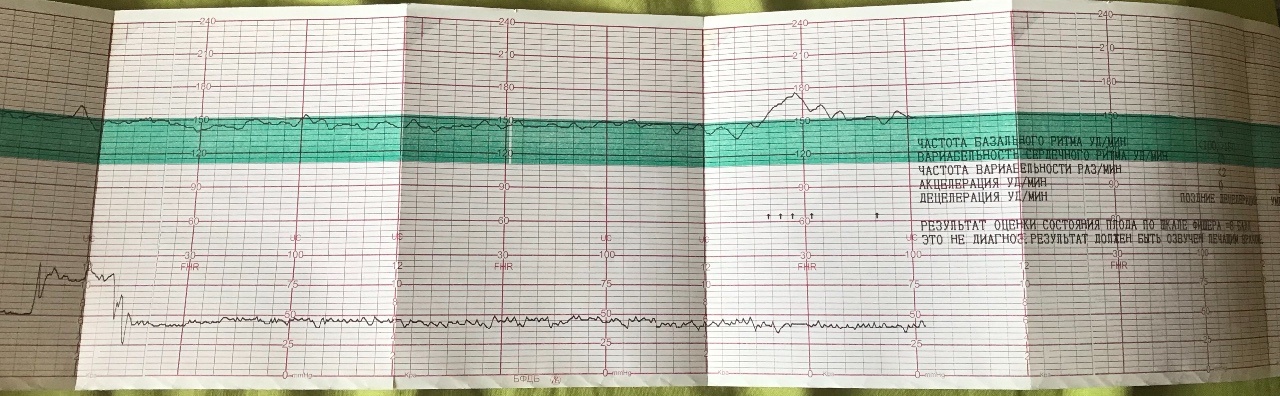 Она следит за шевелениями плода и фиксирует их, нажимая на кнопку пульта. Если в аппарате есть динамик, мама слышит сердцебиение своего малыша, которое будет то ускоряться, то замедляться. Громкие звуки, напоминающие помехи сигнала, — это шевеления ребенка. Если сигнал временно пропал, значит, малыш резко дернулся или отодвинулся от датчика. На экране в реальном времени аппарат показывает частоту сокращений сердца плода и процент активности матки.
Она следит за шевелениями плода и фиксирует их, нажимая на кнопку пульта. Если в аппарате есть динамик, мама слышит сердцебиение своего малыша, которое будет то ускоряться, то замедляться. Громкие звуки, напоминающие помехи сигнала, — это шевеления ребенка. Если сигнал временно пропал, значит, малыш резко дернулся или отодвинулся от датчика. На экране в реальном времени аппарат показывает частоту сокращений сердца плода и процент активности матки.
Датчики у кардиомониторов могут быть наружными и внутренними. При беременности возможна только наружная КТГ, ее же чаще применяют и во время родов. Внутренняя КТГ используется редко и только после разрыва плодного пузыря, так как один из электродов должен крепиться к коже плода.
Расшифровка КТГ при беременности
Расшифровка показателей КТГ:
| Данные | Норма |
| Базальная ЧСС | 110-160 |
| Осцилляции | 3-6 циклов за минуту |
| Вариабельность | 10-25 |
| Акцелерации | не менее 3 раз за полчаса |
| Децелерации | отсутствуют или появляются редко, выражены слабо |
| ДВВ (LTV) | > 32 |
| КВВ (STV) | 5-10 |
| Сокращения матки | до 30 сек. |
| Шевеления плода | более 5 за полчаса |
| Потеря сигнала | |
| Показатель состояния плода (ПСП) | ≤ 1 |
| Оценка по FIGO | нормальная |
| Оценка Ficher | 8-10 |
| Оценка Krebs | 9-12 |
Отклонение от нормы
Расшифровка результатов КТГ – дело наблюдающего беременность врача. Будущая мама может только проверить, насколько они отличаются от нормы. Нарушения, которые указаны в кардиотокографии, свидетельствуют только об изменении сердечной деятельности малыша в момент проведения КТГ, а не о каких-то патологиях или гипоксии. КТГ не дает полной информации о состоянии мамы и ребенка. Достоверная расшифровка отклонений КТГ при беременности невозможна без данных других исследований, результатов анализов, анамнеза. Судя по отзывам, два одинаковых КТГ для разных плодов могут свидетельствовать и о норме, и о наличии нарушений.
КТГ не дает полной информации о состоянии мамы и ребенка. Достоверная расшифровка отклонений КТГ при беременности невозможна без данных других исследований, результатов анализов, анамнеза. Судя по отзывам, два одинаковых КТГ для разных плодов могут свидетельствовать и о норме, и о наличии нарушений.
В результатах КТГ наиболее информативными показателями для будущей мамы являются оценки состояния плода по различным шкалам:
| Состояние плода | Оценка по Фишеру | Оценка по Кребсу | Оценка по ФИГО | ПСП |
| Сердечная деятельность малыша близка к норме, риск нарушений низок, развитие хорошее. | 8-10 | 9-12 | нормальная | 0-1 |
| Требуется консультация специалиста, точная интерпретация возможна только с учетом других исследований. | 5-7 | 0-8 | подозрительная | 1,1-2,0 |
| Требуется госпитализация, здоровье ребенка находится под угрозой. | 0-4 | патологическая | >2,1 |
Стоит помнить о том, что разовое КТГ может оказаться недостоверным. Если результаты исследования получились плохими, его в обязательном порядке переделывают на следующий день.
Что такое КТГ при беременности. Это современная диагностическая методика, которая позволяет оценить силу сокращения матки, ее общий тонус, сердцебиение ребенка. Называется метод кардиотокография. Он помогает своевременно обнаружить проблемы в развитии плода и начать их своевременное устранение.
Вконтакте
Когда назначается
На каком сроке делают . Врачи, у которых женщина в положении находится на учете, назначают прохождение кардиотокографии начиная с 30 недели беременности. Однако если не наблюдается никаких жалоб и проблем с развитием плода, проходить диагностику понадобится только после 32 недели. В случае проблем с состоянием плода процедура назначается раньше 30 недели, так как требуется оценить сердечный ритм малыша и его двигательную активность.
Когда делают КТГ при беременности. Обычно женщинам в положении назначается такой метод диагностики несколько раз в течение всего срока вынашивания плода.
В случае нормального развития ребенка, проходить анализ необходимо 2 раза (оба из них проводятся в 3 триместре).
В случае выявления проблем со здоровьем врач может назначить пациентке ряд обследований, чтобы подтвердить или опровергнуть нарушения в развитии крохи.
Но, как известно, не только при очередном посещении гинеколога проводится данная диагностика. Когда делают . Процедура проводится во время родовой деятельности, чтобы оценить состояние малыша и силу схваток.
По полученным показателям удается решить, как будут проходить роды. Если ребенок слаб, а схватки не сильные, то самостоятельно появиться на свет малышу будет сложно. В таком случае беременной проводят кесарево сечение.
Что показывает КТГ при беременности. Кроме того, данный диагностический способ помогает следить за малышами, у которых УЗИ выявило обвитие шеи пуповиной. Подготовка к КТГ обычно не проводится, от женщины при ее проведении требуется только присутствие. После получения результатов проводится расшифровка КТГ.
Диагностика и расшифровка результатов
Сначала проводится подготовку к КТГ. Для этого врач попросит беременную лечь на кушетку, а затем расслабиться. Важно, чтобы женщина лежала удобно, так как двигаться во время анализа ей будет нельзя.
После этого к животу пациентки прикрепят 2 датчика:
- первый именуется ультразвуковым – именно он будет высчитывать сердцебиение крохи;
- второй датчик давления (он называется тензодатчик) – при его помощи получится сосчитать сокращения матки.
Когда и как делают КТГ при беременности. Так как для проведения анализа требуется активность малыша, ранее 30 недели его обычно не делают .
Исключение составляют лишь те пациентки, у которых на осмотре был плохо слышен стук сердечка малыша. Обычно процедура проводится на протяжении 30-60 минут.
Что показывает аппарат. Во время высчитывания сердцебиения ребенка и подсчета маточных сокращений все данные фиксируются на специальной бумажной ленте в виде компьютерной схемы, которую специалисту нетрудно расшифровать.
КТГ при беременности норма и расшифровка. Как расшифровываются результаты КТГ младенца. Что медики считают патологией, а что нормой.
Показатель биения сердца
Количество сокращений сердечной мышцы плода рассчитываются следующим образом: высчитывается каждая секунда сердцебиений, после чего отнимаются явные сильные показатели ритма и слабые. После этого доктор высчитывает среднее за 10 минут.
Норма биения сердечной мышцы, независимо от срока, должна равняться 119-160 ударам за одну минуту, в случае сна малыша, и 130-190 ударов, если ребенок двигается и постоянно шевелится.
Амплитуда и частота
Также проводится расшифровка частоты и амплитуды сердцебиения малыша. Амплитуда выявляется в виде резкого отклонения показателя биения сердца, что сразу будет видно на графике изменением направления линии. Частота, выявляемая при анализе, представляет собой разбросанное количество осцилляций, которые определяются за 60 секунд .
Исходя из частоты сокращения сердца выделяют следующие характеристики ритма: сальтаторный, слегка ундулирующий, монотонный и ундулирующий. Нормой при проведении процедуры в таком случае является сальтаторный или ундулирующий ритм, который равен 9-25 ударам. Если результаты выше или ниже среднего показателя, у плода развивается гипоксия.
Акцелерации
Данный показатель определяет учащенное биение сердца крохи. На ленте он показан в виде зубцов, которые стремятся наверх.
Они выявляются сразу после начала схватки. Их на графике кардиотокографии должно быть много – от 2 в период 10 минут. Это позволяет выявить готовность матки к скорому родоразрешению.
Децелерации
Это своеобразные зубчики на ленте с результатами анализов, которые направлены строго вниз.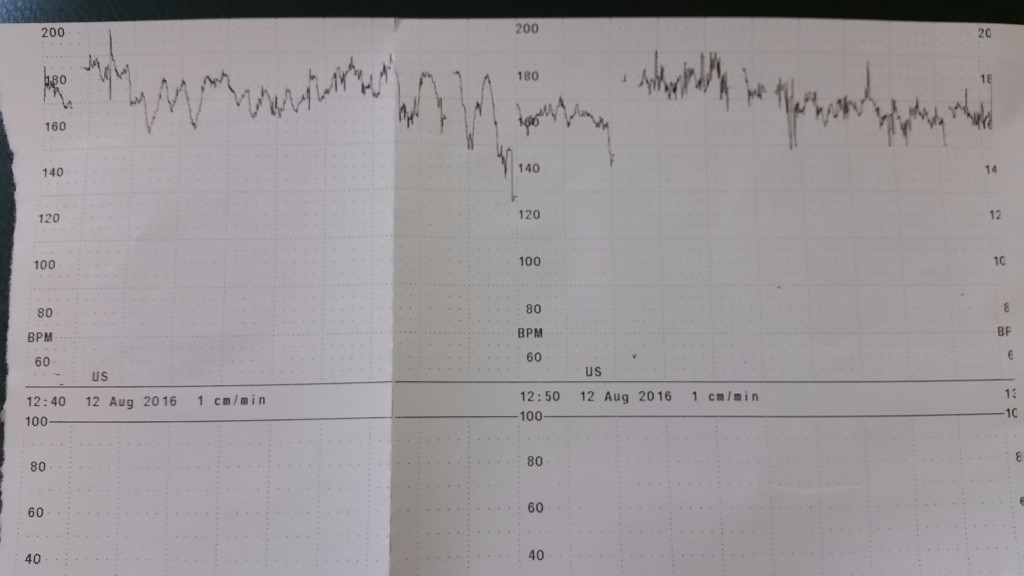 Децелерации бывают нескольких видов: ранние, поздние и вариабельные.
Децелерации бывают нескольких видов: ранние, поздние и вариабельные.
Ранние появляются сразу после обнаружения датчиком схватки. Обычно такие децелерации имеют медленное начало и завершение.
В нормальном состоянии женщины и малыша таких зубцов должны быть мало, а также они не должны скапливаться в одном месте. Если это произойдет, значит, у женщины наблюдается сильное давление на пуповину.
Поздний вид децелераций характеризует количество максимальных напряжений детородного органа, что вызывает замедленный ритм сердца. На графике этот показатель слегка запаздывает, поэтому линия появляется позже. Если результат анализа хороший , то децелераций в нем быть не должно, поскольку они характеризуют нарушение
Вариабельные децелерации обычно направлены вниз – если они присутствуют на графике, это означает сдавливание пуповины или недостаточное количество вод, которые окружают ребенка.
Многим женщинам после проведения анализа интересен ответ на вопрос – КТГ 9 баллов, что это значит. При расшифровке результата важно знать, сколько сокращений детородного органа произошло во время анализа. Поскольку матка является большой мышцей, она иногда сокращается перед предстоящими родами.
После 30 недель на графике удается рассмотреть некоторое количество сокращений. Нормой является «разминка» органа, длительность которой менее 30 секунд, а количество сокращений составляет не более 15% от общего времени проведения процедуры.
Понятие нормы
Для начала стоит заметить, что полученный результат не может поставить точный диагноз женщине. Его показатель является лишь дополнением информации о состоянии плода и матери в определенное время. Если у малыша были выявлены отклонения, для вынесения достоверного заключения анализ придется провести несколько раз.
Результат кардиотокографии сразу появляется на ленте в виде характерных кривых. Опытный врач запросто сможет определить, есть ли отклонения в развитии у плода, и каково нынешнее состояние женщины.
КТГ 8 баллов что это значит.
Результаты анализа в норме должны быть такие:
- показатель сердцебиения плода — в пределах 5-25 ударов в одну минуту;
- децелерации отсутствуют, либо короткие и с минимальной глубиной;
- активность матки в пределах 15% от всего времени прохождения анализа, периодичность схваток не более 30 секунд.
Сама расшифровка проводится по специальной шкале, где присутствует 10-бальная система.
Результаты кардиотокографии следующие:
- КТГ 9 баллов – 12 баллов говорит о нормальном состоянии малыша;
- от 6 до 8 баллов указывает на наличие , однако для установки точного диагноза понадобится повторного проведение кардиотокографии;
- менее 5 баллов гласит о срочном родоразрешении, поскольку у плода гипоксия в тяжелой степени (в таком случае врачи либо вызывают стимуляцию родов, либо проводят кесарево сечения в экстренном случае).
КТГ 9 баллов говорит о нормальном развитии ребенка и об отсутствии у него проблем с развитием. Если при осмотре женщины не было выявлено никаких проблем, волноваться о состоянии малыша не стоит.
Опасность анализа
Кардиотокография является полностью безопасной процедурой, которая не наделена противопоказаниями и отрицательными действиями на организм . Поэтому будущая мама не должна волноваться за свое здоровье и состояние малыша, так как процедура не способна нанести вреда.
Обратите внимание! Если здоровье беременной и плода неудовлетворительное, анализ можно проводить хоть каждый день и несколько часов подряд.
Так как кардиотокография довольно точная вещь, врачи смогут вовремя заметить проблемы со здоровьем ребенка, а также выявить угрозу для развития плода, если таковые имеются.
Своевременная диагностика позволит принять соответствующие меры для лечения и восстановления здоровья, благодаря которым женщине удастся доходить до даты родов, а также родить здорового малыша.
Если КТГ 9 баллов и выше, анализ проводится по плану. Если же у беременной первая кардиотокография показала плохие результаты, через 1-2 недели ей понадобится повторное прохождение процедуры.
Расшифровка проводится вместе с полученными анализами пациентки, а также учетом ее здоровья и результата УЗИ. Только так получится точно определить состояние беременной и плода, а также выявить проблемы с его развитием.
Полезное видео: как делается КТГ
Вконтакте
Беременность – самый счастливый период в жизни женщин. В это время будущие мамы должны с повышенным вниманием следить за образом жизни и состоянием здоровья, так как они отвечают и за здоровье малыша. Для контроля развития плода применяют различные методы лабораторной и функциональной диагностики. Благодаря комплексному обследованию организма врач получает полноценную картину состояния здоровья. Информативным методом диагностики является кардиотокография или КТГ при беременности, но эффективность достигается только при правильной подготовке к процедуре.
Кардиотокография – это метод ультразвукового обследования, проводимый с целью оценки функционирования сердца плода и частоты его сокращений. КТГ не относится к обязательным процедурам, назначаемым во время беременности. Как правило, кардиотографию проводят при обнаружении отклонений по результатам анализов и УЗИ. КТГ плода дает возможность получить данные об активности и работе сердечной системы ребенка, а также о частоте сокращений матки. С помощью обследования можно обнаружить, либо исключить следующие патологические нарушения:
- избыточное или недостаточное накопление околоплодных вод;
- гипоксия (кислородное голодание) плода;
- преждевременное старение плаценты;
- аномалии (пороки) развития сердечно-сосудистой системы ребенка.
Наиболее оптимальным периодом для кардиотографии считают последний триместр беременности. До этого времени органы ребенка не полностью развиты и сформированы, соответственно не исключено, что результаты будут недостоверными. При наличии показаний, врач может направить пациентку на КТГ на более ранних сроках. Кардиотография не является обязательным способом обследования и при правильном течении беременности проводить ее нет необходимости. Если же имеются патологические нарушения, определяемые с помощью других методов диагностики, то КТГ назначают обязательно, вплоть до ежедневного контроля.
Правила подготовки к КТГ
Чтобы получить достоверные результаты кардиотографии, необходимо выполнять рекомендации доктора, так как от этого зависит точность обследования. При направлении на диагностику врач всегда рассказывает и дает рекомендации, как подготовиться к КТГ. Главным требованием при кардиотографии является активность плода. Подготовка к КТГ заключается в первую очередь в том, что ребенка нужно разбудить. Чтобы малыш проснулся, можно быстро пройти, пощекотать область живота, совершить несколько плавных прыжков на месте.
С утра перед диагностикой женщине требуется съесть легкий завтрак. Эффективно на активности плода скажется, если мама ела до обследования горький шоколад. Прежде чем пройти в кабинет, нужно сходить в туалет. Обследование длится долго, и естественные позывы к мочеиспусканию могут помешать находиться без движения. Также важен эмоциональный настрой женщины, поэтому перед обследованием нельзя бояться, думать о негативных событиях и проблемах. Во время диагностики пациентке запрещено разговаривать и двигаться.
Кардиотография длится минимум 30 минут, как правило, примерно 1 час. Поэтому чтобы не исказить результаты обследования и достоверно зафиксировать данные о функционировании сердца и сокращениях матки, нужно занять удобное положение. Если в процессе диагностики обнаружены отклонения, но женщина не предъявляет жалоб к состоянию здоровья, то требуется повторить КТГ. Контрольное обследование необходимо для того чтобы исключить фазу сна ребенка и воздействие внешних факторов. Всегда есть вероятность получения ошибочных результатов.
Норма и расшифровка результатов КТГ
Кардиотокография предполагает измерение и фиксацию одновременно нескольких показателей, позволяющих получить полноценную картину состояния плода. Если отклонения в развитии, обнаруженные при диагностике опасны для ребенка и женщины, то может быть принято решение о стимуляции родов, либо проведении кесарево сечения в экстренном порядке. Показатели КТГ в норме следующие:
- сократительная активность матки – продолжительность минимум 30 секунд и не более 15% количества сокращений сердца малыша;
- акцелерации – 2 и более за 10 минут;
- децелерации – редкие, неглубокие, одиночные и непродолжительные;
- базальный ритм – в активной фазе ниже 190 уд/мин, в покое 110-160 ударов за аналогичный период времени;
- вариабельность сердечного ритма – от 5 до 25 уд/мин.
Только лишь результатов КТГ не достаточно, чтобы поставить диагноз. Данные, полученные при кардиотокографии, служат вспомогательной информацией и для верификации патологических нарушений требуются дополнительные анализы и обследования. Результаты КТГ отражаются на ленте в виде линии, отображающей биение сердца ребенка, а для оценки состояния системы измеряют ее перепады и высоту.
Расшифровывают кардиотокографию по 10 бальной шкале, сопоставляя одновременно несколько показателей. Каждому из критериев присваивается от 0 до 2 баллов.
Если результат КТГ составляет 9 и более баллов, то это свидетельствует о правильности развития плода. Подозрение на незначительную гипоксию возникает, если при расшифровке получено 6-8 баллов и в этом случае требуется повторная диагностика. Оценка ниже 5 характерна для серьезных отклонений (гипоксия, аритмия) и необходимо дополнительное обследование. При подтверждении подозрений возможно проведение экстренных родов.
Кардиотокография является абсолютно безопасной процедурой как для плода, так и для будущей мамы . Если назначена диагностика, то можно не переживать о вредном воздействии и негативных последствиях, даже если необходимо неоднократное обследование. Главное, что требуется от будущей мамы – это соблюдать рекомендации врача перед процедурой. Правила подготовки к КТГ при беременности просты и главным образом заключаются в том, чтобы разбудить малыша перед обследованием. Если по результатам диагностики обнаружены отклонения от нормы, не надо паниковать. Для подтверждения диагноза требуется повторное обследование, а также проведение дополнительных методов диагностики.
КТГ (Кардиотокография) — процедура в медицинском центре «Мать и Дитя»
Кардиотокография – метод регистрации синхронных сокращений мышц матки и сердца плода, который проводят ультразвуковым сканером по методу Допплера. КТГ при беременности позволяет оценить зависимость частоты сердечных сокращений зародыша от внутренних и внешних факторов, и на основании полученных результатов сделать прогноз исхода беременности и развития ребенка.
Краткое описание КТГПроводят процедуру КТГ после 32 недели гестации, так как только на этом сроке развития плода устанавливается взаимосвязь между частотой сердечных сокращений плода и функциональными характеристиками сердца.
Будущая мама располагается в положении «лежа» на боку или полусидя, чтобы живот не препятствовал току крови по большой полой вене. На живот беременной, в проекции сердца плода, прикрепляются специальные датчики КТГ – датчик сердцебиений плода, через который сигнал не только поступает на специальный самописец, но и слышен окружающим, и тензодатчик, который регистрирует силу сокращения матки.
Если плод поворачивается, то датчики смещают, контролируя звучание сердцебиения. Если КТГ делают при многоплодной беременности, то количество датчиков соответствует количеству плодов х 2.
Длится кардиотокография от 40 до 90 мин. Такая продолжительность данной процедуры обусловлена активностью ребенка – перерывами на сон и периодами бодрствования.
Если во время проведения КТГ плода ребенок уснул, то аппарат ставят на паузу или мягко стимулируют ребенка, чтобы он проснулся – поглаживают живот, разговаривают с ним или предлагают беременной сладкое. КТГ, «снятая» в период сна плода, отличается от нормальной, так как отсутствуют активные движения ребенка.
Анализ КТГ проводится опытным врачом, учитывающим множество факторов. Однако большей объективностью обладает автоматизированный КТГ анализ, который делает специальная программа, установленная на прибор.
Кому необходима КТГКТГ плода рекомендована, как скрининговая программа при беременности, а также проводится по показаниям в случае:
- токсикоза второй половины беременности;
- системных и аутоиммунных заболеваний у матери;
- отклонения объема амниотической жидкости в ту или иную сторону от нормальных показателей;
- резус-конфликта;
- пролонгированной беременности;
- неблагоприятного разрешения предыдущей беременности;
- плохого результата допплерометрии плода;
- изменения характера движений плода в течение суток.
Кардиотокография плода позволяет вовремя провести медикаментозную коррекцию состояния матери и спасти ребенка. КТГ могут проводить даже во время родоразрешения, особенно, если предыдущие результаты были неудовлетворительными. Такой мониторинг состояния плода позволяет акушеру принять быстрое и обоснованное решение о применении того или иного вида родовспоможения.
Специальной подготовки к данному диагностическому обследованию не требуется. Женщине рекомендуют выспаться и успокоиться перед исследованием, чтобы своим состоянием не влиять на плод. Также нужно поесть и сходить в туалет, ведь процедура КТГ довольно длительная. Непосредственно перед обследованием можно съесть шоколадку, чтобы ребенок вел себя активнее.
Интерпретация полученных значенийПри автоматической расшифровке машина анализирует показатель состояния плода (ПСП), который рассчитывается на основании данных, полученных при КТГ плода. В следующей таблице приведены референсные значения ПСП и варианты расшифровки результата:
| ПСП значение | Баллы | Состояние плода | Рекомендации |
| 0,7-1,0 | 8-10 | нормальное | повторение КТГ через 1-1,5 нед. |
| 1,01-2,0 | 6-7 | начальные нарушения | лечение и повторная КТГ через 1 нед. |
| 2,01-3,0 | 5 | тяжелое | срочная госпитализация |
| ˃ 3,0 | ˂ 5 | критическое | немедленная госпитализация и родоразрешение |
Если оценку проводит не программа, то врач анализирует кривую кардиотокограммы на бумажной ленте по нескольким показателям, присваивая каждому определенное количество баллов. Затем баллы суммируются и сравниваются с референсными значениями.
Такой метод оценки требует большого практического опыта и профессионализма от врача, а также не исключает влияния человеческого фактора на полученный результат.
Сколько стоит услугаКТГ проводят в 32 клиниках Киева. Стоимость процедуры незначительно колеблется в пределах от 250 грн. до 300 грн.
ОтзывыОтзывы от пациенток, прошедших данную процедуру, звучат, в основном, положительные. Пациентки отмечают информативность анализа и быстрое получение расшифровки КТГ на руки. Некоторые сетования вызывает продолжительность процедуры. Пациентки отмечают, что во время беременности сложно сохранять статическую позу более часа. Но точность диагностики сводит на нет эти маленькие неудобства.
УЗИ на втором триместре беременности
УЗИ на втором триместре – обязательное исследование при беременности. К этому времени у плода уже сформированы все внутренние органы и системы. Основная цель исследования – исключить неизлечимые врожденные пороки развития. В отличие от УЗИ 1 триместра врач уже может рассмотреть пол ребенка и пересчитать его пальцы.
Также специалист оценивает:
- Толщину, плотность, строение и локализацию плаценты – от параметров околоплодного мешка зависит дыхание, питание, защищенность и метаболизм плода, а также риск отслоения детского места. При слишком быстром утолщении плаценты возможно замедленное развитие и кислородное голодание ребенка в утробе, а также преждевременные роды.
- Количество и качество околоплодной жидкости – эти параметры влияют на обмен веществ и терморегуляцию плода. Маловодие может негативно сказаться на состоянии костей и нервной системы ребенка.
- Состояние пуповины – от нее зависит снабжение плода кровью и кислородом. При аномальном креплении возможны осложнения в процессе родов (в этих случаях предварительно планируют кесарево сечение).
- Нет ли обвития – это может критически замедлить частоту сердечных сокращений и вызвать непоправимые осложнения при родах. Состояние требует повышенного внимания со стороны врача.
- Положение плода – влияет на тактику подготовки к родам и родовспоможение.
- Размер и массу плода – нормально ли он развивается, не требуется ли коррекция образа жизни и рациона мамы.
- Состояние шейки матки и тонус ее стенок – нет ли риска выкидыша.
На УЗИ 2 триместра врач может увидеть признаки патологий плода:
- синдрома Дауна – внешние аномалии строения лица, головы, туловища, конечностей, недоразвитие половых органов, сниженный мышечный тонус, множественные пороки развития сердца и ЖКТ;
- синдрома Эдвардса – аномалии мозговой и лицевой поверхностей черепа;
- синдрома Патау – множественные аномалии мозга, лицевых структур и конечностей с высоким риском смерти на первом году жизни;
- синдрома Тернера – множественные аномалии аорты, почек, зрения, слуха, органов репродукции, внешности и психики;
- триплодии – множественные аномалии мозга, эмбриональный рак и умственная отсталость;
- патологий невральной трубки – врожденные уродства, инвалидность и ранняя смерть.
В ходе процедуры еще нельзя выявить врожденные пороки сердца и некоторые другие аномалии, проявляющиеся на более поздних сроках. Кроме этого, положение плода до родов еще может поменяться. Эти параметры корректно оценивают во время 3-го УЗИ.
УЗИ 2 триместра проводят в рамках планового скрининга на ~20-24 неделе беременности. Для исследования используют абдоминальный датчик, который перемещают по коже живота.
Как подготовиться?
За день до ультразвукового исследования исключите из меню продукты, стимулирующие газообразование в кишечнике, – бобовые, газировку, дрожжевую выпечку, капусту, черный хлеб, и т. д. Кроме этого, врач может назначить препараты от метеоризма.
Как правило, плод уже достаточно хорошо визуализируется, поэтому в отличие от УЗИ первого триместра наполнять мочевой пузырь жидкостью не нужно, если это не назначит врач. Перед процедурой нужно опорожнить кишечник.
УЗИ не несет никаких рисков для матери и ребенка – доказательства этого подтверждены Всемирной Организацией Здравоохранения ВОЗ, Европейским Комитетом по Безопасности Медицинского Ультразвука ECMUS, Американским Институтом Ультразвука в Медицине AIUM и многими другими экспертными организациями. За 50 лет использования ультразвука в акушерстве и гинекологии в мире не зарегистрировано ни одного случая осложнения.
Кроме этого, процедура:
- информативная – дает врачу необходимые данные для корректного ведения беременности с учетом индивидуальных особенностей женщины и плода;
- точная – позволяет безошибочно определять норму и патологию;
- безболезненная – проводится без медикаментозного обезболивания;
- не несет риска инфицирования – проводится без нарушения целостности кожи и слизистых;
- не требует сложной подготовки;
- длительность сеанса ~20 минут;
- результаты готовы уже через ~10 минут и могут использоваться для врачебных назначений;
- доступна по цене широкому кругу пациентов.
Отклонения от нормы, выявленные в ходе скринингового УЗИ 2 триместра не означают, что ребенок обязательно болен – они указывают на риск того, что он может родиться с патологией. Вероятность этого считается высокой при показателе 1 к 100: то есть только у 1 женщины из 100 с такими результатами родится ребенок с аномалиями.
В подобных случаях беременную направляют на консультацию к генетику, назначают дополнительные лабораторные и инструментальные исследования. По результатам такого обследования курирующий акушер-гинеколог определяет дальнейшую тактику ведения беременности – наиболее подходящую для конкретных матери и ребенка.
Сделать УЗИ 2 триместра беременности в СПб в любой день и время можно в одной из 4 клиник нашего холдинга, удобно расположенных возле станций метро.
Наши клиники в Санкт-Петербурге
Допплерометрия плода. УЗИ допплер.
Что такое УЗИ допплер? В каких случаях назначают допплерометрию плода? Почему важно выполнять процедуру допплерометрии при беременности? На каком сроке беременности лучше проводить допплер? Как проходит обследование? Какие виды допплерографии проводят врачи УЗИ?
Что такое допплер?
Сегодня ультразвуковая диагностика плода по праву считается самым информативным обследованием при беременности. Благодаря УЗИ стало возможным наблюдать за ростом и развитием малыша в утробе матери, на ранних стадиях выявлять пороки и аномалии, предотвращать риски выкидышей, а также опасных осложнений, чреватых угрозой здоровью плода и будущей матери. Кроме стандартных трех УЗИ при беременности акушеры-гинекологи назначают дополнительные ультразвуковые обследования плода. Одним из них является допплерометрия.
Допплерометрия плода является УЗ исследованием, позволяющим провести диагностику кровотока в кровеносной системе, соединяющей будущего малыша, плаценту, пуповину и организм беременной женщины. По результатам допплерометрии врач оценивает состояние кровотока плода по сосудам и артериям, может выявить отклонения в их развитии, дефицит снабжения кислородом и так далее. Обследование также имеет особое значение для диагностики фетоплацентарного недостаточности при задержке развития плода, гестозе, нарушениях функций плаценты и других патологиях беременности.
Когда нужно пройти допплер?
Как правило, допплерометрия проводится только после того, как плацента полностью сформируется, то есть после 18 недели беременности. Согласно приложению № 5 к приказу Минздрава России от 28.12.2000 г. № 457 допплерографию маточно-фетоплацентарного кровотока проводят на сроке 20-24 недели беременности. Более поздний приказ регламентирует проведение УЗДГ при сроке беременности 18-22 недели, 27-32 недели и 35-37 недель. В указанные периоды показания кровотока, которые снимает допплер, становятся достоверными.
Показания к проведению допплерометрии
Акушер-гинеколог назначает допплерографию в тех случаях любых отклонений от нормально протекающей беременности. Например, когда того требует состояние здоровья беременной женщины или, если по результатам предыдущих исследований были выявлены какие-либо отклонения от стандартных показателей нормы развития плода:
- Женщина старше 35 лет;
- Многоплодная беременность;
- Беременность осложнена хроническими заболеваниями будущей матери;
- Предыдущие беременности были замершими, оканчивались выкидышем;
- Подозрение на порок развития плода;
- Резус-конфликт у матери и плода;
- Плод отстает в развитии;
- Обвитие пуповины вокруг шеи плода, выявленное на УЗИ;
- Неудовлетворительные результаты КТГ;
- Маловодие или многоводие и другие.
Кроме того, в приказе Минздрава России указано, что УЗДГ может проводиться при необходимости, без объяснения «точных характеристик необходимости».
Как проводится допплерометрия при беременности?
В целом как процесс данное исследование для беременной женщины практически ничем не отличается от обычного УЗИ, действия врача и ощущения – одни и те же. Процедура проводится с помощью специального датчика УЗИ аппарата, который оснащен соответствующим программным обеспечением.
Беременная ложиться на кушетку на спину, и врач наносит ей на живот небольшое количество специального геля для улучшения соприкосновения датчика с кожей. После чего проводится осмотр необходимых анатомических структур плода.
Допплерография не требует какой-то особой подготовки и может быть выполнено в любое время.
Какие виды допплера существуют?
Современная процедура допплерометрии может быть выполнена в двух режимах: дуплексном и триплексом (с цветным изображением). Сегодня врачи УЗИ отдают предпочтение триплексному виду диагностики, поскольку, благодаря цвету, он позволяет фиксировать движение кровяных телец и определять их количество. Именно на основании результатов этого метода специалист может делать вывод о достаточном снабжении крови плода кислородом, а значит о состоянии будущего малыша в целом.
Почему важно пройти допплер?
Каждая беременной женщине важно понимать, что допплерометрия плода обязательная процедура, которую необходимо выполнять на протяжении всего периода вынашивания. Своевременная диагностика кровотока, оценка состояния сосудов и артерий может оказывать значительное влияние на развитие плода и здоровье будущей матери.
Стоит отметить, что выполнять допплерографию при беременности, а также интерпретацию результатов обследования лучше доверить опытному врачу. Кроме того, выбирая клинику, следует обратить внимание на ее техническое оснащение, поскольку только оборудование экспертного уровня в совокупности с высокой квалификацией специалиста УЗИ сможет обеспечить достоверность результатов процедуры.
Допплер помогает выявить и предотвратить развитие большого количества рисков для здоровья плода и будущей матери. Грамотная терапия, назначенная лечащим врачом, предупредит угрозу вовремя и обеспечить уверенность в том, что роды пройдут нормально, и ребенок родится здоровым.
В Клинике плода и мамы доктора Чубкина допплерометрию при беременности проводят на GE Voluson E8 Expert, который сегодня считается одним из лучших цифровых ультразвуковых аппаратов. Процедуру проводит профессионал Иван Викторович Чубкин – врач, имеющий солидный практический опыт, специализирующийся именно на ультразвуковой дородовой диагностике.
УЗИ при беременности в Москве
УЗИ – обязательный метод исследования беременных (приказ №572н от 12 ноября 2012г.). Проводится планово в сроках 11–14, 18–21 и 30–34 недели беременности.
Скрининговое ультразвуковое исследование в первом триместре проводят для выявления хромосомных заболеваний.
У человека в каждой клетке (кроме половых) находится 23 пары хромосом. Иногда процесс формирования пар хромосом нарушается, и возникают так называемые трисомии, когда вместо пары хромосом оказывается три хромосомы. Самые распространенные трисомии – по 13, 18 и 21 парам хромосом. Соответственно, трисомия 13 – синдром Патау, трисомия 18 – синдром Эдвардса и трисомия 21 – синдром Дауна.
Исследование проводят в срок с 11 недель до 13 недель 6 дней беременности. Специальной подготовки не требуется, однако за 8–12 часов до УЗИ не стоит употреблять продукты, которые могут вызвать газообразование в кишечнике (соки, овощи, фрукты в сыром виде, молоко, черный хлеб, газированные напитки). УЗИ желательно проводить через 3–5 часов после приема пищи.
УЗИ чаще проводят трансвагинально (через влагалище), однако нередко этот способ комбинируют с трансабдоминальным (через живот). При кровяных выделениях из половых путей УЗИ необходимо проводить только в условиях стационара.
В процессе исследования измеряют следующие показатели: средний внутренний диаметр плодного яйца (СВДПЯ), копчико-теменной размер (КТР), который должен составлять 4,5–8,6 см. Если КТР менее 4,5 см или более 8,6 см, скрининговое исследование не может быть использовано для расчета вероятности трисомий.
При сроке беременности более 12 недель также измеряют бипариетальный размер (БПР– размер между наиболее отстоящими друг от друга точками теменных костей).
Длина бедренных костей (ДБ) и длина плечевых костей (ДП) определять срок беременности и выявлять трисомии.
Важную роль в диагностике хромосомных аномалий играет визуализация носовой кости.При этом ее размер принципиального значения не имеет. У детей, страдающих трисомиями, носовая кость обычно не визуализируется. Есть исключение из этого правила: в норме носовая кость не визуализируется у плодов негроидной расы.
Измеряюттолщину воротникового пространства (ТВП) – она не должна превышать 0,25 см, поэтому очень важно, чтобы аппарат при измерении выдавал размер до сотых долей сантиметра. В заключении ТВП должно быть обозначено, к примеру, не 0,2 см, а 0,13 см, 0,20 см или 0,24 см.
Измеряютлицевой угол (угол между лобной костью и верхней челюстью плода). У плодов с болезнью Дауна лицо более широкое и плоское, чем у обычных людей.
Оценивают наличие или отсутствие обратного кровотока в трикуспидальном клапане(клапане между правым предсердием и правым желудочком) и обратного кровотока в венозном протоке. Наличие обратного кровотока обычно встречается при болезни Дауна.
Оценивают размер глазниц, так как микрофтальмия (маленькие глазницы и маленькие глаза) – также один из маркеров трисомий.
Измеряютчастоту сердечных сокращений (ЧСС). Увеличение ЧСС (тахикардия) очень часто встречается при трисомии 13. Урежение ЧСС (брадикардия) может быть симптомом трисомий 18 и 21, но этот признак встречается редко
Оцениваютобщую анатомию плода, его двигательную активность. У детей с трисомиями двигательная активность снижена.
Комплексная оценка всех вышеперечисленных ультразвуковых показателей позволяет с высокой долей вероятности выяснить, имеется ли у будущего ребенка трисомия. Неотъемлемая часть скрининга на трисомии – так называемый двойной биохимический тест первого триместра беременности – анализ крови на свободный β-ХГЧ и PAPP-A, а также их количественная оценка. Затем производят расчет вероятности трисомии с учетом данных УЗИ и возраста беременной.
Помимо вышеперечисленных показателей, также измеряют длину шейки матки, оцениваютсостояние внутреннего маточного зева («выхода» из матки) и цервикального (шеечного) канала, состояние хориона и его расположение в матке. Это позволяет судить о возможной угрозе прерывания беременности.
В задачи данного комплексного исследования не входит окончательная установка диагноза трисомии. Оно направлено на выявление беременных с высоким риском развития трисомии у плода, которые нуждаются в дальнейшей уточняющей диагностике.
Многих беременных беспокоит, безопасно ли УЗИ для будущего ребенка, и не лучше ли без него обойтись. Надо сказать, что УЗИ в том режиме, в каком его применяют при исследовании беременных, не несет опасности. Ни одно исследование не доказало вреда УЗИ для плода. При этом именно УЗИ позволяет выявить на раннем этапе хромосомные заболевания, оценить, как развивается будущий ребенок, нет ли угрозы его жизни (например, обвития пуповиной или предлежания плаценты).
Тем не менее, не следует проводить УЗИ без медицинских показаний, также желательно воздержаться от записи УЗИ на видео (в этом случае интенсивность и продолжительность ультразвукового излучения заметно возрастает).
В заключение отметим, что точность и качество ультразвукового скрининга напрямую зависит от квалификации врача ультразвуковой диагностики и качества диагностического оборудования.
Вы можете сделать УЗИ при беременности по доступной цене в Москве в Инвитро. Обратите внимание, что стоимость выполнения исследований в региональных медицинских офисах отличается.
УЗИ вопросы и ответы
ИНФОРМАЦИЯ ДЛЯ БУДУЩИХ МАМ
Как и когда необходимо обследоваться (сделать УЗИ) ?
Беременные, состоящие на учете в женской консультации Горбольницы №3 приглашаются на первое ультразвуковое исследование в интервале от 12-14 нед в соответствие с датой и временем, указанными в талоне, выданном в женской консультации.
При себе необходимо иметь направление от врача женской консультации. Исследования проводятся бесплатно.
Сроки проведения первого ультразвукового исследования регламентированы приказом Министерства здравоохранения № 457.
При обращении пациентки в другие сроки беременности врач УЗД вправе отказать в исследовании в день обращения и перенести его на другое время.
Повторные ультразвуковые исследования, а также другие исследования плода проводятся только по рекомендации врачей УЗД в оптимальные для обследования сроки, которые Вы получаете вместе с ультразвуковым заключением.
При повторных посещениях также при себе необходимо иметь направление от врача женской консультации и предыдущее заключение УЗИ.
Беременные, не состоящие на учете по беременности в женской консультации Горбольницы №3 и пациентки, имеющие желание пройти повторное обследование в нашем отделении могут обследоваться в нашем отделении платно по записи кроме среды и пятницы, выходных и праздничных дней с 14-30 до 17-00. Запись по телефону 8-(3537)-25-33-69
—
Пожалуйста ознакомьтесь и будьте готовы подписать следующий документ:
ИНФОРМИРОВАННОЕ СОГЛАСИЕ ПРИ ПРОВЕДЕНИИ СКРИНИНГОВОГО УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ
—
Пренатальная диагностика. Вопросы и ответы.
Вопрос:
Что такое пренатальная диагностика?
Ответ:
Natos – роды, pre – приставка, обозначающая предшествование чему-либо. Таким образом, термин «пренатальная диагностика» означает дородовое обследование плода. Цель этого обследования – своевременное выявление врожденных и наследственных заболеваний плода (врожденных пороков развития, хромосомных и генных заболеваний), задержки внутриутробного развития плода, признаков внутриутробного страдания плода, то есть той патологии, которая в большинстве случаев приводит к неблагоприятным исходам беременностей или наносит вред здоровью будущего ребенка.
Вопрос:
Безопасен ли ультразвук при беременности?
Ответ: Ультразвуковое исследование – это основа дородовой диагностики различных заболеваний плода, наиболее информативный и доступный метод.
Многочисленными зарубежными исследованиями доказано, что ультразвуковое исследование в стандартном, так называемом, В-режиме безопасно для плода. Его можно проводить при беременности столько раз, сколько необходимо для получения важной информации. Вопрос состоит лишь в том, какие сроки являются наиболее информативными (смотри ниже).
Бесконечное количество ультразвуковых исследований, которые проводятся большинству беременных, в принципе безвредны, но часто не несут дополнительной информации о плоде, поэтому бессмысленны. Ведущие зарубежные и отечественные специалисты ультразвуковой пренатальной диагностики при проведении ультразвуковых исследований при беременности руководствуются принципом «так мало, как необходимо». Мы полностью поддерживаем этот принцип. Исследование ради исследования можно назвать аморальным, ибо все, что делается в пренатальной диагностике должно отвечать требованию «не навреди» и быть направлено на постановку своевременного и точного диагноза плоду.
Вопрос:
Как определяется срок беременности?
Ответ:
Срок беременности определяется подсчетом недель, прошедших от первого дня последней нормальной менструации при регулярном 28 – дневном менструальном цикле. Это связано с тем, что яйцеклетка в яичнике начинает развиваться именно с первого дня менструального цикла, а оплодотворение ее происходит приблизительно через две недели. Срок беременности рассчитывается именно от начала развития яйцеклетки, а не от дня зачатия.
Обычно беременность длится 40 недель (в норме от 38 до 42 недель) и предполагаемую дату родов определяют, отсчитав 40 недель от первого дня последних нормальных месячных.
Вопрос:
Какова продолжительность ультразвукового исследования?
Ответ:
Продолжительность УЗИ при беременности зависит от многих факторов и может быть от нескольких минут до часа. Обычно врач, проводящий исследование, старается сделать его как можно быстрее, чтобы время воздействия ультразвука на плод было минимальным, несмотря на то, что до настоящего момента не описаны случаи неблагоприятных последствий от обычного УЗИ. Время исследования увеличивается при затруднениях визуализации из-за неудобного положения плода, срока беременности, увеличенной толщины подкожно-жировой клетчатки у женщины,индивидуальных особенностей тканей, через которые проходит ультразвук, прибора, на котором проводится исследование. От всего этого зависит качество получаемого изображения. Именно из-за этого в протоколе ультразвукового исследования Вы можете обнаружить, что были осмотрены не все органы плода, которые необходимо было обследовать.
Вопрос:
В какие сроки беременности ультразвуковое исследование наиболее информативно?
Ответ:
Согласно рекомендациям Министерства здравоохранения РФ и данным международного опыта пренатальной диагностики, оптимальными сроками для ультразвукового обследования при беременности являются 12–14 нед, 22–24 нед и 32–34 нед (срок рассчитывается от первого дня последней менструации).
Первое исследование (12–14 нед) позволяет сформировать среди беременных группу риска, угрожаемую по рождению детей с пороками развития, хромосомными синдромами (например, с синдромом Дауна) и другими врожденными и наследственными заболеваниями.
Сроки проведения исследования связаны с особенностями развития плода, и возможностью выявить с помощью эхографии (ультразвука) определенные признаки, которые до 11–12 нед еще отсутствуют, а после 14 нед – исчезают. Наличие этих признаков не означает, что плод болен. В случае их обнаружения необходимо провести дополнительные исследования и осуществлять в дальнейшем тщательный ультразвуковой контроль за развитием плода.
Первое исследование в 12 — 14 недель позволяет максимально точно установить срок беременности; выявить многоплодную беременность; тяжелые пороки развития плода, не совместимые с жизнью; измерить так называемую «ширину воротникового пространства», величина которого позволяет установить с высокой долей вероятности степень риска наличия хромосомной патологии, врожденных пороков сердца, других наиболее грубых пороков развития.
Помните!
Изменение сроков первого обследования снижает его эффективность.
Первое ультразвуковое исследование не позволяет полностью оценить анатомию в связи с небольшими размерами плода и диагностировать большинство пороков развития. Оптимальным сроком для оценки анатомии плода является срок 22–24 нед.
Второе исследование (22–24 нед) необходимо для оценки анатомии плода и исключения врожденных пороков развития, доступных ультразвуковой диагностике. Интервал от 22 до 24 нед является оптимальным для визуализации структур плода. В более ранние и более поздние сроки беременности многие структуры плода видны плохо, что создает предпосылки к пропуску некоторых пороков развития. Ультразвуковые исследования в интервале 16– 19 нед, проведенные на аппаратуре среднего класса создают предпосылки к запоздалой диагностике многих пороков развития или даже к диагностическим ошибкам. Основная цель специалиста по эхографии заключается в тщательной оценке анатомии плода для диагностики наибольшего количества врожденных пороков развития, подлежащих дородовому выявлению, поэтому проводиться оно должно квалифицированным специалистом — эхологом на современном ультразвуковом аппарате с высокой разрешающей способностью.
Помните!
К сожалению, законы дородового формирования плода таковы, что не все аномалии развития могут быть выявлены с помощью ультразвука в дородовом периоде даже в интервале 22–24 нед. Некоторые заболевания проявляют себя только в поздние сроки беременности или даже после рождения ребенка.
Изменение сроков обследования снижает его эффективность.
Точность ультразвуковой диагностики зависит не только от квалификации врача и класса ультразвуковой аппаратуры, но в значительной степени от количества плодов, положения плода, количества околоплодных вод, наличие ожирения у пациентки.
Помимо оценки анатомии плода, в интервале 22–24 нед возможно проведение оценки кровотока в маточных артериях и артериях пуповины с целью прогнозирования развития различных осложнений в более поздние сроки беременности.
Третье исследование (32–34 нед) необходимо для выявления тех пороков развития, которые проявляют себя только в поздние сроки беременности. Кроме того, в интервале 32–34 нед проводятся дополнительные исследования (допплерография, кардиотокография) для оценки внутриутробного состояния плода и прогнозирования некоторых осложнений в дородовом периоде и во время родов.
Следует подчеркнуть, что задержка развития плода, возникающая к этому сроку, в подавляющем большинстве случаев связана с нарушениями в маточно-плацентарно-плодовом комплексе, поэтому требует проведения адекватной оценки кровотока с помощью допплерографии, а также выявления признаков страдания плода с помощью кардиотокографии.
Вопрос:
Какие пороки развития у плода можно исключить с помощью ультразвукового исследования?
Ответ:
Стандартный протокол ультразвукового исследования, утвержденный Министерством здравоохранения РФ и обязательный для использования во всех медицинских учреждениях, включает в себя обязательное последовательное исследование всех органов и систем плода, подлежащих изучению с помощью ультразвука. Следовательно, ультразвуковой дородовой диагностике доступны только грубые анатомические нарушения. Изменения строения органов небольших размеров (например, щитовидной железы, поджелудочной железы, надпочечников и некоторых других), а также мелкие дефекты (например, дефекты перегородок сердца малых размеров) не всегда доступны выявлению.
Даже при проведении ультразвукового исследования очень опытным специалистом в оптимальных условиях точность ультразвуковой диагностики врожденных пороков развития не превышает 90%. Таким образом, не менее 10% пороков развития, к сожалению, не диагностируются в ходе дородового обследования. Это связано как с особенностями проявления этих заболеваний, так и, в значительной степени, с качеством ультразвуковой аппаратуры и квалификацией врача, проводящего исследование. Некоторые заболевания возможно выявить только при использовании других методов пренатальной диагностики. Наибольшие трудности до сих пор представляет дородовая диагностика пороков сердца.
Помните! Ультразвуковое исследование при беременности очень информативно, но имеет определенные рамки и, следовательно, не может решить всех проблем.
Вопрос:
Как исключить болезнь Дауна у будущего ребенка?
Ответ:
Синдром Дауна (трисомия 21) – это наиболее распространенное хромосомное заболевание. Среди новорожденных он встречается с частотой 1 случай на 600-800 родов. Синдром Дауна, так же как и другие хромосомные синдромы, возникает случайно и не подлежит лечению. Во всех случаях синдром Дауна проявляется задержкой умственного развития ребенка, иногда сопровождается пороками развития, и всегда сопряжен с тяжелыми обменными и иммунными нарушениями.
Диагноз синдрома Дауна может быть установлен только путем специального лабораторного анализа материала, полученного в результате инвазивного вмешательства. Другими словами, при подозрении на синдром Дауна у плода необходимо провести пункцию через переднюю брюшную стенку матери с целью получения клеток из плаценты, околоплодных вод или крови плода. Дальнейший анализ этих клеток в условиях генетической лаборатории позволяет установить хромосомный набор плода и диагностировать различные нарушения.
В связи с тем, что инвазивные исследования в 1,5–2% случаев приводят к самопроизвольному прерыванию беременности, их нельзя проводить всем беременным. Следовательно, среди всех пациенток необходимо выделить тех беременных, у которых риск рождения ребенка с синдромом Дауна повышен.
Еще раз следует подчеркнуть, что синдром Дауна в большинстве случаев возникает случайно в абсолютно здоровых семьях.
К факторам, повышающим риск рождения ребенка с хромосомной патологией и, в частности, с синдромом Дауна, относятся:
• возраст мамы 35 и более лет;
• рождение в прошлом ребенка с хромосомным заболеванием;
• наличие у одного из супругов некоторых изменений в структуре хромосом;
• специфические изменения при определении уровней АФП, ХГЧ, РАРР-А (альфафетопротеин, хорионический гонадотропин, белок, ассоциированный с беременностью) в крови матери;
• определенные ультразвуковые признаки, обнаруженные при обычном ультразвуковом исследовании плода.
Наличие перечисленных факторов риска не означает наличие синдрома Дауна у плода. Это лишь повод для расширения обследования и для проведения углубленного ультразвукового исследования. Следует подчеркнуть, что ультразвуковое исследование не позволяет диагностировать синдром Дауна! С его помощью можно лишь заподозрить наличие этого синдрома, поскольку в среднем у 75% плодов с этой хромосомной поломкой есть определенные ультразвуковые признаки.
В любом случае диагностика синдрома Дауна в каждом конкретном случае представляет значительную проблему. К сожалению, до сих пор не менее 50% случаев синдрома Дауна пропускается в дородовом периоде и диагностируется только после рождения. Для повышения эффективности пренатальной диагностики этого заболевания необходимо проводить ультразвуковые исследования в 12–14 нед одновременно с определением уровней ХГЧ и РАРР-А в крови матери, что позволяет более точно формировать группу риска и своевременно проводить инвазивные вмешательства. Этот анализ крови сдается в интервале 10–14 (лучше 12–14 нед) или между 16 и 18 нед (срок рассчитывается от первого дня последней менструации).
Помните!
*В другие сроки беременности результаты анализа трудно интерпретировать, и поэтому он теряет информативность.
Вопрос:
Что такое «инвазивная диагностика»?
Ответ:
Инвазивные исследования – это пункция плаценты, пуповины или амниотической полости (амниоцентез, кордоцентез, аспирация ворсин хориона, плацентоцентез) через переднюю брюшную стенку матери под контролем ультразвука в результате которой берется материал (клетки плаценты, клетки крови плода или клетки плода, находящиеся в околоплодных водах) для дальнейшего изучения хромосомного набора или исследования отдельных генов.
Инвазивные вмешательства – это исследования, которые проводятся по строгим медицинским показаниям, поскольку риск самопроизвольного прерывания беременности после их проведения составляет 1,5–2%.
Показания к инвазивным вмешательствам определяются только в специальных диагностических центрах.
Все инвазивные исследования являются амбулаторными процедурами, то есть в большинстве случаев не требуют госпитализации пациенток.
Вопрос:
Что такое допплерометрия?
Ответ:
Допплерометрия (синоним – допплерография)– это исследование кровотока в сосудах плода, сосудах пуповины и матки. Допплерографические исследования проводятся на обыкновенных ультразвуковых аппаратах, оснащенных специальными блоками, поэтому должны сочетаться со стандартными ультразвуковыми исследованиями.
Результаты допплерографии позволяют судить о состоянии маточно–плацентарно–плодового кровотока и косвенно свидетельствуют о внутриутробном состоянии ребенка. Достоверную информацию о состоянии маточного кровотока можно получить, начиная с 20–21 нед. В поздние сроки беременности (после 30 нед) допплерография является желательным компонентом каждого ультразвукового исследования.
Обязательными показаниями к допплерографии являются:
• несоответствие размеров плода сроку беременности;
• ультразвуковые изменения, такие как аномальное количество околоплодных вод, преждевременное созревание и другие патологические состояния плаценты и т.д.;
• заболевания матери (изменения артериального давления, сахарный диабет, анемия, заболевания почек и др.)
Помните! Нормальные показатели кровотока служат достаточно достоверным признаком нормального внутриутробного состояния плода, но не исключают развития определенных осложнений в более поздние сроки беременности.
Наличие нарушений кровотока в разных отделах маточно-плацентарно-плодовой системы требует строгого динамического контроля, в том числе в условиях стационара.
Вопрос:
Что такое КТГ?
Ответ:
КТГ (кардиотокография) – это исследование сердечной деятельности плода. Доказано, что характер сердечной деятельности зависит от состояния плода и меняется при развитии гипоксии, то есть кислородного «голодания» плода. Кардиотокография позволяет косвенно судить о самочувствии плода и оценивать степень тяжести внутриутробных нарушений.
Современные кардиотокографы с автоматическим анализом позволяют проводить это исследование с 26 нед беременности, хотя более популярна кардиотокография в более поздние сроки (с 34 нед).
Помните! Нормальные показатели кардиотокограммы служат достаточно достоверным признаком нормального внутриутробного состояния плода, но не исключают развития определенных осложнений в более поздние сроки беременности.
Наличие изменений в кардиотокограмме требует строгого динамического контроля обычно в условиях стационара.
Вопрос:
Как трактовать данные фетометрии (размеры плода)
Ответ:
В протоколе УЗИ Вы обнаружили, что размеры частей тела плода соответствуют разным срокам беременности. Это не должно Вас пугать. Как Вы знаете, одинаковых людей нет. Кто-то выше, кто-то ниже, у кого-то нога больше, у кого-то меньше, в одном и том же возрасте мы носим шапки и одежду разного размера. Точно также и размеры детей до родов при одном и том же сроке беременности могут быть различны. Существуют допустимые отклонения от средних размеров, в пределах которых могут быть размеры Вашего будущего ребенка. Все это учитывает врач, проводящий исследование.
Вопрос:
Правильно ли ребенок располагается в матке?
Ответ:
Ребенок в матке может располагаться так, как ему удобно. Чаще роды происходят при головном предлежании плода, и такое положение плод обычно занимает после 32 недель беременности, а иногда и позже. Поэтому Вас не должно пугать неустойчивое положение или даже тазовое предлежание в более ранние сроки.
Вопрос:
Опасно ли обвитие пуповины вокруг шеи плода?
Ответ:
Довольно часто петли пуповины располагаются в области шеи плода. Во время беременности это никак не влияет на состояние Вашего ребенка, а во время родов Ваш врач должен более внимательно следить за самочувствием ребенка при его продвижения по родовым путям и адекватно реагировать на изменения ситуации.
Вопрос:
ТРЕХМЕРНАЯ ЭХОГРАФИЯ
Ответ:
ТРЕХМЕРНАЯ ЭХОГРАФИЯ – это новая технология, позволяющая в некоторых случаях уточнить диагноз плоду. Наличие в ультразвуковом аппарате опции трехмерного изображения свидетельствует о том, что этот аппарат относится к экспертному классу приборов, имеет высокую разрешающую способность и позволяет проводить качественные ультразвуковые исследования.
Трехмерная эхография не делает ультразвуковое изображение более понятным для родителей. Это миф! Отдельные удачные «фотографии», которые иногда Вы видите в рекламных журналах, – это результат очень длительного обследования беременной при наличии определенных условий (положение плода, количество околоплодных вод и т.д.). В большинстве случаев трехмерную «фотографию» плода получить невозможно по абсолютно объективным причинам.
Использование трехмерного режима не повышает информативность обычного ультразвукового исследования, но существенно удлиняет и удорожает его.
Помните!
При выявлении отклонений в развитии плода в других лечебных учреждениях города и Восточного Оренбуржья (Новоорская, Домбаровская, Адамовская, Ясненская, Светлинская, Кваркенская ЦРБ) или при наличии каких-либо проблем (например, факторов риска по рождению детей с врожденными и наследственными заболеваниями) Вам будет предоставлена комплексная диагностическая помощь в полном объеме. Консультативный приём-понедельник и четверг в 14 часов, при себе необходимо иметь направление от врача женской консультации и предыдущее заключение УЗИ.
ЖЕЛАЕМ ВАМ УДАЧИ !
ЛИТЕРАТУРА
Приказ Министерства здравоохранения РФ № 457.
Приказ Главного управления здравоохранения Оренбургской области №22
Приказ Управления здравоохранения при администрации г.Орска №309л
Приказ по Горбольнице №3-3а
Рекомендации РАВУЗДПГ
www.prenataldiagn.com
Кардиотокография (КТГ)
В акушерстве кардиотокография (КТГ) представляет собой технический метод регистрации (-графии) сердцебиения плода с помощью ультразвука (кардио-) и сокращений матки (-токо-) во время беременности, обычно в третьем триместре. Аппарат, который используется для мониторинга, называется кардиотокографом, широко известным как фетальный монитор.
Датчики размещаются напротив живота матери и подключаются к пульсометру, который регистрирует сердцебиение ребенка.Кардиотокография регистрирует изменения частоты сердечных сокращений плода и их временную связь с сокращениями матки. Цель состоит в том, чтобы выявить детей, которым может не хватать кислорода (гипоксия), поэтому можно использовать дополнительные оценки состояния плода или ребенка, родившегося путем кесарева сечения или инструментальных вагинальных родов.
CTG используется как антенатально (перед родами), так и во время родов для наблюдения за ребенком на предмет каких-либо признаков дистресса. Изучая различные аспекты сердечного ритма ребенка, врачи и акушерки могут увидеть, как ребенок справляется.
КТГ чаще всего проводится наружно. Это означает, что оборудование, используемое для наблюдения за сердцем ребенка, размещается на животе матери. Вокруг живота матери надевается эластичный пояс. Он имеет две круглые пластины размером с теннисный мяч, которые соприкасаются с кожей. Одна из этих пластин использует ультразвук для измерения частоты сердечных сокращений ребенка. Другой измеряет давление в животе и схватки матери.
Ремень CTG подключен к устройству, которое интерпретирует сигнал, исходящий от пластин.Пульс ребенка можно услышать как звук биения или пульсации, издаваемый машиной. Некоторых мам это может отвлекать или беспокоить, но можно уменьшить громкость, если звуки вызывают у них дискомфорт. Машина также предоставляет распечатку, которая показывает частоту сердечных сокращений ребенка за определенный период времени. Он также показывает, как изменяется частота сердечных сокращений при сокращениях.
Перед родами мать могут попросить нажимать кнопку на машине каждый раз, когда ребенок двигается. В это время может не быть никаких сокращений, поэтому КТГ будет отслеживать только частоту сердечных сокращений ребенка.Иногда, если сигнал не может быть обнаружен с помощью внешнего монитора или когда мониторинг более важен, можно использовать внутренний мониторинг. Для внутреннего контроля небольшое устройство, называемое электродом, вводится через влагалище и помещается на кожу головы ребенка. Это устройство записывает частоту сердечных сокращений.
УЗИ
Кардиотокография использует ультразвук для определения частоты сердечных сокращений ребенка. Ультразвук свободно проходит через жидкость и мягкие ткани. Однако ультразвук отражается обратно (он отражается как «эхо»), когда он попадает на более твердую (плотную) поверхность.Например, ультразвук будет свободно проходить через кровь в камере сердца. Но когда он попадает в твердый клапан, большая часть ультразвука отражается эхом. Другой пример: когда ультразвук проходит через желчь в желчном пузыре, он будет сильно отражаться назад, если попадет на твердый желчный камень. Таким образом, когда ультразвук «попадает» в различные структуры тела разной плотности, он посылает обратно эхо разной силы. В КТГ-мониторинге используется специальный вид ультразвука, называемый допплеровским. Этот тип ультразвука используется для измерения движущихся структур, что делает его полезным для мониторинга частоты сердечных сокращений.Другая пластина на КТГ измеряет, насколько напряжен живот матери. Это измерение используется, чтобы показать, когда матка сокращается.
Пульс ребенка
Частота сердечных сокращений ребенка колеблется от 110 до 160 ударов в минуту — это нормально. Это намного выше, чем у взрослого человека, который составляет около 60-100 ударов в минуту. Частота сердечных сокращений у ребенка, которая не меняется или слишком низкая или слишком высокая, может сигнализировать о проблеме. Изменения частоты сердечных сокращений ребенка, происходящие вместе со схватками, образуют закономерность.Некоторые изменения в этом шаблоне могут указывать на проблему. Если результаты анализов предполагают, что у ребенка проблемы, врач может сразу же принять решение о родах. Это может означать необходимость кесарева сечения или родовспоможения с помощью щипцов.
Чувствительный к давлению датчик сокращения, называемый токодинамометром (toco), имеет плоскую область, которая прикрепляется к коже лентой вокруг живота. Давление, необходимое для выравнивания участка стены, коррелирует с внутренним давлением, таким образом обеспечивая его оценку.
Внутреннее измерение
Внутреннее измерение требует определенной степени раскрытия шейки матки, так как оно включает введение катетера под давлением в полость матки, а также прикрепление скальп-электрода к головке плода для адекватного измерения электрической активности сердца плода. Внутреннее измерение более точное и может быть предпочтительным, когда ожидаются сложные роды.
Типичное показание КТГ печатается на бумаге и / или сохраняется на компьютере для дальнейшего использования.Использование КТГ и компьютерной сети позволяет осуществлять непрерывное удаленное наблюдение: одна акушерская медсестра, акушерка или акушер может одновременно наблюдать за КТГ нескольких пациентов через компьютерную станцию.
Исходная ЧСС плода
Базовая ЧСС определяется путем аппроксимации средней ЧСС, округленной с шагом 5 ударов в минуту в течение 10-минутного окна, исключая ускорения и замедления и периоды заметной изменчивости ЧСС (более 25 ударов в минуту).В любом 10-минутном окне должно быть не менее 2 минут идентифицируемых сегментов базовой линии (не обязательно смежных), в противном случае базовая линия для этого периода является неопределенной. В таких случаях может потребоваться обратиться к предыдущему 10-минутному окну для определения базовой линии. Аномальный исходный уровень называется брадикардией, если исходный FHR составляет менее 110 ударов в минуту; это называется тахикардией, когда базовая частота сердечных сокращений превышает 160 ударов в минуту.
Эффект управления КТГ
Обзор Кокрановского сотрудничества показал, что использование кардиотокографии снижает частоту приступов у новорожденных, но не дает явных преимуществ в профилактике церебрального паралича, перинатальной смерти и других осложнений родов.Напротив, роды под контролем КТГ с несколько большей вероятностью завершатся инструментальным родоразрешением (щипцы или вакуум-экстракция) или кесаревым сечением. Внедрение дополнительных методов оценки во время родов дало неоднозначные результаты.
Ожидалось, что после внедрения эта практика снизит частоту гибели плода во время родов и приведет к снижению церебрального паралича (ДЦП). Его использование стало почти универсальным для родовспоможения в больнице в США. В последние годы возникли некоторые разногласия относительно полезности кардиотокографа при беременности с низким уровнем риска, и связанное с этим мнение о том, что чрезмерное использование теста привело к увеличению числа ошибочных диагнозов плода. дистресс и, следовательно, увеличение количества (и, возможно, ненужных) кесарева сечения.
Источники:
http://www.patient.info
http://en.wikipedia.org/wiki/Cardiotocography
http://www.ncbi.nlm.nih.gov/pubmed/16856111
http: / /www.nice.org.uk/guidance/index.jsp?action=article&o=28976
http://medicinembbs.blogspot.co.uk/2012/05/assessment-of-fetal-well-being.html
Составлено и отредактировано Джоном Сэндхэмом
Электронный мониторинг плода
После девяти месяцев мирного плавания в теплой и уютной матке младенцы могут испытывать стресс из-за сокращений матки и тесного сдавливания таза мамы во время родов.
Большинство младенцев плывут, как маленькие солдаты. Некоторые, однако, могут реагировать замедлением или ускорением сердечного ритма, быстрыми или замедленными движениями или другими признаками дистресса плода.
Электронный мониторинг плода дает вашему врачу важную информацию о том, как ваш ребенок справляется с родами. Вот когда это необходимо и чего ожидать от процедуры.
Типы мониторинга плода
Существует два типа мониторинга плода:
- Периодическая аускультация: Периодическое прослушивание сердцебиения ребенка в определенное время во время родов путем прижатия к животу специального стетоскопа или устройства Доплера.Если у вас возникают проблемы во время родов, можно чаще проверять частоту сердечных сокращений вашего ребенка.
- Электронный мониторинг плода: Непрерывный мониторинг сокращений и сердцебиения ребенка во время родов.
Тип и время проведения мониторинга зависит от факторов риска, продолжительности родов и политики вашей больницы или практикующего врача.
Что такое электронный мониторинг плода?
Электронный мониторинг плода использует специальное оборудование для непрерывного измерения реакции сердцебиения вашего ребенка на сокращения.Это позволит вашему врачу оценить, как ваш ребенок справляется с родами.
Почему проводится электронный мониторинг плода?
Электронный мониторинг плода обеспечивает здоровье и безопасность вашего ребенка во время схваток и родоразрешения:
- Заверив вас и вашего практикующего врача в том, что продолжать роды и роды безопасно, если обнаружено нормальное сердцебиение и нет других проблем.
- Уведомление вашего практикующего об изменениях частоты пульса, чтобы он или она могли предпринять шаги для решения основной проблемы.Например, вас могут попросить изменить положение, чтобы помочь вашему ребенку получить больше кислорода.
- Сообщите своему врачу, когда продолжать роды рискованно и необходимо немедленно родить. Если аномальные показания продолжаются, дальнейшие тесты могут помочь определить причину неисправности. Если они предполагают, что у вашего ребенка проблемы, вы обычно будете рожать путем кесарева сечения, щипцов или вакуумной помощи.
Когда проводится электронный мониторинг плода?
Большинство экспертов говорят, что во многих случаях электронный мониторинг плода не нужен.
Последние исследования показывают, что для мам с низким уровнем риска, рожающих без лечения, аускультация (или периодические проверки сердца плода) являются эффективным способом периодической оценки состояния ребенка.
Однако вы можете быть подключены к электронному мониторингу плода во время родов без каких-либо перерывов, если вы:
Типы электронного мониторинга плода
Если ваш врач выбирает электронный мониторинг плода, он может использовать три типа :
Внешний мониторинг
Этот вид мониторинга используется наиболее часто.Ультразвуковой датчик привязан к вашему животу, чтобы регистрировать сердцебиение ребенка. Второй датчик, чувствительный к давлению, прикреплен к верхней части живота, чтобы регистрировать частоту и силу ваших сокращений.
Оба детектора подключаются к монитору, и измерения записываются на бумажном носителе. Эти два измерения предоставят вашему врачу подробную информацию о том, как ваш ребенок справляется с родами.
Когда вы подключены к внешнему монитору, вы сможете передвигаться на кровати или в кресле поблизости.Однако вы не сможете свободно перемещаться, если не используется телеметрический мониторинг.
Во время толчковой стадии родов монитор может точно сигнализировать о начале и конце каждой схватки. Его также можно полностью удалить на этом этапе, чтобы не мешать вашей концентрации. Вместо этого вы будете периодически проверяться с помощью допплера.
Внутренний мониторинг
Внутренний мониторинг дает немного более точную запись частоты сердечных сокращений ребенка и ваших сокращений, чем внешний монитор.Иногда его используют, когда есть основания ожидать дистресс-синдрома плода, хотя из-за небольшого риска инфицирования его применяют только при необходимости. Его можно использовать только после того, как у вас отошла вода.
Крошечный электрод вводится через влагалище на кожу головы ребенка. В матку также помещается катетер или к брюшной полости прикрепляется внешний манометр для измерения силы сокращений.
Вы будете более ограничены в своих движениях, чем с внешним монитором, но вы все равно сможете перемещаться из стороны в сторону.У вашего ребенка может быть небольшой синяк или царапина в месте прикрепления электрода, которые исчезнут сами по себе в течение нескольких дней.
Мониторинг телеметрии
Этот тип проверки плода использует передатчик на бедре для передачи тонов сердца ребенка на станцию медсестры с помощью радиоволн. Однако это оборудование есть не во всех больницах.
Большим преимуществом этой технологии является то, что она позволяет вам сохранять мобильность, сохраняя при этом постоянный мониторинг.
Когда не рекомендуется проводить электронный мониторинг плода?
Последние рекомендации Американского колледжа акушеров и гинекологов (ACOG) рекомендуют периодический мониторинг плода с использованием допплера или специального стетоскопа для беременностей с низким риском, когда мама и ребенок не нуждаются в постоянном наблюдении.
Если вы подпадаете под эту категорию и у вас и ребенка нормальное развитие, вы, вероятно, не будете подключены к электронному монитору плода на протяжении всего периода родов.
Есть ли какие-либо недостатки или риски наблюдения за плодами для меня и ребенка?
- Электронный мониторинг плода может ограничить вашу способность вставать и свободно передвигаться, чтобы справляться с схватками во время родов.
- Некоторые исследования показали, что постоянный электронный мониторинг плода может увеличить риск кесарева сечения и других вмешательств в родах по сравнению с периодическим мониторингом.
- Ложные тревоги — обычное явление при электронном мониторинге плода.Тренажер может начать громко пищать, если датчик соскользнет с места, ребенок изменит положение или схватки внезапно станут интенсивнее. Ваш практикующий врач примет это во внимание, прежде чем приступить к другим тестам или процедурам.
Хотите знать, понадобится ли вам электронный мониторинг плода, или надеетесь его вообще избежать? Поговорите со своим практикующим о возможных вариантах.
Хотя постоянный мониторинг больше не является обязательным для прохождения курса в родильном зале, в некоторых случаях очень важно помочь врачу принять оптимальные решения для здоровья и безопасности вашего ребенка.Значение замедления одиночной изолированной трассы КТГ
Абстрактные
Мы сообщаем об одном случае, касающемся достоверности единичного изолированного замедления ЧСС у одной беременной женщины, в срок, затронутой гипертонией во время беременности, последующее наблюдение которой протекало без осложнений до дня, предшествующего выполнению кесарева сечения.
Ключевые слова
изолированное замедление, УЗИ, благополучие плода.
Введение
Мониторинг сердечного ритма плода (ЧСС) использовался до родов в качестве скринингового теста для определения состояния здоровья плода.Кардиотокография (КТГ) — это метод определения благополучия плода, который можно использовать ежедневно, включающий регистрацию частоты сердечных сокращений и сократимости матки в течение периода времени, обычно 20-40 минут. Запись КТГ не следует использовать для оценки в первую очередь только вариабельности ЧСС, как это обычно бывает, но следует иметь в виду, что, когда она удовлетворительна, она гарантирует клиницистам, что церебральный контроль вариабельности ЧСС через вегетативную нервную систему не нарушен, что отражает отсутствие плода. церебральный ацидоз [1].Аномальная картина ЧСС не всегда связана с гипоксией плода. Паттерны замедления сердечного ритма плода принимают различные формы, используемые для клинической диагностики (раннее, переменное и позднее замедление) [2]. Поздний вариант свидетельствует о маточно-плацентарной недостаточности. По сравнению с этими формами замедления сердцебиения, приступ брадикардии без связанной с ним активности матки определяется как спонтанное замедление [3].
В этом случае мы хотели бы подчеркнуть клиническое значение спонтанного замедления ЧСС, чтобы решить, какое лечение является наиболее подходящим для сроков родов.
Отчет о болезни
32-летняя женщина G1 P1 поступила в наше учреждение для оценки на сроке 38 + 4 недель беременности.
Она страдала гипертонией и проходила специальную терапию, которая позволяла контролировать параметры артериального давления, как это было продемонстрировано в нашем отделении, куда она приехала для регулярного обследования КТГ, необходимого в случаях гипертонии. Цветная допплеровская велосиметрия была выполнена за две недели до того, как показать, как указано в отчете, сделанном под контролем зрения, нормальное ультразвуковое исследование.
После 40-минутной записи КТГ в течение первой фазы покоя плода по всей кривой наблюдалось одно единственное замедление, при этом частота сердечных сокращений снизилась со 140 до 120, сохранялась небольшая вариабельность в глубине и возвращалась к исходной вариабельности между 5-10 ударов в минуту. (Фигура 1). Примерно через 20 минут ритм КТГ увеличился с вариабельностью (с 10-25 ударов в минуту) без какого-либо замедления. Признаков активности матки не наблюдалось на всем спектре КТГ. С этими выводами запись КТГ была сочтена неутешительной, и на следующий день пациенту была назначена новая запись КТГ.
Рисунок 1. Изолированное спонтанное замедление следа ЧСС.
На следующий день после 40-минутной записи КТГ была проведена запись ритмического сокращения матки, ЧСС при 140 ударов в минуту, вариабельности от 0 до 5 ударов в минуту и одного умеренного раннего замедления (рис. 2).
Рисунок 2. Раннее замедление следа ЧСС в день родоразрешения путем кесарева сечения.
Немедленно было проведено ультразвуковое сканирование, показавшее маловодие (AFI 7.1 см), с нормальной цветовой допплерографией плода и матери.
Немедленно выполнено кесарево сечение. Родилось 2540 новорожденных в хороших условиях.
Заключение
Самопроизвольные одиночные замедления при отсутствии сокращений матки — нечастые ситуации. В большинстве международных отчетов описываются случаи одноплодной беременности. Этиология этого тяжелого спонтанного замедления при отсутствии сокращений матки неизвестна.
Ограничение внутриутробного развития и маловодие были наиболее частыми осложнениями в предыдущей группе (27% и 20% соответственно) [3]. Интересно, что мы обнаружили, что продолжительность замедлений была выше у беременных с высоким риском, что согласуется с данными других групп, что, возможно, связано с гипоксически-ишемическим расстройством. Другие группы отметили, что отсутствие ускорения во время родов не имеет большого значения для интерпретации паттернов сердечного ритма плода [4].
Глубокое изолированное самопроизвольное замедление нельзя объяснить просто связанным с полным или частичным сжатием пуповинной крови. В заключение, если эта аномалия частоты сердечных сокращений присутствует, она может представлять компромисс для плода и, следовательно, тщательное наблюдение. Единичный эпизод самопроизвольного торможения не является показанием для немедленного кесарева сечения, независимо от срока беременности. Однако, учитывая высокую смертность, о которой сообщают другие группы в медицинской литературе, наши усилия по адекватному лечению должны включать непрерывное отслеживание ЧСС и исследование допплеровской велосиметрии, как только наблюдаются некоторые изменения (повторяющиеся замедления, брадикардия, тахикардия, ARED, цефализация потока и т. Д.)) следует провести кесарево сечение.
Список литературы
- Visser GH, Huisjes HJ (1977) Диагностическая ценность ненапряженной дородовой кардиотокограммы. руб. J Obstet Gynaecol . 84: 321-6. [Crossref]
- Visser GH, Redman CW, Huisjes HJ, Turnbull AC (1980) Нестрессированный дородовой мониторинг сердечного ритма: последствия замедлений после спонтанных сокращений. Am J Obstet Gynecol .138: 429-35. [Crossref]
- Gioia S, Piazze JJ, Maranghi L, Anceschi M (2006) Изолированное спонтанное замедление сердечного ритма плода: прогностическое значение. Дж Перинат Мед . 34: 86-7. [Crossref]
- Holzmann M, Wretler S, Nordström L (2016) Отсутствие ускорений во время родов не имеет большого значения для интерпретации паттернов сердечного ритма плода. Acta Obstet Gynecol Scand . 95: 1097-103. [Crossref]
- Roemer VM, Walden R (2012) Основные принципы определения частоты сердечных сокращений плода во время родов без гипоксии и ацидоза. Z Geburtshilfe Neonatol . 216: 11-21. [Crossref]
Нестресс-тест — Mayo Clinic
Обзор
Нестрессовый тест — это распространенный пренатальный тест, который используется для проверки здоровья ребенка. Во время нестрессового теста отслеживается частота сердечных сокращений ребенка, чтобы увидеть, как он реагирует на движения ребенка. Термин «не стресс» относится к тому факту, что во время теста не делается ничего, что могло бы вызвать стресс у ребенка.
Обычно нестрессовый тест рекомендуется, когда считается, что ребенок находится в группе повышенного риска смерти.Нестрессовый тест можно сделать после 26–28 недель беременности. Некоторые результаты нестрессовых тестов могут указывать на то, что вам и вашему ребенку требуется дальнейшее наблюдение, тестирование или особый уход.
Нестрессовый тест — это неинвазивный тест, который не представляет физического риска для вас или вашего ребенка.
Продукты и услуги
Показать больше продуктов от Mayo ClinicЗачем это нужно
Нестрессовый тест используется для оценки здоровья ребенка до рождения.Цель нестрессового теста — предоставить полезную информацию о кислородном снабжении вашего ребенка путем проверки его или ее сердечного ритма и того, как он реагирует на движения вашего ребенка. Тест может указывать на необходимость дальнейшего мониторинга, тестирования или доставки.
Обычно сердце ребенка бьется быстрее, когда он или она активен на более поздних сроках беременности. Однако такие состояния, как гипоксия плода, когда ребенок не получает достаточно кислорода, могут нарушить эту реакцию.
Ваш лечащий врач может порекомендовать нестрессовый тест, если у вас есть:
- Многоплодная беременность с некоторыми осложнениями
- Основное заболевание, такое как диабет 1 типа, болезнь сердца или высокое кровяное давление во время беременности
- Беременность, которая продлилась на две недели после установленного срока (доношенная беременность)
- Осложнения предыдущей беременности в анамнезе
- Ребенок с уменьшенными шевелениями плода или возможными проблемами роста плода Сенсибилизация
- Rh (резус) — потенциально серьезное заболевание, которое может возникнуть, как правило, во время второй или последующей беременности, когда ваша группа крови на антиген эритроцитов имеет отрицательный Rh , а группа крови вашего ребенка Rh положительная.
- Мало околоплодных вод (маловодие)
Ваш лечащий врач может порекомендовать проходить нестрессовые тесты один или два раза в неделю, а иногда и ежедневно, в зависимости от вашего здоровья и здоровья вашего ребенка.
Риски
Нестрессовый тест — это неинвазивный тест, который не представляет физического риска для вас или вашего ребенка. Термин «не стресс» относится к тому факту, что во время теста не делается ничего, что могло бы вызвать стресс у ребенка.
Хотя нестрессовый тест может подтвердить здоровье вашего ребенка, он также может вызвать беспокойство. Нестрессовый тест может указывать на то, что проблема существует, когда ее нет, что может привести к дальнейшему тестированию. Обнадеживающие результаты также не предсказывают будущее.
Также имейте в виду, что, хотя при повышенном риске выкидыша часто рекомендуется пройти нестрессовый тест, не всегда ясно, будет ли этот тест полезным.
Как вы готовитесь
Нестрессовый тест обычно не требует специальной подготовки.
Чего вы можете ожидать
Нестрессовый тест обычно проводится в офисе вашего поставщика медицинских услуг.
Перед процедурой
Перед началом нестрессового теста вам измерит артериальное давление.
Во время процедуры
Во время нестрессового теста вы лягте на кресло с откидной спинкой. Во время теста вы будете регулярно измерять артериальное давление.
Ваш лечащий врач или член вашей медицинской бригады разместит вокруг вашего живота датчик, который измеряет частоту сердечных сокращений плода.
Обычно нестресс-тест длится 20 минут. Однако, если ваш ребенок неактивен или спит, вам может потребоваться продлить тест еще на 20 минут — с ожиданием, что ваш ребенок станет активным — для получения точных результатов. Ваш лечащий врач может попытаться стимулировать ребенка, поместив устройство, издающее шум, вам на живот.
После процедуры
После завершения нестрессового теста ваш лечащий врач, скорее всего, сразу же обсудит с вами результаты.
Результаты
Учитываются результаты нестрессового теста:
- Реактивный. До 32 недели беременности результаты считаются нормальными (реактивными), если сердцебиение вашего ребенка ускоряется до определенного уровня выше исходного в два или более раза в течение не менее 10 секунд каждое в течение 20-минутного окна.На 32 неделе беременности или позже, если сердцебиение вашего ребенка ускоряется до определенного уровня выше исходного дважды или более в течение не менее 15 секунд каждое в течение 20-минутного окна, результаты считаются реактивными.
- Неактивно. Если сердцебиение вашего ребенка не соответствует критериям, описанным выше, результаты считаются нереактивными. Нереактивные результаты могут быть получены из-за того, что ваш ребенок не двигался или спал во время теста.
Реактивный нестрессовый тест считается обнадеживающим независимо от продолжительности необходимого времени наблюдения.Однако, если тест продлен до 40 минут, а результаты нестрессового теста вашего ребенка не реагируют, ваш лечащий врач, скорее всего, проведет еще один пренатальный тест, чтобы дополнительно проверить здоровье вашего ребенка. Например:
- Биофизический профиль. Биофизический профиль сочетает в себе нестрессовый тест с ультразвуком плода, который оценивает дыхание вашего ребенка, движения тела, мышечный тонус и уровень околоплодных вод.
- Тест на сжатие. Этот тест показывает, как частота сердечных сокращений вашего ребенка реагирует на сокращение матки.Если во время стресс-теста на сокращение матки адекватная активность матки не возникает сама по себе, вам будет введен окситоцин внутривенно или попросят потереть соски, чтобы стимулировать активность матки.
Ваш лечащий врач может также попросить вас пройти еще один нестрессовый тест в тот же день.
Другие возможные причины нереактивного результата нестрессового теста, помимо бездействия плода или его сна, включают снижение уровня кислорода (гипоксия плода), курение матери, прием лекарств матерью, а также неврологические или сердечные аномалии плода.
В редких случаях во время нестрессового теста выявляются проблемы с ЧСС у ребенка, которые требуют дальнейшего наблюдения или лечения.
Обязательно обсудите с врачом результаты нестрессового теста и их значение для вас и вашего ребенка.
Что может — и чего нельзя — сказать мониторинг сердечного ритма плода | Ваша беременность имеет значение
Что может сказать нам мониторинг сердечного ритма плода о вашем ребенке?
Основная цель мониторинга сердечного ритма плода — предупредить нас, если ваш ребенок не получает достаточно кислорода.Мы хотим, чтобы у вашего ребенка роды проходили как можно более плавно. Мы не хотим, чтобы стресс во время родов угрожал здоровью младенца.
Частота сердечных сокращений ребенка во время родов должна составлять от 110 до 160 ударов в минуту, но она может колебаться выше или ниже этой частоты по разным причинам. Короткие скачки учащения пульса ребенка являются обычным явлением и указывают на то, что ребенок получает достаточное количество кислорода. Кратковременные замедления сердечного ритма ребенка также могут быть нормальным явлением, например, когда голова ребенка сжимается в родовых путях.
Если эти ускорения или замедления не происходят на тех стадиях, которые должны быть, или если они продолжаются, это может означать ряд вещей, например, сжатие пуповины и замедление кровотока к ребенку. Иногда простое вмешательство, такое как изменение рабочего положения, может улучшить ситуацию. Если результаты измерения частоты сердечных сокращений плода указывают на то, что вашему ребенку может угрожать опасность, ваш врач может порекомендовать оперативное вагинальное родоразрешение (с использованием щипцов или вакуумного устройства) или кесарево сечение.
Ограничения мониторинга сердечного ритма плода
Использование мониторинга сердечного ритма плода резко возросло за последние 35 лет. В 1980 году электронный мониторинг плода использовался у 45 процентов рожениц. К 2002 году это число подскочило до 85 процентов. Несмотря на более широкое использование этой технологии, мы не наблюдаем снижения риска смерти и долгосрочных проблем из-за недостатка кислорода, таких как церебральный паралич. Между тем, исследования показали связь между мониторингом сердечного ритма плода и более частыми вмешательствами, такими как кесарево сечение и родоразрешение с использованием щипцов или пылесосов, когда мы обеспокоены тем, что ребенок находится в опасности.
Часто встречаются ложноположительные показания мониторинга ЧСС плода, которые указывают на наличие проблемы, когда ребенок здоров. Мы классифицируем показания ЧСС плода по трем категориям:
- Категория 1: Все в норме, никаких действий не требуется.
- Категория 2: Показания нечеткие и требуют оценки и наблюдения.
- Категория 3: Показания ненормальные и требуют незамедлительной оценки и принятия мер.
Поскольку мы не смогли продемонстрировать улучшение исходов новорожденных с помощью обычного электронного мониторинга плода, акушеры исследовали другие возможные способы улучшения мониторинга плода во время родов. UT Southwestern участвовал в исследовании, спонсируемом Национальными институтами здравоохранения, в котором анализировалась электрокардиографическая информация плода с постоянным внутренним мониторингом.К сожалению, это исследование не показало улучшения исходов у новорожденных или уменьшения количества выполненных кесарева сечения.
На оценку благополучия ребенка во время родов влияет множество факторов — например, здоровье матери в данный момент влияет на ребенка, поэтому мы должны это учитывать. Вот где технологии не заменят хорошего врача. Если я вижу, что сердцебиение плода не очень хорошее, я первым делом осматриваю пациента. Вы должны рассматривать показания в контексте того, что происходит, а датчик сердечного ритма плода не может этого сделать.
Мониторы сердечного ритма плода — полезные инструменты, и жизни младенцев были спасены, потому что эта технология предупредила нас о проблемах. Тем не менее, мы должны знать об их ограничениях и помнить, что, хотя нормальное чтение не гарантирует идеального здоровья в будущем, равно как и опасное чтение не предсказывает будущие проблемы со здоровьем.
Если вы хотите получать информацию о беременности, советы и истории пациентов на свой почтовый ящик, подпишитесь на список уведомлений Your Pregnancy Matters.Мы сообщим вам по электронной почте, когда в нашем блоге будут опубликованы новые истории.
Что такое мониторинг плода? Что лучше: непрерывный или периодический мониторинг?
Что такое мониторинг плода?
Мониторинг плода — это когда ваш лечащий врач и медсестра следят за частотой сердечных сокращений вашего ребенка во время родов. Они делают это, чтобы проверить, как он себя чувствует, и как он переносит ваши схватки.
Мониторинг обычно выполняется с помощью одного из следующих устройств:
- электронный фетальный монитор
- портативный допплеровский аппарат (например, тот, который ваш опекун использовал для прослушивания вашего ребенка во время дородовых посещений), или
- похожее на стетоскоп устройство, называемое фетоскопом
Ваш лечащий врач проверит ваше состояние. частота сердечных сокращений ребенка либо непрерывно с помощью электронного монитора плода, либо периодически (это называется периодической аускультацией).Периодический мониторинг выполняется с помощью электронного монитора плода, портативного устройства Доплера или фетоскопа.
Если у вас беременность с высоким риском или если роды вызвали или усилили лекарствами, вы, скорее всего, будете постоянно подключены к электронному монитору плода на протяжении всей схватки. Если ваша беременность отличается низким риском и у вас спонтанные роды, пульс вашего ребенка можно контролировать только периодически.
Что такое непрерывный внешний электронный мониторинг плода?
Электронное устройство, называемое датчиком, которое прикрепляется к широким эластичным лентам, будет размещено вокруг вашего живота.Это устройство отслеживает сердцебиение вашего ребенка. Другое устройство, отслеживающее ваши сокращения, обычно прикрепляется ко второй ленте вокруг живота.
Датчики подключены к устройству рядом с вашей кроватью, которое записывает эту информацию на бумаге. Вы услышите скачкообразный звук сердца вашего ребенка, если увеличить громкость монитора. Если вам или вашему партнеру это интересно, спросите медсестру или практикующего врача, как работает тренажер и как узнать, когда он регистрирует сокращение.
Электронный мониторинг плода безболезнен.Тем не менее, некоторые будущие мамы находят несколько неудобным привязывать датчики к животу во время родов. Привязанный к монитору может ограничить ваши движения и усложнить вам борьбу со схватками.
В некоторых больницах есть устройства, работающие по беспроводной сети, поэтому вы можете ходить, пока за вами наблюдают. Спросите у своего поставщика, доступна ли эта опция в месте, где вы планируете доставить.
Как проводится периодический мониторинг плода (прерывистая аускультация)?
Ваш врач или медсестра будет держать портативный допплеровский аппарат, внешний зонд для мониторинга состояния плода или фетоскоп у вашего живота и слушать сердцебиение вашего ребенка, как она это делала во время дородовых посещений.Она также оценит ваши схватки, положив руки вам на живот.
Медсестра или медсестра будут проверять сердцебиение вашего ребенка через определенные промежутки времени. Это может происходить каждые 15–30 минут в активной фазе первого периода родов и каждые 5–15 минут во время второй (толкающей) стадии.
Вот что она будет слушать:
- «Базовая» частота пульса: Это частота пульса вашего ребенка между схватками, когда он не двигается (обычно от 110 до 160 ударов в минуту).
- Частота сердечных сокращений во время и вскоре после схваток: Это даст вашему врачу представление о том, как ваш ребенок переносит роды.
В дополнение к запланированным проверкам интервалов, частота сердечных сокращений вашего ребенка будет оцениваться по мере необходимости, например, когда у вас отходит вода. Если ваш опекун подозревает, что проблема развивается, он будет чаще проверять частоту сердечных сокращений. Вы можете использовать электронный мониторинг плода на время или, если необходимо, на время родов.
Что лучше: постоянный мониторинг плода или периодическая аускультация?
Эксперты сходятся во мнении, что для беременных с низким риском нет необходимости в постоянном мониторинге плода. Периодический мониторинг (прерывистая аускультация) столь же эффективен.
Несколько исследований показали, что младенцы могут быть немного безопаснее при постоянном наблюдении, но результаты неубедительны. Более того, использование непрерывного мониторинга при беременностях с низким риском может увеличить риск ложных показаний, которые приведут к тому, что мать подвергнется ненужным процедурам.
Вот что показывают исследования:
- Смешанные результаты. Один анализ 13 рандомизированных исследований показал, что у новорожденных реже возникают судороги при постоянном, а не периодическом наблюдении. Но их баллы по шкале Апгар были одинаковыми независимо от типа мониторинга, и метод мониторинга не влиял на риск смерти младенцев или долгосрочные проблемы, такие как церебральный паралич.
- Сомнительные выводы. Большое исследование, в котором изучались записи свидетельств о рождении, показало, что постоянный электронный мониторинг был связан с более низким уровнем смертности новорожденных.Однако более чем несколько экспертов раскритиковали это исследование из-за проблем с качеством данных и факторов, таких как продолжительность каждой беременности, которые не были приняты во внимание и которые могли повлиять на результаты.
- Ложные срабатывания. С электронным контролем. показания могут указывать на проблему, когда ребенок на самом деле в порядке. Для матери непрерывный мониторинг связан с увеличением числа родов путем кесарева сечения и увеличением числа родов с помощью щипцов и вакуума.
Зачем нужен непрерывный электронный мониторинг плода?
У вас будет непрерывный электронный мониторинг плода, если:
- У вас есть осложнения во время беременности или они развиваются во время родов
- У вас есть ранее существовавшее заболевание, такое как хроническая гипертония, диабет или болезнь сердца
- Вы получаете эпидуральную анестезию
- Вам необходим окситоцин (питоцин), чтобы вызвать или усилить роды
Даже если риск для вашей беременности и родов низкий, высока вероятность, что вы получите постоянное наблюдение за плодом.Периодическая аускультация является более трудоемкой для персонала больницы, поэтому больницы и врачи обычно предпочитают непрерывный мониторинг плода для всех рожениц, независимо от факторов риска.
Тем не менее, если у вас беременность с низким уровнем риска и нет осложнений во время родов, Американский колледж акушеров и гинекологов считает периодическую аускультацию приемлемым методом. И это предпочтительный метод Американского колледжа медсестер-акушерок для женщин без факторов риска.Это потому, что прерывистая аускультация связана с меньшим количеством кесарева сечения, щипцов и вакуумных родов, и нет никаких доказательств того, что это имеет какое-либо значение для младенцев.
Могу ли я попросить о периодическом наблюдении за плодом вместо непрерывного?
Да, если вы планируете роды без лекарств и у вас нет условий высокого риска.
Обсудите ваши предпочтения со своим врачом. Заранее узнайте о ее взглядах, политике больницы и о том, достаточно ли обычно персонала для периодических проверок.В большинстве практик, в которых периодический мониторинг является вариантом, ваш поставщик может все же захотеть подключить вас к монитору для первоначальной 20-30-минутной проверки, когда вы поступите в больницу во время родов.
Если вы работаете в родильном доме или дома, за вами обязательно будут периодически наблюдать. С вами всегда будет сиделка, поэтому проверки можно будет проводить так часто, как это необходимо. Если у вас разовьется состояние, требующее постоянного наблюдения, вас необходимо перевести в больницу.
Когда используется внутренний мониторинг плода?
Ваш врач может провести внутренний мониторинг сердечного ритма плода, если внешний монитор не улавливает хорошо (что иногда случается, если вы много двигаетесь или страдаете ожирением), или если у нее есть опасения и она хочет получить более точные показания.
Внутренний датчик сердечного ритма подключается к проволочному электроду, который вводится через шейку матки и помещается на ближайшую часть ребенка, обычно на кожу головы.
Ваш практикующий врач может также решить получить больше информации о силе ваших сокращений, вставив через шейку матки специальный катетероподобный датчик для внутреннего мониторинга матки.
Что будет делать мой практик, если она будет беспокоиться о частоте сердечных сокращений моего ребенка?
Если пульс вашего ребенка постоянно ровный, медленный или быстрый, ваш врач может попробовать несколько простых вмешательств. К ним относятся:
- с просьбой изменить положение.
- дает вам больше жидкости через капельницу
- , дающую дополнительный кислород.
В зависимости от вашей ситуации могут потребоваться и другие вмешательства. Сюда может входить
- прекращение приема окситоцина (питоцина), если у вас индуцируются или усиливаются роды;
- дает лекарство для расслабления матки и уменьшения сокращений;
- , если у вас разрыв плодных оболочек, влить стерильную жидкость в матку через тонкий катетер, чтобы помочь смягчить пуповину от случайного давления.
Если частота сердечных сокращений вашего ребенка продолжает оставаться под вопросом или ухудшается, и вашему врачу неудобно позволять ему оставаться в родовых путях дольше, вам могут быть назначены роды с помощью родовспоможения, если вы уже расширились на 10 сантиметров. или кесарево сечение, если роды не являются неизбежными.
Имейте в виду, что некоторые спады пульса ребенка являются нормальным явлением. Кроме того, определенные изменения частоты пульса считаются признаком хорошего самочувствия. Например, когда ваш ребенок двигается, его пульс должен возрастать, как и ваш, когда вы тренируетесь.
Не паникуйте, если вы прислушивались к сердцебиению вашего ребенка, и оно внезапно останавливается. Скорее всего, датчик на вашем животе сместился и потерял связь с сердцебиением. Вызовите медсестру, чтобы она смогла его отрегулировать.
Во время родов ваш врач будет часто оценивать частоту сердечных сокращений вашего ребенка и следить за всем, что может сигнализировать о проблеме. Даже если в вашей комнате с вами кого-то нет, не волнуйтесь. В большинстве больниц есть централизованное наблюдение, где медработники и медсестры могут наблюдать за частотой сердечных сокращений плода издалека.
Университетские больницы Ковентри и Уорикшир
Спасибо, что сообщили нам, что нам нужно отменить эту встречу — можем ли мы просто уточнить у вас, если это связано с:
Мы сообщим вашему терапевту об этом изменении. Спасибо, что сообщили нам, и теперь мы можем предложить время приема другому пациенту.
ВАЖНАЯ ИНФОРМАЦИЯ ПО ИССЛЕДОВАНИЮ КРОВИ НА COVID-19
Если вы испытываете симптомы, связанные с COVID-19, e.грамм. лихорадка, потеря вкуса или постоянный кашель, НЕ сдавайте анализ крови.
Убедитесь, что у вас есть актуальная форма запроса на анализ крови, в противном случае обратитесь к консультанту больницы или терапевту, и они отправят вам ее. К сожалению, вам придется перенести анализ крови, если у вас нет формы для запроса крови.
Клинически крайне уязвимые люди с очень высоким риском COVID Группа
Со всеми людьми, которые были идентифицированы как клинически чрезвычайно уязвимые для COVID, связывается их врач по поводу их текущего ухода.Если вы относитесь к этой группе и вам требуется анализ крови, подробности о назначении, включая время и место проведения вашего анализа крови, будут сообщены вам либо нашей командой по взятию крови, либо посредством текстового сообщения от SwiftQueue, нашей электронной системы анализа крови. .
Все остальные пациенты
Все клиники анализа крови и зоны ожидания адаптированы таким образом, чтобы можно было сохранять социальное дистанцирование. Пожалуйста, наденьте маску, когда придете на анализ крови.
На карте показаны наши местоположения в Ковентри и Уорикшир, где вы можете записаться на анализ крови.
Щелкните карту, чтобы получить информацию о клиниках флеботомии в Ковентри. Вы можете записаться на прием онлайн по адресам, указанным красным.
Университетская больница, Ковентри
Пожалуйста, запишитесь на прием перед сдачей анализа крови. Нажмите кнопку «Забронировать онлайн» выше. Запись на прием помогает пациентам, их опекунам и членам семьи лучше спланировать посещение больницы, помогает сократить время ожидания в клинике и позволяет пациентам быть осмотренными намного быстрее.
Расположение: поликлиника, цокольный этаж.
Часы работы: с 8:00 до 16:45, с понедельника по пятницу (кроме государственных праздников).
Детям до 16 лет необходимо бронировать онлайн здесь.
Отделение взятия крови друзей, больница Святого Креста
Пожалуйста, запишитесь на прием, прежде чем идти на анализ крови, нажмите кнопку «Забронировать онлайн» выше. Пациенты из Регби и близлежащих районов могут получить доступ к отделению крови друзей в больнице Святого Креста.
Направления на анализы крови могут быть у терапевтов, практикующих медсестер или консультантов больниц. Пациенты также могут оставить другие образцы, такие как моча, которые были собраны дома, в приемной больницы.
Расположение: Рядом с Brookfield House, недалеко от North Road — карта здесь.
Часы работы: Сеансы клиники взятия крови для взрослых и детей указаны ниже:
Понедельник-пятница с 7:00 до 16:45 Только запись
Среда, вечер 17: 00-19: 00 Заблокирован из-за COVID
В субботу утром с 7:00 до 22:00 Заблокирован из-за COVID
Детям до 16 лет необходимо бронировать онлайн здесь.
Служба флеботомии в медицинском центре NHS города Ковентри
апрель 2020 г. НОВИНКА — Эта клиника теперь по предварительной записи. Пожалуйста, запишитесь на прием перед сдачей анализа крови. Нажмите кнопку «Забронировать онлайн» выше.
Адрес: Stoney Stanton Road, Coventry CV1 4FS
Расположение: вход через главные двери, бригада Phlebotomy находится в зоне A.
Часы работы: с понедельника по пятницу (кроме государственных праздников). 8–16.45
Детям до 16 лет необходимо бронировать онлайн здесь.
Информационные буклеты для пациентов
Тест на толерантность к глюкозе (GTT)
Специализированные тесты — существует небольшое количество специализированных тестов, при которых кровь необходимо брать в больнице, так как образец необходимо быстро передать в лабораторию для проведения теста. Щелкните здесь, чтобы просмотреть список этих специализированных тестов и узнать больше.

 На графике отображаются как зубчики. Норма — 2 и больше акцелераций за 10 мин.;
На графике отображаются как зубчики. Норма — 2 и больше акцелераций за 10 мин.;