Таблица норм ИАЖ (индекс амниотической жидкости)
Амниотическая жидкость, или, как её ещё называют, околоплодные воды, это та среда, в которой находится ещё не рождённый малыш. Околоплодные воды создают самые оптимальные условия для хорошего самочувствия плода. Их температура составляет около 37 градусов, т.e. немного выше обычной температуры тела, что является нормой.
Амниотическая жидкость играет защитную роль, предохраняя плод от вредных внешних факторов. Околоплодные воды вырабатываются амнионом – одной из зародышевых оболочек.
В каждый срок беременности своя норма околоплодных вод, также их количество зависит от индивидуальных особенностей, но всё же должно укладываться в пределы норм. Обновление околоплодных вод происходит практически каждые три часа. Несоответствие количества околоплодных вод норме говорит о маловодии или многоводии. Эти состояния рассматриваются как патологические.
| Неделя: | от (мм) – до (мм) включительно.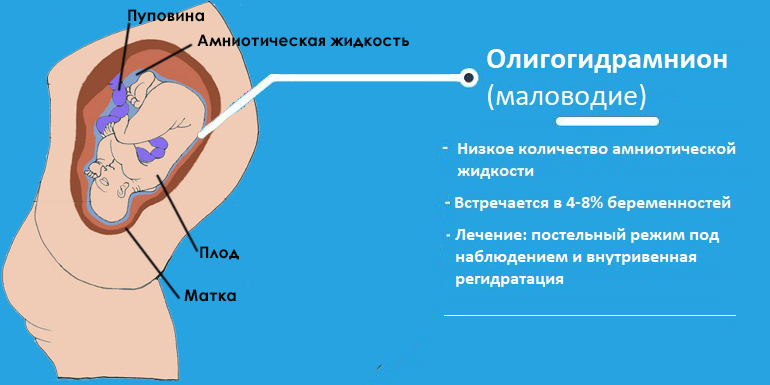 |
|---|---|
| 16: | 73 – 201 |
| 17: | 77 – 211 |
| 18: | 80 – 220 |
| 19: | 83 – 225 |
| 20: | 86 – 230 |
| 21: | 88 – 233 |
| 22: | 89 – 235 |
| 23: | 90 – 237 |
| 24: | 90 – 238 |
| 25: | 89 – 240 |
| 26: | 89 – 242 |
| 27: | 85 – 245 |
| 28: | 86 – 249 |
| 29: | 84 – 254 |
| 30: | 82 – 258 |
| 31: | 79 – 263 |
| 32: | 77 – 269 |
| 33: | 74 – 274 |
| 34: | 72 – 278 |
| 35: | 70 – 279 |
| 36: | 68 – 279 |
| 37: | 66 – 275 |
| 38: | 65 – 269 |
| 39: | 64 – 255 |
| 40: | 63 – 240 |
| 41: | 63 – 216 |
| 42: | 63 – 192 |
провоцирующие факторы, методы обследования и особенности лечения, меры профилактики
Лишь четырем женщинам из тысячи ставится диагноз «маловодие». Патология заключается в недостаточном количестве амниотических вод, в которых развивается плод, что сигнализирует о неблагополучии в женском организме. Чем опасно маловодие при беременности и что делать, если пришлось столкнуться с такой проблемой?
Патология заключается в недостаточном количестве амниотических вод, в которых развивается плод, что сигнализирует о неблагополучии в женском организме. Чем опасно маловодие при беременности и что делать, если пришлось столкнуться с такой проблемой?
Что значит маловодие при беременности
Околоплодные или амниотические воды — естественная среда обитания плода, которая отвечает за его жизнеобеспечение. От количества и качества внутриутробной жидкости зависит правильность развития малыша, что позволяет ему появиться на свет здоровым.
Амниотическая жидкость образуется в матке через 12 дней с момента имплантации плодного яйца. В матке формируется пузырь, состоящий из прочных мембран. Они обеспечивают герметичность околоплодного мешка, и называются хорион и амнион.
Количество жидкости увеличивается по мере увеличения гестационного срока. Так, с наступлением 38 гестационной недели наблюдается 1-1.5 л амниотической жидкости. Но ближе к 40 недели уровень вод снижается до 0.
Соответствие этим показателям играет важную роль, поэтому во время проведения планового УЗИ обязательно измеряют объем жидкости в матке. Для измерения используют специфический показатель ― индекс амниотической жидкости.
На заметку! В преддверии родов пузырь самостоятельно разрывается, что в акушерстве называют «отхождение вод».
Физиологический объем амниотической жидкости вариабельный и у разных женщин он отличается. Если показатель опускается ниже критической отметки (ниже 500 мл), такое явление называют маловодием. Отклонение чаще наблюдается в последнем триместре и вполне может провоцировать развитие патологии плода.
Такое нарушение при беременности, как маловодие плода, связано с неполноценным функционированием плаценты. Хотя раньше эту патологию связывали только с нарушением водно-солевого баланса у женщины. Но независимо от причины появления маловодия, повышается риск задержки развития, появления пороков сердца и даже летального исхода плода.
Классификация маловодия при беременности
Маловодие может быть транзиторным (временным) и хроническим:
- Острое (транзиторное) маловодие возникает внезапно под влиянием определенного фактора. Например, временное маловодие развивается на фоне ОРЗ, ангины, пищевого отравления. Такая форма маловодия доброкачественная и часто самоустраняется после выздоровления женщины.
- Хроническое маловодие формируется медленно и прогрессирует с увеличением срока беременности. Порой заметить отклонение удается только в третьем триместре, когда лечение маловодия при беременности уже не приносит результатов. При первичной постановке диагноза женщине проводят комплексное обследование, чтобы выяснить причину патологии.
Маловодие классифицируется и по сроку развития:
- Раннее маловодие формируется между 16 и 20 гестационными неделями. Маловодие на ранних сроках беременности легко обнаруживают во время проведения УЗИ. Основная причина ― неполноценность хориона.
 Является самым неблагоприятным видом маловодия, поскольку возникает в момент формирования плода и часто провоцирует врожденные пороки развития. Если диагноз маловодие подтверждается, обязательно проводят скрининг для выявления хромосомных аномалий у плода.
Является самым неблагоприятным видом маловодия, поскольку возникает в момент формирования плода и часто провоцирует врожденные пороки развития. Если диагноз маловодие подтверждается, обязательно проводят скрининг для выявления хромосомных аномалий у плода. - Позднее маловодие возникает после 26 гестационной недели. Это более благоприятная форма патологии, поскольку плод уже полностью развит и риск хромосомных заболеваний минимальный. Однако маловодие при беременности на поздних сроках предусматривает бдительное наблюдение за состоянием малыша, особенно в ходе родов.
В зависимости от состояния плодной оболочки, маловодие поделено на два подвида:
- Первичное ― снижение количества вод без признаков повреждения плодного пузыря. Причина патологии ― неправильное развитие плода, хромосомные нарушения, неполноценность плаценты.
- Вторичное ― недостаточность вод, вызванная травматизацией оболочки. В результате повреждения стенки плодного пузыря происходит незначительное подтекание вод.

Причины маловодия при беременности
Факторы развития маловодия до конца не изучены. Но исследование подобных случаев в акушерской практике показало следующие возможные причины данной патологии:
- Недоразвитие и снижение функциональности плодного пузыря.
- Тяжелые патологии плода (недоразвитие почек, уродства, хромосомные аномалии).
- Гипертония. Сильный и продолжительный гипертонический криз провоцирует дисфункцию плаценты, что приводит к маловодию.
- Инфекционные заболевания. Бактериальная флора при попадании в амниотические воды осложняет работу плаценты.
- Неправильный кровоток при многоплодной беременности.
- Перенашивание беременности.
- Нарушение обмена веществ у женщины, в частности сильное ожирение.
Симптомы маловодия при беременности
Подтверждение маловодия проводится на основании характерных симптомов. Так, признаки маловодия при беременности следующие:
- Дискомфорт, вызванный шевелением плода.

- Болевой синдром внизу живота, напоминающий боли при менструации.
- Утренняя тошнота и повышенная сухость во рту.
- Слабость, ломота в теле, апатия.
- Беспокойный сон.
- Отказ от пищи.
Как определить маловодие при беременности
Гинеколог может заподозрить маловодие у женщины во время планового осмотра. На эту патологию указывает:
- Недостаточная активность плода.
- Несоответствие высоты дна матки сроку беременности.
- Окружность живота меньше установленных норм.
- Базовым критерием маловодия является индекс амниотической жидкости, который входит в перечень показателей, определяющихся на УЗИ.
Однако для подтверждения хронического маловодия все параметры изучают в динамике на протяжении 1-2 месяцев. Если маловодие прогрессирует, диагноз окончательно подтверждают.
После этого женщина внепланово проходит дополнительный скрининг:
- Сдает кровь на инфекции.
- Делает тест на толерантность к глюкозе.

- Сдает кровь на показатели пороков развития.
- Проходит дополнительное УЗИ.
- Направляется на амниоцентез с кариотипированием для исключения генетических патологий плода.
По результатам исследований доктор решает, что делать при маловодии при беременности: прерывать беременность или сохранять с последующим лечением и наблюдением.
Индекс амниотической жидкости: нормы
Оптимальный метод определения маловодия ― УЗИ. В процессе исследования проводят вычисление индекса амниотической жидкости (ИАЖ), а также измеряют длину вертикального кармана. С помощью этих двух величин определяют уровень вод. Если индекс ниже нормы, маловодие подтверждается.
- Вертикальный карман ― это свободный сектор околоплодных вод между малышом и передней стенкой брюшины. На момент измерения в нем должны отсутствовать фрагменты плаценты или части тела плода. В норме длина кармана составляет от 5 до 8 см.
- ИАЖ ― для измерения живот условно разделяют двумя перпендикулярными линиями, проходящими через пупок.
 В результате визуализируется 4 ровных квадрата. Потом в каждом из них определяется высота кармана. В конце эти величины складывают и получают ИАЖ.
В результате визуализируется 4 ровных квадрата. Потом в каждом из них определяется высота кармана. В конце эти величины складывают и получают ИАЖ.
Умеренное маловодие при беременности
При умеренном маловодии длина кармана колеблется между 2 и 5 см. ИАЖ при этом должен быть таким:
Такая степень маловодия несущественная и часто является эхографическим признаком без клинических проявлений. Умеренное маловодие предполагает обязательное проведение КТГ, а также допплерометрии, чтобы исключить пороки у плода. Женщине назначат кратковременный прием поливитаминов и лекарств для улучшения работы плаценты.
Выраженное маловодие при беременности
Выраженное маловодие ― это уже явная патология, указывающая на существенные нарушения в работе плаценты и развитии малыша. Диагностический критерий аномалии ― длина вертикального кармана не превышает 2 см, а ИАЖ равен таким значениям:
После подтверждения диагноза женщину направляют на обследование. Его цель ― исключить хромосомные аномалии и оценить функциональную состоятельность плаценты.
Его цель ― исключить хромосомные аномалии и оценить функциональную состоятельность плаценты.
Если причиной патологии окажется болезнь женщины (диабет, гестоз) или фитоплацентарная недостаточность, беременность сохраняют и проводят коррекцию состояния женщины.
Если обнаруживают хромосомные дефекты плода, женщине рекомендуют прервать беременность.
Как лечить маловодие при беременности
Умеренное маловодие зачастую не требует лечения. Оно не прогрессирует и в большинстве случаев носит временный характер. В таком случае опасности для мамы и плода нет, поэтому женщине рекомендаций о здоровом способе жизни женщине не дают.
Совершенно другая ситуация с выраженным маловодием. Четкой схемы лечения патологии нет, поэтому стратегию подбирает врач индивидуального для каждого случая. К сожалению, исход не всегда благоприятный. У одних женщин случается выкидыш, или плод рождается с уродствами, у других ― малыши рождаются слабыми и нуждаются в реанимационных мероприятиях.
Частым методом лечения маловодия является введение в плодный пузырь физиологического раствора через шейку матки. Такая процедура позволяет отсрочить старение плаценты или ее отслоение, а также преждевременное отмирание пуповины. Но такие меры эффективны только при отсутствии у плода признаков патологи развития.
Если до 26 гестационной недели скрининг показывает аномалии развития, проводят прерывание беременности. Если лечение маловодия не приносит улучшение, а срок беременности уже большой (не менее 28 недель), стимулируют преждевременные роды.
Маловодие при беременности: последствия для ребенка и женщины
Маловодие в 1 или 2 триместре может вызывать множественные дефекты у плода или выкидыш. Во второй половине беременности патология осложняет рост и развитие малыша, нередко провоцирует преждевременное начало родовой деятельности.
Чем грозит маловодие при беременности женщине:
- Недостаточность амниотических вод приводит к болевым ощущениям в матке.

- Повышается риск прерывания беременности.
- В ходе родов наблюдается недостаточная родовая деятельность, происходит неполное раскрытие шейки матки.
- Часто приходится прибегать к стимуляции схваток, а пузырь вскрывать искусственным путем.
Влияние маловодия на плод:
- Малыш не может расти, происходит задержка развития.
- У плода формируется косолапость, деформация скелета.
- Повышен риск хромосомных аномалий или уродств.
- Малыш не может появиться естественным путем, поэтому проводят кесарево сечение.
- Возможна перинатальная смертность малыша.
Маловодие при беременности ― профилактика
Единственная возможность предотвратить маловодие, это исключить факторы, провоцирующие эту патологию как на этапе планирования беременности, так и после зачатия. Для этого нужно обнаружить эти факторы (если они есть) и вовремя устранить.
Так, нарушение обмена веществ у женщины, включая водный дисбаланс, снижение метаболизма на фоне эндокринных нарушений, неправильное питание ― это отклонения от нормы, которые нужно исправить еще на этапе планирования беременности.
А во время беременности нужно избегать интоксикации алкоголем, никотином, лекарственными препаратами и химическими элементами. Это приводит к замедлению плацентарного кровотока и маловодию.
Для профилактики женщине также рекомендовано хорошее питание, умеренная физическая активность, регулярное посещение доктора и прохождение всех плановых обследований.
Маловодие при беременности — отзывы об исходах
В большинстве случаев женщины рассказывают о незначительном маловодии во второй половине беременности, которое успешно проходило после кратковременного лечения. Женщины нормально донашивали малыша до срока и рожали естественным путем.
Некоторые дамы рассказывают, что им назначали витамины и метаболический комплекс (Курантил с Актовегином), а другие женщины обходились без лечения.
Описанные случаи свидетельствуют о распространенности транзиторного физиологического маловодия, которое не угрожает ни женщине, ни плоду.
Лишь в редких случаях встречается информации о раннем маловодии (до 26-28 гестационной недели), когда обследование показало нарушение развития плода. В этих случаях беременность оканчивалась искусственным прерыванием.
В этих случаях беременность оканчивалась искусственным прерыванием.
Как видите, опасные последствия маловодия при беременности встречаются редко, и предотвратить их не всегда удается. Но в большинстве случаев незначительное маловодие проходит самостоятельно, не оставляя после себя печальных последствий.
Источник: https://beremennuyu.ru/prichiny-i-priznaki-malovodiya-pri-beremennosti-lechenie-malovodiya-vo-vremya-beremennosti-chem-opasno-malovodie-pri-beremennosti-posledstviya
Почему появляется маловодие при беременности и нужно ли его лечить?
Маловодие – недостаток околоплодных вод. Оно встречается у 20% беременных женщин. Это состояние может иметь серьезные последствия, оно чревато осложнениями и отклонениями от нормального течения беременности, повышается риск патологий развития плода.
Состав околоплодных вод достаточно многообразен. Воды внутри плодного яйца содержат питательные вещества, необходимые для жизни и развития ребенка, кислород, гормоны, соли, витамины и другие вещества, которые обеспечивают нормальное течение внутриутробного развития плода.
Еще одна функция околоплодных вод – защитная. Вода, которая находится внутри плаценты, создает подобие невесомости и таким способом защищает ребенка от возможных повреждений вследствие давления внутренних органов женщины.
В случае удара она амортизирует его, поэтому последствия для плода минимальны. Кроме того, околоплодные воды защищают ребенка от инфекций и других неблагоприятных факторов. Таким образом, маловодие во время беременности очень опасно, потому как подобное явление является снижением качества защитных функций околоплодных вод.
Почему возникает маловодие?
Количество воды внутри плаценты меняется в зависимости от потребностей малыша и срока беременности, понятно, что на сроке 20 недель объем вод меньше, чем на сроке 37 недель. К 38 неделе нормально протекающей беременности объем жидкости составляет 1500 мл, а на 39 и 40 неделе он начинает постепенно снижаться.
Чаще всего, признаки маловодия выявляются во втором триместре (примерно к 20 неделе), но если же маловодие обнаруживается на сроке 30 – 32 недели, то это может грозить серьезными проблемами.
Если на сроке 30 – 32 недели амниотической жидкости меньше чем 1000 мл, то речь идет о маловодии. В зависимости от количества недостачи жидкости в плаценте, диагностируется выраженное или умеренное маловодие при беременности. Для диагностики чаще всего используется УЗИ.
Иногда умеренное маловодие при беременности является результатом неправильного питания. В такой ситуации беременной женщине не требуется лечение, достаточно наладить режим и рацион питания.
Обычно врачи назначают в такой ситуации щадящий режим, который включает употребление в пищу разнообразных продуктов, богатых витаминами и минералами.
Параллельно с диетой важно периодически обследоваться у врача.
Если же УЗИ показало выраженное маловодие, значит, потребуются серьезные меры, включая медикаментозное лечение. В такой ситуации женщину поместят на сохранение в дневной стационар. Чем больше выражено маловодие, тем серьезнее могут быть последствия для малыша. Выраженное маловодие грозит развитием следующих патологий:
Выраженное маловодие грозит развитием следующих патологий:
- деформации костной системы ребенка,
- асфиксия, которая может привести к нарушению нервной системы и отрицательно отразиться на деятельности головного мозга,
- аномальное развитие конечностей у плода.
Беременная должна знать, что уменьшение объема амниотической жидкости на позднем сроке (37, 38, 39 недель) не читается патологией. Это естественный процесс подготовки к родам, которые в большинстве случаев приходятся на 39 или 40 неделю.
Симптомы маловодия
Самое опасное в этом состоянии то, что явные признаки маловодия отсутствуют. Физически женщина чувствует себя прекрасно и ее самочувствие не имеет отклонений от нормы. Лишь иногда в момент шевеления плода женщина может ощущать боль в нижней части живота, но это недостоверный симптом.
Точно определить, есть ли у беременной маловодие, может только специалист. Так, опытный врач может диагностировать патологию в случае:
- отставания размеров или несоответствия высоты расположения дна матки,
- его серьезное несоответствие срокам беременности,
- недостаточные размеры живота для этого срока.

При обнаружении подобных симптомов врач может прийти к выводу об обнаружении маловодия у беременной. Каждый врач знает, чем грозит маловодие, если его не лечить. Риск родить малыша с патологиями развития очень высок, особенно при выраженном маловодии.
С целью опровергнуть или, наоборот, подтвердить этот диагноз, необходимо провести УЗИ, на основании чего и ставить диагноз. Ультразвуковое исследование позволит точно определить количество жидкости внутри плаценты, а также при подтверждении диагноза, врач с помощью УЗИ оценит степень тяжести и состояние плода. При подозрении на наличие маловодия, беременной стоит пройти осмотр у гинеколога.
Диагностировать маловодие могут и на 20, и на 30 и на 37 неделе. Хотя маловодие в классическом понимании может быть диагностировано только на 39 или 40 неделе, если объем жидкости сократился до 500 мл и менее.
Однако классическое определение устарело, в современной медицине речь о маловодии может идти начиная с 20 недели. Чем ближе срок родов (37, 38, 39 неделя), тем больше стареет плацента и тем чаще выявляется маловодие.
Чем ближе срок родов (37, 38, 39 неделя), тем больше стареет плацента и тем чаще выявляется маловодие.
Причины маловодия
Если врач диагностирует маловодие при беременности – причины этого состояния могут быть разными. Специалисты по сей день не могут прийти к общему мнению о том, почему происходит маловодие. Из длинного списка причин ученые точно определили следующие:
- Пониженная функция секреции оболочки, образующей плодное яйцо, недостаточное или неправильное развитие эпителия, покрывающего эту оболочку. Если беременная не знает, чем опасно маловодие при беременности, то это даже лучше. Больше всего трудностей у врачей вызывает не диагностирование, а «ложные симптомы», которые возникают в результате возбуждения нервной системы женщины.
- Аномальное развитие плода. К числу прочих вариантов аномального развития можно отнести наследственные аномалии в развитии лица и почек. Уточнить это возможно в период между 20 и 30 неделями, когда уже проведено второе обязательное ультразвуковое исследование.

- Повышенное артериальное давление у беременной. Естественно, на протяжении всего периода беременности давление будет повышенно, но его скачки при этом будут незначительны. В случае если скачки артериального давления слишком высокие, то это может вызвать маловодие. В случае гипертонии может возникнуть задержка в развитии плода, замедление его роста или замирание. Особенно часто это происходит после 20 недели.
- Еще одной причиной маловодия являются всевозможные бактериальные инфекции, которые были перенесены беременной и не вылечены качественно. Иногда опасность скрыта в инфекциях, которыми женщина болела задолго до беременности. В такой ситуации патогенную микрофлору с помощью анализов выявляют как в родовых путях, так и в околоплодных водах. Проявление такой опасности может быть обнаружено в 20 недель беременности, когда под действием гормонов инфекция начнет прогрессировать, параллельно с этим развивается маловодие. На сроке 30 недель маловодие приобретает выраженный характер.

- Маловодие часто наблюдается в случае многоплодной беременности. Причиной этого недуга в такой ситуации может служить неравномерное распределение кровотока в плаценте. В таком случае одному ребенку достается больше кислорода и питательных веществ, чем другому. Подобная ситуация может привести к гибели более слабого зародыша, поэтому необходимо стационарное наблюдение.
- Еще одна причина маловодия – перенашивание. На сроке 36 или 37 недель ребенок уже полностью сформирован и может появиться в любой момент. Иногда женщины носят малыша свыше 40 недель, но важно знать, что начиная с 38 недель может развиваться маловодие. Причиной этому является «срок годности» плаценты, которая уже отслужила положенное время и начинает стареть. Иногда явное старение плаценты отмечается уже в 37 недель. В результате чего происходит её отслаивание и неспособность выполнять свои функции. При таких обстоятельствах врачи ставят вопрос о кесаревом сечении или вызывании родов путем прокалывания плаценты.
 Не стоит пугаться, если врачи предложат делать операцию на сроке 37 или 38 недель. К этому периоду ребенок уже полностью готов к появлению на свет.
Не стоит пугаться, если врачи предложат делать операцию на сроке 37 или 38 недель. К этому периоду ребенок уже полностью готов к появлению на свет.
- Маловодие может развиваться постепенно, начиная с первой недели беременности, и быть обнаружено на сроке 12 или после 20 недели при прохождении УЗИ. Причиной его может быть ожирение беременной женщины в результате серьезных нарушений обмена веществ. В такой ситуации важно знать, насколько оно выражено, и как серьезно отразилось на развитии плода. Если маловодие еще не успело стать выраженным и приобрести критический характер, то можно спасти ребенка. Для этого беременную помещают в стационар, где она будет находиться под наблюдением врачей на протяжении всего срока вынашивания. При такой патологии нужно ввести строгую диету и выяснить причины ожирения. Даже при самом лучшем варианте малыш родится не позже, чем на сроке 37 или, в крайнем случае, 38 недель. Это связано с отмиранием плаценты. В таком случае обязательно кесарево сечение.

Обследования и анализы при маловодии
Прежде чем начинать лечение, врачу необходимо установить, что привело к патологии, и провести диагностику. Первым делом важно уточнить причину, послужившую результатом недостаточности околоплодных вод и степень выраженности маловодия. В таком случае нужно пройти ряд анализов и исследований:
- ультразвуковое исследование и допплерографию, в результате которых можно:
- определить количество воды в плодном яйце;
- уточнить степень отставания ребенка в развитии;
- оценить качество кровотока в маточных артериях беременной женщины, а также в пуповине и мозговой артерии плода.
- общий анализ мочи, общий анализ крови, мазок на наличие возможных инфекций и других заболеваний, передающихся половым путем. Эти анализы исключат возможность заражения плода, в результате которого развивается маловодие;
- КТГ с целью определить самочувствие и состояние плода.
Помимо этого, крайне важно провести устный опрос беременной женщины. Чем честнее будут ее ответы, тем быстрее удастся выяснить причину маловодия. Важно уточнить, злоупотребляла ли она какими-либо продуктами, употребляла ли алкоголь, курит ли беременная. Чем быстрее будет установлена причина маловодия, тем быстрее можно будет приступить к лечению, а значит – сберечь ребенка.
Чем честнее будут ее ответы, тем быстрее удастся выяснить причину маловодия. Важно уточнить, злоупотребляла ли она какими-либо продуктами, употребляла ли алкоголь, курит ли беременная. Чем быстрее будет установлена причина маловодия, тем быстрее можно будет приступить к лечению, а значит – сберечь ребенка.
Если на раннем сроке будет диагностировано маловодие, то беременной на протяжении всего срока вынашивания нужно будет проходить дополнительные обследования для выявления индекса амниотической жидкости (ИАЖ).
Для каждой недели, начиная с 16, нужно определять ИАЖ. Периодичность определения – 20, 30, 32, 34, 35, 36, 37, 38, 39 и 40 неделя беременности (при условии, что роды путем кесарева сечения не произойдут на 37 неделе).
Лечение маловодия
Методы лечения этого недуга могут быть разными. Все зависит от выраженности маловодия, причин его возникновения и сроков беременности. Например, в случае нарушения обмена веществ и ожирения на сроке 30 или 32 недели женщине назначают прием медикаментов, которые нормализуют деятельность плаценты.
Также врач составит специальный режим питания. Если же сроки беременности 33 или 34 неделя и больше, то назначают комплексное лечение, которое включает прием препаратов, улучшающих обмен веществ в плаценте, витаминов, лекарств для основной причины заболевания.
Лечение может проходить в двух вариантах: амбулаторное – при умеренной степени маловодия, или в стационаре – если степень маловодия носит выраженный характер. Амбулаторное лечение заключается в:
- ограничении двигательной активности,
- подержании щадящего режима,
- исключении тяжелых физических нагрузок,
- приеме препаратов, которые назначил врач,
- периодическом посещении женской консультации.
Обычно амбулаторное лечение назначают, если женщина находится на втором триместре беременности. В стационар женщину помещают в случае:
- если маловодие имеет выраженную степень;
- если количество околоплодных вод немного ниже нормы, но при этом обнаружен тонус матки;
- маловодие на 34 – 35 неделе беременности и более поздних сроках.

В случае диагностирования маловодия, врач может назначить еженедельное прохождение УЗИ, начиная с 34 или с 35 недели, КТГ плода и допплерографию. Подобные меры крайне важны с целью контроля патологии. Тогда, если что-то пойдет не так, можно будет вовремя принять необходимые меры.
Если маловодие носит выраженную форму и степень тяжести патологии угрожает здоровью ребенка, то врач обязан принять меры и произвести кесарево сечение. Досрочные роды в этом случае возможны только при сроке беременности 33 недели и более.
Однако по возможности врачи стараются делать все, чтобы сохранить беременность до срока минимум 35 недель, так как полностью созревшим плод считается только к концу 36 недели. Но это не значит, что нужно отказываться от операции на сроке 34 или 35 недель, так как при маловодии плод может сильно пострадать.
Состояние женщины при маловодии
Маловодие имеет тяжелые последствия и оказывает негативное влияние на течение беременности, следствием чего являются болезненные ощущения, особенно сильно это проявляется в период активного шевеления плода. К тому же малое количество околоплодных вод может привести к прерыванию беременности. Особенно сильный риск выкидыша в первом триместре беременности.
К тому же малое количество околоплодных вод может привести к прерыванию беременности. Особенно сильный риск выкидыша в первом триместре беременности.
Независимо от формы маловодия (умеренное или выраженное), происходит осложнение течения родов. Это может проявляться в слабости родового процесса – незначительным схваткам и слабым потугам.
Это происходит в результате низкого давления плодного пузыря, который в силу своих небольших размеров не способен оказать влияние на скорость подготовки родовых каналов и раскрытия шейки матки. На сроке меньшем, чем 34 недели, придется проводить кесарево сечение.
В такой ситуации может понадобиться делать инъекции специальных препаратов, которые стимулируют схватки. Особенно это имеет значение на сроке свыше 35 недель. В таком случае женщина сможет родить сама.
Профилактика маловодия
Поскольку последствия маловодия могут быть серьезными, а лечить его сложно, необходимо принимать профилактические меры. Они состоят в правильном питании и в соблюдении всех медицинских рекомендаций. Важно вовремя проходить обследования и сдавать анализы. Запрещено поднимать тяжести.
Важно вовремя проходить обследования и сдавать анализы. Запрещено поднимать тяжести.
Источник: https://jmiss.ru/zdorovie/beremennost/malovodie-pri-beremennosti.html
Маловодие при беременности: причины и последствия. Чем опасно маловодие? Лечение маловодия
В этой статье вы узнаете на каком основании ставится диагноз «маловодие» и чем оно опасно для женщины и ее малыша. А также какие причины возникновения этого отклонения, как маловодие лечится и какие меры нужно предпринять для профилактики возникновения осложнений.
Есть такой диагноз «маловодие». Это означает, что количество амниотической жидкости меньше нормы на определенном сроке беременности.
Сейчас, благодаря ультразвуковым обследованиям, маловодие легко выявить, и этот диагноз ставится всего 5% беременных женщин. Но, к сожалению, он все-таки существует и это отклонение лечить нужно и как можно раньше, чтобы избежать нежелательных осложнений, в том числе пороков в физическом развитии плода.
Что означает маловодие при беременности?
Околоплодные воды содержат много необходимых ребенку веществ, например, соли, гормоны, кислород и витамины. Также амниотическая жидкость защищает плод от многих вредных внешних факторов. Но случается такое отклонение, когда околоплодных вод мало и это серьезно усложняет здоровое вынашивание ребенка.
Также амниотическая жидкость защищает плод от многих вредных внешних факторов. Но случается такое отклонение, когда околоплодных вод мало и это серьезно усложняет здоровое вынашивание ребенка.
На разных сроках количество жидкости разное, так, в последнем триместре, оно должно составлять 0,8-1,5 л. Если же количество вод меньше, то речь идет о маловодии.
Существует разделение маловодия на умеренное и выраженное, для определения тяжести отклонения имеет значение степень нехватки жидкости.
Умеренное маловодие при беременности
При умеренном маловодии объем жидкости немного меньше, чем должно быть при нормальной беременности, и составляет около 400-700 мл.
Лечение такого маловодия заключается в налаживании режима питания, нужно придерживаться специальной диеты, богатой витаминами и минералами, вести здоровый образ жизни, регулярно посещать врача, чтобы следить за динамикой заболевания и не пропустить ухудшение состояния. Как правило, этого достаточно и умеренное маловодие не вредит плоду.
Выраженное маловодие при беременности
Выраженное маловодие означает сильное отклонение от нормального объема околоплодных вод. При выраженном маловодии нужно принимать срочные и радикальные меры, т.к. это состояние очень опасно для жизни и здоровья малыша.
Лечение обычно ведется в стационаре под постоянным наблюдением врачей.
Если вам поставили такой диагноз, это может повлиять на вашего будущего ребенка — из-за маловодия может возникнуть отставание в развитии плода, гипоксия, которая в свою очередь повлечет проблемы с центральной нервной системой, к неправильному формированию костного скелета и тканей, и даже к прерыванию беременности.
Женщин, страдающих выраженным маловодием, всего 0,3-0,5%.
Признаки маловодия при беременности
Сама беременная обычно не ощущает, что у нее есть такое отклонение как маловодие. Единственное, что может насторожить, это появление резкой боли в животе, когда ребеночек толкается. Это может свидетельствовать о недостатке жидкости в плодном пузыре.
Это может свидетельствовать о недостатке жидкости в плодном пузыре.
Врач на осмотре может выявить вероятность маловодия по отставанию следующих показателей:
- роста объема живота
- измерения дна матки
По этим данным врач может сделать предположение об отклонении от нормы обязательно должен направить беременную на УЗИ-обследование, где точно и будет поставлен диагноз.
Аппарат УЗИ дает возможность измерить количество амниотической жидкости и определить, достаточно ее или нет.
Если по УЗИ у вас умеренное маловодие не спешите огорчаться, лучше переделайте ультразвуковое исследование в другом месте, возможно врач ошибается или аппарат не достаточно точный, и результаты будут отличаться.
Причины маловодия при беременности
Все причины, из-за которых возникает маловодие, полностью не изучены, но специалисты выделяют следующие:
- Подтекание околоплодных вод или по научному — амниональная гидрорея. Подтекание вод происходит задолго до ПДР благодаря разрыву плодной оболочки.
 Медики считают, что это случается из-за инфицирования оболочки или ее преждевременное старение, что приводит к ее истончению и появлению щели. Лечится это отклонение постельным режимом, при этом жидкость успевает восстанавливаться и ее потеря не вредит ребенку
Медики считают, что это случается из-за инфицирования оболочки или ее преждевременное старение, что приводит к ее истончению и появлению щели. Лечится это отклонение постельным режимом, при этом жидкость успевает восстанавливаться и ее потеря не вредит ребенку - Нарушения в развитии плодной оболочки. Таких нарушений существует не мало и причин их возникновения тоже, к самым распространенным относят генетические нарушения и пагубное влияние окружающей среды
- Инфицирование плодного пузыря. Существует ряд вирусов, от которых плацента не может защитить ребенка и происходит заражение плодного пузыря, нарушается правильное его функционирование, что и приводит к маловодию
- Перенашивание плода. Плацента и плодная оболочка уже не работают на полную мощность, ребенку не поступают нужные ему питательные вещества и состояние его организма ухудшается, затрудняется также кровообращение в оболочках, что в свою очередь приводит к уменьшению выработки околоплодной жидкости
- Недоразвитие тканей плодного пузыря или их плохая секреторная работа
- Патологии в развитии плода. Здесь врачи выделяют генетические аномалии развития лица и почек
- Бактериальные инфекции в редких случаях способны проникать не только в родовой канал женщины, но и в амниотическую жидкость
- При многоплодной беременности, бывают случаи, что неправильно распределяется кровь в плаценте и поэтому один ребенок недополучает необходимые вещества, а другой получает их слишком много
Чем грозит маловодие при беременности?
Маловодие при беременности может вызвать довольно много осложнений. Если вод недостаточно, стенки матки начинают сильно сжимать плодный пузырь, что оказывает излишнее давление на ребенка. При этом малыш будет находиться в согнутом состоянии в неудобной и неестественной для него позе.
Такое развитие событий приводит к искривлению позвоночника у ребенка и косолапости, а также кожные покровы могут срастись с плодной оболочкой. Кроме того могут образоваться симонартовые связки, которые обвивают плод и ограничивают его движения, могут даже привести к увечьям.
Если эти связки обовьют пуповину, ребенок будет недополучать питательные вещества, может появиться гипоксия плода, нарушение кровотока, что повлечет за собой задержку в развитии и возможно даже гибель плода.
Околоплодные воды, к тому же, защищают малыша от внешней среды, которая может нанести ему вред, и их недостаток приведет к ненадежной защите или ее отсутствию.
При недостатке вод шейка матки на родах может медленно раскрываться, родовая деятельность становится слабой. Схватки болезненные, но недостаточно сильные. После родов может возникнуть кровотечение.
Если выраженное маловодие поздно было обнаружено и имеет необратимые нарушения развития плода, врачи настаивают на досрочном прерывании беременности.
Умеренное маловодие можно сказать никогда не имеет негативного влияния на ребенка, если, конечно же, будет скорректирован режим питания и образ жизни беременной.
Маловодие при беременности, что делать?
Если врач поставил вам диагноз «маловодие», он обязательно назначит вам лечение и расскажет что делать.
Первым делом не волноваться. Поставленный вовремя диагноз, это 50% успеха лечения. Выполняйте строго указания врача, если нужно лечь в больницу, даже не задумывайтесь — ложитесь, ведь от этого зависит здоровье вашего будущего малыша и, в некоторых случаях, даже его жизнь.
Как лечить маловодие при беременности?
Женщина должна понимать, что даже при поставленном диагнозе «умеренное маловодие» она не должна заниматься самолечением или вообще его игнорировать.
Врач назначит дополнительные обследования: общие анализы крови и мочи, анализы на инфекции, КТГ плода (кардиотокография), УЗИ, мазок на воды, если есть подозрение, что они подтекают.
Эти обследования помогут сделать оценку состояния ребенка и степени тяжести отклонения. По их результатам гинеколог пропишет необходимое лечение. Также нужно постараться определить причину возникновения маловодия, это поможет выбрать правильное лечение.
- Если причина маловодия ожирение и нарушения функций обмена веществ в организме, то нужна правильная диета, прием витаминов и лекарств, которые улучшают кровоснабжение плаценты. Если маловодие умеренное, лечение можно проходить дома, но если оно выраженное, то необходима госпитализация.
- Если причиной маловодия послужила вирусная инфекция, то назначаются противовирусные препараты и проводится общеукрепляющая терапия. Врач обязательно назначит прием витаминного комплекса и лекарств улучшающих микроциркуляцию крови.
- Если причина кроется в нарушении развития плодного пузыря, врачи пытаются сохранить беременность, и предотвратить инфицирование плода. В этом случае лечение проводится исключительно в стационаре и женщине назначают дополнительные обследования, чтобы оценить состояние ее организма и состояние плода.
При перенашивании врачи делают прокол плодного пузыря и стимулирующими препаратами вызывают роды.
Важным также является уменьшение физических нагрузок, снижение двигательной активности и соблюдение постельного режима.
При маловодии врачи направляют женщину делать чаще УЗИ и допплерографию, чтобы следить за динамикой отклонения и за изменениями в лучшую или худшую сторону в организме матери и состоянии ребенка.
Если срок беременности уже большой и ребенок доношен, то врач может рекомендовать преждевременные роды, которые будут вызваны специальными стимулирующими препаратами.
Не забудьте сообщить своему врачу, если в предыдущие беременности у вас уже был такой диагноз, и лучше провести пару дополнительных УЗИ-обследований, чтобы исключить данное отклонение или обнаружить его как можно раньше.
Индекс маловодия при беременности
На УЗИ-обследовании ставиться диагноз «маловодие» основанный на показателе индекса амниотической жидкости (ИАЖ), который вычисляется УЗИ аппаратом. Аппарат измеряет количество вод в нескольких местах и высчитывает ИАЖ.
В третьем триместре:
- если индекс находится в пределах 5-8 см, то количество вод нормальное
- если индекс составляет 2-5 см, то это «умеренное маловодие»
- при индексе ниже 2 см, ставится диагноз «выраженное маловодие»
Однако стоит отметить, что ИАЖ изменяется в зависимости от срока беременности:
- в 16 недель нормой считается от 73 до 201 мм
- в 20 недель от 86 до 230 мм
- в 25 недель от 89 до 240 мм
- в 30 недель от 82 до 258 мм
- в 35 недель от 70 до 279 мм
- в 40 недель от 63 до 240 мм
Количество амниотической жидкости меняется из-за того, что плод растет, глотает жидкость и мочиться. Но не стоит переживать за состояние малыша, т.к. околоплодные воды обновляются каждые 3 часа, а каждые 3 дня они полностью меняются.
Питание при маловодии при беременности
Питаться при маловодии нужно правильно и сбалансировано:
- старайтесь кушать несколько раз в день (более 5 приемов пищи), но маленькими порциями
- продукты должны содержать много витаминов и минералов, быть питательными
- выбирайте натуральные продукты с минимальной обработкой
- исключите из меню продукты быстрого питания (гамбургеры, хот-доги и т.д.)
- уменьшите количество потребляемого сахара и соли
- исключите жирную пищу из своего рациона
- постарайтесь поменьше употреблять специй и пряностей
- избегайте продуктов содержащих консерванты, ароматизаторы и красители
- мясо, рыба и морепродукты должны быть хорошо термически обработаны, не стоит их есть в сыром виде или полу готовыми
- воздержитесь от употребления сыра с плесенью, некипяченого молока и сырых яиц
- не пейте крепкий чай, постарайтесь обойтись без кофе и полностью исключите алкоголь
- вместо сладостей и сахара употребляйте побольше фруктов
Обязательно следите за прибавкой веса, т.к. быстрый его набор также может привести к маловодию или к ухудшению уже имеющегося отклонения.
Тенденция к маловодию при беременности: как определить?
Женщина может быть склонна к маловодию при беременности в следующих случаях:
- будущая мать курит
- беременность многоплодная
- у женщины есть нарушения обмена веществ в организме
- присутствуют аномалии в развитии плодного пузыря
- гестоз — токсикоз на поздних сроках
- обезвоживание организма из-за рвоты или диареи
- имеется бактериальная или вирусная инфекция
- женщина страдает сахарным диабетом
- наличие хронических заболеваний у будущей матери
- перенашивание беременности
- имеются пороки почек плода
- было маловодие в предыдущие беременности
Если вы попадаете в категорию риска, врач назначит вам дополнительные обследования и анализы, чтобы вовремя выявить отклонения от нормального объема околоплодной жидкости и как можно раньше приступить к лечению.
Итоги и советы
Давайте подведем итоги и определим основные меры для профилактики маловодия:
- Правильное дробное питание, продукты должны быть максимально полезными
- Соблюдение диеты, если есть проблемы с избыточным весом
- Дополнительный прием комплексных витаминов
- Исключение физических нагрузок, замените их пешими прогулками на свежем воздухе
- Своевременное посещение врача-гинеколога, сдача анализов, прохождение необходимых обследований
- Если есть эндокринные нарушения (сахарный диабет, например, или ожирение) нужно пройти соответствующее лечение.
Источник: https://heaclub.ru/malovodie-pri-beremennosti-prichiny-i-posledstviya-chem-opasno-malovodie-lechenie-malovodiya
Вопрос-ответ на актуальные темы о здоровье
08.06.2021 анонимно, 24 года, Новосибирск
Здравствуйте! Мне 24 года, с 22 лет наблюдается полное отсутствие волосяного покрова в области затылка. Подскажите пожалуйста реально ли в таком случае восстановить волосы? К какому специалисту обратиться и нужно ли предварительно сдать какие либо анализы?
Посмотреть ответ01.04.2021 Анонимный пациент
Екатерина, добрый день) У меня проблема, из-за гормонального сбоя были сильные внутренние прыщи, а сейчас от них остались темные пятна, даже тональником их сложно маскировать( я почитала, что лазером можно удалить, но не знаю каким лучше, может вы подскажете, или вообще может не лазером пятна убрать, а как-то по другому? Заранее большое спасибо!
Посмотреть ответ19.03.2021 Пациент
Здравствуйте! Я родила ребенка и ему поставили диагноз апплазия части кожного покрова головы и сказали, что это генетическое заболевание. Можно ли как-то узнать точно ли это апплазия, а не неосторожность врачей при КС?
Посмотреть ответ11.03.2021 Варвара , 25 лет, Новосибирск
Здравствуйте!
Скажите пожалуйста, делаете ли Лапароскопию по удалению эндометриозных кист и очагов эндометриоз по ОМС? Если нет, то подскажите стоимость (правый яичник-6,5 см, левый-2 кисты по 1,5 см, очаги) Две лапароскопии были проведены( одна запланированная, вторая экстренная( разрыв, но не удалили а просто коагулировали).
11.03.2021 Валерия Романова , 38 лет, Новосибирск
Здравствуйте, скажите пожалуйста 1,5 года назад забеременила в вашей клинике,. Был криоперенос. Сейчас хочу узнать не утилизирован мой материал, хочу оплатить просрочку для дальнейшего использования.
Посмотреть ответ11.03.2021 Александра, 35 лет, Новосибирск
Могу я стать сурагатной мамой если я из украины
Посмотреть ответ11.03.2021 Дарья , 35 лет, Новосибирск
Добрый день! У меня срок беременности 21 неделя, поставили диагноз: гипоплазия костей носа. На 12 неделе все было хорошо, размер косточки был 1,9 мм, сейчас в 21 неделю 4,3 мм. Биохимический анализ, хороший.
В таком случае какая вероятность потологии?
11.03.2021 Кристина , 29 лет, Новосибирск
здравствуйте, подскажите стоимость вакцинации пентаксим?
Посмотреть ответ10.03.2021 Юлия, 40 лет, Новосибирск
Здравствуйте. Подскажите что принимать при воспаление поджелудочной железы. Раньше ставили диагноз панкреатит. Принимаю таблетки панкреатин омепразол нольпаза
Посмотреть ответ10.03.2021 Юлия, 27 лет, Новосибирск
Здравствуйте!
Мне 27 лет, первая беременность, проблем не было не до не во время, токсикоза нет, всё протекает отлично, у мужа есть 1 ребёнок от первого брака. У ребёнка G6pD.
После прохождения 1-го скрининга в 13,2 недель по узи всё в норме, единственное голова по измерениям оказалась на 13,6 дней.
Доктора насторожил только анализ хгч МоМ и меня отправили с ним к генетику, но и после общения с ним я ничего не поняла и не знаю что делать. Надеюсь вы подскажете.
fb-hCG 88,3 ng/ml 2,20 Скорр.MoM
PAPP-A 7,25 mIU/ml 1,68 Скорр.MoM
Шлейная складка 1,40 мм
Генетик сказал, следующее:
Индивидуальный риск по хромосомной патологии менее 1%(низкий)
Риск по вырожденным порокам развития и наследственным болезням для плода до 5% (низкий, общепопуляционный)
Но при этом порекомендовала в ближайшее два дня сдать нипт, сказала что решать мне и особо сильных рисков нет, но лучше сдать. Я так и не поняла насколько мне действительно его нужно сдавать.
Сейчас у меня уже 15,4 недель, возможно ли пересдать анализ крови сейчас или это можно было только в 13 недель сдавать, или дождаться 2 скрининга или всё же нужно делать срочно нипт?
09.03.2021 Аноним, Новосибирск
Здравствуйте. Подскажите, пожалуйста. Сейчас 34 недели беременности. В 31 неделю начался зуд в области передней стенки живота и икр ног, высыпания по типу крапивница на животе, сейчас на данный момент эти высыпания сливаются и образуются «липешки», на икрах высыпания нет, только зуд. Обращалась на прием к дерматологу, сказали аллергия на стиральный порошок, поменяла порошок на гипоаллергенный, детский, переполоскала вещи, что были постираеы с предыдущим порошком. По назначению местно крем декспантенол на высыпания и гель атопик. Лучше не стало. Зуд усиливается в ночное время. Анализы от 26.01.2021 алт-5,5, аст-26.7, общ.белок-69.0,общ.билируб-13.4, гемоглобин-99, эр-3.4, лейк-12,3, тромб-215. Моча норма. Диету стараюсь соблюдать. Бабушка уже пытается лечить народными средствами. Что делать?
Посмотреть ответ09.03.2021 Аноним, Новосибирск
Дочери 16 лет в области шеи папиллматозный невус 3 штуки,сколько будет стоить их удаление ,чтоб не осталось шрамов-каким лучше способом удалять
Посмотреть ответ09.03.2021 Татьяна, 32 года, Новосибирск
Здравствуйте, беременность 18 недель при прохождении первого скрининга в 12 недель пришёл анализ с повышенным хгч, при повторной пересдаче показало высокий риск по трисомии 21
Посмотреть ответ09.03.2021 Елена, 19 лет, Новосибирск
1 скрининг: показатели крови РАРР-А-0,46 .Это норма?
Посмотреть ответ09.03.2021 Наталья, 18 лет, Новосибирск
Добрый день! Подскажите, РРА на сроке 12 недель 0,46
Гинеколог сказал что можно сдать еще анализ, а если денег нет, то не сдавать, потому как ничего страшного нет, не знаю что делать
03.03.2021 Наталья, 41 год, Новосибирск
Здравствуйте. У меня 1 марта отошли воды на 21 неделе. 2 марта сделали узи сказали 80мл, зев закрыт, у меня ещё ушивание шейки матки. 3 марта сделала узи сказали вод вообще нету. Как так если у меня уже не подтекают. Сегодня всячески мне навязывали советы прервать беременность. Ну я естественно отказалась. Сердце бьётся, шевеление есть. Не ужто нельзя сохранить беременность? Вот хотела у вас узнать возможно ли это????
Посмотреть ответ03.03.2021 Гаухар, 53 года, Новосибирск
Здравствуйте! сыну 5 лет,в отябре выявили гидронефроз. 10 ноября сделали операцию. поставили стендт, 9 декабря удалиили стендт. При выписке лохпнка была 28 мм. 15 января 37. 24 февраля 31мм, 3 марта 34мм. Что делать незнаю
Посмотреть ответ03.03.2021 Ульяна, 24 года, Новосибирск
Здравствуйте! Беременность 12-13 недель, по результатам первого скрининга биохимия:Свободная бета-субъединима ХГЧ 18,65 Ме/Л эквивалентно 0,578 МоМ
PAPP-A 0.823 МЕ/л эквивалентно 0,303 МоМ
Подскажите какое значение результатов?
Посмотреть ответ03.03.2021 мария, 46 лет, Новосибирск
сколько стоит пройти колоноскопию и УЗИ сосудов нижних конечностей
Посмотреть ответ03.03.2021 мария, 46 лет, Новосибирск
Здравствуйте, анализы сданные по месту жительства в г. Мирный РС(Якутия) подойдут?
Посмотреть ответВопросы про УЗИ при беременности
На вопросы отвечает Заведующая женской консультацией, врач акушер – гинеколог высшей категории Сафонова Вера Александровна
Что такое УЗИ и зачем оно нужно?
Ультразвуковое исследование плода проводится с целью диагностики отклонений в его развитии (пороки развития, совместимые и несовместимые с жизнью, аномалий пуповины, осложнения функции плаценты, отклонения в структуре и характере прикрепления плаценты). Цель УЗИ – своевременное выявление отклонений и определение тактики последующего ведения беременности. УЗИ основано на эффекте ДОППЛЕРА- отражение звука от границы раздела двух сред разной плотности .
Как часто можно делать УЗИ?
УЗИ производится три раза : в 11,2 -13,6 недель, 18-21 недели, 32-34 недели . При наличии медицинских показаний чаще.
Какие бывают виды предлежания ,чем они опасны и чем характеризуются?
Предлежащей частью может быть головка плода, ягодицы, ножки, ягодицы с одной или двумя ножками. Предлежащая часть-это часть плода, опредяющаяся над входом в малый таз. Нормальное предлежание — головное. При других предлежаниях за счет отсутствия разделения вод на передние и задние, высока опасность преждевременного излития вод, выпадения петель пуповины, преждевременных родов , внутриутробной гибели плода. При поперечном положении плода предлежащая часть отсутствует. Матка перетянута в поперечном направлении, высока опасность преждевременного прерывания беременности при сроке с 28 и более недель.
Что такое бипариетальный размер головы (БПР) ? Норма и отклонения.
БПР измеряется во время УЗИ. Существуют нормативы для каждого срока беременности. Уменьшение размеров менее минимальных значений норматива может трактоваться как задержка развития плода. Увеличение более максимального значения норматива может являться следствием крупного плода или при сочетании с аномальной картиной структур мозга — порок развития . Клубникообразная или лимонообразная форма головки настораживает врача на возможную хромосомную аномалию. Абсолютным показанием для прерывания беременности является отсутствие костей свода черепа, отсутствие мозговой ткани головного мозга у плода.
Окружность живота ОЖ .
Окружность живота оценивается в комплексе с другими размерами плода. Увеличение ОЖ может сочетаться с водянкой плода, гепатоспленомегалией, внутрибрюшными кистами и др.аномалиями плода.
Длинные трубчатые кости плода.
Длинные трубчатые кости плода могут иметь отклонения в развитии (укорочения, деформации, полное отсутствие). Беременная с выявленными пороками костей внутриутробного плода консультируется на предмет исключения хромосомных аномалий. Наиболее частые находки при обследовании позвоночника – спинно мозговые грыжи. Наиболее частая локализация в шейном и крестцово- копчиковых отделах. При локализации : в шейном отделе – 100% прерывание беременности ; в крестцокопчиковом отделе – при отсутствии поражения вещества мозга беременной можно продлить после консультации нейрохирургов.
Носовая косточка. Длина в норме и отклонения .
Определение длины носовой косточки имеет значение при диагностике синдрома Дауна ( укорочение после 12 нед ) симптом используется в сочетании с другими обследованиями.
Легкие .
Легкие должны иметь однородную структуру и различную степень зрелости для разного срока беременности. При выявлении отклонений вопрос о продлении беременности решается совместно с генетиком .
Строение сердца. На каких сроках можно выявить отклонения? Насколько они опасны?
Закладка сердца внутриутробного плода происходит в сроке до 5 недель беременности. Влияние всевозможных вредных факторов в эти сроки на организм беременной ( курение, алкоголь, наркотики, прием лекарственных препаратов, экология и другие) могут приводить к нарушению нормального органогенеза. После 11-12 недель производиться обследование сердца плода. Возможно выявление врожденных пороков и в ранние сроки беременности (расположение сердца за пределами грудной клетки, в правом отделе грудной клетки, аномальное смещение сердца). Существуют пороки сердца совместимые с жизнью плода после его рождения с несовместимые с жизнью, требующие прерывания беременности после решения консилиума. Среди врожденных пороков сердца встречаются такие, как дефект межпредсердной и межжелудочковой перегородок, аномальное отхождение магистральных сосудов (аорта, легочная артерия), стенозы, клапанные пороки, сочетанные комбинированные пороки .
ЧСС что такое? Какие нормы?
Сердечный ритм внутриутробного плода в норме от 120-160 ударов/мин. Меньше 120 встречается при врожденных аномалиях сердца, но может быть и вариантом нормы, если при динамичном наблюдении нет прогрессирования в брадикардии до 90 ударов/мин . Учащение сердцебиения выше 160 уд/мин может наблюдаться при волнении матери, в родах, как реакция на схватку кратковременно. Длительная тахикардия может рассматриваться как угрожающий для плода симптом.
Желудок.
Определение желудка при УЗИ — важный диагностический, отсутствие эхотени может указывать на хромосомную аномалию плода или быть вариантом нормы после его сокращения. Возможно наличие аномалий ЖКТ даже при определении эхотени желудка.
Печень .
При определении гиперэхогенных включений в печени плода необходимо исключить наличие внутриутробной инфекции.
Почки.
Почки не должны занимать более 1/3 объема брюшной полости плода и иметь характерную анатомическую структуру. При отклонении в развитии ( расширение чашечек, лоханок) беременность продлевается под динамичном наблюдением акушера, генетика и врача ультразвуковой диагностики ( УЗД ). При прогрессировании процесса вопрос о продлении беременности решается на комиссии . Возможно полное отсутствие почек , что требует в 100% прерывание беременности . Возможно отсутствие эхотени мочевого пузыря в зоне его анатомического расположения. Причины — расположение в другом в нехарактерном месте, нарушения развития мочеточников или как вариант нормы после его физиологического сокращения.
Кишечник. Что означает расширенный кишечник?
Существуют нормативные показатели размеров (поперечных) в разные сроки. Увеличение размеров более нормативных данному сроку беременности может свидетельствовать о врожденном пороке ануса.
Место впадения пуповины.
Внутриутробный плод связан с организмом матери пуповиной. Место впадения пуповины у плода оценивается врачом при УЗИ: не должно быть грыжевых образований и аномального количества сосудов пуповины ( в норме – 3 сосуда). При обнаружении 2х сосудов в пуповине необходима консультация генетика. При обнаружении грыжевых образований – тактика ведения зависит от срока, величины дефекта, состава грыжевого содержимого.
Масса плода на различных сроках беременности, норма и отклонения.
Разработаны табличные показатели массы плода для разных сроков беременности. Отклонения допускаются не более чем на 1 неделю, при большем отклонении веса вопрос решается индивидуально (конституциональный фактор, маловесный плод, недостаток питания женщины, истиная задержка развития плода от 1 до 3 степени). Задержка развития плода развивается как следствие имеющейся патологии у матери ( анемия, гипертоническая болезнь, хронический пиелонефрит, сахарный диабет, вредные привычки у матери, осложненное течение беременности- гестоз и др.)
Плацента. Что такое и какие есть стадии зрелости и что они означают?
Плацента прикреплена к матке якорными ворсинами, очень не плотно. Содержит большое количество сосудов. Выполняет функции : секреторную, дыхательную, обменную, гормональную, питательную и др. При нарушении функций плаценты изменяется состояние внутриутробного плода вплоть до его внутриутробной гибели ( бактериальное поражение плаценты, вирусное поражение, нарушения кровотока, нарушения характера прикрепления и плацентации). Изменения в структуре плаценты происходит в соответствии с ее ростом и созреванием, что характеризует различные степени созревания. Появления признаков преждевременного созревания данному сроку беременности свидетельствует о наличии функциональных изменений плацента.
Толщина стенок матки.
При обследовании стенок матки возможно выявление опухолевидных образований(миома). Миометрий – мышечный слой матки , состоит из 3 слоев ( внутренний , средний и наружный).
Околоплодные воды. Функция и их количество. Что бывает при отклонениях от норма количества вод.
Околоплодные воды – составная и неотъемленная часть внутриутробного существования плода. Определяется визуально на УЗИ и при акушерском обследовании беременной. Многоводие приводит к перерастяжению матки, риску преждевременного излития околоплодных вод и преждевременных родов, является маркером внутриутробного инфицирования плода, врожденных пороков развития плода или вариантом нормы в сроке 23-24 недели. При реализации инфекционного фактора возможна внутриутробная гибель плода. Маловодие возможно при хромосомных аномалиях плода, аномалиях мочевыделительной системы плода и других состояниях. Требуется консультация генетика. Изменение структуры околоплодных вод- множественные подвижные хлопьевидные включения могут быть следствием инфекции или вариантом нормы при доношенной беременности .
Каков нормальный цвет околоплодных вод?
В норме воды светломолочного или светложелтого цвета . При зеленом цвете вод (мекониальные воды) имеются признаки длительного внутриутробного страдания плода (анемия, инфекция почек, гестоз, водянка беременной, вредные привычки у женщины, угроза прерывания беременности и другие эстрагенитальные заболевания).
Шейка матки. Норма и отклонения.
Шейка матки во время беременности имеет различный норматив по длине перво – и повторобеременных. Укорочение шейки является угрожающим симптомом для последующего вынашивания беременности . Критичным является длина шейки 25-30 мм.
Условия визуализации какие бывают и от чего зависят?
Визуализация может быть удовлетворительной и неудовлетворительной , зависят от срока беременности, положения и предлежания плода, свойств ткани самой женщины, что сказывается на отражение ультразвуковой волны.
Почему даже УЗИ не может выявить грубые пороки плода?
100 % диагностики на сегодняшнем этапе не дает ни один метод обследования, даже на машинах экспертного класса. Существующий порок может «расти и развиваться» вместе с плодом и быть обнаруженным в более поздние сроки. Пропуск пороков можно объяснить удовлетворительными условиями визуализации ( в т.ч.маловодие), сроком, положением и предлежанием плода, а также от опыта врача и оборудованием.
Не опасно ли УЗИ для матери и плода?
За весь многолетний опыт обследования женщин на УЗИ отрицательного влияния на мать и плод не описано. Существует миф о том, что после УЗИ плод задерживается в развитии или погибает. Беременные обследуются специальными датчиками с определенной длиной ультразвуковой волны. Всегда имеются медицинские показания для обследования плода при аномальном течении беременности.
Какие ограничения есть при прохождении УЗИ. Можно ли его делать всем ?
Ограничения для прохождения УЗИ: ситуации при которых существует угроза жизни плода , а время потраченное на УЗИ откладывает мероприятие по спасению его жизни( подозрение и отслойка плаценты, острая гипоксия плода) . УЗИ дело добровольное. Если имеется религиозный мотив или другие причины отказа от обследования, оформляется информированный отказ от обследования в соответствии с «Основами законодательства РФ об охране здоровья граждан». ( ст. 31,32,33) .
Что такое индекс амниотической жидкости?
Объем околоплодных вод, измеренных в 4 квадратах полости матки. Имеется норматив для каждого срока беременности .
Области придатков. Норма и отклонения.
Это зона проекции труб и яичников справа и слева от матки. В норме патологических образований не должно определяться. Отклонения от нормы : определение кистозных и плотных образований.
Причины :
• вариант нормы при имеющейся кисте желтого тела, поддерживающей развитие беременности и исчезающей после 16 недель.
• истинная киста яичника или опуховидное образование, требующие хирургического лечения.
Что такое 3D, 4D, 5D УЗИ ? Какие виды бывают и чем отличаются друг от друга?
Это объемное изображение условий визуализации. Обычное УЗИ — двухмерное 2D.
Что такое УЗИ доплеровское?
Допплеровское исследование – исследование кровотока в сосудах пуповины, маточных артериях, мозговых артериях плода и других сосудах с целью выявления нарушений кровообращения .
Что такое скрининг?
Скрининг- «просеивание». 100% охват каким либо методом обследования.
Критерии при определении срока беременности?
Акушеры гинекологи во всем мире пользуются следующим способом определения срока : первый день менструации , которая была в последний раз и ходила регулярно, минус 3 месяца плюс 7 дней. Можно использовать дату зачатия ( если он известен женщине). Или результаты раннего УЗИ обследования до 12 недель. Существуют сроки беременности : по началу шевеления плода, но они малодостоверны ( первобеременная — с 20 недель, повторнобеременая – с 18 недель )
Как по диаметру плодного яйца определить срок беременности?
Определяется по среднему диаметру плодного яйца, которые имеют свои нормативы для разного срока .
Что такое фетометрия?
Измерение плода.
Что такое задержка внутриутробного развития?
Отставание фетометрических показателей на 2 недели и более или при определении высоты стояния дна матки уменьшение более чем на 2 см для данного срока беременности. Всегда является следствием влияния неблагоприятных факторов на течение беременности (анемия, инфекция почек, водянка беременной, гестоз, вредные привычки у женщины , угроза прерывания беременности и другие эстрагенитальные заболевания).
Что такое синдром задержки развития плода?
Старое определение задержки внутриутробного плода. В настоящее время использование данной формулировки некорректно.
Равномерно ли развивается плод?
Для разных сроков имеются свои закономерности развития плода.
Что такое воротниковое пространство и на что влияют его размеры?
Это пространство между внутренней поверхностью кожи шейного отдела плода и мягких тканей прилежащих к позвонкам шейного отдела. Увеличение размеров больше нормативных является поводом посещения генетика, т.к. высок риск хромосомных аномалий. ТВП ( трансворотниковое пространство )– маркер возможных сердечно- сосудистых аномалий.
Обвитие пуповиной. Опасно или нет. Как избавиться от него. К чему может привести?
Во время беременности обвитие пуповиной не влияет на состояние плода. Риск имеется при родоразрешении. В схватку может нарушаться кровоток, при потугах — может нарушаться частота сердцебиения плода. Применяются медикаментозное лечение, в случае его отсутствия – оперативное пособие (операция кесарева сечение или рассечение промежности). Избавиться внутриутробно нельзя. Больше 50 % родов протекают с обвитием пуповины вокруг шеи плода. В родах ведется наблюдение частоты сердечных сокращений плода. В зависимости от акушерской ситуации определяется тактика дальнейшего ведения родов.
Что такое акушерская неделя?
7 дней.
На каком сроке отчетливо можно услышать сердцебиение ?
Сердцебиение плода лоцируется с 7 недель беремен на УЗИ, допплеровским аппаратом зарегистрировать сердечные сокращения — с 10 недель, ухом акушерским фонендоскопом -с 23 недель .
С какого срока можно установить пол?
Окончательное формирование пола можно установить к исходу 24 недели.
На каком сроке при УЗИ можно разглядеть беременность?
В 2- 3 недели, если она маточная.
Какое УЗИ лучше внутренне или внешнее?
Существуют разные показания для обследования влагалищным и трансвезикальным датчиком. Возможно совмещение разных методов. Характер обследования зависит от целей и имеющейся патологии.
Помогает ли УЗИ выявить внематочную беременность?
Помогает, но не в 100 % случаях. Трудности возникают при сочетании маточной и внематочной беременности.
Может ли женщина отказаться от УЗИ совсем?
Да, имеет такое право. Но стандарт обследования беременных обязывает врача назначать УЗИ, но право выбора остается за вами . Требуется информированный отказ от обследования в соответствии с «Основами законодательства РФ об охране здоровья граждан». ( ст.31,32,33) . Ст. 33 « Отказ от медицинского вмешательства с указанием возможных последствий оформляется записью в медицинской документации и подписывается гражданином и медицинским работником)
Показания УЗИ для прерывания беременности. По каким показаниям и отклонениям принимается решение о прерывании беременности ? Если первое УЗИ выявило отклонения от нормы, то какова дальнейшая процедура принятия решения?
При обнаружении отклонений в развитии плода вопрос о дальнейшем продлении беременности решается с привлечением врачей смежных с специальностей ( хирург, ортопед, генетик.) Существуют медицинские показания для прерывания беременности в любом сроке в случае подтверждения порока развития, несовместимого с жизнью. Медицинские показания определяет главный генетик области комиссионно. Существуют такие отклонения от нормы, которые требуют динамичного наблюдения врачом УЗИ разных уровней (расширение лоханки почек, гиперэхогенные фокусы в полости сердца, гиперэхогеный кишечник , вентрикуломегалия, отсутствие эхотени желудка и мочевого пузыря и др . При отсутствии отрицательной динамики или неподтвержденные ранее подозрения в ходе динамичного наблюдения позволяют беременность пролонгировать дальше.
Вопросы по ведению беременности в женской консультации
Обязательно вставать на учет по беременности?
Для благополучного исхода любых родов важное значение имеет обязательное и правильное медицинское ведение беременности в женской консультации:
- своевременная постановка на диспансерный учет по беременности в женской консультации
- регулярное посещение врача акушера–гинеколога
- выполнение назначений, обследований и всех рекомендаций врачей акушеров-гинекологов, терапевта и других врачей специалистов
- выполнение режима сохранения беременности
- посещение «Школы материнства»
- постановка на учет в детскую поликлинику в 30 недель беременности
- стабильное психологическое состояние женщины на протяжении всей беременности
- своевременное обсуждение возникающих вопросов совместно с врачом и акушеркой. Тесный контакт «беременная — врач- акушерка — беременная» за период наблюдения повышает самоорганизацию женщины, повышает её ответственность за исход беременности.
В какой срок надо вставать на учет по беременности?
Постановка на учет по беременности осуществляет врач женской консультации при осмотре женщины до 12 недель. При обращении в ранние сроки 5-6 недель, допускается осмотр в динамике с целью подтверждения развивающейся беременности.
На основании каких приказов, стандартов ведется ведение беременных на диспансерном учете?
Ведение беременности у женщин различной степени риска осуществляется согласно «Порядка оказания медицинской помощи по профилю «акушерство и гинекология»(за исключением использования репродуктивных технологий), утвержденному приказом № 572н Министерства здравоохранения Российской Федерации от 01 ноября 2012 г.
Существует обязательное базовое обследование, по показаниям — расширение обследования и лечения согласно уровню ЛПУ.
Как часто надо посещать женскую консультацию при беременности?
Ведение беременных осуществляется в строгом соответствии «Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования репродуктивных технологий)», утвержденному приказом Министерства здравоохранения РФ от 01.11.2012 г.
Обязательно ли посещения других врачей специалистов?
Обязательно посетить терапевта и окулиста в 1, 2, 3 триместр беременности, стоматолога в 1 и 2 триместрах беременности.
В зависимости от имеющейся патологии консультация смежных специалистов: кардиолога, нефролога, невропатолога, хирурга, психиатра, нарколога и др.
Справка о ранней постановке на учет для чего выдается?
Пособие по этой справке выплачивается по месту работы или месту учебы. Если пособие Вам не нужно, Ваше право не предоставлять документы для платы. Пособие — как поощрение женщины за раннее обращение, соблюдение режима сохранения беременности.
Обменная карта. Когда выдается обменная карта? Примут на роды, если на момент поступления у беременной не окажется обменной карты?
Обменная карта – единая форма, действующая на всей территории РФ. В ней содержатся сведения о беременной, течении её беременности, результатах дополнительных и обязательных обследований, листе нетрудоспособности, родовом сертификате. Обменная карта выдается на руки беременным в сроке 18 недель, которая должна находиться при женщине всегда, где бы она не находилась.
Иностранным гражданам экстренная помощь оказывается бесплатно, плановая медицинская — без наличия полиса обязательного медицинского страхования за счет средств гражданина.
Важно отметить, что при поступлении на роды обязательно наличие полиса обязательного медицинского страхования.
Медицинские услуги |
I триместр | II триместр | III триместр |
Осмотр врача акушера–гинеколога |
1 раз в 4 недели | 1 раз в 4 недели | 1 раз в 2 недели, после 37 недель, 1 раз в 7-10 дней |
Осмотр врача-терапевта |
1 раз | 1 раз | |
Осмотр врача-оториноларинголога |
1 раз | ||
Осмотр врача-офтальмолога |
1 раз | 1 раз в 36 недель (по показаниям) | |
Осмотр врача-стоматолога |
1 раз | ||
Клинический анализ крови |
1 раз | 1 раз | 2 раза |
Общий анализ мочи |
1 раз в 4 недели | 1 раз в 4 недели | 1 раз в 2 недели, после 37 недель. 1 раз в 7-10 дней |
Биохимический анализ крови |
1 раз | ||
Коагулограмма |
1 раз | ||
Анализ крови на RW, ВИЧ, HBS-антиген, HCV-антиген |
1 раз | 1 раз в 30 недель, 1 раз в 37 недель. Кровь на RW | |
Определение группы крови и резус фактор |
1 раз | ||
Определение антител в крови при Rh(-) |
1 раз в 4 недели | с 20 недели 1 раз в 2 неделю | 1 раз в 2 недели |
Анализ крови на В-ХГЧ |
2 раза | ||
Гормональное исследование крови |
1 раз | ||
Анализ крови на антителаIgM u IgG, к токсоплазмозу, цитомегаловирусу, герпес I u II типа, краснуха (G) |
1 раз | по показаниям повторное исследование в 30 — 37 неделю | |
Бактериоскопическое исследование отделяемого из влагалища |
1 раз | 1 раз в 30 неделю, 1 раз в 37 неделю. | |
Мазок цитологический с поверхности шейки матки и из цервикального канала |
1 раз | ||
Мазок методом ПЦРхламидии, микоплазма генитальная, уреаплазма ,грибы. |
1 раз | ||
Анализ кала на я/г и простейшие |
1 раз | 1 раз в 37 недели | |
Пренатальная диагностика пороков развития плода |
Однократно в 10-13 неделю | Однократно в 16-20 неделю | |
УЗИ плода |
Однократно в 10-13 неделю | Однократно в 16-20 неделю | Однократно в 32-35 неделю c доплерографией |
КТГ плода |
2 раза после 34 недели |
Услуга УЗИ матки и плода в медцентре Гарантия
УЗИ при беременности является приоритетным методом диагностики, что обусловлено, прежде всего, отсутствием у него ионизирующего излучения и возможностью динамического наблюдения за беременной и ее малышом. В зависимости от протекания беременности и ее срока УЗИ решает разные задачи. УЗИ матки и плода позволяет диагностировать беременность на самых ранних сроках, проводить пренатальную диагностику, изучать анатомические особенности плода и его состояние. Кроме того, в центре УЗИ проводится фолликулометрия, допплерометрия сосудов маточно-плацентарного комплекса, диагностируются заболевания матки и яичников, исследуются другие органы малого таза.
Многолетний опыт подтверждает, что высокая информативность, неинвазивность, безопасность, возможность использования на протяжении всей беременности, в том числе и на ранних сроках, делает ультразвуковые методы исследования незаменимыми в акушерстве. Хотелось бы отметить и психологический комфорт, поскольку в нашем центре Вы можете наблюдать весь процесс исследования на экране монитора пациента. Применение трехмерной эхографии (3D и 4D) и комментарии высококвалифицированных специалистов помогают пациенту легче ориентироваться в результатах полученного объемного изображения.
В настоящее время по рекомендациям ВОЗ и разработанному на этом основании приказу №572н МЗ РФ от 1 ноября 2012г. существуют три обязательных УЗИ беременности по неделям: в сроки от 11 до 14, от 18 до 21 и от 30 до 34 недель беременности совместно с допплерометрией сосудов.
УЗИ при беременности в городе Бор в клинике «Гарантия»
В нашей клинике УЗИ беременным выполняется на современном, абсолютно безопасном медицинском оборудовании. Так же мы можем предложить своим пациенткам фото УЗИ беременности на память о периоде вынашивания ребенка.
Узи беременности на ранних сроках — 11-14 недель (первый скрининг)
Первое УЗИ при беременности позволяет врачу увидеть патологии.
- Установление факта маточной беременности на основании визуализации плодного яйца с эмбрионом или без него в полости матки.
- Измерение внутреннего диаметра плодного яйца, копчико-теменного размера эмбриона и установление на этом основании возможного срока беременности.
- Определение количества эмбрионов.
- Оценка жизнедеятельности эмбриона (регистрация сердечной деятельности, двигательной активности).
- Определение локализации хориона (со второго триместра беременности эта структура плодного яйца в результате своего развития трансформируется в плаценту) и оценка его состояния.
- Изучение экстраэмбриональных образований, к которым, помимо хориона, относится желточный мешок, амниотическая оболочка и полость.
- Исследование анатомии эмбриона/плода, выявление маркеров (характерных признаков) хромосомной патологии.
- Оценка состояния внутреннего зева шейки матки.
- Визуализация матки и ее придатков.
Иногда УЗИ на ранних сроках беременности назначается до 10-й недели.
Показания для проведения УЗИ до 10 недель беременности
- Наличие опухолевых образований матки и/или яичников и подозрение на их наличие.
- Подозрение на внематочную беременности.
- Несоответствие величины матки, определяемой при двуручном исследовании, сроку беременности, установленному по первому дню последней менструации.
- Наличие внутриматочного контрацептива и беременности.
- Травма и интоксикация у беременной.
- Необходимость биопсии (получения ткани для исследования) хориона.
- Отягощенный акушерско-гинекологический анамнез (выкидыши и другие осложнения на ранних сроках беременности, аномалии развития эмбриона при предыдущих беременностях и т.д.).
Помните, что только врач может назначать сроки УЗИ при беременности. Не стоит самостоятельно записываться на данное исследование ради удовлетворения личного интереса.
УЗИ в 18-21 недели беременности (второй скрининг)
- Определение количества плодов, их положения и предлежания.
- Измерение основных фетометрических показателей (размеров) плода и определение их соответствия сроку беременности.
- Изучение ультразвуковой анатомии плода (выявление большинства определяемых эхографически пороков развития), а также матки и ее придатков.
- Оценка количества околоплодных вод, локализации, толщины и структуры плаценты.
На этом сроке УЗИ беременности пол ребенка определяется на 90-100%.
УЗИ в 30-34 недели беременности (третий скрининг)
- Оценка функционального состояния плода (диагностика внутриутробной задержки роста плода, нарушений кровообращения в системе мать-плацента-плод с помощью допплерометрии).
- Определение положения и предлежания плода.
- Выявление пороков развития с поздней манифестацией (эхографические признаки которых могут быть выявлены на поздних сроках беременности).
- Определение количества околоплодных вод, локализации и структуры плаценты.
Оценка размеров плода — это важный этап диагностики его состояния, получаемый при измерении величины и сопоставления ее со средними показателями для данного срока беременности. Эти средние размеры были получены в результате многочисленных исследований и внесены в соответствующие таблицы и память ультразвуковых сканеров. Конечно, каждый человек индивидуален, поэтому в одном и том же сроке беременности биометрические параметры плодов могут отличаться. Однако, только врач может оценить, какие отклонения измеряемых параметров относятся к патологическим и требуют дополнительного обследования и лечения. Для уточнения состояния плода врач может назначить дополнительные исследования, такие как допплерометрия и кардиотокография.
Показания к допплерометрическому исследованию
Допплер УЗИ при беременности назначается многим женщинам. Показания к исследованию:
- Заболевания беременной: гестоз, патологическая прибавка массы тела, повышение артериального давления, появление белка в моче, гипертоническая болезнь, гипотония, заболевания почек, системные сосудистые заболевания, диабет.
- Нарушения состояния плода (задержка внутриутробного роста плода, несоответствие размеров плода сроку беременности), маловодие, преждевременное созревание плаценты.
- Многоплодная беременность.
- Отягощенный акушерско-гинекологическом анамнез (задержка роста, хроническая гипоксия, гестоз, мертворождение и др. при предшествующих беременностях).
- Перенашивание беременности.
Допплерометрическое исследование позволяет объективно судить о состоянии маточно-плацентарно-плодового кровообращения, нормальные параметры которого в большинстве случаев являются залогом успешного течения беременности. Обычно допплерометрию назначают во второй половине II-го и III-м триместре, так как триместры беременности УЗИ играют важную роль в получении достоверных результатов. При выявлении нарушения кровотока, после соответствующего лечения, назначают контрольное допплерометрическое обследование для оценки эффективности проведенной терапии.
Показания к кардиотокографии
- Отягощенный акушерский анамнез: перинатальные потери, задержка внутриутробного роста плода, преждевременные роды и др.
- Заболевания беременной: гипертоническая болезнь, диабет, заболевания почек, системные заболевания соединительной ткани и сосудов.
- Осложнения беременности: резус-иммунизация, гестоз.
- Многоплодная беременность.
- Перенашивание беременности.
- Снижение активности плода, отмечаемое беременной.
- Задержка внутриутробного роста плода.
- Маловодие.
- Преждевременное созревание плаценты.
- Врожденные пороки развития плода, совместимые с жизнью.
- Динамическое исследование при неудовлетворительных результатах кардиотокограммы.
- Нарушения кровообращения в системе мать-плацента-плод по результатам допплерометрии.
Кардиотокографическое исследование (КТГ) во время беременности чаще всего назначается с 32 недель (в отдельных случаях с 28-недель). Специальный прибор предназначен для регистрации частоты сердечных сокращений плода и ее мгновенных изменений, а также тонуса матки и шевелений плода. Целью исследования является выявление признаков гипоксии плода (кислородного «голодания») и оценка степени ее тяжести.
Во время УЗИ при беременности, кроме того можно оценить:
Состояние шейки матки.
Во время беременности длина шейки матки изменяется пропорционально ее сроку и обычно равна 3 см. В норме внутренний и наружный зевы должны быть закрыты. Приближаясь к дате родов шейка сглаживаться. Если же она сглаживается прежде времени, встает вопрос об истмико-цервикальной недостаточности, которая, как правило, требует накладывания швов на шейку.
Состояние миометрия матки.
Спазм гладкой мускулатуры или гипертонус матки проявляется на УЗИ утолщением тела матки в той или иной ее части. Повышенный гипертонус на ультразвуковом исследовании считается нормой в последнем триместре, так как матка «тренируется» перед родами, если же при этом напрягается и живот и это состояние прогрессирует, то говорят о возможной угрозе прерывания беременности.
Количество и структура вод.
Маловодие в конце беременности может быть обусловлено «перенашиванием». На ранних сроках, маловодие может встречаться при нарушении функции плаценты, инфекционном процессе.
Многоводие встречается как при физиологической (нормально протекающей беременности), так и при патологических состояниях, таких, как аномалии развития плода, инфекции, резус — конфликтах. Кроме того, многоводие встречается при многоплодной беременности, крупном плоде или, как уже говорилось, является индивидуальной особенностью.
Мутные воды или взвесь далеко не всегда говорят об инфекционном процессе. После 30-й недели это может быть обусловлено «линькой» Вашего малыша, кожа меняется, и частички старого эпителия придают водам мутную структуру.
Содержание кальцинатов.
Отложение солей кальция (кальцинаты) может встречаться во время исследования на поздних сроках, что является вариантом нормы.
Наличие инфаркта плаценты.
Инфаркт плаценты — термин, который используют при наличии в плаценте участков с отсутствующим кровообращением. Является вариантом нормы, если он обнаружен примерно за одну неделю до родов. На более ранних сроках большая площадь инфаркта может привести к задержке развития плода вследствие фетоплацентарной недостаточности.
УЗИ при беременности: подготовка
Специальной подготовки перед проведением УЗИ не требуется. УЗИ при беременности проводится при умеренно заполненном мочевом пузыре.
Необходимо отметить, что при осложненном течении беременности ультразвуковое исследование может производиться на любом сроке. Показания для проведения УЗИ исследования и других дополнительных методов оценки состояния плода определяет врач.
Маловодие | Симптомы | Диагностика | Лечение
Маловодие при беременности является проблемой, которая свидетельствует о наличии определенных патологий во время вынашивания плода. Проблемы могут привести к опасным для здоровья плода последствиям. Маловодие обозначает недостаточное количество околоплодных вод, которые являются источником питания и надежной защитой будущего ребенка от инфекций и неблагоприятных факторов.
Количество околоплодных вод зависит от срока беременности. К примеру, на 3 триместре беременности средний объем составляет 1000-1500 мл. В зависимости от выраженности болезни маловодие может быть выраженным или же умеренным.
Причины
Причины маловодия до конца не изучены, но основные из них таковы:
- пороки и аномалии развития плода;
- недостаточное развитие эпителия;
- повышенное артериальное давление у беременной;
- перенесенные или же не вылеченные бактериальные инфекции;
- многоплодная беременность;
- перенашивание беременности;
- нарушение обмена веществ у матери, к примеру, при ожирении.
Симптомы маловодия
Маловодие при беременности выражается в таких симптомах:
- боли живота, которые обостряются во время шевелений ребенка;
- отставание размеров высоты стояния матки, которые не соответствуют сроку беременности;
- недостаточные для срока размеры окружности живота;
- ухудшение общего состояния беременной;
- повышение артериального давления.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Для диагностики маловодия необходимо выполнить такие мероприятия:
- пройти гинекологический осмотр у специалиста;
- выполнить ультразвуковое исследование (УЗИ) матки;
- сделать доплерографию;
- сдать анализы и мазки на заболевания и бактерии, передающиеся половым путем;
- выполнить КТГ плода, которое поможет выяснить самочувствие и состояние ребенка;
- при необходимости потребуется поместить женщину в стационар.
Лечение маловодия
Как лечить маловодие? Для того чтобы выбрать наиболее оптимальный метод лечения данного заболевания, врач акушер-гинеколог должен выяснить точную причину данного заболевания. Как лечится маловодие? Лечение маловодия предполагает такие меры:
прием медикаментов, нормализующих работу плаценты;
- соблюдение строгого режима питания;
- ограничение двигательной активности;
- женщину помещают в стационар или же проводят мероприятия амбулаторно;
- еженедельное УЗИ, доплерография, внеочередное КТ плода, что поможет контролировать состояние ребенка и матери;
- если маловодие угрожает состоянию плода, специалист может настоять на преждевременном родоразрешении путем планового кесарева сечения, если позволяют сроки беременности.
Опасность
При отсутствии лечения или недостаточной терапии маловодие может привести к серьезным физическим повреждениям плода.
Профилактика
Для профилактики маловодия рекомендуются такие процедуры:
- лечение бактерий и заболеваний, которые передаются половым путем – данные меры следует принять до планирования беременности;
- здоровый образ жизни матери;
- лечение заболеваний матки и половых органов перед планированием беременности;
- полноценное и здоровое питание.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Лечение олигогидрамниона для матерей | Детская Миннесота
Что такое маловодие?
Олигогидрамнион (oh-lee-go-hi-DRAM-nee-ohs) возникает во время беременности, когда количество околоплодных вод, защитной жидкости, которая окружает будущего ребенка в матке, ниже нормы. Заболевание встречается от 1 до 2 процентов всех беременностей. Олигогидрамнион может быть изолированным состоянием (что означает, что с ним не возникает никакого другого заболевания или врожденного дефекта), но оно также связано с определенными врожденными дефектами и генетическими состояниями.
Олигогидрамнион увеличивает риск выкидыша или мертворождения. Это также может привести к рождению ребенка с серьезными аномалиями, включая недоразвитые легкие. Это связано с тем, что околоплодные воды играют важную роль в развитии легких. Нерожденный ребенок «вдыхает» жидкость в легкие, где она открывает воздушные мешочки и стимулирует их рост. В середине второго триместра (от 16 до 24 недель) у ребенка проходит важный этап развития легких. Если в этот период уровень околоплодных вод очень низкий, у ребенка может не образоваться достаточное количество легочной ткани, и при родах у него могут возникнуть проблемы с дыханием.
Амниотическая жидкость также дает ребенку пространство для движения, покачивания и ног во время развития. Если в течение длительного времени уровень жидкости очень низкий, у ребенка может развиться стеснение в суставах, называемое контрактурами, из-за неспособности растягиваться и двигаться.
Еще одна функция околоплодных вод — смягчать пуповину ребенка. Таким образом, низкий уровень околоплодных вод увеличивает риск сдавливания пуповины, которое препятствует притоку крови — а также кислорода и питательных веществ — к ребенку.
Кто будет в моей бригаде по уходу?
В Центре ухода за плодами Midwest, созданном в сотрудничестве между Children’s Minnesota и Allina Health, мы специализируемся на индивидуальном подходе, который начинается с того, что у вас есть собственный координатор по уходу за ребенком, который поможет вам ориентироваться в процессе лечения вашего ребенка. Мы используем комплексный командный подход к олигогидрамниону и любым связанным с ним аномалиям. Таким образом, вы можете быть уверены, что получите самую точную информацию от самых опытных врачей страны.В случае олигогидрамниона ваша бригада по уходу будет начинать со специалиста по материнству и плоду, но также может включать педиатрического специалиста по почкам, неонатолога, детского хирурга, генетика, медсестры-специалиста-координатора по уходу, перинатального социального работника и нескольких других технических специалистов. Вся эта команда будет внимательно следить за вами и вашим ребенком в процессе оценки и будет отвечать за разработку и выполнение вашего полного плана ухода.
Познакомьтесь с командой
Что вызывает маловодие?
Несколько факторов могут привести к снижению количества околоплодных вод.Один из них — преждевременный разрыв плодных оболочек или амниотического мешка. Если в амниотическом мешке (мешке с водой) есть небольшое отверстие, околоплодные воды могут просочиться во влагалище матери, оставляя вокруг ребенка меньшее, чем обычно, количество. Хотя мы часто думаем о том, что мешок с водой лопается сразу, небольшая утечка со временем может вызвать медленную струйку воды, а не драматический поток.
После 20-й недели беременности околоплодные воды в основном состоят из мочи ребенка. Все, что вызывает у ребенка меньше мочи, чем обычно, может привести к низкому количеству околоплодных вод.Эти факторы включают следующее:
- Проблемы с почками у ребенка . Врожденный порок почек — например, отсутствующие или неработающие почки — серьезно ограничивает выработку мочи и околоплодных вод.
- Проблемы с мочевым пузырем или уретрой ребенка . Если у ребенка закупорка уретры или мочевого пузыря, образовавшаяся моча может попасть в мочевой пузырь и не попасть в амниотический мешок, что приведет к низкому уровню околоплодных вод.
- Плохое функционирование плаценты ребенка . Ребенок получает воду, питательные вещества и кислород от плаценты через пуповину. Если плацента не может производить достаточно воды и питательных веществ для ребенка, ребенок может вырабатывать меньше мочи. Это состояние чаще всего встречается у младенцев с задержкой внутриутробного развития.
В некоторых случаях с участием близнецов олигогидрамнион вызывается синдромом переливания крови между близнецами (TTT), серьезным состоянием, связанным с плацентой, которое приводит к тому, что один близнец окружен слишком малым количеством околоплодных вод, а другой — слишком большим.
Как диагностируется маловодие?
Олигогидрамнион диагностируется на УЗИ. В некоторых случаях — например, если у ребенка врожденный дефект, затрагивающий почки или мочевой пузырь — олигогидрамнион можно увидеть на 20-недельном УЗИ или даже раньше. В других случаях, например, при разрыве плодных оболочек или плохом функционировании плаценты, уровень жидкости может быть нормальным на ранних сроках беременности и снижаться позже.
Во всех этих случаях диагноз олигогидрамниона подтверждается с помощью ультразвукового изображения для визуального измерения кармана околоплодных вод в каждом из четырех квадрантов матки и последующего суммирования этих измерений.
Чтобы определить, не вытекает ли жидкость из амниотического мешка вашего ребенка, врач проведет осмотр органов малого таза на предмет признаков скопления околоплодных вод во влагалище. Мазок из этой жидкости также может быть проверен на химические вещества, обнаруженные только в околоплодных водах. Если эти тесты положительны, вероятно, мешок с водой у вашего ребенка сломался.
Как лечить маловодие до рождения?
Пренатальное ведение детей с олигогидрамнионом начинается с получения как можно большего количества информации об этом заболевании.Для сбора этой информации мы можем порекомендовать один или несколько методов пренатального скрининга, включая ультразвуковое исследование плода с высоким разрешением, эхокардиографию плода и ультразвуковое допплеровское исследование.
Что такое УЗИ плода с высоким разрешением?
Ультразвуковое исследование плода с высоким разрешением — это неинвазивный тест, выполняемый одним из наших ультразвуковых специалистов. В тесте используются отраженные звуковые волны для создания изображений ребенка в утробе матери. Мы будем использовать ультразвуковое исследование, чтобы следить за развитием почек и других внутренних органов вашего ребенка, а также за объемом околоплодных вод, окружающих вашего ребенка на протяжении всей беременности.
Что такое эхокардиограмма плода?
Эхокардиография плода (сокращенно «эхо») проводится в нашем центре детским кардиологом (врачом, специализирующимся на пороках сердца плода). Эта неинвазивная ультразвуковая процедура с высоким разрешением конкретно исследует структуру и функционирование сердца ребенка в утробе матери. Этот тест важен, потому что дети с врожденными дефектами подвержены повышенному риску сердечных аномалий.
Что такое ультразвуковая допплерография?
Ультразвукиспользует звуковые волны для измерения скорости кровотока через пуповину или кровеносные сосуды вашего ребенка.Измерение кровотока позволяет нам оценить, насколько хорошо работает плацента вашего ребенка, в частности, насколько хорошо кровь течет между плацентой и вашим ребенком. Проблемы с кровотоком чаще всего встречаются у младенцев с задержкой внутриутробного развития.
Что произойдет после завершения моей оценки?
После того, как мы соберем всю анатомическую и диагностическую информацию о вашем ребенке, наша команда встретится с вами, чтобы обсудить результаты. Поскольку маловодие связано с повышенным риском осложнений во время беременности и родов, мы рекомендуем внимательно следить за вашей беременностью, в том числе проводить дополнительные ультразвуковые обследования.
Как лечить маловодие после родов?
Медицинская бригада вашего ребенка разработает план управления с учетом конкретных потребностей вашего ребенка. Особенности плана будут зависеть от того, почему мы считаем, что у вашего ребенка низкий уровень околоплодных вод.
- Если уровень околоплодных вод низок из-за разрыва плодных оболочек, вы будете помещены в больницу, чтобы мы могли наблюдать за вами на предмет признаков преждевременных родов. Вы также получите антибиотики, чтобы предотвратить инфекцию, и, возможно, вам будут стимулировать роды, в зависимости от того, на каком этапе беременности вы находитесь.
- Если уровень околоплодных вод низок из-за того, что плацента ребенка не функционирует должным образом, вам будут назначены частые анализы, возможно, включая ультразвуковую допплерографию. Мы будем внимательно следить за тем, как поживает ваш ребенок и как функционирует плацента. Иногда матери необходимо госпитализировать для этого наблюдения. Кроме того, вам могут назначить лекарства, чтобы подготовить легкие ребенка к возможности преждевременных родов. В некоторых случаях младенцев с плохо функционирующей плацентой необходимо рожать раньше, чтобы предотвратить дистресс плода или мертворождение.
- Если у вашего ребенка мало околоплодных вод из-за анатомической проблемы с почками, мочевым пузырем или уретрой ребенка, план лечения вашего ребенка будет основан на конкретном врожденном дефекте. Мы постараемся выявить любые осложняющие факторы, которые могут потребовать дополнительных терапий или консультаций. Таким образом, мы сможем подготовиться во время и после родов к оптимальному уходу за вашим младенцем. Мы также поможем организовать для вас консультации с детскими урологами или нефрологами (специалистами по почкам), которые проконсультируют вас по поводу любой операции или другого специализированного ухода, который может потребоваться вашему ребенку после рождения.В некоторых случаях, например, при обструкции нижних мочевых путей (LUTO), мы также можем предложить дородовое вмешательство.
- Если есть опасения, что у вашего ребенка может быть недостаточное развитие легких из-за длительного олигогидрамниона на ранних сроках беременности, мы будем работать с вашей семьей, неонатологом вашего ребенка и специалистами по паллиативной помощи, чтобы провести такое лечение и уход, который вы хотите для своего ребенка. во время и после родов.
Как лечат маловодие после родов?
Дети с олигогидрамнионом могут родиться естественным путем.Однако они подвергаются повышенному риску во время родов оказаться в ненормальном положении (не «предъявлять» голову вперед) и иметь временное снижение (замедление) их сердечного ритма. В любой из этих ситуаций может потребоваться кесарево сечение. Во время родов за вашим ребенком будут внимательно наблюдать, и ваш врач будет готов ко всем осложнениям или исходам.
Если есть какие-либо опасения по поводу связанных врожденных дефектов, ваш ребенок может родиться в Центре матери и ребенка в Эбботт Нортвестерн и Детский Миннесота в Миннеаполисе или в Центре матери и ребенка в Юнайтед и Детский центр Миннесоты в Санкт-Петербурге.Павел. Детский Миннесота — один из немногих центров по всей стране, где родильный центр расположен на территории больничного комплекса. Это означает, что ваш ребенок родится всего в нескольких футах от нашего отделения интенсивной терапии новорожденных (NICU). Кроме того, многие врачи, с которыми вы уже встречались, будут присутствовать во время или сразу после рождения вашего ребенка, чтобы помочь сразу же позаботиться о нем.
Каков долгосрочный прогноз моего ребенка?
Прогноз для младенцев с олигогидрамнионом зависит от основной причины этого состояния, а также от того, насколько низко падает уровень околоплодных вод и когда во время беременности они становятся низкими.У детей, у которых олигогидрамнион развивается через 23–24 недели, обычно наблюдается адекватное развитие легких и отличный прогноз, в зависимости от того, когда они родились.
Если уровень жидкости низкий из-за разрыва мембраны или плохой функции плаценты, прогноз зависит в первую очередь от гестационного возраста и веса ребенка при родах. Прогноз часто благоприятный, хотя многие из этих детей нуждаются в уходе в отделении интенсивной терапии из-за небольшого роста или недоношенности.
Прогноз для младенцев, маловодие которых вызвано врожденными дефектами, поражающими почки или мочевой пузырь, зависит от функции почек после рождения.Некоторым младенцам требуется диализ или трансплантация почки в младенчестве или раннем детстве, что может быть очень сложной задачей для семей.
Если уровень околоплодных вод был очень низким в период второго триместра, когда развитие легких достигло пика, тогда у ребенка может не развиться достаточное количество легочной ткани и могут возникнуть проблемы с дыханием при родах. Эти дети нуждаются в интенсивной поддержке дыхания и иногда не выживают из-за плохого развития легких. Однако у младенцев, у которых через 23–24 недели образуется мало околоплодных вод, обычно имеется адекватная легочная ткань, даже если уровень жидкости становится очень низким на более поздних сроках беременности.
Свяжитесь с нами
Требуется направление или дополнительная информация? Вы или ваш поставщик услуг можете позвонить в Центр ухода за плодами Среднего Запада по телефону 855-693-3825.
Олигогидрамнион
Олигогидрамнион — это недостаток околоплодных вод. Амниотическая жидкость — это жидкость, которая окружает ребенка в матке (матке). Это очень важно для развития вашего ребенка.
Как узнать, есть ли у вас маловодие?
Если вы заметили утечку жидкости из влагалища, сообщите об этом своему врачу.Это может быть признаком маловодия. Ваш врач следит за другими признаками, например, если вы не набираете достаточно веса или если ребенок не растет так быстро, как он должен.
Ваш лечащий врач использует ультразвук для измерения количества околоплодных вод. Есть два способа измерения жидкости: индекс околоплодных вод (AFI) и максимальный вертикальный карман (MPV).
AFI проверяет глубину околоплодных вод в четырех областях матки. Затем эти суммы складываются. Если ваш AFI меньше 5 сантиметров, у вас маловодие.
MPV измеряет самую глубокую область матки, чтобы проверить уровень околоплодных вод. Если ваш MPV меньше 2 сантиметров, у вас маловодие.
Спросите своего врача, есть ли у вас вопросы об этих измерениях.
Какие проблемы может вызвать маловодие?
Если маловодие происходит в первые 2 триместра (первые 6 месяцев) беременности, вероятность возникновения серьезных проблем выше, чем в последнем триместре. Такими проблемами могут быть:
- Врожденные дефекты — проблемы с телом ребенка, присутствующие при рождении
- Выкидыш — когда ребенок умирает в утробе матери до 20 недели беременности
- Преждевременные роды — Рождение до 37 недель беременности
- Мертворождение — когда ребенок умирает в утробе матери после 20 недель беременности
Если маловодие происходит в третьем триместре беременности, это может вызвать:
- Ребенок будет расти медленно
- Проблемы во время схваток и родов, например, защемление пуповины.Пуповина переносит пищу и кислород от плаценты к ребенку. Если его сжать, ребенок не получит достаточно еды и кислорода.
- Больше шансов на необходимость кесарева сечения (когда ваш ребенок рождается через разрез, сделанный врачом на животе и матке)
Что вызывает маловодие?
Иногда причины маловодия неизвестны. Некоторые известные причины:
- Проблемы со здоровьем, такие как высокое кровяное давление или ранее существовавший диабет (слишком много сахара в крови до беременности)
- Некоторые лекарства, например те, которые используются для лечения высокого кровяного давления. Если у вас высокое кровяное давление, поговорите со своим врачом перед беременностью, чтобы убедиться, что ваше кровяное давление находится под контролем.
- Переношенная беременность — беременность, срок беременности которой превышает срок на 2 недели. Доношенная беременность длится от 39 до 41 недели.
- Врожденные дефекты, особенно те, которые влияют на почки и мочевыводящие пути ребенка.
- Преждевременный разрыв плодных оболочек (PROM) — когда амниотический мешок разрывается после 37 недель беременности, но до начала родов.
Как лечится маловодие?
Если у вас здоровая беременность и у вас маловодие ближе к концу беременности, вам, вероятно, не нужно лечение.Ваш провайдер может захотеть видеть вас чаще. Она может захотеть делать УЗИ еженедельно или чаще, чтобы проверять количество околоплодных вод.
Иногда амниоинфузия помогает предотвратить проблемы у ребенка. Амниоинфузия — это когда врач вводит физиологический раствор (соленую воду) в матку через шейку матки (отверстие в матке, которое находится в верхней части влагалища). Это лечение может помочь предотвратить некоторые проблемы, такие как сдавливание пуповины. Если пуповина сдавлена, ребенок не получает достаточно пищи и кислорода.
Если уровень жидкости становится слишком низким или если у вашего ребенка проблемы с сохранением здоровья, ваш врач может порекомендовать начать роды раньше, чтобы предотвратить проблемы во время схваток и родов. Однако при регулярном дородовом уходе есть шанс, что ваш ребенок родится здоровым.
Что делать, если у вас маловодие?
Обильное питье может увеличить количество околоплодных вод. Ваш врач может порекомендовать меньшую физическую активность или постельный режим.
Насколько распространено маловодие?
Около 4 из 100 беременных (4 процента) страдают маловодием.Это может произойти на любом сроке беременности, но чаще всего в последнем триместре (последние 3 месяца). Это происходит примерно у 12 из 100 (12 процентов) женщин, чьи беременности длились примерно на 2 недели позже положенного срока. Это связано с тем, что количество околоплодных вод к этому времени обычно уменьшается.
Последняя проверка: июнь 2013 г.
Олигогидрамнион | Американская ассоциация беременности
Околоплодные воды являются частью системы жизнеобеспечения ребенка.Он защищает вашего ребенка и способствует развитию мышц, конечностей, легких и пищеварительной системы. Амниотическая жидкость образуется вскоре после образования амниотического мешка, примерно через 12 дней после зачатия. Сначала она состоит из воды, которую дает мать, а затем примерно через 20 недель моча плода становится основным веществом.
По мере роста ребенок будет двигаться и падать в утробе с помощью околоплодных вод. Во втором триместре малыш начнет дышать и заглатывать околоплодные воды.В некоторых случаях уровень околоплодных вод может быть слишком низким или слишком высоким. Если измерение околоплодных вод слишком низкое, оно называется олигогидрамнионом . Если объем околоплодных вод слишком высокий, это называется многоводием.
Что такое маловодие?
Олигогидрамнион — это состояние недостаточного количества околоплодных вод. Врачи могут измерить количество жидкости с помощью нескольких различных методов, чаще всего с помощью оценки индекса амниотической жидкости (AFI) или измерения глубоких карманов.Если AFI показывает уровень жидкости менее 5 сантиметров (или менее 5-го процентиля), отсутствие жидкостного кармана на глубине 2–3 см или объем жидкости менее 500 мл на сроке беременности 32–36 недель, тогда можно было бы заподозрить диагноз олигогидрамнион.
Около 8% беременных женщин могут иметь низкий уровень околоплодных вод , при этом около 4% имеют диагноз маловодие. Это может произойти на любом сроке беременности, но чаще всего встречается в последнем триместре. Если у женщины истек срок родов на две недели или более, у нее может быть риск низкого уровня околоплодных вод, поскольку уровень жидкости может уменьшиться вдвое, когда она достигнет 42 недель беременности.Олигогидрамнион может вызвать осложнения примерно в 12% беременностей на сроке более 41 недели.
Что вызывает недостаток околоплодных вод?
- Врожденные дефекты — Проблемы с развитием почек или мочевыводящих путей, которые могут вызвать небольшое образование мочи, что приводит к низкому уровню околоплодных вод.
- Проблемы с плацентой — Если плацента не обеспечивает ребенка достаточным количеством крови и питательных веществ, ребенок может перестать перерабатывать жидкость.
- Утечка или разрыв плодных оболочек –Это может быть поток жидкости или медленная постоянная струйка жидкости.Это связано с разрывом мембраны. Преждевременный разрыв плодных оболочек (PROM) также может привести к снижению уровня околоплодных вод.
- Беременность после даты — Беременность после родов (более 42 недель) может иметь низкий уровень околоплодных вод, что может быть результатом ухудшения функции плаценты.
- Осложнения у матери — Такие факторы, как обезвоживание матери, гипертония, преэклампсия, диабет и хроническая гипоксия, могут влиять на уровень околоплодных вод.
Каковы риски низкого уровня околоплодных вод?
Риски, связанные с маловодием, часто зависят от срока беременности. Амниотическая жидкость необходима для развития мышц, конечностей, легких и пищеварительной системы. Во втором триместре ребенок начинает дышать и глотать жидкость, чтобы помочь его легким расти и созревать. Амниотическая жидкость также помогает ребенку развивать мышцы и конечности, предоставляя достаточно места для передвижения.
Если маловодие обнаружено в первой половине беременности, осложнения могут быть более серьезными и включают:
Если олигогидрамнион обнаружен во второй половине беременности, осложнения могут включать:
Какие методы лечения доступны?
Лечение низкого уровня околоплодных вод зависит от срока беременности.Если вы еще не достигли полного срока, ваш врач будет очень внимательно следить за вами и вашими уровнями. Чтобы контролировать активность вашего ребенка, можно проводить тесты, такие как нестрессовый тест и тест на сокращение сокращений. Если вы близки к доношенному сроку, большинство врачей обычно рекомендуют роды в ситуациях с низким уровнем околоплодных вод.
Другие виды лечения , которые могут быть использованы, включают:
- Амнио-инфузия во время родов через внутриматочный катетер. Эта добавленная жидкость помогает обволакивать пуповину во время родов и, как сообщается, помогает снизить вероятность кесарева сечения.
- Инъекция жидкости перед родами посредством амниоцентеза. Сообщается, что маловодие часто возвращается в течение одной недели после этой процедуры, но это может помочь врачам визуализировать анатомию плода и поставить диагноз.
- Показано, что регидратация матери с помощью жидкостей для рта или внутривенного вливания помогает повысить уровень околоплодных вод.
Составлено с использованием информации из следующих источников:
1. Акушерство Уильяма двадцать второе изд.Каннингем, Ф. Гэри и др., Гл. 21.
March of Dimes: https://www.marchofdimes.com
Когда и как принимать меры
Доктор Гидини — профессор Джорджтаунского университета, Вашингтон, округ Колумбия, и директор перинатального диагностического центра больницы Инова Александрия, Александрия, Вирджиния.
Доктор Шилиро — врач, акушерство и гинекология, Миланский университет Бикокка, Монца, Италия.
Др.Локателли — доцент Миланского университета Бикокка, Монца, Италия, и директор отделения акушерства и гинекологии больницы Карате-Джуссано, АО Вимеркате-Дезио, Италия.
Ни один из авторов не сообщил о конфликте интересов в отношении содержания этой статьи.
Оценка объема околоплодных вод (AFV) является неотъемлемой частью дородовой ультразвуковой оценки во время скрининговых обследований, целевых анатомических обследований и тестов для оценки благополучия плода.Аномальная AFV была связана с повышенным риском перинатальной смертности и несколькими неблагоприятными перинатальными исходами, включая преждевременный разрыв плодных оболочек (PROM), аномалии плода, аномальный вес при рождении и повышенный риск акушерских вмешательств. 1
Недавний систематический обзор продемонстрировал связь между олигогидрамнионом, массой тела при рождении <10-го перцентиля и перинатальной смертностью, а также между многоводием, массой тела при рождении> 90-го перцентиля и перинатальной смертностью.Однако прогностическая способность одного только AFV в целом была плохой. 2
Как оценить AFV
Ультразвуковое (U / S) обследование — единственный практический метод оценки AFV. Субъективная оценка AFV должна выполняться при каждом антенатальном УЗИ; у него есть согласие между наблюдателями и наблюдателями в 84% и 96% соответственно. 3 Однако субъективная оценка не дает числовых значений, которые можно использовать для сравнения пациентов и отслеживания тенденций изменения AFV с течением времени. Объективные критерии следует использовать, если субъективная оценка отклоняется от нормы у пациентов с повышенным перинатальным риском (Таблица 1), а также у всех пациентов, обследованных в конце третьего триместра или после родов.
Индекс околоплодных вод (AFI) и одинарный глубочайший карман (SDP) являются наиболее часто используемыми полуколичественными методами. Цветной допплерография U / S не улучшает диагностическую точность оценок AFV с помощью U / S. 4 Это может быть полезно, однако, в обстоятельствах, в которых визуализация свободных карманов жидкости затруднена (например, ожирение).
AFI рассчитывается путем суммирования глубины в сантиметрах 4 различных карманов жидкости, не содержащих пуповину или конечности плода, в 4 квадрантах живота с использованием пупка в качестве контрольной точки и с датчиком, перпендикулярным полу.
SDP относится к вертикальному размеру самого большого кармана околоплодных вод (с горизонтальным размером не менее 1 см), не содержащему пуповины или конечностей плода, и измеряется под прямым углом к контуру матки и перпендикулярно полу.SDP — это критерий, используемый в биофизическом профиле для документирования адекватности AFV. 5
Наиболее часто используемыми диагностическими критериями U / S для аномалий AFV являются многоводие: SDP> 8 см или AFI> 25 см, и маловодие: SDP <2 см или AFI <5 см. 6
Ультразвуковые оценки AFV плохо коррелируют с прямыми измерениями околоплодных вод. 7 В таблице 2 перечислены диагностические индексы измерения AFV в отношении фактического объема, измеренного с разбавлением красителя (олигогидрамнион определяется как AFV <500 мл; многоводие определяется как> 1500 мл).
Использование процентилей вместо фиксированных пороговых значений не улучшает точность AFI при идентификации низкого или высокого AFV. 8 В таблице 3 показаны наиболее распространенные ошибки при оценке AFV.
Преимущества и ограничения AFI и SDP
Обзор, сравнивающий AFI и SDP, показал, что использование AFI приводит к гипердиагностике маловодия, что приводит к ненужным вмешательствам (например, индукции родов), которые часто способствуют увеличению заболеваемости без улучшения состояния. перинатальные исходы. 9 Таким образом, измерение SDP может быть более подходящим методом для оценки AFV во время наблюдения за плодом в недоношенном периоде, когда ложноположительный диагноз может привести к ятрогенным преждевременным родам.
В недавнем систематическом обзоре сообщается об улучшенном отношении положительного правдоподобия (LR) SDP по сравнению с AFI для прогнозирования неблагоприятного перинатального исхода (LR 6,2, 95% ДИ 2,3–16,9 против 2,7, 95% ДИ, 1,3–5,7), но не для масса тела при рождении <10-го процентиля (LR 2,6, 95% ДИ 1,7–4,0 против 2,6, 95% ДИ, 1.9–3.5) в присутствии маловодия. 2
Для повышения надежности результатов может быть полезно повторить измерения при наличии аномальных значений. Результаты оценки AFV должны быть объединены с другими клиническими и U / S оценками для оптимальной интерпретации их значимости и для ведения беременности.
Олигогидрамнион
Распространенность и причины
Частота снижения AFV варьируется от 0.От 5% до 5%, в зависимости от исследуемой популяции и определения маловодия. Этиология различается в зависимости от тяжести и триместра, в котором диагностировано маловодие.
В первом триместре маловодие — редкая находка, обычно связанная с плохим исходом. Причины включают врожденные пороки сердца, хромосомную анеуплоидию, гибель плода и разрыв плодных оболочек. На этой стадии олигогидрамнион также может быть вызван ятрогенными причинами (например, взятием пробы ворсинок хориона) или его причина может быть неизвестна. 10,11
Олигогидрамнион — нечастая находка во втором триместре. Причины на этой стадии включают врожденную обструкцию мочевыводящих путей (51%), преждевременный PROM (34%), отслойку плаценты, амниохорионическое расслоение (7%), а также раннюю и тяжелую FGR (5%). Причина неизвестна в 3% случаев. 11,12
В третьем триместре частота маловодия составляет 3–5% при поздних сроках преждевременной беременности и 5–11% между 40 неделями и 41,6 неделями гестации. 13-15 Причины на этих стадиях включают PROM, FGR, отслойку плаценты, амниохорионическое расслоение и аномалии плода.На этой стадии олигогидрамнион также может быть вызван ятрогенными причинами (например, ингибиторами АПФ или ингибиторами простагландинсинтазы) или неизвестными причинами. 12,15
Последствия
Во втором триместре большая продолжительность маловодия увеличивает риск гипоплазии легких, нарушения эластичности грудной стенки, деформаций и контрактур конечностей. 1
При доношенной беременности олигогидрамнион увеличивает риск индукции родов, риск отслеживания частоты сердечных сокращений плода (ЧСС) категории II во время родов и необходимости кесарева сечения.Его влияние на неблагоприятный исход новорожденных менее четко задокументировано. 1,14
Менеджмент
Пограничный AFI (5,1–8 см)
Недостаточно доказательств, на основании которых можно было бы рекомендовать любое вмешательство при наличии пограничного AFI ( От 5,1 см до 8 см) в третьем триместре. Сонографическая оценка биометрии плода может быть рассмотрена, потому что FGR может быть связан со снижением AFV. 2
Это состояние принято контролировать (например, повторять оценку AFV два раза в неделю), поскольку со временем оно может ухудшиться. Если последующая оценка AFV окажется нормальной, наблюдение можно прекратить.
Олигогидрамнион (AFI ≤ 5 см или SDP <2 см)
Исключение аномалий мочеиспускания плода, FGR и PROM важно и может быть выполнено путем оценки анатомии плода (если это не было сделано ранее), измерения биометрии плода и выполнение соответствующих тестов на вагинальные выделения для подтверждения или исключения PROM (т. е. экспресс-тесты с помощью тест-полоски).Тип оценки зависит от срока гестации на момент диагностики маловодия. Например, визуализация нормальных мочевых путей плода с мочевым пузырем во время анатомического сканирования на сроке беременности 16–20 недель может указывать на некоторые другие причины маловодия, такие как PROM, если диагноз поставлен через 20 недель. Если визуализации анатомии плода мешает маловодие, можно рассмотреть возможность трансабдоминальной амниоинфузии (таблица 4).
Олигогидрамнион, связанный с коморбидными состояниями
В этом случае лечение продиктовано коморбидным состоянием. 12 В частности:
— Аномалии мочевыводящих путей: Если аномалии несовместимы с перинатальной выживаемостью (например, двусторонняя агенезия почек) и пациентка решает продолжить беременность, следует избегать мониторинга плода. Если состояние совместимо с перинатальной выживаемостью, консультация детского уролога может пролить свет на оптимальные сроки родов в зависимости от размера плода и типа аномалии. Однако аномалии мочеиспускания обычно не влияют на время родов.
— FGR: Наличие олигогидрамниона является клинически важным предиктором исхода, особенно в сочетании с предполагаемой массой плода менее третьего процентиля (P = 0,007). 16 Однако сообщалось о ложноотрицательных результатах клинической или сонографической оценки предполагаемой массы плода. При неосложненных доношенных беременностях у плодов сообщалось о риске веса при рождении ниже 10-го процентиля с результатами U / S, соответствующими гестационному возрасту и изолированному олигогидрамниону (AFI <5 см). 14 Допплерография пупочной артерии была предложена для выявления случаев маловодия с более неблагоприятным исходом независимо от предполагаемой массы плода. 17,18
— PROM : При наличии PROM остаточная AFV не должна влиять на пренатальный контроль до 34 недель беременности, когда обычно рекомендуются роды. 19 Наиболее опасным осложнением PPROM до 22 недель является гипоплазия легких, связанная с ранним ангидрамнионом.
Изолированное маловодие
Если у плода, показывающего нормальный рост, не обнаружено сопутствующих заболеваний, следует учитывать срок гестации.
— Недоношенные : Как обсуждалось выше, в недоношенном периоде следует использовать SDP, а не AFI. В большинстве случаев SDP <2 см не следует использовать в качестве единственного показания для доставки; возможно продление беременности под пристальным наблюдением. 13 Полное и стойкое ангидрамнион обычно считается показанием для родоразрешения после 32–34 недель, хотя исследований для руководства тактики ведения нет.
Можно попытаться провести испытание материнской гидратации (вставка), а AFV можно будет пересмотреть через несколько часов.При наличии изолированного и стойкого олигогидрамниона наблюдение за плодом следует проводить два раза в неделю; роды могут быть ускорены при неутешительном тестировании плода или достижении доношенной беременности, когда потенциальный риск, связанный с маловодием, выше, чем риск, связанный с родами.
— Доношенные и доношенные : Изолированное маловодие — не редкость. Когортные исследования показали связь между олигогидрамнионом и более высокими показателями индукции родов и кесарева сечения из-за неутешительного отслеживания ЧСС, 20 , а также неблагоприятного перинатального исхода. 21,14 Тенденции изменения AFV в пределах нормы не имеют прогностического значения. 22 Некоторые поставщики услуг стимулируют роды по поводу олигогидрамниона в срок, чтобы снизить перинатальную заболеваемость и смертность, хотя качество доказательств низкое, а степень рекомендаций слабая. 23
Действительно, в литературе отсутствуют рандомизированные клинические испытания, чтобы выяснить, приводят ли вмешательства к улучшению перинатального исхода. 15 Обнаружение снижения AFV всегда следует комбинировать с другими прогностическими факторами (включая цервикальную шкалу Бишопа), чтобы можно было более точно прогнозировать исход и информировать руководство. 2
Многоводие
Распространенность и причины
Распространенность маловодия колеблется от 1% до 2%. 1,25 В таблице 5 показаны наиболее часто используемые пороговые значения для AFV в зависимости от тяжести многоводия. 1,25
Идиопатическое многоводие чаще всего протекает в легкой форме (55%). Причины многоводия включают неконтролируемый материнский диабет; крупный плод для гестационного возраста или масса тела при рождении> 90-го процентиля; двигательные расстройства (нервно-мышечные расстройства), влияющие на глотание околоплодных вод плода; и многоплодная беременность (чаще всего в контексте синдрома переливания крови между близнецами, связанного с маловодием у одного близнеца).
Определенные аномалии плода (связанные или не связанные с генетическими заболеваниями) чаще связаны с тяжелым многоводием; сочетание FGR и многоводия указывает на хромосомную анеуплоидию (например, трисомию 18 или 13). 26 В таблице 6 показаны аномалии плода, описанные в связи с многоводием. Визуализация анатомии плода может быть затруднена из-за чрезмерного объема околоплодных вод (плод может располагаться далеко от ультразвукового датчика или движения плода могут быть чрезмерными).Размещение матери в положении латерального пролежня или выполнение амниоредукции может облегчить визуализацию УЗИ (таблица 6).
Редкие состояния, связанные с многоводием, включают анемию плода и / или сердечную недостаточность (например, многоводие с водянкой), плацентарные опухоли (например, хориоангиомы) и врожденные инфекции. После рождения в 25% случаев диагностируется аномалия, которая пренатально считалась идиопатической. 29
Последствия
Полигидрамнион ассоциирован с повышенным риском неблагоприятных исходов беременности (в дополнение к сопутствующим морфологическим аномалиям): респираторная пневмония у матери, преждевременные роды («Зеркальный синдром»), неправильное предлежание плода, макросомия, выпадение пуповины, отслойка при разрыве плодных оболочек, послеродовая атония матки.
Эти осложнения повышают риск кесарева сечения и госпитализации новорожденных в реанимацию. 2 Общая перинатальная смертность при изолированном многоводии увеличивается в 2–5 раз по сравнению с беременностями с нормальной ФП. 2 Недавно сообщалось, что частота неблагоприятных исходов ниже при повышенном (> 8 см) SDP, но нормальном AFI (<25 см), чем при отклонении обоих измерений от нормы. Это наблюдение предполагает, что диагностика многоводия на основе AFI является более точной. 25
Ведение
Первоначальная оценка
Провести комплексную U / S оценку биометрии плода, поиск аномалий, признаков инфекции плода (например, спленомегалии, гепатомегалии, печени или внутричерепных кальцификатов) или отек плода. Наблюдайте за движением плода, чтобы исключить неврологические заболевания. Получите максимальную систолическую скорость в средней мозговой артерии, чтобы исключить анемию плода. Осмотрите плаценту с помощью цветного и энергетического допплера, чтобы исключить плацентарные гемангиомы.
Если это не было сделано, проведите скрининг на сахарный диабет, поскольку сообщалось о линейной зависимости между AFI и центилями массы тела при рождении в плохо контролируемой популяции диабетиков. 30
Многоводие, связанное с сопутствующими заболеваниями
Если обнаружены врожденные аномалии и / или FGR , запросите анализ хромосом плода или микроматрицу, а также материнское тестирование, чтобы исключить врожденные инфекции (например, цитомегаловирус, токсоплазмоз и т.п.).
Если обнаружена водянка плода , запросите непрямого Кумбса, чтобы исключить иммунную этиологию, а также тестирование матери для исключения врожденных инфекций. Также оцените признаки сердечной недостаточности (например, регургитацию трискспидом, пульсацию в пупочной вене). Если многоводие связано с другими состояниями, лечение основывается на основном состоянии.
Изолированное многоводие
Наблюдение за состоянием плода Из-за вышеупомянутой связи между многоводием и неблагоприятным акушерским исходом некоторые эксперты предложили провести тестирование плода на наличие многоводия (например, NST еженедельно до родов). 31 Проверяйте AFV не реже, чем каждые 2–3 недели, а биометрию плода каждые 4 недели.
Биофизический профиль (BPP) может потребоваться, если возникают трудности при регистрации FHR. Будьте осторожны при интерпретации оценки BPP при многоводии, поскольку 2 балла за AFV в этих случаях не обязательно обнадеживают. Например, BPP может достигать 8/10 (2 балла за неутешительный NST) при наличии гипоксичного плода и неконтролируемом материнском диабете.
Лечить тяжелое и симптоматическое многоводие
В дополнение к мониторингу состояния плода могут быть приняты меры по уменьшению количества околоплодных вод, в том числе амниоредукция (таблица 7). До 34 недель процедуре может предшествовать профилактический прием стероидов матери для улучшения зрелости легких плода (в случае, если процедура приводит к преждевременным родам и родам или вызывает отслойку плаценты).
Хотя тесты на зрелость легких плода можно оценить во время амниоредукции через 34 недели, их полезность ограничена, поскольку время родов в основном зависит от сопутствующих аномалий (с возможной потребностью в корректирующих операциях новорожденных) и материнских симптомов.
Срок поставки
При полигидрамнионе легкой и средней степени тяжести с обнадеживающим тестом плода нет необходимости менять стандартную акушерскую тактику.
При тяжелом многоводии следует соблюдать осторожность во время разрыва мембраны, чтобы избежать выпадения или отслоения пуповины. Одно из решений — выполнить амниоредукцию при ранних родах; в качестве альтернативы мембраны можно проткнуть иглой, чтобы обеспечить постепенное вытекание жидкости, или они могут быть разорваны при раннем раскрытии шейки матки, поскольку выпадение петли пуповины более распространено по мере увеличения раскрытия шейки матки.
Резюме
Отклонения от нормы AFV — как незначительные, так и чрезмерные — должны требовать проведения оценки основных причин. Уровень оценки и потенциальная этиология зависят от срока беременности на момент постановки диагноза, связанных аномалий U / S и состояния матери.
Ссылки
1. Harman CR. Аномалии околоплодных вод. Semin Perinatol. 2008; 32 (4): 288–294.
2. Моррис Р., Меллер С.Х., Тамблин Дж. И др.Связь и прогнозирование измерений околоплодных вод для неблагоприятного исхода беременности: систематический обзор и метаанализ. BJOG. 2014; 121 (6): 686–699.
3. Гольдштейн РБ, Фили Р.А. Сонографическая оценка объема околоплодных вод. Субъективная оценка по сравнению с карманными измерениями. J Ultrasound Med .1988; 7 (7): 363–369.
4. Маганн Э. Ф., Чаухан С. П., Баррилло П. С., Уитворт Н. С., МакКерли С., Мартин Дж. Ультразвуковая оценка объема околоплодных вод: цветная допплеровская гипердиагностика маловодия. Obstet Gynecol. 2001; 98 (1): 71–74.
5. Маганн Э. Ф., Ислер С. М., Чаухан С. П., Мартин Дж. Младший. Оценка объема околоплодных вод и биофизический профиль: смешение критериев. Акушерский гинекол . 2000. 96 (4): 640–642.
6. Практический бюллетень ACOG № 101: Ультрасонография во время беременности. Февраль 2009 г.
7. Маганн Э.Ф., Чаухан С.П., Баррилло П.С., Уитворт Н.С., Мартин Дж. Индекс околоплодных вод и единственный самый глубокий карман: слабые индикаторы аномальных объемов околоплодных вод. Obstet Gynecol. 2000; 96 (5 Pt 1): 737–740.
8. Маганн Э.Ф., Доэрти Д.А., Чаухан С.П., Буш Ф.В., Мекаччи Ф., Моррисон Дж.С. Насколько хорошо индекс амниотической жидкости и индексы самого глубокого кармана (ниже 3-го и 5-го и выше 95-го и 97-го перцентилей) предсказывают олигогидрамнион и гидрамнион? Am J Obstet Gynecol . 2004. 190 (1): 164–169.
9. Набхан А.Ф., Абдельмула Ю.А. Индекс околоплодных вод в сравнении с одним самым глубоким вертикальным карманом как скрининговый тест для предотвращения неблагоприятного исхода беременности. Кокрановская база данных Syst Rev . 2008; 16 (3): CD006593.
10. Бромли Б., Харлоу Б.Л., Лабода Л.А., Бенасерраф Б.Р. Небольшой размер мешочка в первом триместре: предиктор неблагоприятного исхода для плода. Радиология. , 1991; 178 (2): 375–377.
11. Бронштейн М., Блюменфельд З. Олигогидрамнион в первом и начале второго триместра — предиктор неблагоприятного исхода для плода, за исключением ятрогенного олигогидрамниона после биопсии ворсинок хориона. Ультразвуковой акушерский гинеколь . 1991. 1 (4): 245–249.
12. Shipp TD, Bromley B, Pauker S, Frigoletto FD Jr, Benacerraf BR. Исход одноплодной беременности с тяжелым олигогидрамнионом во втором и третьем триместрах. Ультразвуковой акушерский гинеколь . 1996. 7 (2): 108–113.
13. Мур TR. Роль оценки околоплодных вод в показанных преждевременных родах. Semin Perinatol. 2011; 35 (5): 286–291.
14. Локателли А., Вергани П., Тосо Л., Вердерио М., Пецзулло Дж. К., Гидини А. Перинатальный исход, связанный с маловодием при неосложненной доношенной беременности. Arch Gynecol Obstet . 2004. 269 (2): 130–133.
15. Росси А.С., Префумо Ф. Перинатальные исходы изолированного олигогидрамниона при доношенной и доношенной беременности: систематический обзор литературы с метаанализом. Eur J Obstet Gynecol Reprod Biol . 2013. 169 (2): 149–154.
16. Unterscheider J1, Daly S, Geary MP, et al. Оптимизация определения ограничения внутриутробного развития: многоцентровое проспективное исследование PORTO. Am J Obstet Gynecol. 2013; 208 (4): 290.e1–6.
17. Carroll BC, Bruner JP. Допплеровская велосиметрия пупочной артерии при беременности, осложненной маловодием. J Reprod Med. 2000; 45 (7): 562–566.
18. Morales-Roselló J, Khalil A, Morlando M, Papageorghiou A, Bhide A, Thilaganathan B. Изменения фетального допплера как маркер неспособности достичь потенциала роста в срок. Ультразвуковой акушерский гинеколь . 2014. 43 (3): 303–310.
19. Американский колледж акушеров и гинекологов. Практический бюллетень No.139. Преждевременный разрыв плодных оболочек. Акушерский гинекол . 2013; 122 (4): 918–930.
20. Гош Г., Марсал К., Гудмундссон С. Индекс околоплодных вод при беременности низкого риска как тест при поступлении в родильное отделение. Acta Obstet Gynaecol Scand . 2002. 81 (9): 852–855.
21. Кейси Б.М., Макинтайр Д.Д., Блум С.Л. и др. Исходы беременности после дородовой диагностики олигогидрамниона на сроке беременности 34 недели или позже. Am J Obstet Gynecol .2000; 182 (4): 909–912.
22.Локателли А., Загарелла А., Тосо Л., Асси Ф., Гидини А., Биффи А. Серийная оценка индекса околоплодных вод при неосложненных доношенных беременностях: прогностическое значение уменьшения околоплодных вод. J Matern Fetal Neonatal Med . 2004. 15 (4): 233–236.
23. Мозуркевич Э., Чилимиграс Дж., Кёпке Э., Китон К., Кинг В.Дж. Показания к индукции родов: обзор с наилучшими доказательствами. BJOG . 2009. 116 (5): 626–636.
24. Hofmeyr GJ, Gülmezoglu AM. Гидратация матери для увеличения объема околоплодных вод при маловодье и нормальном объеме околоплодных вод. Кокрановская база данных Syst Rev. 2002; 1: CD000134.
25. Pri-Paz S, Khalek N, Fuchs KM, Simpson LL. Максимальный индекс околоплодных вод как прогностический фактор при беременности, осложненной многоводием. Ультразвуковой акушерский гинеколь . 2012. 39 (6): 648–653.
26. Сиклер Г.К., Нюберг Д.А., Сохэй Р., Люти Д.А. Многоводие и ограничение внутриутробного развития плода: грозное сочетание. J Ультразвук Med . 1997. 16 (9): 609–614.
27. Эллиотт Дж. П., Сойер А. Т., Радин Т. Г., Стронг РЭ.Лечебный амниоцентез большого объема в лечении гидрамниона. Акушерский гинекол . 1994. 84 (6): 1025–1027.
28. Leung WC, Jouannic JM, Hyett J, Rodeck C, Jauniaux E. Связанные с процедурой осложнения быстрого амниодренажа при лечении многоводия. Ультразвуковой акушерский гинеколь . 2004. 23 (2): 154–158.
29. Абеле Х., Старз С., Хоопманн М., Язди Б., Ралл К., Каган К.О. Идиопатическое многоводие и послеродовые аномалии. Fetal Diagn Ther .2012. 32 (4): 251–255.
30. Винк Ю.Й., Погги С.Х., Гидини А, Спонг С.Ю. Индекс околоплодных вод и масса тела при рождении: есть ли связь у диабетиков с плохим гликемическим контролем? Am J Obstet Gynecol . 2006; 195 (3): 848–850.
31. Маганн Э.Ф., Чаухан С., Доэрти Д.А. Обзор идиопатических водорослей и исходов беременности. Акушерское гинекологическое обследование . 2007; 62: 795–802.
Мало околоплодных вод: можно ли вылечить?
Какие варианты лечения недостаточности околоплодных вод во время беременности?
Ответ Ивонн Батлер Тобах, М.Д.Низкий уровень околоплодных вод (олигогидрамнион) — это состояние, при котором уровень околоплодных вод ниже ожидаемого для гестационного возраста ребенка. Эффективность долгосрочного лечения не доказана. Но кратковременное улучшение околоплодных вод возможно и может быть достигнуто при определенных обстоятельствах.
Во время беременности околоплодные воды служат подушкой, которая защищает ребенка от травм и оставляет пространство для роста, движения и развития. Амниотическая жидкость также предотвращает сдавливание пуповины между ребенком и стенкой матки.Кроме того, количество околоплодных вод отражает диурез ребенка — показатель его благополучия.
Если у вас мало околоплодных вод, то, что произойдет дальше, будет зависеть от причины, степени тяжести, гестационного возраста вашего ребенка, вашего здоровья и здоровья вашего ребенка.
Низкому содержанию околоплодных вод во время беременности могут способствовать различные факторы, в том числе:
- Ваша вода разбивается
- Отслаивание плаценты от внутренней стенки матки — частично или полностью — перед родами (отслойка плаценты)
- Определенные состояния здоровья матери, например, хроническое высокое кровяное давление
- Использование определенных лекарств, таких как ингибиторы ангиотензинпревращающего фермента (АПФ)
- Определенные состояния здоровья ребенка, такие как задержка роста или генетическое заболевание
Если у вас мало околоплодных вод и вы беременны на сроке 36–37 недель, самым безопасным лечением могут быть роды.Если вы беременны менее 36 недель, ваш лечащий врач проверит состояние здоровья вашего ребенка, обсудит, почему у вас может быть низкий уровень околоплодных вод, и порекомендует контролировать беременность с помощью УЗИ плода. Он или она также может порекомендовать пить больше жидкости, особенно если вы обезвожены.
Если у вас мало околоплодных вод во время родов, ваш лечащий врач может рассмотреть возможность помещения жидкости в амниотический мешок (амниоинфузия). Обычно это делают во время родов, если есть нарушения сердечного ритма плода.Амниоинфузия осуществляется путем введения физиологического раствора в амниотический мешок через катетер, помещенный в шейку матки во время родов.
Низкий уровень околоплодных вод при беременности — серьезное заболевание. Если у вас есть какие-либо опасения по поводу количества жидкости вокруг вашего ребенка, поговорите со своим врачом.
с
Ивонн Батлер Тобах, доктор медицины
- Судороги ног при беременности
- Марихуана при беременности: в чем вред?
- Белоосский Р. и др. Олигогидрамнион. https://www.uptodate.com/contents/search. По состоянию на 8 июля 2017 г.
- Magann E, et al. Оценка объема околоплодных вод. https://www.uptodate.com/contents/search. По состоянию на 8 июля 2017 г.
- Roque H, et al. Амниоинфузия: Техника. https://www.uptodate.com/contents/search. По состоянию на 7 июля 2017 г.
- Американский колледж акушеров и гинекологов (ACOG) Комитет по практическим бюллетеням — акушерство.Практический бюллетень ACOG № 145: Дородовое наблюдение за плодом. Акушерство и гинекология. 2014; 145: 182.
Продукты и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
Причина олигогидрамниона и его значение для вас и вашего ребенка
Что такое маловодие?
Когда на каком-либо этапе беременности в матке слишком мало околоплодных вод, это называется маловодием.(Когда их слишком много, это называется многоводием.) Чаще всего это происходит в конце третьего триместра, особенно если вы опаздываете, и обычно не является признаком проблемы.
Что такое околоплодные воды?
Амниотическая жидкость заполняет мешок, окружающий вашего развивающегося ребенка, и играет несколько важных ролей:
- Он смягчит вашего ребенка, чтобы защитить его от травм (например, если вы упадете).
- Это предотвращает сжатие пуповины, которое может снизить снабжение ребенка кислородом.
- Помогает поддерживать постоянную температуру в утробе матери.
- Защищает от заражения.
- Позволяет вашему ребенку двигаться, чтобы его мышцы и кости развивались должным образом.
- Он помогает развитию пищеварительной и дыхательной систем, когда ваш ребенок глотает и выделяет его, «вдыхает» и «выдыхает» из легких.
Откуда берутся околоплодные воды?
В течение первых 14 недель беременности жидкость из кровеносной системы попадает в амниотический мешок.В начале второго триместра ваш ребенок начинает глотать жидкость, пропускать ее через почки и выделять в виде мочи, которую он затем снова глотает, рециркулируя полный объем околоплодных вод каждые несколько часов. (Да, это означает, что большая часть жидкости в конечном итоге оказывается мочой вашего ребенка!)
Таким образом, ваш ребенок играет важную роль в поддержании необходимого количества жидкости в амниотическом мешке. Однако иногда эта система выходит из строя, что приводит либо к слишком большому, либо к слишком малому количеству жидкости — и то, и другое может создавать проблемы.
Сколько мне нужно околоплодных вод?
В нормальных условиях количество околоплодных вод увеличивается до начала третьего триместра. На пике от 34 до 36 недель у вас может быть около литра околоплодных вод. После этого она постепенно уменьшается, пока вы не родите.
Как я узнаю, что у меня низкий уровень околоплодных вод?
Ваш терапевт может заподозрить эту проблему, если у вас течет жидкость, если вы измеряете небольшую длину для вашего срока беременности или не чувствуете, что ваш ребенок очень сильно двигается.Она также может быть начеку, если у вас ранее был ребенок, рост которого был ограничен, или если у вас есть определенные осложнения во время беременности (см. Материнские осложнения ниже), или если у вас просрочен срок родов.
Чтобы узнать, что происходит, ваш врач отправит вас на УЗИ. Сонограф измеряет самые большие карманы околоплодных вод в четырех разных частях матки и складывает их вместе, чтобы увидеть, где вы оцениваете индекс околоплодных вод (AFI). Нормальный показатель для третьего триместра составляет от 5 до 25 сантиметров (см).В общей сложности меньше 5 см считается низким.
Что может вызывать маловодие?
Эксперты не всегда знают, что вызывает низкий уровень околоплодных вод. На самом деле, у большинства женщин маловодие не имеет определенной причины. Чем позже на сроке беременности разовьется заболевание, тем лучше будет прогноз для вашего ребенка.
Вот наиболее частые причины маловодия:
Маленький ребенок.
У маленьких детей будет меньше жидкости.
Осложнения со стороны матери.
Осложнения, такие как хроническое высокое кровяное давление, преэклампсия, диабет и волчанка, могут привести к снижению уровня околоплодных вод.
Проблемы с плацентой
Проблемы с плацентой, например частичная отслойка, при которой плацента отслаивается от внутренней стенки матки, может привести к низкому уровню околоплодных вод. Если плацента не снабжает ребенка достаточным количеством крови и питательных веществ, он перестанет вырабатывать мочу.
Менее распространенные причины маловодия включают:
Текущие или разорванные плодные оболочки
Небольшой разрыв в амниотических оболочках может привести к утечке жидкости.Это может произойти на любом этапе беременности, но чаще встречается по мере приближения к родам. Вы можете сами заметить вытекшую жидкость, если обнаружите, что ваше нижнее белье мокрое, или ваш практикующий врач может обнаружить это во время экзамена. Сообщите своему врачу, если вы подозреваете, что у вас протекают околоплодные воды.
Разрыв мембраны может увеличить риск заражения как для вас, так и для вашего ребенка, поскольку он дает бактериям возможность проникнуть в амниотический мешок. Иногда разрыв в мешочке заживает сам по себе, утечка прекращается, и уровень жидкости возвращается к норме.(Обычно это происходит, если утечка происходит после амниоцентеза.)
Некоторые лекарства
Некоторые лекарства, например ингибиторы АПФ, могут способствовать развитию маловодия.
Вынашивание близнецов или близнецов
Вы подвержены риску низкого уровня жидкости, если вы носите близнецов или близнецов. Олигогидрамнион вероятен в случае синдрома переливания крови между близнецами, при котором у одного близнеца слишком мало околоплодных вод, а у другого — слишком много.
Задержка срока родов
Уменьшение количества околоплодных вод является одним из рисков переношенной беременности.Задержка на две недели или более может подвергнуть вас риску олигогидрамниона.
Аномалии плода
Если в первом или втором триместре у вас обнаружен низкий уровень околоплодных вод, это может означать, что у вашего ребенка врожденный дефект. Если его почки отсутствуют или не развиваются должным образом, или, например, его мочевыводящие пути заблокированы, ваш ребенок не будет вырабатывать достаточно мочи для поддержания уровня околоплодных вод.
Опасно ли маловодие для моего ребенка?
Обычно нет.В большинстве случаев маловодие в третьем триместре не приводит к осложнениям для вашего ребенка. Однако, если уровень жидкости становится очень низким, есть определенный риск для вашего ребенка, потому что пуповина может быть сдавлена, что мешает вашему ребенку получать достаточно еды и кислорода. Вот почему у доношенных женщин с олигогидрамнионом больше случаев вмешательства или проблем во время родов, в том числе:
Низкий уровень околоплодных вод может развиваться в первые два триместра редко, но если это произойдет, это может вызвать:
Что будет, если мне поставят диагноз «маловодие»?
Если у вас низкий уровень околоплодных вод, ваш опекун будет внимательно следить за вашей беременностью, чтобы убедиться, что ваш ребенок продолжает нормально расти.То, как вы будете управлять беременностью, зависит от того, как долго вы живете, как поживает ваш ребенок и есть ли у вас другие осложнения.
Если вы и ваш ребенок здоровы и к концу беременности у вас развивается маловодие, вы можете наблюдать за вами чаще, но вам может не потребоваться какое-либо лечение.
Если ваше маловодие вызывает беспокойство, процедуры могут включать:
- Дополнительный мониторинг . Ваш ребенок будет тщательно контролироваться с помощью частых ультразвуковых и нестрессовых тестов, а также биофизических профилей и, возможно, допплеровских исследований.Вас попросят выпить много жидкости, подсчитать удары плода и немедленно сообщить об этом своему опекуну, если вы заметите, что ваш ребенок становится менее активным.
- Индукционная . Если вы приближаетесь к сроку, роды будут вызваны. В некоторых случаях вам может потребоваться раннее рождение ребенка — например, если у вас тяжелая преэклампсия или ваш ребенок не развивается в утробе матери.
- Гидратация . Поддержание гидратации — употребление одного-двух литров воды — может временно увеличить объем околоплодных вод, особенно если вы обезвожены.В некоторых случаях маме назначают жидкости внутривенно.
- Кесарево сечение . Если ваш ребенок не может безопасно переносить роды, ваш врач или акушерка порекомендуют кесарево сечение.
Олигогидрамнион — Причины — Лечение — Прогноз
Олигогидрамнион означает низкий уровень околоплодных вод во время беременности.
Он определяется индексом околоплодных вод ниже 5-го центиля для гестационного возраста, и считается, что он влияет примерно на 4.5% доношенных беременностей [AJOC, 2004].
В этой статье мы рассмотрим этиологию, исследования и лечение маловодия.
Рис. 1. Центили околоплодных вод во время беременности. Многоводие выше 95-го центиля, олигогидрамнион ниже 5-го центиля [/ caption] ПатофизиологияОбъем околоплодных вод неуклонно увеличивается до 33 недели гестации. С 33-38 недель он плато, а затем снижается — при объеме околоплодных вод при сроке примерно 500 мл.
Он преимущественно состоит из диуреза плода с небольшим вкладом из плаценты и некоторых выделений плода (например, дыхательных).
Плод дышит и глотает околоплодных вод. Он обрабатывается, заполняет мочевой пузырь и выводится, и цикл повторяется. Проблемы с любой из структур этого пути могут привести к слишком большому или слишком малому количеству жидкости.
Все, что снижает выработку мочи, блокирует выделение из плода или разрыв плодных оболочек (позволяя просачиваться околоплодным водам), может привести к маловодию.
ЭтиологияОсновными причинами маловодия являются:
- Преждевременный разрыв плодных оболочек
- Плацентарная недостаточность — кровоток перераспределяется в мозг плода, а не в брюшную полость и почки. Это вызывает плохой диурез.
- Агенезия почек (известная как синдром Поттера)
- Неработающие почки плода, например двусторонняя поликистозная диспластика почек
- Обструктивная уропатия
- Генетические / хромосомные аномалии
- Вирусные инфекции (хотя также могут вызывать многоводие)
[начало-клинический]
Диагностика олигогидрамнионаДиагноз олигогидрамнион ставится на основании ультразвукового исследования .Есть два способа измерения околоплодных вод; индекс околоплодных вод (AFI) или максимальная глубина бассейна (MPD). У них схожая диагностическая точность, однако чаще используется AFI.
- Индекс околоплодных вод рассчитывается путем измерения максимального вертикального кармана жидкости без пуповины в четырех квадрантах матки и их сложения.
- Максимальная глубина бассейна — это вертикальное измерение в любой области.
[окончание клинической]
Клиническая оценкаОлигогидрамнион — диагноз, устанавливаемый при ультразвуковом исследовании.Таким образом, клиническая оценка пациента направлена на установление любой основной причины:
- История
- Узнайте о симптомах утечки жидкости и постоянном ощущении сырости (часто описывается как новое недержание мочи).
- Осмотр
- Измерьте высоту дна симфиза.
- Выполните осмотр с помощью зеркала (можно ли увидеть «лужу» ликвора во влагалище?).
- УЗИ
- Оценка объема ликвора, структурных аномалий, агенезии почек и обструктивной уропатии.
- Измерьте размер плода. Маленькие дети могут возникнуть в результате плацентарной недостаточности, которая также вызывает маловодие. Также может наблюдаться повышение индекса пульсации допплерографии пупочной артерии при плацентарной недостаточности.
- Кариотипирование (при необходимости) — особенно в случаях раннего и необъяснимого маловодия.
Если рассматривать разрывов мембран как причину маловодия, можно провести прикроватный тест для обнаружения присутствия IGFBP-1 (белок-1, связывающий инсулиноподобный фактор роста) во влагалище.Этот белок содержится в околоплодных водах, и если его обнаружить, то это указывает на разрыв мембраны. Тест особенно полезен, если диагноз неясен.
Рис. 2. Ультразвуковое изображение нормальной почки плода. В случае маловодия следует обследовать почки. [/ Caption] МенеджментЛечение маловодия во многом зависит от первопричины. Двумя наиболее частыми причинами являются разрыв плодных оболочек и плацентарная недостаточность.
Разрыв мембраны
Если маловодие вызвано разрывом плодных оболочек, в большинстве беременностей роды могут начаться в течение 24-48 часов.
В случаях преждевременного разрыва плодных оболочек (т.е. до 37 недель беременности) и когда роды не начинаются автоматически, индукцию родов следует рассматривать примерно на 34-36 недель (при отсутствии инфекции).
Следует назначить курс стероидов для развития легких плода и антибиотиков для снижения риска восходящей инфекции.
Плацентарная недостаточность
У женщин, у которых маловодие вызвано плацентарной недостаточностью , сроки родов зависят от ряда факторов:
- Скорость роста плода
- Допплерография пупочной и средней мозговой артерии
- Кардиотокография
Эти дети могут родиться до 36–37 недель.
ПрогнозОлигогидрамнион во втором триместре имеет плохой прогноз.В большинстве этих случаев происходит преждевременный разрыв плодных оболочек (который может быть или не быть связан с инфекцией) с последующими преждевременными родами и гипоплазией легких, что может вызвать значительный респираторный дистресс при рождении
Когда маловодие связано с плацентарной недостаточностью , также наблюдается более высокий уровень преждевременных родов (обычно в результате планового индукции родов). В этих случаях прогноз хуже, чем у нормально выросшего плода.
Амниотическая жидкость также позволяет плоду двигать конечностями в утробе матери (упражнения). Без этого у плода могут развиться тяжелые мышечные контрактуры , что может привести к инвалидности, несмотря на физиотерапию после рождения.
[старт-клинический]
Сводка- Олигогидрамнион возникает, когда околоплодные воды менее 5-го центиля для гестационного возраста.

 Является самым неблагоприятным видом маловодия, поскольку возникает в момент формирования плода и часто провоцирует врожденные пороки развития. Если диагноз маловодие подтверждается, обязательно проводят скрининг для выявления хромосомных аномалий у плода.
Является самым неблагоприятным видом маловодия, поскольку возникает в момент формирования плода и часто провоцирует врожденные пороки развития. Если диагноз маловодие подтверждается, обязательно проводят скрининг для выявления хромосомных аномалий у плода.
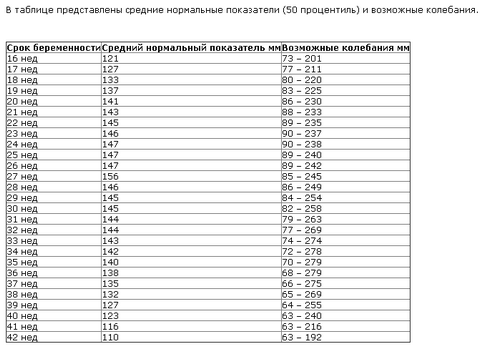
 В результате визуализируется 4 ровных квадрата. Потом в каждом из них определяется высота кармана. В конце эти величины складывают и получают ИАЖ.
В результате визуализируется 4 ровных квадрата. Потом в каждом из них определяется высота кармана. В конце эти величины складывают и получают ИАЖ.


 Не стоит пугаться, если врачи предложат делать операцию на сроке 37 или 38 недель. К этому периоду ребенок уже полностью готов к появлению на свет.
Не стоит пугаться, если врачи предложат делать операцию на сроке 37 или 38 недель. К этому периоду ребенок уже полностью готов к появлению на свет.
 Медики считают, что это случается из-за инфицирования оболочки или ее преждевременное старение, что приводит к ее истончению и появлению щели. Лечится это отклонение постельным режимом, при этом жидкость успевает восстанавливаться и ее потеря не вредит ребенку
Медики считают, что это случается из-за инфицирования оболочки или ее преждевременное старение, что приводит к ее истончению и появлению щели. Лечится это отклонение постельным режимом, при этом жидкость успевает восстанавливаться и ее потеря не вредит ребенку