Как определить срок беременности и ПДР?
Когда вы видите долгожданные две полоски, которые свидетельствуют о положительном тесте на беременность, то первым делом хотите узнать срок беременности.
В акушерстве срок беременности рассчитывается не в месяцах, а в неделях и, кроме того, акушерский срок рассчитывается не от зачатия, а от первого дня последней менструации. То есть первый день менструации считается днём зачатия.
Вы справедливо заметите, что такой способ подсчёта не является точным, ведь овуляция происходит в среднем спустя 2 недели от начала менструации. Но этот метод универсален и применим практически к любой женщине, при условии регулярных менструаций. Погрешность не значительная и составляет в среднем 10-14 дней.
Как подсчитать ПДР?
Чтобы подсчитать ПДР (предполагаемую дату родов) используется формула Негеля:
Для этого необходимо к первому дню последней менструации прибавить 40 недель, или же от первого дня последней менструации отсчитать 3 месяца и к полученному числу прибавить 7 дней.
Всё не так сложно, как кажется, но лучше довериться врачу акушеру-гинекологу.
УЗИ на определение срока беременности
Кроме того, определить срок беременности может врач УЗ-диагностики.
Если речь идёт о малых сроках беременности и эмбрион ещё не определяется, но в полости есть плодное яйцо, то подсчёт осуществляется по его среднему диаметру, но и этот и метод является примерным. Когда уже чётко виден эмбрион (а это 7-8 недель) срок рассчитывается по копчико-теменному размеру плода, и этот метод уже более достоверен.
На более поздних сроках, врач ориентируется на размеры матки, а точнее на высоту дна матки от лонного сочленения. Тут всё совсем просто: примерно каждую неделю матка вырастает на 1 см (то есть если срок 22 недели, то и высота дна матки от лона будет примерно 22 см).
Конечно же не забываем об индивидуальном подходе, ведь каждая женщина и беременность особенная! Поэтому запишитесь на приём к акушеру-гинекологу и вставайте на учёт по беременности (желательно до 10 недель) и доверьтесь грамотности специалиста!
Автор статьи врач акушер-гинеколог Тараканова М.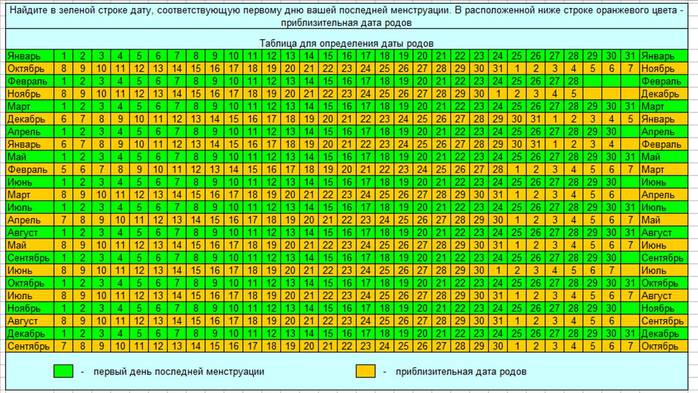 Ю.
Ю.
Калькуляторы для беременных и планирования беременности
Оставить отзыв
Ваш отзыв будет размещён после просмотра модератором.
Отзыв о медцентре Отзыв о враче
Выберите врача…Данкович Наталия АлександровнаКотлик Владимир ВладимировичЗеленская Марина ВладимировнаКаверина Виктория АлексеевнаХолодян Ирина ЯрославовнаМалова Юлия АлександровнаМарченко Татьяна АлександровнаГришай Галина СергеевнаМассуд Наталия АлександровнаРадько Виталий ЮрьевичАдвена Виктория ВикторовнаКлименко Евгений ВладимировичВинярский Ярослав МихайловичНикитина Анастасия СергеевнаКовалевская Лариса СтаниславовнаПродан Татьяна АнатольевнаГрицько Марта ИгоревнаБабенко Оксана МихайловнаУсенко Альбина ВадимовнаЧервак Наталия НиколаевнаБагатько Ольга ВладимировнаМикитюк Александр ВладимировичТрощенко Анна ВитальевнаМиколаец Ирина ВикторовнаМинералова Лилия ПетровнаГалевич Галина БогдановнаИванкив Елена НиколаевнаПолищук Ольга ИвановнаВивчар Инна ЮлиановнаВоробей-Виховская Вера НиколаевнаКонстантинова Елена МихайловнаТруханова Светлана ПетровнаНиконец Анна ВитальевнаБуряченко Елена ИвановнаКлысь Алиса СергеевнаСарбей Евгения ИгоревнаЖуравлева Юлия АнатольевнаСтанкевич Инна СтаниславовнаСобко Андрей ЮрьевичГрицевич Назар РомановичКурч Игорь НиколаевичШестопал Константин ВикторовичЦвирко Ирина ВикторовнаМельник Елена ИвановнаКрасеха-Денисова Виктория ВикторовнаТригуба Ирина ЛеонтьевнаМихайлишин Наталия ВикторовнаМаксимец Татьяна АлександровнаРудяк Николай ИвановичКлименко Евгений ВладимировичЮринец Святослав ВладимировичПотапчук Сергей ВладимировичГорбатюк Иван МихайловичПобережный Евгений ПетровичБурец Андрей СергеевичБилышко Александр ВитальевичМиклуш Соломия ЯрославовнаСвищов Максим МихайловичТян Олег СергеевичЯковец Ирина АнатольевнаБришевац Людмила Гощенко Катерина АнатольевнаКрючков Константин ЮрьевичПаенок Вера ОлеговнаГригорьева Марьяна ИгоревнаБоржиевський Александр АнатольевичБелорусский Богдан-Борис ОлеговичВерниковский Игорь ВладимировичПопова Светлана СтепановнаКасянюк Владимир МихайловичБугрименко Дмитрий ВитальевичКнязева Наталия ПетровнаКрушинская Елена ЮзефовнаЗаика Лариса ВладимировнаВацик Мирослава МихайловнаЕлесичева Елена ВячеславовнаПерееденко Татьяна ИвановнаГригорьева Марьяна ИгоревнаРедько Наталия АлександровнаШурпяк Сергей АлександровичКрокос Андрианна АнатольевнаПопова Светлана СтепановнаВизняк Наталия НиколаевнаКравченко Александр ВикторовичТуреев Сергей ВалентиновичРезниченко Ирина ВалерьевнаИщук Татьяна СтаниславовнаТудай Виталий НиколаевичВасильчук Алла АнатольевнаКозацкая Катерина ГеннадиевнаСидоренко Владислав СергеевичСендзюк Наталия ЕвгеньевнаГудзяк Виктория ВитальевнаФельдман Татьяна ЕфимовнаЛащенко Михаил ВладимировичТатаринова Оксана МихайловнаМаксимова Виктория ВитальевнаИгнатюк Татьяна НиколаевнаГирич Валерия АлександровнаЛастивський Виктор Владимирович
Оценка
12345 ОтправитьОпределение срока беременности — Статьи — Родддом г.
 Видное
ВидноеСРОК БЕРЕМЕННОСТИ – основное, что необходимо знать гинекологу для правильного и качественного ведения беременности у пациенток. На основании срока беременности врач будет назначать своевременно все необходимые обследования и анализы, будет следить за внутриутробным развитием малыша и сможет вовремя заметить возможные патологии в развитии беременности и физическом состоянии еще не рожденного ребенка. Например, УЗИ в диагностических целях необходимо проводить в строго отведенные для этого промежутки времени – это 12,20,32 недели. Поэтому, правильно рассчитать срок беременности очень важно.
ОПРЕДЕЛЕНИЕ СРОКА БЕРЕМЕНННОСТИ помогает вычислить предполагаемую дату родов (ПДР). Конечно, вероятность рождения вашего малыша именно в этот день на так уж и велика. Рассчитанная таким образом дата просто констатирует полные 40 недель беременности. Для того, чтобы
 И в соответствии с полученной датой родов можно уже можно вычислить срок своей беременности.
И в соответствии с полученной датой родов можно уже можно вычислить срок своей беременности.Но ПДР в любом случае помогает врачу не пропустить перенашивание беременности, которое может негативно сказаться на здоровье вашего малыша. А это немаловажный момент.
Определение срока беременности необходимо гинекологам для того, чтобы определить точную дату выход женщины в декретный отпуск ( 30 недель ).
Понятное дело, что и самой женщине интересно знать точный срок своей беременности и родов для того, чтобы вовремя подготовиться к рождению ребенка, купить предметы одежды.
Определение срока беременности по дате последней менструации.
В акушерстве срок берем6енности при регулярном ритме менструаций принято определять от первого дня последней менструации. К этому сроку приравниваются фетометрические данные малыша по УЗИ, размеры матки при акушерском исследовании.Очень часто женщины не могут согласиться с этим сроков, утверждая, что знают точный день зачатия. Вы абсолютно правы – каждый акушер прекрасно знает, что наступление беременности возможно только в середине менструального цикла (в период овуляции) – но так принято в акушерстве и лучше взят на вооружение именно этот подсчет срока беременности и предполагаемой даты родов.
Вы абсолютно правы – каждый акушер прекрасно знает, что наступление беременности возможно только в середине менструального цикла (в период овуляции) – но так принято в акушерстве и лучше взят на вооружение именно этот подсчет срока беременности и предполагаемой даты родов.
Определение срока беременности по дате овуляции или зачатия.
Этот метод наиболее информативен у женщин с нерегулярным менструальным циклом, в случае проведения ВРТ (вспомогательных репродуктивных технологий), когда пациентка отслеживала овуляцию используя различные методы. Это могло быть измерение базальной температуры, использование специальных тестов на овуляцию, фолликулометрия по данным УЗИ
Пытаться определить у себя овуляцию только для того, чтобы впоследствии можно было точно рассчитать срок беременности – нецелесообразно. Есть более простые способы вычисления срока беременности уже, собственно, после наступления интересного положения.
Для того, чтобы определить срок родов необходимо от первого дня последней менструации вычесть 3 месяца и прибавить семь дней. И в соответствии с полученной датой родов можно уже можно вычислить срок своей беременности.
И в соответствии с полученной датой родов можно уже можно вычислить срок своей беременности.
Определение срока беременности путем гинекологического осмотра.
Если вы пришли на осмотр к гинекологу на первых неделях беременности, то врачу не составит труда точно установить срок беременности. В данном случае определение срока беременности производится на основании размера матки. К примеру, в 6 недели беременности размер матки можно сравнить с куриным яйцом, в 10 недель – с гусиным яйцом. Опытный гинеколог способен установить срок беременности путем влагалищного обследования с точностью до одного дня. Срок беременности позднее 8-12 недель просто на основании размера матки точно установить будет сложно. Так как начиная со второго триместра беременности у женщин, находящихся на одинаковом сроке беременности размер матки может отличаться.
В более поздних сроках ориентировочно для определения срока беременности может служить определяемая при наружном акушерском исследование высота стояния дна матки. Длина матки измеряется при помощи сантиметровой ленты. Обычно длина матки равна количество недель. Например, длина матки равна 36 см, значит
Длина матки измеряется при помощи сантиметровой ленты. Обычно длина матки равна количество недель. Например, длина матки равна 36 см, значит
Постановка срока беременности на УЗИ.
Определение срока беременности при помощи результатов ультразвукового исследования возможно с большой точностью при условии, если обследование выполняется на ранних сроках беременности – до 8-12 недель. Срок беременности будет выставлять на каждом УЗИ, но вот только точность этого метода будет снижаться с каждой последующей неделей беременности, так как каждый ребенок, даже внутриутробно, развивается по-своему, у каждого свои конституционные особенности. К примеру, доношенный новорожденный может весить у кого-то 2.9, а у кого-то 4.5 гк. При этом оба малыша будут абсолютно здоровы – но на УЗИ во 2 и 3 триместре беременности смотрелись они ведь тоже по разному.
Поэтому срок беременности, установленный на УЗИ во втором и третьем триместре – уже может не быть достоверным.
Определение срока беременности по первому шевелению.
Первородящие женщины начинают ощущать первые шевеления малыша на сроке беременности 20 недель. Повторнородящие немного раньше – в 18 недель. Гинекологи рекомендуют запомнить женщине дату первого шевеления и обязательно заносят ее в диспансерную карту беременной женщины. При постановке срока беременности и родов это имеет огромное значение. Например, для того, чтобы определить дату родов необходимо к дате первого шевеления прибавить 20 недель ( или 4,5 месяца), для повторнородящих необходимо прибавить 18 недель или 5 месяцев.
Но и этот метод определения срока беременности не всегда бывает верен. Есть женщины, которые даже в свою первую беременность ощущают шевеления малыша значительно раньше положенного срока в 20 недель, в 17 недель, а то и раньше. Особенно часто такие ранние шевеления наблюдаются у худеньких женщин. Есть такие женщины, которые ощущают первые шевеления на 2 недели позже положенного срока.
Определение срока беременности при ультразвуковом генетическом скрининге в 11-14 недель
В предыдущей публикации мы рассказывали, как определяется срок беременности в самом начале её наступления. Следующий ключевой этап наблюдения будущей мамы – это ультразвуковой генетический скрининг в сроке 11-14 недель. Именно результаты этого исследования позволяют акушеру-гинекологу выявить грубые пороки развития плода и рассчитать прогноз дальнейшего развития беременности. Следует обратить ваше внимание на то, что один из важнейших параметров, который оценивается в этом сроке: толщина воротникового пространства – возможно наблюдать только в этом периоде развития плода, и в более позднем времени этот признак исчезает.
Первой и основной частью ультразвукового исследования в этом периоде является измерение копчико-теменного расстояния плода (КТР). В этом сроке оно составляет от 45 до 84 мм и служит наиболее точным указателем срока беременности в случае его несоответствия при расчёте по первому дню последней менструации.
В настоящий момент всё мировое врачебное сообщество использует рекомендации Американской коллегии врачей акушеров-гинекологов, согласно которым при УЗИ скрининге 11-14 недель и наличия несоответствии срока беременности, рассчитанном по копчико-теменному расстоянию со сроком по последним месячным более 5 дней – истинным и точным сроком беременности считается срок, определённый по КТР. Использование этого метода уточнения гестационного срока позволяет правильно оценивать темпы роста малыша в дальнейшем течении беременности и наиболее точно диагностировать рождение крупного плода или вовремя распознать задержку его роста, а также многие другие параметры течения беременности. Не пропускайте УЗИ исследование в 11-14 недель, это во многом поможет уберечь будущего малыша от возможных нарушений его развития и добиться рождения здорового ребенка.
Определение срока беременности
Несколько дней задержки менструации у женщин с регулярным менструальным циклом, ведущих половую жизнь даже при наличии контрацепции, может быть свидетельством беременности.
Тест-полоски
В настоящее время фактически любая женщина может самостоятельно определить наличие беременности при помощи тест-полоски.
Тесты с высокой чувствительностью уже через 10-11 дней позволяют получить достоверный результат. Важно отметить, что высокой достоверностью обладают лишь положительные результаты. Наличие отрицательного результата не всегда свидетельствует об отсутствии беременности. Дело в том, что зачатие может произойти не в день овуляции, а на 2 дня позже. А внедрение яйцеклетки в стенку матки (после чего начинается выработка ХГЧ) может произойти и на 5 день после зачатия и на 10-й. Если есть сомнения лучше повторить тест через несколько дней.
А как определить срок беременности, и нужно ли это?
Правильное ведение беременности предполагает определенные виды диагностических и профилактических процедур в конкретные сроки беременности.
В определенные сроки сдаются анализы, проводятся исследования, позволяющие выявить возможные нарушения развития плода. Знание точного срока родов имеет немаловажное значение при определении тактики родоразрешения (роды преждевременные, переношенная беременность).
Знание точного срока родов имеет немаловажное значение при определении тактики родоразрешения (роды преждевременные, переношенная беременность).
И наконец, зная срок беременности, будущая мама может определить и предполагаемую дату родов и подготовиться к этому событию соответствующим образом.
С максимальной точностью и достоверностью срок беременности может установить только врач акушер-гинеколог, при этом он руководствуется следующими данными:
- Дата последней менструации (ее начало). К дате первого дня последней менструации добавляются 2 недели (предполагаемая дата зачатия) и от полученной даты ведут отсчет. Однако этот метод приемлем только у женщин с регулярным менструальным циклом и его длительности 28 дней.
- Результатами акушерского осмотра, при котором вручную определяются размеры матки. Однако достоверно таким путем определить срок беременности возможно лишь с 5 недель беременности.
УЗИ на ранних сроках является наиболее достоверным способом определения срока беременности. При этом исследовании плодный мешок диаметром 2-3 мм можно увидеть в 4 недели и 3 дня (задержка менструации в 3 дня при цикле в 28 дней). Желточный мешок (это первая структурная часть плодного яйца, которая подтверждает наличие внутриматочной беременности) можно увидеть при размерах плодного мешка в 5-6 мм, то есть не раньше 5 недель. С 5 по 7 неделю плодный мешок должен расти на 1 мм в день. Эмбрион можно обнаружить влагалищным датчиком, когда размеры эмбриона составляют 1-2 мм, что соответствует 5 неделям беременности.
При этом исследовании плодный мешок диаметром 2-3 мм можно увидеть в 4 недели и 3 дня (задержка менструации в 3 дня при цикле в 28 дней). Желточный мешок (это первая структурная часть плодного яйца, которая подтверждает наличие внутриматочной беременности) можно увидеть при размерах плодного мешка в 5-6 мм, то есть не раньше 5 недель. С 5 по 7 неделю плодный мешок должен расти на 1 мм в день. Эмбрион можно обнаружить влагалищным датчиком, когда размеры эмбриона составляют 1-2 мм, что соответствует 5 неделям беременности.
УЗИ на ранних сроках беременности обычно не назначается. Однако возможны ситуации, когда УЗИ на ранних сроках необходимо. В частности такая необходимость возникает при подозрение на внематочную беременность или замершую беременность. Потребность в УЗИ на ранних сроках возникает в тех случаях, когда предполагается прерывание беременности.
Наличие специалистов высокой квалификации, современного медицинского оборудования в ГС-Клинике гарантирует Вам качественное обследование с определением точного срока беременности. Доступность этого обследования определяет низкая стоимость предоставляемых услуг.
Доступность этого обследования определяет низкая стоимость предоставляемых услуг.
Планирование беременности и ведение беременности в медицинском центре в Москве в Перово и Новогиреево.
Рекомендуем регулярно проходить осмотр у гинеколога.
Какой срок беременности | Центр Здоровья Женщины NK-клиника
Определение сроки беременности по дням — правда или вымысел?
Многие будущие мамы думают, что врачи способны определить точную дату рождения их ребенка, но это, к сожалению, не так. Дата, предполагаемая врачами, точна с «погрешностью», которая может достигать несколько недель.
Старые руководства пестрят различными «верными» расчетами времени предстоящих женщине родов, но на самом деле современная медицина говорит нам о том, что это невозможно. Это определяется многими причинами.
Определение срока беременности имеет «погрешности»
- Во-первых, сперматозоиды могут жить в организме женщины от нескольких минут до нескольких часов, и даже дней, не оплодотворяя яйцеклетку.
 Поэтому, даже если вы знаете точную дату полового акта, вы не сможете определить точную дату оплодотворения.
Поэтому, даже если вы знаете точную дату полового акта, вы не сможете определить точную дату оплодотворения. - Во-вторых, распространен метод подсчета даты зачатия по срокам овуляции. Но в таком случае не нужно забывать, что овуляция наступает между 8-м и 16-м днем менструального цикла, поэтому оплодотворение могло произойти в любой день, начиная с 8-го и заканчивая 18-м. А если учитывать еще и возможную задержку сперматозоидов в женском организме, то к этому сроку можно прибавить еще пару дней. В таком случае и возможно зачатие во время менструации: если цикл короткий, а менструация длительная, и сперматозоиды сохранили активность.
- И в-третьих, беременность отнюдь не длится ровно 40 недель (нормальная беременность длится 37-42 недели), наоборот, ребенок считается доношенным уже после 37-й недели. Поэтому именно после этого срока в любое время может произойти разрешение от плода. Если вы вынашиваете нескольких детей (многоплодная беременность), то, скорее всего, родите на 2-3 недели раньше, чем те женщины, которые носят одного ребенка (одноплодная беременность) — такое происходит практически всегда.

Ведение беременности
Индивидуальные особенности будущей мамы практически всегда влияют на длительность беременности. К примеру, женщины, болеющие гипертонией или сахарным диабетом, родят позже, чем те, кто не подвержен этим недугам. Но примерную дату родов определить можно. Эту дату вам и называют врачи. Но это только примерная дата, она не окончательна, поэтому медики часто говорят не о конкретной дате родов, а о неделе, на которой все и должно произойти.
Как правильно поставить срок беременности
Однажды для каждой будущей мамы наступает тот самый, особенный день. Она узнаёт о своём новом состоянии. И вскоре женщина часто будет слышать вопрос: «Какой у вас (у тебя) срок?» Как подсчитать срок беременности, чтобы правильно ответить?
Это довольно просто!
Почти всегда ответ на вопрос о сроке беременности будет основан на двух самых известных и популярных методиках подсчёта — акушерский и эмбриональный (от зачатия) сроки
Акушерский срок
Начало беременности – это первый день последней менструации. Такой метод называется акушерским. Он не учитывает индивидуальные особенности организма женщины, но является почти универсальным. Им будет пользоваться любой врач.
Такой метод называется акушерским. Он не учитывает индивидуальные особенности организма женщины, но является почти универсальным. Им будет пользоваться любой врач.
В акушерском методе есть своя логика. Подсчёт срока идёт с наиболее ранней стадии беременности – начала созревания яйцеклетки.
По акушерскому методу доктор определит предполагаемую дату родов (ПДР), а также период декретного отпуска. В медицине принято считать, что беременность длится 280 дней. Это всем известные 40 недель или 10 лунных месяцев.
Почему 10 месяцев, а не 9? И почему месяцы – лунные? «Виновата» в этом астрономия. Луна повторяет свои фазы с периодичностью 28 дней (4 недели). Это и есть лунный месяц. А если считать в календарных месяцах, то их в нормальную беременность действительно умещается только 9.
Эмбриональный (истинный) срок — от зачатия
Начало беременности – первый день последней менструации плюс 2 недели. Считается, что именно в середине цикла наступает овуляция. При этом срок от одних месячных до других берётся средний – 28 дней.
Такой метод подсчёта срока называет эмбриональным или истинным. Но стоит задуматься: а не прячется ли истина где-то ещё? С медицинской точки зрения овуляция может наступить в пределах 12-18 дней от начала цикла.
Пример. Муж Оксаны с начала весны до поздней осени постоянно ездил в командировки. Дома бывал порой лишь один или два дня за месяц. Вскоре после очередной побывки мужа Оксана поняла, что беременна. И с улыбкой думала, что знает точную дату зачатия – 2 июня. Ведь до и после этого дня они с мужем не виделись почти по две недели. Последние месячные у Оксаны были 18-21 мая. И если считать 22 мая началом цикла, то зачатие состоялось на двенадцатый день. И яйцеклетка уже была созревшей. Или нет?
Здесь важен и другой вопрос – сколько времени овуляция продолжается? Если строго по науке, то несколько секунд. Ведь овуляция – это только выход созревшей яйцеклетки из фолликула. Но большинство из нас считает овуляцией и последующие несколько (или даже много) часов, которые яйцеклетка проживёт в женском организме. Сколько? Иногда до двух суток. Кстати, примерно столько же проживут в женском организме и сперматозоиды после полового акта. А иногда и дольше – до недели.
Сколько? Иногда до двух суток. Кстати, примерно столько же проживут в женском организме и сперматозоиды после полового акта. А иногда и дольше – до недели.
Так что истинный день зачатия – это настоящая тайна! Ведь вполне могут быть две различные ситуации. Яйцеклетка движется к матке вторые сутки и буквально на исходе своей жизни оказывается оплодотворённой. Или наоборот. Сперматозоиды попали в организм женщины до овуляции и фактически «дождались» выхода яйцеклетки.
Максимально точно день зачатия знают пары, которые тщательно планировали беременность. В этом случае день овуляции определяется с помощью специального теста (продаются в аптеке) или по УЗИ.
Есть ещё один старый метод определения овуляции. Это измерение базальной температуры. Оно проводится по утрам, в одно и то же время, до подъёма с постели (даже глаза рекомендуют не открывать). Градусник помещают в ротовую полость, влагалище или прямую кишку. Перед овуляцией базальная температура слегка понижается, а затем возрастает. Это и означает выход созревшей яйцеклетки.
Это и означает выход созревшей яйцеклетки.
А иногда женщины и сами чувствуют, что овуляция наступила. Низ живота побаливает, выделения из влагалища становятся чуть более вязкими. И влечение к любимому мужчине становится сильнее.
Вот почему многие будущие мамы считают свой срок беременности именно эмбриональным методом: начало цикла плюс 2 недели или известный им день овуляции. В этом случае речь идёт о сроке от зачатия.
Могут ли быть трудности?
У Людмилы месячные часто приходили буквально «через раз». Вердикт врача – дисфункция яичников. Пока Люда не жила половой жизнью, не слишком и волновалась. Зато после замужества часто приходил один и тот же вопрос. Задержка – это проявление дисфункции? Или контрацепция не сработала? Однажды второй вариант оказался верным. Но подсчитать срок обычным методом врачи не могли – возникало явное несоответствие.
У бывшей спортсменки Валерии первые месячные пришли только в 16 лет. И цикл никак не устанавливался. Между критическими днями могло пройти до полугода. К врачу девушка не обращалась. Всё как-то времени не находила – то учёба, то личная жизнь. Однажды худышка Валерия заметила, что явно поправилась. Первая реакция – это желание сесть на строгую диету и вспомнить о прежних спортивных нагрузках. Хорошо, что сначала девушка посоветовалась со своей мамой. Точнее, с будущей бабушкой своего ребёнка.
И цикл никак не устанавливался. Между критическими днями могло пройти до полугода. К врачу девушка не обращалась. Всё как-то времени не находила – то учёба, то личная жизнь. Однажды худышка Валерия заметила, что явно поправилась. Первая реакция – это желание сесть на строгую диету и вспомнить о прежних спортивных нагрузках. Хорошо, что сначала девушка посоветовалась со своей мамой. Точнее, с будущей бабушкой своего ребёнка.
Первенцу Лены только что исполнилось десять месяцев. Малыш рос здоровым, и кормящая мама по случаю такой круглой даты решила полакомиться дыней. Через несколько часов после этого её затошнило. Лена подумала, что отравилась. Но вскоре врачи прояснили ситуацию: Лена снова была беременна. Первая после родов менструация просто не успела начаться.
Сколько ещё подобных случаев! Если у женщины месячные идут нерегулярно или вообще не успели прийти, как в ситуации с Леной, традиционные подсчёты не помогут. Хорошо, что есть альтернативные методики.
Как ещё определить срок?
Если акушерский срок никак не подсчитать, врачи будут использовать другие способы подсчёта. Их несколько:
Знать, как протекает беременность по неделям, не только интересно, но еще и очень полезно! В этом вам поможет календарь беременности. Он призван держать маму в курсе всех событий внутриутробного развития, помогать корректировать питание и образ жизни в разные периоды беременности. Кроме того, календарь беременности позволяет рассчитать предполагаемую дату родов.
Календарь беременности по неделям
Он облегчит врачебное наблюдение за будущей мамой и ее малышом, а также даст ответы на самые важные вопросы, которые непременно встанут перед вами: когда начинает расти живот, почему тошнит при беременности, как распознать первое шевеление плода.
Благодаря этому календарю вы не забудете, что подошло время проходить скрининг, сдавать анализы, отправиться на плановое УЗИ. А с приближением даты родов такой понедельный календарь поможет вам самым лучшим образом подготовиться к долгожданному событию.
Данный калькулятор беременности позволит вам вычислить, на каком сроке вы сейчас находитесь, дату будущих родов, дату зачатия, и даже знак зодиака будущего малыша и его зодиакальное животное по восточному календарю. Также вы сможете определить возраст плода, его вес и рост, и сколько осталось времени до родов. Для этого вам необходимо ввести дату первого дня последней менструации и продолжительность вашего менструального цикла. Кроме того, наш калькулятор генерирует очень удобную и практичную таблицу беременности по неделям. По ней вы сможете ориентироваться, на какой неделе беременности вы сейчас находитесь, а также отслеживать рост и вес вашего будущего ребенка.
Калькулятор срока беременности
На изображениях вы можете видеть приблизительную иллюстрацию развития малыша внутри утробы для каждой недели. Слевая от изображений находится краткое описание роста плода для данной недели. С более полной и подробной информацие вы можете ознакомиться пройдя по ссылке «Подробнее», которая расположена под каждым описанием.
По месяцам
Календарь беременности по месяцам станет вашим путеводителем на все 40 недель беременности. Каждая будущая мама сможет оставлять здесь свои отзывы, наблюдения, делиться опытом и полезной информацией. Мы вместе будем следить за тем, как быстро растут и развиваются наши малыши! И давать советы по правильному образу жизни, способу питания и безопасному лечению всяческих недугов.
Каждый месяц беременности отличается серьезными изменениями в развитии ребенка: он достигает все больших успехов в физическом и умственном развитии, усиленно растет мозг малыша, крепнет мышечная масса, формируются жизненно-важные органы и системы и даже первые естественные навыки! Календарь беременности по месяцам подробно ознакомит вас с этими событиями на каждом из этапов.
Личный календарь беременности
Вести личный календарь беременности может каждая женщина. Более того, это приветствуется и рекомендуется. Ведь сейчас вы пребываете в совершенно особенном состоянии. Многие ощущения для вас новы, и даже могут вызывать волнения и страхи — организм беременной женщины претерпевает колоссальные изменения, причем как в физиологическом смысле, так и в психологическом.
Многие ощущения для вас новы, и даже могут вызывать волнения и страхи — организм беременной женщины претерпевает колоссальные изменения, причем как в физиологическом смысле, так и в психологическом.
Календарь беременности по неделям и месяцам составлен с попыткой и целью объяснить каждое из них.
Вы можете завести личный календарь беременности в отдельной тетрадке, которую украсите в соответствии с вашим настроением, вкусами, переживаниями, а также с тем, кого вы ожидаете: мальчика или девочку. Такой альбом станет прекрасным началом семейной летописи или же хроники жизни вашего наследника.
Интерактивный календарь беременности
Но кроме того современные будущие мамы прибегают к услугам интернета и выбирают для наблюдений и интерактивный календарь беременности. Он удобен, прост в применении, точен, практичен, информативен и совершенно бесплатен!
Вы можете прибегнуть к его помощи тогда, когда необходимо быстро определить дату родов или в точности установить текущий срок беременности (использовав для этого специальный калькулятор), разделить свою беременность на триместры, месяцы или недели.
Онлайн календарь беременности становится все более популярным. Женщины хотят знать больше об этом особом периоде: какие первые признаки беременности, как избежать выкидыша, что делать при повышенном тонусе матки, как узнать первые предвестники родов, как определить пол ребенка. Календарь сдержит статьи, советы, разъяснения, а также калькулятор для определения срока беременности и предполагаемой даты родов.
Вы можете вести личное наблюдение за собственной беременностью, своим и ребенка состоянием и проводить интересующие вас расчеты.
Онлайн календарь беременности — к вашим услугам! Держите руку на пульсе самых важных в своей жизни событий!
У повторнородящих с исчислением срока беременности обычно не возникает никаких затруднений. Но женщины, которые забеременели впервые, в большинстве своем сталкиваются с ситуацией, когда их подсчеты не совпадают с врачебными, и это часто трактуется как ошибка акушеров. Давайте научимся правильно считать недели беременности.
Способы подсчета
Подсчет недель беременности очень важен и для будущей мамы, и для врачей в первую очередь потому, что он позволяет отслеживать развитие малыша и прогрессирование беременности, сопоставляя их с общими нормативами. Также определение точного срока поможет рассчитать день, в который предположительно произойдут роды. Все обследования, анализы, скрининги, все таблицы норм анализов и данных УЗИ в гинекологии и акушерстве составлены в акушерских неделях, которые обычно существенно отличаются от фактических.
Чтобы не было разночтений и путаницы, женщине рекомендуется с самого начала привыкать считать срок так, как это делают медики.
Будет ли срок точным, сказать сложно. Скорее всего, нет, ведь акушерский метод – усредненный, но именно он является самым оптимальным. Не существует точных методов потому, что выяснить время зачатия невозможно даже с точностью до дня. Женщина фертильна только 24-36 часов на протяжении всего цикла. Это период ее овуляции. Именно столько сохраняет жизнеспособность зрелая яйцеклетка. Сперматозоиды могут уже находиться в половых путях к моменту выхода ооцита из фолликула, а могут добраться до яйцеклетки позднее, но опять не позже, чем через сутки после ее выхода. Если условия соблюдены, зачатие наступает.
Это период ее овуляции. Именно столько сохраняет жизнеспособность зрелая яйцеклетка. Сперматозоиды могут уже находиться в половых путях к моменту выхода ооцита из фолликула, а могут добраться до яйцеклетки позднее, но опять не позже, чем через сутки после ее выхода. Если условия соблюдены, зачатие наступает.
Овуляция у подавляющего большинства женщин происходит в середине цикла, примерно на 14 сутки при 28-дневном цикле. Но она вполне может сместиться и произойти позднее, повлиять на это может стресс, прием лекарств, усталость, простуда и масса других факторов, учесть которые в полном объеме невозможно в принципе.
Таким образом, женщина, которая утверждает, что знает точно, когда был зачат малыш, может заблуждаться. Если же дама ведет нормальную насыщенную сексуальную жизнь, то она в принципе не может знать точного момента зачатия. Врачи-гинекологи, несмотря на все развитие современной медицины, тоже не могут установить день и час зачатия, а потому и пользуются более упрощенной единой для всех системой исчисления акушерских недель.
По умолчанию первым днем первой недели беременности считается первый день цикла, в котором состоялось знаменательное событие – зачатие малыша. То есть у дамы идут месячные, и уже идет первая неделя беременности. Именно поэтому любое посещение врача во время вынашивания малыша начинается с простого вопроса о дате последней менструации – так сверяют сроки.
Также можно посчитать беременность по данным УЗИ, но это менее точный способ, ведь размеры плода могут по разным причинам быть больше или меньше нормы на одном и том же сроке у разных женщин.
Давайте пошагово рассмотрим основные методы.
Акушерский календарь
Именно этот способ считается самым правильным, несмотря на то, что вызывает у неопытных беременных искреннее недоумение – разве можно быть беременной, когда и полового акта еще не было? Можно. Первые две недели акушерского срока – это первая часть менструального цикла, предшествующая овуляции, вторые две недели – беременность уже фактическая, но пока неочевидная. Только в конце 4 недели беременности наступает задержка, когда можно делать тесты, сдавать анализы крови на ХГЧ. Если они положительные, врач выносит соответствующее решение, основываясь на дате последней менструации – 4 недели беременности. Фактически с момента начала существования малыша проходит к этому моменту около 2 недель. Недели развития называются эмбриональными, и в них срок беременности считать не принято.
Только в конце 4 недели беременности наступает задержка, когда можно делать тесты, сдавать анализы крови на ХГЧ. Если они положительные, врач выносит соответствующее решение, основываясь на дате последней менструации – 4 недели беременности. Фактически с момента начала существования малыша проходит к этому моменту около 2 недель. Недели развития называются эмбриональными, и в них срок беременности считать не принято.
Акушерских недель в беременности 40 и более. Дата родов выпадает на конец 40 недели. Но роды могут произойти в любой момент с полной 37 по 42 неделю, и это будет считаться абсолютной нормой.
Акушерскими неделями беременность начали считать задолго до того, как было придумано человечеством УЗИ, и уж точно не существовало никаких онлайн-счетчиков и калькуляторов.
Есть несколько способов высчитать дату родов (исключительно предполагаемую, приблизительную) по акушерским методикам:
- (первый день менструации минус три месяца) + 7 суток;
- (первый день менструации + 9 месяцев) + 7 дней;
- первый день менструации плюс 280 дней.

Каким из них воспользоваться, врач решит самостоятельно. И сделает он это при постановке на учет в женской консультации, когда будущая мама обратится туда.
Один акушерский месяц равен четырем акушерским неделям, в беременности ровно 10 акушерских месяцев, разделенных на три триместра. Срок с момента зачатия примерно на две недели меньше акушерского и теперь мы знаем, почему это именно так.
Если доктор, осмотрев женщину, покрутив в руках календарик и подумав, говорит, что у нее уже 8 недель беременности – это не ошибка, а буквально следующее: 8 акушерских недель = 6 недель с момента зачатия = ровно 4 недели с момента начала задержки.
Ультразвуковой метод
Аппараты УЗИ запрограммированы на акушерские недели, а потому если УЗИ показывает, что срок беременности 7 недель, это означает, что беременность именно 7 недель, а не 9, как думают некоторые, учитывая, что к фактическому сроку нужно прибавлять две акушерские недели. 7 недель по УЗИ = 5 недель срока эмбрионального развития и никак по-другому.
7 недель по УЗИ = 5 недель срока эмбрионального развития и никак по-другому.
Современные сканеры УЗИ выдают результаты в неделях и днях, то есть 7 недель и 5 дней или 7 недель и 3 дня, что позволяет уточнить уже рассчитанный акушерами срок беременности.
Метод УЗИ для определения точного срока актуален для женщин, которые не помнят даты начала последней менструации, которые не знают его в силу нерегулярности цикла, сбитого цикла, а также после успешного протокола ЭКО.
Важно лишь знать, что наиболее точно установить срок при ультразвуковом обследовании можно лишь на ранних сроках. Это связано с тем, что все эмбрионы в период эмбриогенеза (до 9-10 недели по акушерскому сроку) растут примерно с одинаковой скоростью.
Потом в силу вступают генетические факторы, индивидуальная программа развития: одному малышу, родители которого не отличаются высоким ростом, суждено быть некрупным и небольшим в росте, а другой уже с середины беременности будет иметь внушительные ростовые и весовые показатели.
Крайний срок, на котором можно ориентироваться на данные УЗИ в вопросах определения сроков, – 11-13 недели, именно в это время проводится первый пренатальный скрининг, цель которого не только обнаружить вероятность хромосомных аномалий плода, но и скорректировать сроки в том числе.
Срок гестации
Вот еще один акушерский термин, который вызывает немало вопросов не только у неопытных будущих мамочек, ожидающих рождения первенцев, но и у рожавших ранее дам – со скольки начинается гестация, что это такое, зачем ее считают вообще?
Под этим термином скрывается уже знакомый нам эмбриональный срок, то есть срок с момента слияния половых клеток матери и отца и начала новой самостоятельной детской жизни. Точный срок гестации известен лишь тем, кто зачал под присмотром врачей – кому провели инсеминацию в день овуляции, подтвержденной ультразвуковым протоколом, кому сделали ЭКО (в этом случае врачи не только с точностью до дня, но и с точностью до часа знают, когда и как произошло слияние яйцеклетки и сперматозоида, ведь случилось это в пробирке).
Это вовсе не значит, что беременные после ЭКО должны считать срок в гестационном его эквиваленте. Срок беременности, как и у других, будет отсчитываться в акушерских неделях от первого дня последней менструации, если женщина ее знает, либо по данным УЗИ, но опять же строго в акушерских неделях.
Календари и счетчики онлайн
Современной женщине нет необходимости долго и мучительно с карандашом и календариком вести подсчеты, прибавляя или отнимая месяцы, чтобы подсчитать ПДР – предполагаемую дату родов. Сегодня существует масса всевозможных календарей и счетчиков. В них достаточно ввести дату последней менструации и длительность своего менструального цикла, и вот уже результат – и текущий срок, и предполагаемый день родов, и порядковый номер месяца, триместра, и даже вероятность рождения мальчугана или девочки (все, кроме этого пункта, соответствует действительности, последний пункт – для развлечения, сбывается с вероятностью 50/50).
Некоторые счетчики снабжены развернутыми функциями: они не только все считают, но и приводят подробную информацию о том, как развивается малыш по неделям, каковы его рост и вес, нормы развития. Счетчики бесплатны.
Счетчики бесплатны.
ПДР – точно или нет?
И напоследок следует разъяснить о точности ПДР. Указывается конкретный день, например, 15 марта. Это не значит, что рожать женщина пойдет именно в этот день. Мало того, строго в ПДР рожают не более 5% беременных – такова медицинская статистика. Сам ПДР существует не для того, чтобы будущий папа отложил в этот день все дела заранее, и не для того, чтобы будущая мама сверилась с прогнозами нумерологов и святцами для выбора имени рожденному именно в этот день. ПДР – ориентир приблизительный. Сами роды произойдут тогда, когда и материнский, и детский организмы будут полностью готовы к этому ответственному процессу.
В 37-38 недель рождаются до 20% детей, в 38-39 недель – около 30%, после 39 недели – 40%, остальные 10% малышей появляются либо до 37 недели, либо после 40 недель. До 42 недели включительно роды считают срочными, беременность имеет статус пролонгированной, но никак не переношенной, как думают многие. А потому смело прибавляйте к ПДР 2 недели или вычитайте из него 2 недели. В течение получившегося месяца ребенок может родиться в любой момент.
А потому смело прибавляйте к ПДР 2 недели или вычитайте из него 2 недели. В течение получившегося месяца ребенок может родиться в любой момент.
Если у вас будет крупный плод или обычно менструальный цикл у вас длится более 32 дней, то есть все шансы, что 40 неделями ваша беременность не ограничится. Если беременность многоплодная или у вас обычный менструальный цикл менее 28 дней, велика вероятность, что роды состоятся до 40 недели.
Из следующего видео узнаете, как расчитать предполагаемую дату родов.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Скорректированный возраст недоношенных детей — HealthyChildren.org
Если ваш ребенок родился рано, у вас есть 2 важных дня, которые нужно отметить в календаре: день рождения вашего ребенка и предполагаемая дата родов.
Когда вы измеряете развитие вашего ребенка, то есть когда вы смотрите на то, что является «нормальным» для возраста вашего ребенка, учитывайте обе эти даты. Глядя на разницу между ними, вы можете скорректировать календарный возраст вашего ребенка с учетом недоношенности и рассчитать его или ее скорректированный возраст.
В течение первых 2 лет использование скорректированного возраста вашего ребенка даст вам лучшее представление о том, когда он или она должны достичь общих целей развития.
Подсчитать скорректированный возраст не сложно.
Вот как это сделать:
Начните с фактического возраста вашего ребенка в неделях (количество недель с даты рождения), а затем вычтите количество недель, в течение которых ваш ребенок был недоношенным. Это скорректированный возраст вашего ребенка. (Беременность в настоящее время считается доношенной на сроке 39 недель.)
Чтобы определить количество недель преждевременных родов вашего ребенка, вычтите гестационный возраст при рождении из 40.
Вот пример…
Если ваш ребенок родился на 32 неделе беременности, она была недоношенной на 8 недель (2 месяца). Если сейчас ей 4 месяца (16 недель с момента рождения), ее исправленный возраст составляет 2 месяца. В этом случае, даже если вашему ребенку 4 месяца, вы должны ожидать, что он будет иметь навыки развития 2-месячного доношенного ребенка. Было бы нереально ожидать, что ваш ребенок будет готов перевернуться с живота на спину — навык, который часто развивается у доношенных детей в возрасте около 4 месяцев.
Ваш ребенок, возможно, только начинает держать голову вверх и улыбаться, что является нормальным с точки зрения развития для доношенного ребенка в 2 месяца и, следовательно, для недоношенного ребенка, скорректированный возраст которого составляет 2 месяца.
Родители часто разочаровываются из-за благих намерений семьи и друзей, которые выражают беспокойство по поводу развития своего ребенка. Люди могут думать, что ваш ребенок откладывается до 4-месячного возраста, например, когда, на самом деле, он находится на отметке для ребенка с исправленным возрастом 2 месяца.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Методы оценки срока платежа
Номер 700 (заменяет заключение Комитета номер 611, октябрь 2014 г.)
Комитет по акушерской практике
Американский институт ультразвука в медицине
Общество медицины плода и матери
Это заключение комитета было разработано Комитетом акушерской практики Американской коллегии акушеров и гинекологов в сотрудничестве с членами Кристианом М.Петкер, доктор медицины; Джеймс Д. Голдберг, доктор медицины; и Ясер Й. Эль-Сайед, доктор медицины; представитель Американского института ультразвука в медицине Джошуа А. Копел, доктор медицины; и Общество медицины матери и плода.
Этот документ отражает новейшие клинические и научные достижения на дату выпуска и может быть изменен. Информация не должна толковаться как предписывающая исключительный курс лечения или процедуры, которым необходимо следовать.
РЕЗЮМЕ: Точное датирование беременности важно для улучшения результатов и является императивом исследований и общественного здравоохранения.Как только будут получены данные последнего менструального цикла, первого точного ультразвукового исследования или того и другого, следует определить гестационный возраст и предполагаемую дату родов (EDD), обсудить с пациенткой и четко зафиксировать в медицинской карте. Последующие изменения EDD следует отложить на случай редких обстоятельств, обсудить с пациентом и четко зафиксировать в медицинской карте. Беременность без ультразвукового исследования, которое подтверждает или изменяет EDD до 22 0/7 недель гестационного возраста, следует считать неоптимально датированной. При определении с помощью методов, описанных в этом документе для определения срока родов, гестационный возраст на момент родов представляет собой наилучшую акушерскую оценку для целей клинической помощи и должен быть записан в свидетельстве о рождении. В целях исследования и наблюдения в качестве меры гестационного возраста следует использовать наилучшую акушерскую оценку, а не оценки, основанные только на последней менструации.
При определении с помощью методов, описанных в этом документе для определения срока родов, гестационный возраст на момент родов представляет собой наилучшую акушерскую оценку для целей клинической помощи и должен быть записан в свидетельстве о рождении. В целях исследования и наблюдения в качестве меры гестационного возраста следует использовать наилучшую акушерскую оценку, а не оценки, основанные только на последней менструации.
Рекомендации
Американский колледж акушеров и гинекологов, Американский институт ультразвука в медицине и Общество медицины матери и плода дают следующие рекомендации относительно метода оценки гестационного возраста и срока родов:
Ультразвуковое измерение эмбриона или плода в первом триместре (до 13 6/7 недель беременности включительно) является наиболее точным методом установления или подтверждения гестационного возраста.
Если беременность наступила в результате применения вспомогательных репродуктивных технологий (ВРТ), для определения предполагаемой даты родов (EDD) следует использовать гестационный возраст, полученный в результате АРТ.
 Например, EDD для беременности, возникшей в результате экстракорпорального оплодотворения, следует назначать с учетом возраста эмбриона и даты переноса.
Например, EDD для беременности, возникшей в результате экстракорпорального оплодотворения, следует назначать с учетом возраста эмбриона и даты переноса.Как только будут получены данные последнего менструального цикла (LMP), первого точного ультразвукового исследования или того и другого, следует определить гестационный возраст и EDD, обсудить с пациентом и четко зафиксировать в медицинской карте. .Последующие изменения EDD следует отложить на случай редких обстоятельств, обсудить с пациентом и четко зафиксировать в медицинской карте.
При определении с помощью методов, описанных в этом документе для определения срока родов, гестационный возраст на момент родов представляет собой наилучшую акушерскую оценку для целей клинической помощи и должен быть записан в свидетельстве о рождении. Для целей исследований и эпиднадзора в качестве меры гестационного возраста следует использовать лучшую акушерскую оценку, а не оценки, основанные только на LMP.
Беременность без ультразвукового исследования, которое подтверждает или изменяет EDD до 22 0/7 недель гестационного возраста, следует считать неоптимально датированной.
Введение
Точно назначенный EDD на ранних этапах дородовой помощи является одним из наиболее важных результатов обследования и сбора анамнеза. Эта информация жизненно важна для определения времени оказания соответствующей акушерской помощи; расписание и интерпретация определенных дородовых анализов; определение целесообразности роста плода; и разработка вмешательств для предотвращения преждевременных родов, послеродовых родов и связанных с ними заболеваний.Было показано, что надлежащим образом проведенное акушерское ультразвуковое исследование точно определяет гестационный возраст плода 1. Последовательный и требовательный подход к точному датированию также является императивом исследований и общественного здравоохранения из-за влияния датирования на протоколы исследований и статистику естественного движения населения. В этом заключении комитета излагается стандартизированный подход к оценке гестационного возраста и предполагаемой даты родов. Понятно, что в пределах диапазонов, предложенных различными исследованиями, не существует точных доказательств, позволяющих установить единую точку отсечки разницы между клинической и ультразвуковой EDD, чтобы побудить к изменению срока беременности.Тем не менее, очень полезно иметь единый единый стандарт внутри и между учреждениями, которые имеют доступ к высококачественному ультразвуковому исследованию (как и большинство, если не все, акушерские учреждения США). Соответственно, при создании рекомендаций и связанной с ними сводной таблицы одноточечные пороговые значения были выбраны на основе экспертной оценки.
Предпосылки
Традиционно определение первого дня LMP является первым шагом в установлении EDD. По соглашению EDD составляет 280 дней после первого дня LMP.Поскольку эта практика предполагает регулярный менструальный цикл продолжительностью 28 дней, с овуляцией, происходящей на 14-й день после начала менструального цикла, эта практика не учитывает неточное вспоминание LMP, нарушения продолжительности цикла или вариабельность времени овуляция. Сообщалось, что примерно половина женщин точно помнит свою LMP 2 3 4. В одном исследовании 40% женщин, рандомизированных для прохождения УЗИ в первом триместре, скорректировали их EDD из-за расхождения более 5 дней между датировками УЗИ. и датирование LMP 5.Предполагаемые сроки родов были скорректированы только у 10% женщин в контрольной группе, которым было проведено УЗИ во втором триместре, что позволяет предположить, что ультразвуковое исследование в первом триместре может повысить точность EDD, даже если известен первый день LMP. .
Точное определение срока беременности может положительно повлиять на исход беременности. Например, одно исследование показало снижение потребности в послеродовых индукциях в группе женщин, рандомизированных для прохождения рутинного ультразвукового исследования в первом триместре, по сравнению с женщинами, которым проводилось только ультразвуковое исследование во втором триместре 5.В Кокрановском обзоре сделан вывод, что ультразвуковое исследование может снизить потребность в послеродовой индукции и привести к более раннему выявлению многоплодных беременностей 6. Поскольку решения об изменении EDD существенно влияют на ведение беременности, их последствия должны обсуждаться с пациентами и регистрироваться в медицинской карте.
Клинические аспекты в первом триместре
Ультразвуковое измерение эмбриона или плода в первом триместре (до 13 6/7 недель беременности включительно) является наиболее точным методом установления или подтверждения гестационного возраста 3 4 7 8 9 10.При сроке беременности до 6/7 недель включительно оценка гестационного возраста на основе измерения длины темени и крестца (CRL) имеет точность ± 5–7 дней 11 12 13 14. Измерения CRL тем точнее, чем раньше в первом триместре, когда выполняется УЗИ 11 15 16 17 18. Измерение, используемое для датировки, должно быть средним из трех дискретных измерений CRL, когда это возможно, и должно быть получено в истинной срединно-сагиттальной плоскости, с продольным обзором генитального бугорка и позвоночника плода. и максимальная длина от черепа до задней части крупа, измеренная по прямой 8 11.Измерение среднего диаметра мешочка не рекомендуется для определения срока родов. Помимо размеров 84 мм (что соответствует примерно 14 0/7 неделям беременности), точность CRL для оценки гестационного возраста снижается, и в этих случаях следует использовать другие биометрические параметры второго триместра (обсуждаемые в следующем разделе). для свиданий. Если датирование ультразвуком до 14 0/7 недель беременности отличается более чем на 7 дней от датировки LMP, EDD следует изменить, чтобы он соответствовал датировке ультразвуком.Изменения дат для меньших расхождений целесообразны в зависимости от того, как рано в первом триместре было проведено ультразвуковое исследование, и клинической оценки надежности даты LMP Таблица 1. Например, до 9 0/7 недель беременности расхождение более чем 5 дней — уместная причина для изменения EDD. Если пациентка не уверена в своем LMP, датирование должно основываться на оценках ультразвукового исследования (в идеале, полученных до или на 13 6/7 неделе беременности), причем самое раннее ультразвуковое исследование измерения CRL должно быть приоритетным как наиболее надежное.
Если беременность наступила в результате АРТ, для определения EDD следует использовать гестационный возраст, полученный при АРТ. Например, EDD для беременности, возникшей в результате экстракорпорального оплодотворения, следует назначать с учетом возраста эмбриона и даты переноса. Например, для эмбриона 5-го дня EDD будет 261 день с даты замены эмбриона. Точно так же EDD для эмбриона на третий день будет 263 дня с даты замены эмбриона.
Клинические аспекты во втором триместре
Использование однократного ультразвукового исследования во втором триместре для определения гестационного возраста позволяет проводить одновременную анатомическую оценку плода.Однако диапазон гестационного возраста во втором триместре (от 14 0/7 недель до 27 6/7 недель беременности) вносит большую вариативность и сложность, что может повлиять на пересмотр датировки LMP и назначение окончательного EDD. За редким исключением, если было проведено ультразвуковое исследование в первом триместре, особенно такое, которое соответствует датировке LMP, гестационный возраст не следует корректировать на основании ультразвукового исследования во втором триместре. Датирование ультразвукового исследования во втором триместре обычно основывается на формулах регрессии, которые включают такие переменные, как
бипариетальный диаметр и окружность головы (измеренные в поперечном сечении головы на уровне таламуса и полой перегородки; полушария мозжечка должны не видны в этой плоскости сканирования)
длина бедра (измеренная по всей длине кости, перпендикулярной ультразвуковому лучу, исключая дистальный эпифиз бедренной кости)
окружность живота (измеренная в симметричном поперечном круглом сечении) по линии кожи, с визуализацией позвонков и в плоскости с визуализацией желудка, пупочной вены и воротной пазухи) 8
Другие биометрические переменные, такие как дополнительные длинные кости и поперечный диаметр мозжечка, также могут играть роль.
Оценка гестационного возраста с помощью УЗИ в первой части второго триместра (между 14 0/7 неделями и 21 6/7 неделями гестации включительно) основана на совокупности биометрических измерений плода и имеет точность – 7– 10 дней 19 20 21 22. Если датирование с помощью ультразвукового исследования, проведенного между 14 0/7 неделями и 15 6/7 неделями беременности (включительно), отличается от датирования LMP более чем на 7 дней, или если датирование ультразвукового исследования между 16 0/7 неделями и 21 6/7 недель беременности варьируется более чем на 10 дней, EDD следует изменить в соответствии с датировкой таблицы 1 при УЗИ.Между 22 0/7 неделями и 27 6/7 неделями беременности, датировка ультразвукового исследования имеет точность ± 10–14 дней 19. Если датировка ультразвукового исследования между 22 0/7 неделями и 27 6/7 неделями гестации (включительно) варьируется в зависимости от более чем через 14 дней после датирования LMP, EDD следует изменить, чтобы соответствовать датировке при УЗИ. Таблица 1. Изменения дат для меньших расхождений (10–14 дней) целесообразны в зависимости от того, как рано в этом диапазоне второго триместра было выполнено ультразвуковое исследование и о клинической оценке надежности LMP.Следует отметить, что беременность без ультразвукового исследования, которое подтверждает или изменяет EDD до 22 0/7 недель гестационного возраста, следует считать неоптимально датированными (см. Также Заключение Комитета 688, Ведение беременностей с неоптимальным сроком беременности 23).
Клинические аспекты в третьем триместре
Оценка гестационного возраста с помощью УЗИ в третьем триместре (28 0/7 недель беременности и позже) является наименее надежным методом с точностью ± 21–30 дней 19 20 24.Из-за риска покраснения маленького плода, который может быть ограничен в росте, управленческие решения, основанные только на ультразвуковом исследовании в третьем триместре, особенно проблематичны; Следовательно, при принятии решений необходимо руководствоваться тщательным рассмотрением всей клинической картины и может потребоваться тщательное наблюдение, включая повторное ультразвуковое исследование, чтобы гарантировать соответствующий интервал роста. Наилучшие доступные данные поддерживают корректировку EDD беременности, если первое УЗИ при беременности проводится в третьем триместре и предполагает расхождение в сроках беременности более 21 дня.
Заключение
Точное датирование беременности важно для улучшения результатов и является императивом исследований и общественного здравоохранения. Как только будут получены данные от LMP, первого точного ультразвукового исследования или того и другого, следует определить гестационный возраст и EDD, обсудить с пациентом и четко зафиксировать в медицинской карте. Последующие изменения EDD следует отложить на случай редких обстоятельств, обсудить с пациентом и четко зафиксировать в медицинской карте.При определении с помощью методов, описанных в этом документе для определения срока родов, гестационный возраст на момент родов представляет собой наилучшую акушерскую оценку для целей клинической помощи и должен быть записан в свидетельстве о рождении. Для целей исследований и эпиднадзора в качестве меры гестационного возраста следует использовать лучшую акушерскую оценку, а не оценки, основанные только на LMP. Беременность без ультразвукового исследования, которое подтверждает или изменяет EDD до 22 0/7 недель гестационного возраста, следует считать неоптимально датированной.
Американский колледж акушеров и гинекологов, Американский институт ультразвука в медицине и Общество медицины матери и плода признают преимущества единой парадигмы свиданий, используемой внутри и между учреждениями, оказывающими акушерскую помощь. В таблице 1 представлены рекомендации по оценке срока родов на основе ультразвукового исследования и LMP во время беременности, а также приведены пороговые значения и диапазоны по единичным точкам, основанные на имеющихся доказательствах и мнении экспертов.
Авторские права принадлежат Американскому колледжу акушеров и гинекологов, май 2017 г.Все права защищены. Никакая часть этой публикации не может быть воспроизведена, сохранена в поисковой системе, размещена в Интернете или передана в любой форме и любыми средствами, электронными, механическими, путем фотокопирования, записи или иными способами, без предварительного письменного разрешения издателя.
Запросы на разрешение на изготовление фотокопий следует направлять в Центр защиты авторских прав, 222 Rosewood Drive, Danvers, MA 01923, (978) 750-8400.
ISSN 1074-861X
Американский колледж акушеров и гинекологов 409 12th Street, SW, PO Box 96920, Вашингтон, округ Колумбия 20090-6920
Методы определения срока родов.Заключение Комитета № 700. Американский колледж акушеров и гинекологов. Obstet Gynecol 2017; 129: e150–4.
2. Оценка гестационного возраста и размера при рождении
Пройдите тест по главе до и после прочтения этой главы.
Викторина по открытию главы
Закрыть викторинуЗакрыть викторинуПервый раз? Бесплатная регистрация. Просто введите свой адрес электронной почты или номер мобильного и придумайте пароль.
Содержание
Цели
Когда вы завершите это задание, вы сможете:
- Определите нормальный срок гестации.
- Перечислите осложнения у недоношенных и доношенных детей.
- Определите нормальный диапазон веса при рождении.
- Разделите младенцев на группы по гестационному возрасту и массе тела при рождении.
- Перечислите причины и осложнения недостаточной и избыточной массы тела у младенцев гестационного возраста.
- Распознайте признаки истощения.
- Перечислите осложнения у истощенных младенцев.
Оценка гестационного возраста ребенка при рождении
2-1 Какой срок беременности?
Гестационный возраст (или продолжительность беременности) измеряется в неделях с первого дня последней нормальной менструации матери до дня родов.
- Примечание
- «Гестационный возраст» или менструальный возраст отличается от постконцептуального возраста, который представляет собой продолжительность от зачатия до рождения. Постконцептуальный возраст на 2 недели меньше срока беременности. Это важно помнить при оценке гестационного возраста младенцев, зачатых в результате экстракорпорального оплодотворения.
2-2 Каков средний срок беременности?
Средний срок беременности 40 недель (280 дней). Однако не все женщины с нормальной беременностью рожают ровно через 40 недель.Диапазон от 37 недель (259 дней) до 42 недель (294 дня) считается нормальным. Младенцы с нормальным гестационным возрастом называются доношенными. Большинство младенцев рождаются доношенными, и у этих младенцев самый низкий риск возникновения проблем в период новорожденности.
Большинство младенцев рождаются в срок от 37 до 42 недель беременности.
2-3 Когда срок беременности слишком короткий или слишком длинный?
Младенцы, родившиеся до 37 недель, называются недоношенными. Около 5% всех младенцев рождаются недоношенными в зажиточной общине и часто более 20% — в бедной общине.Недоношенные дети имеют высокий риск неонатальных проблем. Поэтому любая беременность, завершившаяся до 37 недель, считается слишком короткой.
Младенцы со сроком гестации 42 недели и более называются недоношенными. Около 5% младенцев рождаются позже родов. Поскольку у этих младенцев также повышен риск неонатальных проблем, беременность в 42 недели и более считается слишком продолжительной.
Младенцы, родившиеся до 37 недель беременности, называются недоношенными.
- Примечание
- Слова «преждевременный» и «несвоевременный» больше не используются, поскольку они сбивают с толку и их трудно определить.
2-4 Как вы оцениваете гестационный возраст младенца?
Если возможно, гестационный возраст следует определить до родов на основании истории менструального цикла матери и клинического обследования на ранних сроках беременности. Ультразвуковое исследование до 20 недель также является точным методом определения срока беременности. С 20 недель это менее точно.
Если срок беременности неизвестен или неизвестен, срок беременности можно приблизительно оценить, просто наблюдая за внешним видом и поведением младенца.Однако это неточный метод, если экзаменатор не очень опытен.
Клинический оценочный тест можно использовать для более точной оценки гестационного возраста младенца. Метод Балларда для оценки гестационного возраста младенца основан как на его внешнем виде, так и на поведении.
- Примечание
- В настоящее время используется модификация оригинального метода Балларда для более точной оценки гестационного возраста у детей младше 32 недель. Истощенные и ограниченные в росте младенцы, как правило, подчеркивают.
2-5 Каковы общие осложнения у недоношенных детей?
У этих младенцев незрелые органы, потому что они рождаются слишком рано. Они также маленькие и хрупкие, поэтому их можно легко повредить при доставке.
Распространенные неонатальные осложнения у недоношенных младенцев:
- Неспособность дышать при рождении
- Гипотермия
- Гипогликемия
- Болезнь гиалиновой мембраны
- Рецидивирующее апноэ
- Плохое питание
- Желтуха
- Инфекция
- Анемия
- Внутрижелудочковое кровотечение
- Открытый артериальный проток
- Разлучение с родителями
Таким образом, недоношенные дети подвергаются высокому риску многих осложнений после рождения и нуждаются в особом уходе.Многие недоношенные дети умирают в результате этих осложнений.
Недоношенные дети имеют повышенный риск проблем из-за незрелости органов.
2-6 Каковы общие осложнения у доношенного ребенка?
Эти младенцы обычно крупные из-за длительного периода внутриутробного роста и, следовательно, могут иметь родовые травмы из-за цефалопазовой диспропорции, например перелом ключицы или паралич Эрба.
Обычно плацента не может обеспечить крупный плод достаточным количеством энергии и кислорода в течение последних дополнительных недель беременности.Следовательно, существует повышенный риск дистресса плода во время родов, а также истощение мягких тканей с гипогликемией вскоре после рождения.
Доношенные дети часто страдают травмами, гипоксией и гипогликемией.
Оценка размеров ребенка при рождении
2-7 Как определить размер ребенка после родов?
Размер новорожденного обычно определяется путем взвешивания обнаженного младенца после рождения. Хотя вес часто является единственным измерением размера, определяемым после рождения, полезно также измерить окружность головы ребенка.Иногда при рождении также измеряется длина макушки до пятки. Однако длину трудно измерить точно, и поэтому ее обычно не регистрируют.
2-8 Зачем нужно определять массу тела ребенка при рождении?
После родов необходимо взвесить всех младенцев, потому что:
- Вес обычно используется для определения размера ребенка при рождении, поскольку его легко и точно измерить.
- Младенцы с аномально низкой или аномально высокой массой тела при рождении имеют повышенный риск неонатальных проблем.Измерение массы тела при рождении — простой метод выявления этих младенцев из группы высокого риска.
- Вес при рождении важен для оценки последующего набора или потери веса в течение первой недели жизни.
Все младенцы должны быть взвешены при рождении, потому что вес при рождении можно использовать для разделения младенцев на категории высокого и низкого риска.
2-9 Как вы группируете младенцев по их массе при рождении?
Младенцев можно разделить на группы по весу при рождении.Это особенно полезно, если срок беременности неизвестен. Большинство младенцев при рождении весят от 2500 до 4000 г. Эти младенцы обычно здоровы и требуют только обычного ухода. Младенцы с массой тела менее 2500 г и младенцы с массой тела 4000 г и более имеют аномальный вес при рождении и подвергаются повышенному риску неонатальных проблем. Поэтому они могут потребовать особого ухода.
Младенцы с массой тела менее 2500 г называются младенцами с низкой массой тела при рождении (НМТ).
Младенцы с низкой массой тела при рождении весят менее 2500 г, часто имеют клинические проблемы в период новорожденности и могут нуждаться в дополнительном уходе.
Группировка младенцев по весу по гестационному возрасту
2-10 Как можно сгруппировать младенцев по их весу по гестационному возрасту?
Вес для гестационного возраста также можно использовать для группировки новорожденных в категории низкого и высокого риска.
Таким образом, можно сгруппировать младенцев в категории низкого и высокого риска по их:
- Только гестационный возраст.
- Только вес.
- Вес для гестационного возраста (вес и гестационный срок вместе).
Каждый метод полезен, поскольку он говорит вам что-то свое о младенце.
2-11 Как определить вес для гестационного возраста?
После того, как вы взвесили младенца и оценили гестационный возраст, эту информацию можно отобразить на диаграмме веса для гестационного возраста. Гестационный возраст указан в неделях в нижней части диаграммы и разделен на категории недоношенных, доношенных и послеродовых. Вес при рождении в граммах указан на левом поле диаграммы.Обратите внимание, что масса тела при рождении неуклонно увеличивается с возрастом беременности:
- На диаграмме 2 линии, называемые 10-м и 90-м центилями (процентилями). Младенцы с нормальной массой тела при рождении для их гестационного возраста находятся между 10-м и 90-м центилями. Поскольку их вес соответствует их гестационному возрасту, они считаются подходящими для младенцев гестационного возраста (младенцы AGA). Эти младенцы нормально росли во время беременности.
- Младенцы с массой тела при рождении для их гестационного возраста, превышающей 90-й центиль, называются детьми с избыточной массой тела для гестационного возраста.Эти младенцы во время беременности росли быстрее, чем обычно, и весят больше, чем ожидалось.
- Младенцы с массой тела при рождении для их гестационного возраста ниже 10-го центиля называются младенцами с недостаточным весом для гестационного возраста. Эти младенцы во время беременности росли медленнее, чем обычно, и весят меньше ожидаемого.
Недостаточный вес для гестационного возраста Младенцы весят меньше ожидаемого и имеют массу тела при рождении ниже 10-го центиля.
В хорошо питающемся обществе 80% младенцев соответствуют гестационному возрасту, 10% имеют избыточный вес и 10% недостаточный вес — гестационному возрасту.Однако в бедном сообществе у младенцев гестационного возраста может быть гораздо больше недостаточного веса и гораздо меньше избыточного веса.
- Примечание
- Также используются описания «малый для гестационного возраста» (SGA) и «большой для гестационного возраста» (LGA). Однако предпочтительны избыточный вес (OGA) и недостаточный вес для гестационного возраста (UGA), поскольку они указывают на то, что вес оценивается. Многие младенцы с UGA имеют нормальную длину и окружность головы. Поэтому они не совсем маленькие, а скорее тонкие или потраченные впустую.
Было использовано множество стандартов (таблиц) гестационного возраста по весу. Они различаются в зависимости от статуса питания исследуемой популяции. Международный стандарт веса для гестационного возраста, используемый в этой главе, прост и полезен для скрининга младенцев. Стандарты окружности головы и длины также могут использоваться для дальнейшей классификации младенцев. 10-й и 90-й центили используются для выявления младенцев с повышенным риском, а не для определения оптимального роста.
2-12 Почему некоторые младенцы весят больше, чем другие?
Теперь вы понимаете, что тяжелый младенец при родах может весить больше, чем обычно, потому что младенец:
- Postterm.
- Избыточный вес для гестационного возраста, или
- И доношенные, и избыточная масса тела для гестационного возраста.
Точно так же младенец с низкой массой тела при рождении может весить меньше, чем обычно, при родах, потому что младенец либо:
- Недоношенные
- Недостаточный вес для гестационного возраста, или
- Как недоношенные, так и недоношенные для гестационного возраста.
Не все дети с низкой массой тела рождаются недоношенными.
Рисунок 2-1: График веса для гестационного возраста
2-13 Какова ценность построения графика веса младенца в зависимости от гестационного возраста?
Упражнение по классификации всех новорожденных по весу для гестационного возраста чрезвычайно полезно, поскольку у младенцев, рожденных с избыточным весом для гестационного возраста, и у младенцев, рожденных с недостаточным весом для гестационного возраста, обычно возникают проблемы в течение первых недель жизни.Поэтому важно идентифицировать этих младенцев как можно скорее после родов. Доношенные младенцы, соответствующие их гестационному возрасту, имеют наименьший риск возникновения проблем в период новорожденности и, следовательно, обычно нуждаются только в обычном уходе.
Окружность головы младенца также может быть нанесена в зависимости от гестационного возраста на окружности головы для диаграммы гестационного возраста. Метод такой же, как и при построении графика веса для гестационного возраста. Окружность головы между 10-м и 90-м процентилями считается подходящей для гестационного возраста.Окружность головы выше 90-го центиля является аномально большой, в то время как окружность головы ниже 10-го центиля аномально мала для гестационного возраста. Окружность головы ниже 10-го центиля указывает на то, что мозг младенца маленький и не растет с нормальной скоростью.
Продолжительность беременности для гестационного возраста обычно не наносится на график, если длина не была точно измерена.
Недостаточный и избыточный вес у младенцев гестационного возраста обычно имеет осложнения в течение первых недель жизни.
2-14 Каковы причины рождения ребенка с избыточным весом для гестационного возраста?
Есть 2 основные причины того, что плод растет быстрее, чем обычно, что приводит к избыточной массе тела ребенка в гестационном возрасте:
- Тяжелая или тучная мать.
- Мать-диабетик.
Однако во многих случаях причина избыточной массы тела ребенка для гестационного возраста неизвестна.
Младенцы, рожденные от женщин с диабетом, часто имеют избыточный вес для гестационного возраста.
2-15 Каковы осложнения избыточной массы тела у младенцев гестационного возраста?
Избыточная масса тела для младенцев гестационного возраста подвержена повышенному риску неонатальных проблем:
- Обычно они большие и страдают ожирением, поэтому могут получить родовые травмы из-за цефалопазовой диспропорции.
- Младенцы с избыточным весом для гестационного возраста из-за того, что их матери плохо контролируют диабет, после родов подвергаются высокому риску гипогликемии и респираторного дистресс-синдрома.У них также часто бывают врожденные аномалии.
2-16 Каковы причины рождения ребенка с недостаточным весом для гестационного возраста?
Есть как материнские, так и внутриутробные причины медленного роста плода, приводящие к рождению ребенка с недостаточным весом для гестационного возраста.
- Материнские причины:
- Низкая масса тела матери
- Курение
- Избыточное потребление алкоголя
- Гипертония
- Причины плода:
- Многоплодная беременность
- Хромосомные аномалии, e.грамм. Синдром Дауна
- Тяжелые врожденные аномалии
- Хронические внутриматочные инфекции, например сифилис
Гипертония у матери и курение приводят к снижению притока крови к плаценте. Однако во многих случаях очевидную причину обнаружить не удается.
Беременным женщинам нельзя курить и употреблять алкоголь.
- Примечание
- Плацентарные причины редки. Хроническая гипертензия, преэклампсия (гестационная протеинурическая гипертензия) и курение являются материнскими причинами, поскольку проблема заключается в спиральных артериях, а не в плаценте.
2-17 Каковы клинические проявления недостаточной массы тела у младенца гестационного возраста?
Это будет зависеть от того, повлияла ли причина медленного роста плода на плод на ранних сроках беременности или только в течение последних нескольких недель беременности:
- Если задержка внутриутробного роста (ЗВР) присутствовала в течение многих месяцев, ребенок будет казаться симметрично маленьким при родах с массой тела при рождении и окружностью головы (и длиной) ниже 10-го центиля. Эти младенцы долгое время росли медленно.
- Если рост плода был нарушен только на последних неделях беременности, то при родах ребенок будет истощен. Эти младенцы, кажется, недавно похудели и поэтому выглядят голодными. В течение нескольких недель они страдали от острой недостаточности питания. Следовательно, только вес будет ниже 10-го центиля. Окружность головы (и длина) будут выше 10-го центиля.
- У некоторых младенцев будут признаки как ограничения внутриутробного роста, так и истощения.Эти младенцы медленно росли в течение нескольких месяцев во время беременности, после чего в последние недели перед родами происходила потеря веса. Хотя их вес и окружность головы будут ниже 10-го центиля, вес будет ниже окружности головы на диаграмме.
- Примечание
- Некоторые младенцы с недостаточным весом для гестационного возраста не истощаются, а просто медленно росли с ранней беременности. У этих младенцев обычно есть матери с недостаточным весом и они медленно растут, чтобы защитить себя от голода, который может произойти ближе к сроку, если они будут расти быстрее и будут иметь большие потребности в питании.В этом случае ЗВУР может быть подходящей реакцией на плохую окружающую среду. Эти младенцы продолжают медленно расти после рождения.
2-18 Каковы клинические признаки истощения у новорожденного?
Истощение мягких тканей, таких как мышцы и подкожный жир, может быть распознано у младенца при рождении по следующим признакам:
- Сухая, шелушащаяся кожа
- Дряблая, морщинистая кожа и небольшие мышцы, особенно в верхней части ног, создающие впечатление, будто младенец недавно похудел.
Эти клинические признаки указывают на то, что плод недоедал в течение последних недель беременности и, как следствие, у него очень мало запасов энергии при рождении (т.е. мало гликогена, жира и мышц).
2-19 Каковы общие осложнения недостаточной массы тела у младенцев гестационного возраста?
Все младенцы с недостаточным весом для гестационного возраста, независимо от того, истощены они или нет, подвергаются повышенному риску в течение первых недель жизни, потому что они часто получали слишком мало еды и кислорода во время беременности. Поэтому младенцы с недостаточным весом для гестационного возраста нуждаются в особом уходе после родов.
Распространенные осложнения у младенцев, рожденных с недостаточным весом для гестационного возраста:
- Плохое дыхание при рождении
- Повреждение органа из-за недостатка кислорода перед родами (гипоксия)
- Аспирация мекония
- Гипотермия
- Гипогликемия
Если ребенок родился с недостаточным весом для гестационного возраста из-за врожденных аномалий, хромосомных аномалий (например,грамм. Синдром Дауна) или хронические внутриматочные инфекции (например, сифилис), то эти причины также приведут к клиническим проблемам.
2-20 Все ли истощенные младенцы являются недоношенными или недоношенными для гестационного возраста?
Нет. Хотя многие истощенные младенцы являются недоношенными или имеют недостаточный вес для гестационного возраста, некоторые истощенные младенцы рождаются доношенными с массой тела при рождении, соответствующей их гестационному возрасту. Эти младенцы голодали всего несколько дней перед родами и, следовательно, не потеряли достаточно веса, чтобы стать недостаточным для гестационного возраста при рождении.Следовательно, все истощенные младенцы, даже если они родились в срок и имеют массу тела при рождении от 10-го до 90-го центилей, подвергаются повышенному риску тех проблем, которые ожидаются при недостаточном весе для младенцев гестационного возраста, например, плохое дыхание при рождении, гипоксия, меконий аспирация, переохлаждение и гипогликемия.
- Примечание
- Когда на диаграмме нанесен истощенный младенец с массой тела при рождении, соответствующей гестационному возрасту, вес младенца будет ниже окружности головы, хотя оба измерения все равно находятся между 10-м и 90-м центилями.Это младенцы с острым недоеданием, а не с задержкой роста. Их вес быстро приходит в норму после родов.
Все истощенные младенцы подвергаются повышенному риску возникновения проблем в период новорожденности, даже если они не имеют недостаточного веса для гестационного возраста.
2-21 У каких младенцев необходимо определить гестационный возраст и вес при рождении?
У всех новорожденных при родах необходимо клинически оценить гестационный возраст и измерить вес.Многие женщины знают срок своей беременности. Имея опыт, можно приблизительно оценить срок беременности с помощью одного простого наблюдения. Поскольку оценка Балларда требует времени, она не проводится для всех младенцев. Однако следующие младенцы из группы высокого риска должны быть оценены по методу Балларда, если срок беременности не определен. Кроме того, их вес и окружность головы должны быть точно измерены и нанесены на карту размеров гестационного возраста:
- Недоношенные или переношенные дети по срокам или внешнему виду
- Младенцы с массой тела при рождении менее 2500 г или более 4000 г
- Младенцы-истощенные
- Клинически больные младенцы
Риск осложнений можно лучше всего оценить, если известны вес при рождении и гестационный возраст, а также определен вес для гестационного возраста.
Гестационный возраст должен быть точно определен у всех младенцев из группы высокого риска.
2-22 Почему при рождении все младенцы различаются по размеру?
К настоящему моменту вы должны понимать, что все новорожденные не одного размера при рождении, потому что гестационный возраст и вес могут сильно различаться, и они могут быть истощены, а могут и нет. Точно так же у всех младенцев разный риск неонатальных проблем. Разделив младенцев на отдельные группы, используя гестационный возраст, вес и истощение, вы сможете идентифицировать младенцев с высоким риском, а также предсказать, какие проблемы у конкретного младенца разовьются в течение первых недель жизни.Это чрезвычайно важно, поскольку многие из этих проблем можно предотвратить при правильном лечении вскоре после родов.
При рождении каждого младенца необходимо задать следующие 3 вопроса:
- Какой срок беременности?
- Какой вес при рождении?
- У младенца сухая, шелушащаяся кожа и кажется ли он голодным?
Если любой из этих 3 вопросов выявляет ненормальный результат, то вам следует спросить, находится ли вес младенца для гестационного возраста в пределах нормы (т.е. между 10-м и 90-м центилями)? Обладая всей этой информацией, вы сможете ответить на следующие вопросы:
- Срок беременности слишком короткий или слишком длинный?
- Имеет ли младенец низкий вес при рождении?
- Имеется ли у ребенка избыточный или недостаточный вес для гестационного возраста?
- Младенец истощен?
Теперь вы сможете решить, находится ли ребенок в группе высокого или низкого риска проблем, и какой уровень ухода необходим в первые дни жизни.
Оценка риска должна проводиться у всех новорожденных при рождении.
2-23 Какое значение имеет измерение окружности головы при рождении?
Точное измерение окружности головы при рождении очень полезно и должно выполняться регулярно. Нормальная окружность головы (и длина) для гестационного возраста при рождении указывает на то, что ребенок нормально рос во время беременности. Нормальная окружность головы, но низкий вес для гестационного возраста предполагает истощение.Знание окружности головы при рождении также помогает в клинической оценке ребенка старшего возраста с задержкой в развитии или церебральным параличом.
2-24 Растут ли младенцы с низкой массой тела после рождения нормально?
Это зависит от причины низкой массы тела при рождении. Недоношенные, истощенные или недоношенные младенцы гестационного возраста с нормальной окружностью головы и длиной для гестационного возраста при рождении обычно хорошо растут в детстве. Однако младенцы с окружностью головы и длиной ниже 10-го центиля при рождении обычно остаются маленькими для своего возраста в детстве и становятся невысокими взрослыми.
Пример из практики 1
Роженица в районной поликлинике. По срокам и пальпации живота — 32 неделя беременности. После непродолжительных родов она родила мальчика весом 1400 г. Оценка Балларда подтверждает срок беременности. Вес младенца находится между 10-м и 90-м процентилями.
1. Как бы вы классифицировали этого младенца только по весу?
Это ребенок с низкой массой тела при рождении, так как вес составляет менее 2500 г.
2. Как бы вы классифицировали этого младенца только по гестационному возрасту?
Младенец недоношенный, потому что он родился до 37 недель беременности.
3. Как бы вы классифицировали этого младенца по весу и гестационному возрасту?
Младенец должен быть классифицирован как соответствующий гестационному возрасту, поскольку вес находится в пределах нормы для гестационного возраста.
4. Какими проблемами подвержен этот младенец в первые несколько недель жизни?
Поскольку у недоношенного ребенка, подходящего для гестационного возраста, после родов важными рисками являются плохое дыхание при рождении, переохлаждение, гипогликемия, заболевание гиалиновой мембраны, апноэ, плохое питание, желтуха, инфекция, анемия, внутрижелудочковое кровотечение, открытый артериальный проток и отделение родители.Следовательно, управление должно быть направлено на предотвращение или лечение этих проблем.
Пример из практики 2
Младенец женского пола при рождении весит 2200 г. У матери нет регистрации, и она не знает дату своей последней менструации. Она выкуривает 20 сигарет в день. У младенца дряблая, морщинистая, сухая кожа. По шкале Балларда ребенок набирает 42,5 недели. При нанесении на диаграмму веса для гестационного возраста младенец находится ниже 10-го центиля.
1. Чем объясняется внешний вид кожи этого младенца?
Рыхлая, морщинистая, сухая кожа указывает на истощение мягких тканей из-за недостаточного питания плода в течение последних недель беременности.
2. Почему было важно получить баллы для этого младенца?
Потому что пациентка не знала срока беременности и потому что младенец весил менее 2500 г и был истощен.
3. Как бы вы классифицировали этого младенца только по гестационному возрасту?
Возраст 42,5 недели указывает на то, что ребенок родился переношенным.
4. Как бы вы классифицировали этого младенца по весу в зависимости от гестационного возраста?
Вес этого младенца недостаточен для гестационного возраста.
5. Почему важно идентифицировать этого младенца как с недостаточным весом для гестационного возраста и истощенным?
Потому что диагноз ставит младенца в группу высокого риска нарушения дыхания при рождении, аспирации мекония, гипотермии и гипогликемии. У младенца также может быть повреждение органов из-за нехватки кислорода перед родами (пренатальная гипоксия).
6. Все ли новорожденные после родов истощены или имеют недостаточный вес для гестационного возраста?
Нет, но у доношенных детей часто наблюдается истощение или недостаточный вес для гестационного возраста.
7. Какова вероятная причина того, что у этого младенца недостаточный вес для гестационного возраста?
Мать сильно курит.
Пример использования 3
Женщина, которая забронировала номер заранее и посетила женскую консультацию, регулярно рожает ребенка в клинике первичной медико-санитарной помощи. По свиданиям ей 39 недель, и ребенок, кажется, нормального размера. Младенец выглядит нормальным и хорошо ест. Масса при рождении 3100 г.
1. Зачем нужно взвешивать этого младенца?
Всех младенцев после родов следует регулярно взвешивать, даже если они выглядят нормальными и здоровыми, чтобы идентифицировать всех младенцев с низкой массой тела при рождении.Точный вес при рождении также важен для определения прибавки или потери веса в первые дни и недели после рождения.
2. Следует ли определять гестационный возраст этого младенца?
Нет необходимости выставлять баллы этому младенцу, поскольку матери известны даты ее менструации, и ребенок выглядит нормальным.
3. Как бы вы классифицировали этого младенца по его весу и гестационному возрасту?
Это термин, соответствующий гестационному возрасту, и, следовательно, он имеет низкий риск возникновения проблем в период новорожденности.Поскольку младенец также выглядит нормальным и хорошо питается, он должен получать обычную первичную медицинскую помощь в клинике.
4. Все ли младенцы с массой тела 3100 г рождаются доношенными?
Большинство из них будут доношенными. Однако некоторые из них могут иметь недостаточный вес для недоношенных детей гестационного возраста, в то время как другие могут иметь избыточный вес для недоношенных детей гестационного возраста.
5. Следует ли измерить окружность и длину головы этого младенца?
Окружность головы следует регулярно измерять после рождения.Однако длину трудно измерить точно и обычно не регистрируют.
Пример использования 4
Пациент с ожирением и диабетом рожает ребенка на сроке 36,5 недели. Младенец выглядит очень толстым и весит 3700 г.
1. Как бы вы классифицировали этого младенца?
Недоношенность и избыточный вес для гестационного возраста, так как ребенок родился до 37 недель и должен быть выше 90-го центиля и весить 3700 г. Это должно быть подтверждено нанесением веса младенца в зависимости от гестационного возраста на диаграмме.
2. Какова вероятная причина избыточного веса ребенка для гестационного возраста?
Диабет матери и ожирение.
3. Почему этот младенец должен получать больше, чем просто первичную помощь?
Потому что младенцы от женщин с диабетом, особенно если они недоношенные и имеют избыточный вес для гестационного возраста, подвергаются высокому риску проблем в первые недели жизни.
Пример использования 5
Женщина, страдающая гипертонией и протеинурией (т. Е. Преэклампсией) на последнем месяце беременности, рожает на 38 неделе.Младенец выглядит истощенным, но его масса тела при рождении находится между 10-м и 90-м процентилями. Оценка по шкале Апгар была низкой, и ребенку потребовалась реанимация.
1. Как бы вы классифицировали этого младенца?
Срок, соответствующий гестационному возрасту.
2. Почему у этого младенца высокий риск проблем в первые недели жизни?
Потому что ребенок истощен. Несмотря на то, что этот ребенок подходит для гестационного возраста и родился в срок, риск клинических проблем высок из-за истощения.
3. Какова вероятная причина истощения?
Материнская преэклампсия. В результате снижения плацентарного кровотока плод не получал достаточно энергии (калорий) в течение последних нескольких недель беременности и, следовательно, истощался из-за потери веса.
4. Какова вероятная причина плохого дыхания при рождении?
Гипоксия во время родов. Младенцы с истощением подвержены высокому риску гипоксии плода.
Оценка гестационного возраста: сравнение различных методов в когорте беременных с малярией в странах Африки к югу от Сахары | BMC по беременности и родам
Rijken MJ, De Livera AM, Lee SJ, Boel ME, Rungwilailaekhiri S, Wiladphaingern J, Paw MK, Pimanpanarak M, Pukrittayakamee S, Simpson JA, et al. Количественная оценка эффектов малярии при беременности с низкой массой тела при рождении, преждевременными родами и малой для гестационного возраста: популяционное когортное исследование. PLoS One. 2014; 9: e100247.
Артикул Google Scholar
Loughna P, Chitty L, Evans T, Chudleigh T. Размер плода и датировка: диаграммы, рекомендуемые для клинической акушерской практики.Ультразвук. 2009; 17: 161–7.
Google Scholar
Rijken MJ, Rijken JA, Papageorghiou AT, Kennedy SH, Visser GH, Nosten F, McGready R. Малярия во время беременности: трудности измерения массы тела при рождении. BJOG. 2011; 118: 671–8.
CAS Статья Google Scholar
Гертс Л., Поггенпол Э., Терон Г. Сравнение методов датирования беременности, обычно используемых в Южной Африке: проспективное исследование.С Афр Мед Дж. 2013; 103: 552–6.
Артикул Google Scholar
Karl S, Li Wai Suen CS, Unger HW, Ome-Kaius M, Mola G, White L, Wangnapi RA, Rogerson SJ, Mueller I. когорта женщин из сельских районов Папуа-Новой Гвинеи. PLoS One. 2015; 10: e0124286.
Артикул Google Scholar
Rosenberg RE, Ahmed AS, Ahmed S, Saha SK, Chowdhury MA, Black RE, Santosham M, Darmstadt GL.Определение срока беременности в условиях ограниченных ресурсов: срок действия последней менструации. J Health Popul Nutr. 2009. 27: 332–8.
PubMed PubMed Central Google Scholar
White LJ, Lee SJ, Stepniewska K, Simpson JA, Dwell SL, Arunjerdja R, Singhasivanon P, White NJ, Nosten F, McGready R. Оценка гестационного возраста по высоте дна матки: решение для бедных ресурсов настройки. Интерфейс J R Soc. 2012; 9: 503–10.
Артикул Google Scholar
Баллард Дж. Л., Хури Дж. С., Ведиг К., Ван Л., Эйлерс-Уолсман Б. Л., Липп Р. Нью Баллард оценка расширена за счет включения крайне недоношенных младенцев. J Pediatr. 1991; 119: 417–23.
CAS Статья Google Scholar
Дубовиц Л.М., Дубовиц В., Голдберг С. Клиническая оценка гестационного возраста новорожденного. J Pediatr. 1970; 77: 1–10.
CAS Статья Google Scholar
Тейлор Р.А., Денисон Ф.К., Беяи С., Оуэнс С. Внешнее обследование Балларда не дает точной оценки гестационного возраста младенцев, рожденных дома в сельской общине Гамбии. Ann Trop Paediatr. 2010. 30: 197–204.
CAS Статья Google Scholar
Уайли Б.Дж., Калилани-Фири Л., Маданица М., Мембэ Дж., Ньиренда О., Мавиндо П., Куенда Р., Маленга А., Мейсонбринк А., Маканани Б. и др. Оценка гестационного возраста в когортах беременных с малярией: перспективный демонстрационный проект ультразвукового исследования в Малави.Малар Дж. 2013; 12: 183.
Артикул Google Scholar
Мур К.А., Симпсон Д.А., Томас К.Х., Райкен М.Дж., Уайт Л.Дж., Двелл С.Л., Лапа М.К., Виладфайнджерн Дж., Пукриттаяками С., Ностен Ф. и др. Оценка гестационного возраста у опоздавших на дородовое наблюдение в условиях ограниченных ресурсов на границе Таиланда и Мьянмы. PLoS One. 2015; 10: e0131025.
Артикул Google Scholar
Ли А.С., Маллани Л.С., Ладхани К., Уддин Дж., Митра Д., Ахмед П., Кристиан П., Лабрике А., ДасГупта С.К., Локкен Р.П. и др. Применимость клинического обследования новорожденных для определения гестационного возраста в Бангладеш. Педиатрия. 2016; 138.
Унгер Х.В., Оме-Кайус М., Ваннапи Р.А., Умберс А.Дж., Хани С., Суен С.С., Робинсон Л.Дж., Розанас-Ургель А., Ваплинг Дж., Люфеле Э. и др. Сульфадоксин-пириметамин плюс азитромицин для профилактики низкой массы тела при рождении в Папуа-Новой Гвинее: рандомизированное контролируемое исследование.BMC Med. 2015; 13: 9.
Артикул Google Scholar
Аккомбесси М.М., Йово Э., Коттрелл Г., Фьевет Н., Масугбоджи А., Кот М., Бриан В. Малярия в первом триместре беременности: заболеваемость и связанные факторы риска в Бенине, Африка к югу от Сахара . В ASTMH , т. 95. Atlanta2016.
Группа PS, Пекьи Д., Ампромфи А.А., Тинто Х., Траоре-Кулибали М., Тахита М.С., Валя I, Мвапаса В., Калилани-Пири Л., Каланда Г. и др.четыре лечения на основе артемизинина для африканских беременных женщин, больных малярией. N Engl J Med. 2016; 374: 913–27.
Артикул Google Scholar
Намбози М., Муленга М., Халиду Т., Тагбор Х., Мвапаса В., Фири Л.К., Каланда Г., Валя I, Траоре М., Мваказанга Д. и др. Безопасное и эффективное комбинированное лечение на основе артемизинина для африканских беременных женщин с малярией: многоцентровое рандомизированное контрольное исследование. Reprod Health. 2015; 12: 5.
Артикул Google Scholar
MiP: Справочное руководство по ультразвуковому обследованию при беременности. В исследовании , разработанном для оценки безопасности противомалярийных препаратов во время ранней беременности (ASAP) при поддержке Консорциума по малярии при беременности (MiPc) 2012.
Hadlock FP, Deter RL, Harrist RB, Park SK . Оценка возраста плода: компьютерный анализ нескольких параметров роста плода. Радиология. 1984; 152: 497–501.
CAS Статья Google Scholar
Лей Б., Бэнконе Г., Фон Зайдляйн Л., Тример К., Ричардс Дж. С., Доминго Г., Прайс Р. Методы полевой оценки количественной диагностики G6PD: обзор. Malar J. 2017.
Banoo S, Bell D, Bossuyt P, Herring A, Mabey D, Poole F, Smith PG, Sriram N, Wongsrichanalai C, Linke R, et al. Оценка диагностических тестов на инфекционные болезни: общие принципы. Nat Rev Microbiol. 2006; 4: S20–32.
Артикул Google Scholar
Papageorghiou AT, Ohuma EO, Gravett MG, Hirst J, da Silveira MF, Lambert A, Carvalho M, Jaffer YA, Altman DG, Noble JA, et al. Международные стандарты высоты симфиза-дна основаны на серийных измерениях продольного исследования роста плода в рамках проекта INTERGROWTH-21st: проспективное когортное исследование в восьми странах. BMJ. 2016; 355: i5662.
Артикул Google Scholar
Верхофф Ф.Х., Миллиган П., Брабин Б.Дж., Мланга С., Накома В.Оценка гестационного возраста медсестрами в развивающейся стране с использованием только внешних критериев по методу Балларда , . Энн Троп Педиатр . 1997; 17: 333–42.
CAS Статья Google Scholar
Фересу С.А. Хорошо ли работает модифицированный метод Балларда для оценки гестационного возраста у населения Зимбабве? Cent Afr J Med. 2003. 49: 97–103.
CAS PubMed Google Scholar
Аманхи Б.А., Ахмед П., Дасгупта С.К., Бегум Н., Рахман М., Ислам Н., Куайюм М., Кирквуд Б., Эдмонд К. и др. Разработка и проверка упрощенного алгоритма оценки гестационного возраста новорожденных — протокола проспективного когортного исследования Альянса по улучшению здоровья матерей и новорожденных (AMANHI). J Glob Health. 2017; 7: 021201.
Артикул Google Scholar
Изучите новые способы измерения развития мозга и гестационного возраста [http: // gcgh.grandchallenges.org/Explorations/Topics/Pages/BrainDevelopmentandGestationalAge_Round14.aspx].
Уилсон К., Хокен С., Поттер Б.К., Чакраборти П., Уокер М., Дюшарм Р., Литтл Дж. Точное прогнозирование гестационного возраста с использованием данных скрининга новорожденных. Am J Obstet Gynecol. 2016; 214 (513): e511–9.
Google Scholar
Rijken MJ, Mulder EJ, Papageorghiou AT, Thiptharakun S, Wah N, Paw TK, Dwell SL, Visser GH, Nosten FH, McGready R.Качество ультразвуковой биометрии, полученное местными медработниками в лагере беженцев на тайско-бирманской границе. Ультразвуковой акушерский гинеколь. 2012; 40: 151–7.
CAS Статья Google Scholar
МакКлюр Е.М., Натан Р.О., Салим С., Эсамай Ф., Гарсес А., Чомба Е., Тшефу А., Суонсон Д., Мабея Х., Фигеро Л. и др. Первый взгляд: кластерное рандомизированное исследование ультразвука для улучшения исходов беременности в странах с низким уровнем дохода. BMC Беременность и роды.2014; 14: 73.
Артикул Google Scholar
Боама Е.А., Асанте К., Ае-Нгибисе К., Кинни П.Л., Джек Д.В., Ману Джи, Азиноу ИТ, Овусу-Агьеи С., Уайли Б.Дж. Оценка гестационного возраста в рандомизированном исследовании загрязнения воздуха и здоровья (GRAPHS) в Гане: наращивание ультразвукового потенциала, разработка протокола биометрии плода и постоянный контроль качества. JMIR Res Protoc . 2014; 3: e77.
Артикул Google Scholar
Rijken MJ, Papageorghiou AT, Thiptharakun S, Kiricharoen S, Dwell SL, Wiladphaingern J, Pimanpanarak M, Kennedy SH, Nosten F, McGready R. Ультразвуковые доказательства раннего ограничения роста плода после заражения малярией матери. PLoS One. 2012; 7: e31411.
CAS Статья Google Scholar
Разница между последним менструальным периодом и клиническими оценками гестационного возраста в записях о естественном состоянии тела | Американский журнал эпидемиологии
Аннотация
Точная оценка гестационного возраста жизненно важна для популяционных исследований и эпиднадзора за здоровьем матери и ребенка.Однако качество измерений гестационного возраста на основании свидетельств о рождении находится под вопросом. Используя общедоступный файл данных о рождении в США за 2002 год, авторы исследовали соответствие между оценками гестационного возраста, основанными на последней менструации (LMP), и клиническими оценками в записях актов гражданского состояния по срокам беременности и штатам США, а также исследовали причины разногласий. Согласованность между LMP и клинической оценкой гестационного возраста существенно различалась в зависимости от срока беременности и состояния.У преждевременных родов было больше шансов, чем у срочных родов, иметь разногласия между двумя оценками. Возраст матери, образование матери, начало дородовой помощи, порядок живорождений и использование ультразвука оказали значительное независимое влияние на расхождение между двумя показателями, независимо от гестационного возраста, но эти факторы мало повлияли на величину различий между группами гестационного возраста. . Информации о свидетельствах о рождении было недостаточно, чтобы понять это несоответствие.Наименьшее соответствие между LMP и клинической оценкой наблюдалось среди недоношенных новорожденных, родившихся на сроках 28–36 недель, на долю которых приходилось более 90% всех преждевременных родов. Это открытие заслуживает особого внимания и дальнейшего исследования.
Точная оценка гестационного возраста имеет жизненно важное значение для исследований и эпиднадзора за здоровьем матери и ребенка. Эта оценка представляет собой особую проблему, когда в исследованиях и эпиднадзоре используются данные о населении. Под вопросом качество измерения гестационного возраста на основе свидетельства о рождении, основного источника популяционной информации о статусе новорожденных при рождении (1).
В файлах свидетельств о рождении существует два типа измерения гестационного возраста: гестационный возраст, основанный на последней менструации матери (LMP), и гестационный возраст, основанный на клинической оценке. Оценка на основе LMP подвержена ошибкам, возникающим в результате поздней овуляции, кровотечений или кровянистых выделений на ранних сроках беременности, а также ошибочного отзыва LMP. С другой стороны, источник клинической оценки в значительной степени неизвестен и может включать дородовое обследование или оценку новорожденных.
Источники ошибок, связанные с гестационным возрастом на основе LMP, были тщательно изучены.Были предложены различные методы исправления ошибок при измерении гестационного возраста на основе LMP, такие как исключение записей с неправдоподобным весом при рождении для гестационного возраста (2–4), но разные методы дают разные результаты (5). Был исследован составной показатель, использующий как LMP, так и клиническую оценку гестационного возраста, в котором оценка, основанная на LMP, заменяется клинической оценкой, когда между ними существует расхождение (6). Однако комплексный показатель также находится под вопросом из-за неопределенного вывода клинической оценки.
Поскольку не существует золотого стандарта для проверки различных подходов с использованием только данных свидетельств о рождении, хорошее понимание существующих проблем, связанных с текущими измерениями гестационного возраста в популяционных данных, становится важным для исследователей, использующих эти данные. Наша цель в этом анализе состояла в том, чтобы оценить соответствие между LMP и клиническими оценками в записях актов гражданского состояния по срокам беременности и штатам США по различным характеристикам и изучить причины разногласий.
МАТЕРИАЛЫ И МЕТОДЫ
Для анализа использовался общедоступный файл данных о рождаемости в США за 2002 год, составленный Совместной программой статистики естественного движения населения Национального центра статистики здравоохранения (NCHS). Здесь переменная гестационного возраста, которая закодирована в полных неделях, в основном основана на LMP. В 1989 году клиническая оценка гестационного возраста была добавлена в стандартное свидетельство о рождении в США, чтобы обеспечить дополнительный показатель продолжительности беременности.
Консервативное редактирование данных проводится NCHS для выявления тех записей, которые с высокой вероятностью содержат ошибочные данные.Во время редактирования данных оценка, основанная на LMP, заменяется клинической оценкой, когда дата LMP неизвестна или когда масса тела при рождении является чрезвычайно высокой или низкой для гестационного возраста (см. Таблицу в Приложении). На эти записи приходится примерно 5 процентов данных. Подробная информация об изменениях данных гестационного возраста, внесенных NCHS, была опубликована в другом месте (7).
Наш анализ был ограничен 3 187 904 живорождениями в одиночку, произошедшими в 49 штатах США и округе Колумбия в 2002 г., после следующих исключений.Калифорния была исключена, потому что информация о клинической оценке не содержится в ее свидетельстве о рождении. Записи с отсутствующими данными о весе при рождении (0,08 процента) и гестационном возрасте на основе LMP (0,19 процента) также были исключены. Записи с неизвестными или неустановленными клиническими оценками (0,38 процента) были классифицированы как имеющие пропущенные значения в анализе. Те записи, для которых оценка на основе LMP была заменена клинической оценкой NCHS, как описано выше, также были исключены (5 процентов).
Мы исследовали разницу между оценкой LMP и клинической оценкой следующим образом. Во-первых, мы построили график распределения веса при рождении для рождений в разных гестационных возрастных группах (20–27, 28–31, 32–36 и 37–42 недели). В качестве наглядного примера мы представляем распределение веса при рождении при сроке беременности 28–31 недель (рис. 1), поскольку в этом гестационном возрасте бимодальное распределение веса при рождении с помощью измерения гестационного возраста на основе LMP является наиболее заметным (1, 8) . Используя национальные данные о рождаемости, распределение веса при рождении было одномодальным на 20–27 неделях из-за усечения данных и на сроках> 34 недель из-за слияния «второго режима» с основным распределением (6).
РИСУНОК 1.
Распределение массы тела при рождении среди одиночных живорождений на сроке беременности 28–31 недель, США, 2002 г. LMP, последняя менструация; CE, клиническая оценка.
РИСУНОК 1.
Распределение веса при рождении среди одноплодных живорождений на сроке беременности 28–31 недель, США, 2002 г. LMP, последняя менструация; CE, клиническая оценка.
Затем мы исследовали расхождение между оценкой LMP и клинической оценкой, используя информацию как о гестационном возрасте, так и о массе тела при рождении.Учитывая, что вес при рождении измеряется более точно, чем гестационный возраст, а вес при рождении обычно не распределяется в раннем гестационном возрасте (1, 6, 8), мы исследовали количество рождений и медианный вес при рождении в четырех традиционных гестационных возрастных группах (20–27 , 28–31, 32–36 и 37–40 недель) для следующих трех сценариев: 1) количество недель беременности, определенное оценкой LMP и клинической оценкой, не было одинаковым; 2) расхождение оценки LMP и клинической оценки более чем на 1 неделю; и 3) расхождение в LMP и клинических оценках более чем на 2 недели.
Затем мы исследовали степень соответствия между двумя показателями для каждой недели беременности от 20 до 42 недель, когда количество недель беременности по LMP и клиническая оценка были одинаковыми; когда LMP и клиническая оценка находились в пределах 1 недели друг от друга; и когда LMP и клиническая оценка были в пределах 2 недель друг от друга. Кроме того, соответствие между двумя показателями было изучено отдельно для каждого штата США на сроках беременности 28, 31 и 40 недель.Основная цель экзамена по штатам заключалась в оценке общей картины отклонений по стране, а не в проведении сравнения между штатами.
Для дальнейшего изучения факторов, связанных с расхождением между оценкой LMP и клинической оценкой, мы изучили количество родов и процент несоответствий по гестационной возрастной группе и характеристикам матери, а также использование ультразвука во время беременности. Материнский возраст классифицировался как <20, 20–34 или ≥35 лет.Материнское образование было классифицировано как меньшее или равное средней школе по сравнению с любым высшим образованием. Триместр начала дородовой помощи был разделен на первый триместр (первый – третий месяцы), второй триместр (четвертый – шестой месяцы) или третий триместр (седьмой – девятый месяцы) или отсутствие дородовой помощи / неизвестно. Порядок рождения относился к числу выживших живорожденных и характеризовался как 1, 2 или ≥3. Использование ультразвука было классифицировано как да или нет. Информация о дате ультразвукового исследования не включается в свидетельство о рождении.
Наконец, чтобы лучше понять различия между оценкой на основе LMP и клинической оценкой между группами гестационного возраста, мы провели регрессионный анализ Кокса. Целью этого субанализа было изучение соотношений скоростей на предмет разногласий между группами гестационного возраста, и время было установлено как постоянное. Событием было несоответствие между оценкой LMP и клинической оценкой; Считалось, что оценки гестационного возраста не совпадали, если они отличались друг от друга более чем на 2 недели.Независимой переменной в грубой модели была группа гестационного возраста на основе LMP, разделенная на четыре категории (20–27, 28–31, 32–36 и 37–42 недели (контрольная группа)). Возможные мешающие факторы, которые мы исследовали в скорректированной модели, включают возраст матери, образование матери, начало дородовой помощи, порядок живорождений и использование ультразвука. Результаты моделей с пропущенными значениями и без них для каждого из факторов были очень похожи, поэтому наблюдения с пропущенными значениями были исключены из окончательных моделей.
РЕЗУЛЬТАТЫ
Среди записей, для которых гестационный возраст на основе клинических оценок и LMP расходился, было меньше записей, основанных на клинических оценках, для рождений с сроком гестации <37 недель и больше записей, основанных на клинических оценках, для родов, произошедших на сроке 37-42 недель » беременность (таблица 1). По сравнению с клиническими оценками, медианная масса тела при рождении по оценкам, основанным на LMP, была выше для родов, произошедших на сроке <37 недель беременности, и ниже для родов, произошедших на сроке беременности 37–42 недель, когда LMP и клиническая оценка расходились более чем на 1 или 2 недели.Когда LMP и клиническая оценка не согласовывались друг с другом, средний вес при рождении при сроке беременности 37–42 недель по оценке, основанной на LMP (3374 г), был почти таким же, как по клинической оценке (3375 г).
ТАБЛИЦА 1.Число рождений и медианная масса тела при рождении по группам гестационного возраста среди одноплодных живорождений в зависимости от степени несоответствия между последним менструальным периодом и клиническими оценками гестационного возраста, США, 2002 г.
| Гестационный возраст (недель) | |||||||||||||||||
| 20–27 | 28–31 | 32–36 | 37–42 | ||||||||||||||
| No.рождений | Средний вес при рождении (г) | Количество рождений | Средний вес при рождении (г) | Количество рождений | Средний вес при рождении (г) | Количество рождений | Средний вес при рождении ( г) | ||||||||||
| LMP * и CE * не согласны | |||||||||||||||||
| 2,980 | 1,279,743 | 3,374 | |||||||||||||||
| CE | 8,681 | 735 | 12,441 | 1,446 | 117,095 | 2,608 | 117,095 | 2,608 | 90 958 | ||||||||
| LMP | 5,163 | 1,049 | 15,756 | 2,740 | 119,018 | 3,147 | 433,579 | 3,320 | 433,579 | 3,320 | 955 | CE | |||||
| 955 | 95 | 5 62,2572,637 | 606,416 | 3,363 | |||||||||||||
| LMP и CE отклонены в течение> 2 недель | 9095 | 13,502 | 2,892 | 84,464 | 3,232 | 147,955 | 3,232 | ||||||||||
| CE | 1,035 | 794 | 4,722 | 95 | 95 | 4,722 | 95 | 95 | 4,722 | 95 | 95 | 4,722 | 95 | 95 | |||
| Гестационный возраст (недели) | |||||||||||||||||
| 20–27 | 28–31 | 32–36 | 37–42 | ||||||||||||||
| № | рождений | Средний вес при рождении (г) | Количество рождений | Средний вес при рождении (г) | Количество рождений | Средний вес при рождении (г) | Количество рождений | Средний вес при рождении ( г) | |||||||||
| LMP * и CE * не согласны | |||||||||||||||||
| 2,980 | 1,279,743 | 3,374 | |||||||||||||||
| CE | 8,681 | 735 | 12,441 | 1,446 | 117,095 | 2,608 | 117,095 | 2,608 | 90 958 | ||||||||
| LMP | 5,163 | 1,049 | 15,756 | 2,740 | 119,018 | 3,147 | 433,579 | 3,320 | 433,579 | 3,320 | 955 | CE | |||||
| 955 | 95 | 5 62,2572,637 | 606,416 | 3,363 | |||||||||||||
| LMP и CE отклонены в течение> 2 недель | 9095 | 13,502 | 2,892 | 84,464 | 3,232 | 147,955 | 3,232 | ||||||||||
| CE | 1,035 | 794 | 4,722 | 95 | 95 | 4,722 | 95 | 95 | 4,722 | 95 | 95 | 4,722 | 95 | 95 | |||
Число рождений и медианная масса тела при рождении по группам гестационного возраста среди одноплодных живорождений в зависимости от степени несоответствия между последним менструальным периодом и клиническими оценками гестационного возраста, США, 2002 г.
| Гестационный возраст (недели) | |||||||||||||||||
| 20–27 | 28–31 | 32–36 | 37–42 | ||||||||||||||
| Число рождений | Средний вес при рождении (г) | No.рождений | Средний вес при рождении (г) | Количество рождений | Средний вес при рождении (г) | Количество рождений | Средний вес при рождении (г) | ||||||||||
| LMP * и CE * не согласованы | |||||||||||||||||
| LMP | 9,452 | 833 | 21,553 | 957 | 21,553 | 957 | 21,553 | 957 | 8,681 | 735 | 12,441 | 1,446 | 117,095 | 2,608 | 1,465,808 | 3,375 | |
| LMP и CE с разбивкой по> 1 неделям | |||||||||||||||||
| LMP | 5,16 3 | 1,049 | 15,756 | 2,740 | 119,018 | 3,147 | 433,579 | 3,320 | |||||||||
| CE | |||||||||||||||||
| CE | 4,494 | 8109 | 95 | 4,494 | 8 7651995 | 4,494 | 8 7651995 | 3,363||||||||||
| LMP и CE, разногласие более чем за 2 недели | |||||||||||||||||
| LMP | 95 | ||||||||||||||||
| 95 | 95 | 3,232 | 147,955 | 3,232 | |||||||||||||
| CE | 1,035 | 794 | 4,722 | 1,559 | 38,899 | 2,637 | 38,899 | 2,637 | 8 | 9 9095 | 9 Возраст (недели) | ||||||
| 20–27 | 28–31 | 32–36 | 37–42 | ||||||||||||||
| No.рождений | Средний вес при рождении (г) | Количество рождений | Средний вес при рождении (г) | Количество рождений | Средний вес при рождении (г) | Количество рождений | Средний вес при рождении ( г) | ||||||||||
| LMP * и CE * не согласны | |||||||||||||||||
| 2,980 | 1,279,743 | 3,374 | |||||||||||||||
| CE | 8,681 | 735 | 12,441 | 1,446 | 117,095 | 2,608 | 117,095 | 2,608 | 90 958 | ||||||||
| LMP | 5,163 | 1,049 | 15,756 | 2,740 | 119,018 | 3,147 | 433,579 | 3,320 | 433,579 | 3,320 | 955 | CE | |||||
| 955 | 95 | 5 62,2572,637 | 606,416 | 3,363 | |||||||||||||
| LMP и CE отклонены в течение> 2 недель | 9095 | 13,502 | 2,892 | 84,464 | 3,232 | 147,955 | 3,232 | ||||||||||
| CE | 1,035 | 794 | 4,722 | 95 | 95 | 4,722 | 95 | 95 | 4,722 | 95 | 95 | 4,722 | 95 | 95 | |||
Согласованность двух показателей существенно различалась в зависимости от срока беременности (рис. 2).Он был выше среди крайне недоношенных (20–27 недель) и доношенных (37–41 неделя) детей и был ниже среди младенцев в середине беременности (28–36 недель).
РИСУНОК 2.
Соглашение между гестационным возрастом, основанным на последней менструации (LMP), и клинической оценкой (CE) среди одиночных живорождений, по продолжительности беременности, США, 2002 г.
РИСУНОК 2.
Соглашение между гестационными возраст, основанный на последней менструации (LMP) и клинической оценке (CE) среди одиночных живорождений, по сроку беременности, США, 2002 г.
Среди 25 штатов, в которых в 2002 г. было зарегистрировано 50 000 или более одиночных родов, самый низкий и самый высокий процент записей с одинаковым гестационным возрастом по показателям LMP и клиническим оценкам составлял 26,0 и 45,9 на 28 неделе, 14,8 и 49,2 на сроке беременности. 31 неделя и 52,2 и 71,1 в 40 недель. Общее согласие между двумя показателями было самым низким на 31 неделе беременности, выше на 28 неделе беременности и самым высоким среди доношенных детей, и это было верно для каждого из отдельных состояний.Аналогичные результаты были получены, когда оценка LMP и клиническая оценка находились в пределах 1-2 недель друг от друга и для штатов с менее чем 50 000 одноплодных родов.
Степень расхождения между оценкой LMP и клинической оценкой существенно различалась в зависимости от характеристик матери и использования УЗИ во время беременности, а также в зависимости от возрастной группы гестации (20–27, 28–31, 32–36 или 37–42 недели) (таблица 2). Более высокие расхождения были обнаружены на сроках беременности 28–31 и 32–36 недель по каждому из факторов.Подростковая беременность, низкий уровень образования матери, позднее начало дородовой помощи, высокая очередность родов и отказ от использования ультразвука во время беременности были связаны с разногласиями между этими двумя показателями. Среди недоношенных новорожденных (гестационный возраст <37 недель) расхождение между оценкой LMP и клинической оценкой у женщин без пренатального ухода или без него было меньше, чем у женщин, которые начали дородовой уход во втором или третьем триместре.
ТАБЛИЦА 2.Число родов и процент расхождений * между последним менструальным периодом (LMP) и клиническими оценками гестационного возраста среди одноплодных живорождений, по характеристикам матери и использованию ультразвука во время беременности, а также по группе гестационного возраста на основе LMP, США , 2002
| Гестационный возраст (недели) | ||||||||||||||||||||
| 20–27 ( N = 16,744) † | 28–31 ( N = 30,965) | 32–36 ( N = 287 188) | 37–42 ( N = 2 736 234) | |||||||||||||||||
| No.рождений | % | Число рождений | % | Число рождений | % | Число рождений | % | |||||||||||||
| Возраст матери (лет) | ||||||||||||||||||||
| <20 | 744 | 25,8 | 2,765 | 51,6 | 14,031 | 36,8 1 | 83 | 80 | ||||||||||||
| 20–34 | 2,272 | 19,6 | 9,043 | 42,6 | 59,711 | 28,6 | 106,693 | 5,1 | ||||||||||||
| 10 935,0 1,5 | ||||||||||||||||||||
| 10 935,0 1,5 | 9,938 | 24,7 | 16,151 | 4,5 | ||||||||||||||||
| Материнское образование | 9,331 | 47,8 | 55,785 | 33,8 | 86,505 | 6,3 | ||||||||||||||
| Любой колледж | 937 | 15,7 | 937 | 15,7 | 3,833 | 95 | 95 | 3,833 | 95 | 95 | ||||||||||
| Неизвестно | 78 | 17,1 | 191 | 42,5 | 1070 | 33,2 | 1,569 | 5.8 | ||||||||||||
| Начало дородовой помощи | ||||||||||||||||||||
| Первый триместр | 0 | 95 | 9 2,1 | 9 2,15 | 110644 | 4,8 | ||||||||||||||
| Второй триместр | 805 | 36,2 | 3,455 | 61.7 | 17,192 | 40,3 | 23,243 | 7,1 | ||||||||||||
| Третий триместр | 103 | 56,9 | 613 | 68,3 | 3,314 | 95 | 3,314 | 95 90,201995 | 368 | 24,5 | 747 | 41,3 | 2371 | 29,0 | 3,535 | 8,6 | ||||
| Порядок родов (в живых) | 9095 | |||||||||||||||||||
| Первый | 1,583 | 18.7 | 5,285 | 38,3 | 30,301 | 26,4 | 53,608 | 4,8 | ||||||||||||
| Второй | 848 | 20,9 | 3,807 58 | 9 20,9 | 3,807 58 | 8 | 8 | 8 | 8 | 95 | 8 | 95 | ||||||||
| Третий или более | 1036 | 24,7 | 4,247 | 48,2 | 27,211 | 32,2 | 42,553 | 5.9 | ||||||||||||
| Неизвестно | 3 | — ‡ | 16 | — | 159 | 30,1 | 252 | 5,7 | 9095 | |||||||||||
| Да | 2,178 | 19,7 | 8,537 | 41,3 | 53,230 | 27,4 | 92,838 | 4.9 | ||||||||||||
| Нет | 1,277 | 22,9 | 4,770 | 46,9 | 30,129 | 32,8 | 49,146 | 5,9 | ||||||||||||
| 31,1 | 643 | 5,2 | ||||||||||||||||||
| Гестационный возраст (недели) | ||||||||||||||||||||
| 20–27 ( N = 16,74417) † | 32–36 ( N = 287,188) | 37–42 ( N = 2,736 234) | ||||||||||||||||||
| No.рождений | % | Число рождений | % | Число рождений | % | Число рождений | % | |||||||||||||
| Возраст матери (лет) | ||||||||||||||||||||
| <20 | 744 | 25,8 | 2,765 | 51,6 | 14,031 | 36,8 1 | 83 | 80 | ||||||||||||
| 20–34 | 2,272 | 19,6 | 9,043 | 42,6 | 59,711 | 28,6 | 106,693 | 5,1 | ||||||||||||
| 10 935,0 1,5 | ||||||||||||||||||||
| 10 935,0 1,5 | 9,938 | 24,7 | 16,151 | 4,5 | ||||||||||||||||
| Материнское образование | 9,331 | 47,8 | 55,785 | 33,8 | 86,505 | 6,3 | ||||||||||||||
| Любой колледж | 937 | 15,7 | 937 | 15,7 | 3,833 | 95 | 95 | 3,833 | 95 | 95 | ||||||||||
| Неизвестно | 78 | 17,1 | 191 | 42,5 | 1070 | 33,2 | 1,569 | 5.8 | ||||||||||||
| Начало дородовой помощи | ||||||||||||||||||||
| Первый триместр | 0 | 95 | 9 2,1 | 9 2,15 | 110644 | 4,8 | ||||||||||||||
| Второй триместр | 805 | 36,2 | 3,455 | 61.7 | 17,192 | 40,3 | 23,243 | 7,1 | ||||||||||||
| Третий триместр | 103 | 56,9 | 613 | 68,3 | 3,314 | 95 | 3,314 | 95 90,201995 | 368 | 24,5 | 747 | 41,3 | 2371 | 29,0 | 3,535 | 8,6 | ||||
| Порядок родов (в живых) | 9095 | |||||||||||||||||||
| Первый | 1,583 | 18.7 | 5,285 | 38,3 | 30,301 | 26,4 | 53,608 | 4,8 | ||||||||||||
| Второй | 848 | 20,9 | 3,807 58 | 9 20,9 | 3,807 58 | 8 | 8 | 8 | 8 | 95 | 8 | 95 | ||||||||
| Третий или более | 1036 | 24,7 | 4,247 | 48,2 | 27,211 | 32,2 | 42,553 | 5.9 | ||||||||||||
| Неизвестно | 3 | — ‡ | 16 | — | 159 | 30,1 | 252 | 5,7 | 9095 | |||||||||||
| Да | 2,178 | 19,7 | 8,537 | 41,3 | 53,230 | 27,4 | 92,838 | 4.9 | ||||||||||||
| Нет | 1,277 | 22,9 | 4,770 | 46,9 | 30,129 | 32,8 | 49,146 | 5,9 | ||||||||||||
| 31,1 | 643 | 5,2 | ||||||||||||||||||
Число рождений и процент несоответствий * между последней менструацией (LMP) и клиническими оценками гестационного возраста среди одиночных живорождений, по характеристикам матери и использованию ультразвука во время беременности и по группе гестационного возраста на основе LMP, США, 2002
| Гестационный возраст (недели) | ||||||||||||||||||||
| 20–27 ( N = 16,744) † | 28–31 ( N = 30 965) | 32–36 ( N = 287 188) | 37–42 ( N = 2 736 234) | |||||||||||||||||
| No.рождений | % | Число рождений | % | Число рождений | % | Число рождений | % | |||||||||||||
| Возраст матери (лет) | ||||||||||||||||||||
| <20 | 744 | 25,8 | 2,765 | 51,6 | 14,031 | 36,8 1 | 83 | 80 | ||||||||||||
| 20–34 | 2,272 | 19,6 | 9,043 | 42,6 | 59,711 | 28,6 | 106,693 | 5,1 | ||||||||||||
| 10 935,0 1,5 | ||||||||||||||||||||
| 10 935,0 1,5 | 9,938 | 24,7 | 16,151 | 4,5 | ||||||||||||||||
| Материнское образование | 9,331 | 47,8 | 55,785 | 33,8 | 86,505 | 6,3 | ||||||||||||||
| Любой колледж | 937 | 15,7 | 937 | 15,7 | 3,833 | 95 | 95 | 3,833 | 95 | 95 | ||||||||||
| Неизвестно | 78 | 17,1 | 191 | 42,5 | 1070 | 33,2 | 1,569 | 5.8 | ||||||||||||
| Начало дородовой помощи | ||||||||||||||||||||
| Первый триместр | 0 | 95 | 9 2,1 | 9 2,15 | 110644 | 4,8 | ||||||||||||||
| Второй триместр | 805 | 36,2 | 3,455 | 61.7 | 17,192 | 40,3 | 23,243 | 7,1 | ||||||||||||
| Третий триместр | 103 | 56,9 | 613 | 68,3 | 3,314 | 95 | 3,314 | 95 90,201995 | 368 | 24,5 | 747 | 41,3 | 2371 | 29,0 | 3,535 | 8,6 | ||||
| Порядок родов (в живых) | 9095 | |||||||||||||||||||
| Первый | 1,583 | 18.7 | 5,285 | 38,3 | 30,301 | 26,4 | 53,608 | 4,8 | ||||||||||||
| Второй | 848 | 20,9 | 3,807 58 | 9 20,9 | 3,807 58 | 8 | 8 | 8 | 8 | 95 | 8 | 95 | ||||||||
| Третий или более | 1036 | 24,7 | 4,247 | 48,2 | 27,211 | 32,2 | 42,553 | 5.9 | ||||||||||||
| Неизвестно | 3 | — ‡ | 16 | — | 159 | 30,1 | 252 | 5,7 | 9095 | |||||||||||
| Да | 2,178 | 19,7 | 8,537 | 41,3 | 53,230 | 27,4 | 92,838 | 4.9 | ||||||||||||
| Нет | 1,277 | 22,9 | 4,770 | 46,9 | 30,129 | 32,8 | 49,146 | 5,9 | ||||||||||||
| 31,1 | 643 | 5,2 | ||||||||||||||||||
| Гестационный возраст (недели) | ||||||||||||||||||||
| 20–27 ( N = 16,74417) † | 32–36 ( N = 287,188) | 37–42 ( N = 2,736 234) | ||||||||||||||||||
| No.рождений | % | Число рождений | % | Число рождений | % | Число рождений | % | |||||||||||||
| Возраст матери (лет) | ||||||||||||||||||||
| <20 | 744 | 25,8 | 2,765 | 51,6 | 14,031 | 36,8 1 | 83 | 80 | ||||||||||||
| 20–34 | 2,272 | 19,6 | 9,043 | 42,6 | 59,711 | 28,6 | 106,693 | 5,1 | ||||||||||||
| 10 935,0 1,5 | ||||||||||||||||||||
| 10 935,0 1,5 | 9,938 | 24,7 | 16,151 | 4,5 | ||||||||||||||||
| Материнское образование | 9,331 | 47,8 | 55,785 | 33,8 | 86,505 | 6,3 | ||||||||||||||
| Любой колледж | 937 | 15,7 | 937 | 15,7 | 3,833 | 95 | 95 | 3,833 | 95 | 95 | ||||||||||
| Неизвестно | 78 | 17,1 | 191 | 42,5 | 1070 | 33,2 | 1,569 | 5.8 | ||||||||||||
| Начало дородовой помощи | ||||||||||||||||||||
| Первый триместр | 0 | 95 | 9 2,1 | 9 2,15 | 110644 | 4,8 | ||||||||||||||
| Второй триместр | 805 | 36,2 | 3,455 | 61.7 | 17,192 | 40,3 | 23,243 | 7,1 | ||||||||||||
| Третий триместр | 103 | 56,9 | 613 | 68,3 | 3,314 | 95 | 3,314 | 95 90,201995 | 368 | 24,5 | 747 | 41,3 | 2371 | 29,0 | 3,535 | 8,6 | ||||
| Порядок родов (в живых) | 9095 | |||||||||||||||||||
| Первый | 1,583 | 18.7 | 5,285 | 38,3 | 30,301 | 26,4 | 53,608 | 4,8 | ||||||||||||
| Второй | 848 | 20,9 | 3,807 58 | 9 20,9 | 3,807 58 | 8 | 8 | 8 | 8 | 95 | 8 | 95 | ||||||||
| Третий или более | 1036 | 24,7 | 4,247 | 48,2 | 27,211 | 32,2 | 42,553 | 5.9 | ||||||||||||
| Неизвестно | 3 | — ‡ | 16 | — | 159 | 30,1 | 252 | 5,7 | 9095 | |||||||||||
| Да | 2,178 | 19,7 | 8,537 | 41,3 | 53,230 | 27,4 | 92,838 | 4.9 | ||||||||||||
| Нет | 1,277 | 22,9 | 4,770 | 46,9 | 30,129 | 32,8 | 49,146 | 5,9 | ||||||||||||
| 31,1 | 643 | 5,2 | ||||||||||||||||||
Соотношения частоты из регрессии Кокса показали, что по сравнению с сроком беременности 37–42 недели расхождение между LMP и клиническими оценками составляло 8.В 39 раз выше на 28–31 неделе, в 5,64 раза выше на 32–36 неделе и в 3,97 раза выше на 20–27 неделе (таблица 3). В модели с поправкой на возраст матери, образование матери, начало дородовой помощи, порядок живорождений и использование ультразвука во время беременности, коэффициенты частоты составили 7,79, 5,40 и 3,84, соответственно. Тот факт, что имелась лишь небольшая разница между коэффициентами частоты в скорректированной модели и коэффициентами в нескорректированной модели, предполагает, что расхождение между LMP и клиническими оценками среди групп гестационного возраста не было связано с факторами риска для матери или использованием ультразвука во время беременности. .Однако при индивидуальном исследовании каждый из этих факторов показал значительный независимый эффект, независимо от группы гестационного возраста ( p <0,001; результаты не показаны).
ТАБЛИЦА 3.Результаты регрессионных моделей Кокса, прогнозирующие несоответствие * между последним менструальным периодом и клиническими оценками гестационного возраста среди одноплодных живорождений при сроке гестации 20–42 недели, США, 2002
| Гестационный возраст (недели) | Не скорректировано | Скорректировано † | ||
| RR ‡ | 95% CI ‡ | RR | 95% CI | |
| 37–42 | 1.00 | Каталожный номер | 1.00 | Каталожный номер |
| 20–27 | 3,97 | 3,83, 4,12 | 3,84 | 3,70, 3,98 |
| 28–31 | 8,5195 8,5195 8,5195 8,51995 9109 7,797,65, 7,94 | |||
| 32–36 | 5,64 | 5,59, 5,69 | 5,40 | 5,35, 5,45 |
период и клинические оценки гестационного возраста среди одноплодных живорождений с гестацией 20–42 недель, США, 2002 г.
| Гестационный возраст (недели) | Не скорректировано | Скорректировано † | ||
| RR ‡ | 95% ДИ ‡ | RR | 95% ДИ | |
| 37–42 | 1.00 | Каталожный номер | 1.00 | Каталожный номер |
| 20–27 | 3,97 | 3,83, 4,12 | 3,84 | 3,70, 3,98 |
| 28–31 | 8,5195 8,5195 8,5195 8,51995 9109 7,797,65, 7,94 | |||
| 32–36 | 5,64 | 5,59, 5,69 | 5,40 | 5,35, 5,45 |
ОБСУЖДЕНИЕ
Трудности, связанные с оценкой гестационного возраста, описаны в многочисленных публикациях (8–16).Однако наше исследование уникально по двум причинам. Во-первых, мы исследовали и обнаружили систематическое несоответствие между оценкой LMP и клинической оценкой гестационного возраста для всех состояний. Во-вторых, мы изучили разницу между двумя оценками по группам гестационного возраста и влияние различных потенциально смешивающих факторов. Мы обнаружили, что соответствие между оценкой LMP и клинической оценкой гестационного возраста существенно различается в зависимости от срока беременности. Что еще более важно, преждевременные роды чаще, чем доношенные, имели разногласия между двумя оценками.Мы обнаружили, что время начала дородовой помощи, уровень образования матери, использование ультразвука, порядок живорождений и возраст матери были независимо связаны с расхождением между LMP и клиническими оценками, независимо от гестационного возраста. Однако контроль этих факторов не привел к значимым различиям в относительном риске расхождения между двумя оценками по гестационной возрастной группе.
В этом исследовании мы обнаружили, что, когда гестационный возраст, основанный на LMP и клинических оценках, расходился, количество рождений, основанное на клинических оценках, и медианная масса тела при рождении были ниже для недоношенных детей и выше для доношенных детей по сравнению с LMP- основанные на оценках.Это говорит о том, что расхождение между LMP и клиническими оценками не было случайным. Клиническая оценка «скорректировала» LMP в обоих направлениях. То есть, когда гестационный возраст, основанный на LMP и клинической оценке, расходился, меньшее количество младенцев или младенцев с более легким весом относилось к категории недоношенных, а более или более тяжелые младенцы относились к категории доношенных по клинической оценке, чем по LMP. Это предполагает более тесную связь между клинической оценкой и массой тела при рождении.
Мы также обнаружили, что соответствие между оценкой LMP и клинической оценкой было самым низким среди очень недоношенных и умеренно недоношенных детей (28–36 недель), выше среди крайне недоношенных детей (20–27 недель) и самым высоким среди доношенных детей (37 недель). –42 недели).Эта закономерность наблюдалась для всех штатов. Аналогичные результаты были получены Alexander et al. (15) и Мустафа и Дэвид (16). Используя общедоступные файлы о рождении живорождений в Южной Каролине за 1989–1991 гг., Alexander et al. обнаружили, что общее соответствие между оценкой LMP и клинической оценкой составляло 47 процентов, но оно значительно варьировалось в зависимости от срока беременности (15). Мустафа и Дэвид, используя компьютеризированные данные о рождении в штате Иллинойс за 1989–1991 годы, обнаружили, что для более чем 40 процентов случаев в диапазоне от 27 до 34 недель клиническая оценка превышала основанные на LMP значения более чем на 2 недели, и максимальное совпадение между оценкой LMP и клинической оценкой составило 72% через 40 недель (16).
Особое внимание следует уделить низкой согласованности между двумя показателями при сроке беременности 28–36 недель. По нашим данным, основанным на оценке гестационного возраста на основе LMP, 94 процента всех недоношенных детей (<37 полных недель), родившихся в США в 2002 году, родились на сроке гестации 28–36 недель. Из этих младенцев 11 процентов родились на сроке 28–31 недели и 89 процентов родились на сроке 32–36 недель. В исследованиях с использованием записей актов гражданского состояния предполагаемый процент преждевременных родов был ниже, когда гестационный возраст основывался на клинической оценке или комбинированном измерении LMP / клинической оценки, чем когда он основывался на LMP (6, 17).Точная оценка гестационного возраста этих младенцев важна в эпидемиологических и этиологических исследованиях преждевременных родов, которые имеют решающее значение для разработки эффективных профилактических мер и вмешательств.
Непонятно, почему расхождение между двумя показателями было наиболее заметным для групп среднего гестационного возраста. Возможно, что неправильное воспоминание о LMP и кровотечение или мажущие выделения на ранних сроках беременности чаще возникают у женщин с низким социально-экономическим статусом, а преждевременные роды связаны с низким социально-экономическим статусом (17).Наш анализ действительно показал, что у женщин с подростковой беременностью, низким уровнем образования, поздним началом дородового наблюдения, высокой очередностью родов и отсутствием использования ультразвука во время беременности вероятность разногласий между двумя показателями преждевременных родов была выше. Однако причины лучшего согласия на сроке беременности 20–27 недель остаются неясными. Раннее ультразвуковое исследование могло быть объяснением. К сожалению, в свидетельстве о рождении не указано, когда во время беременности проводилось ультразвуковое исследование; таким образом, невозможно точно оценить влияние использования ультразвука на расхождение между двумя показателями.Первоначальное редактирование данных в NCHS, такое как исключение некоторых записей, содержащих крайне неправдоподобные данные о весе при рождении для гестационного возраста, также может иметь некоторый эффект, но аналогичные результаты двух исследований с использованием данных государственной истории болезни (15, 16) предполагают, что ограниченный эффект редактирования исходных данных НЧС. Меньшее расхождение между двумя показателями гестационного возраста для отсутствия и неизвестности пренатальной помощи среди преждевременных родов может быть связано с отсутствием какой-либо предварительной информации, кроме LMP. Следовательно, вероятно, было мало клинической информации, на которой можно было бы основывать клиническую оценку.
Сама по себе мера клинической оценки при правильном использовании является наилучшей акушерской оценкой гестационного возраста. Он основан на интеграции различных источников информации, собранных врачом. Точность гестационного возраста, полученного на основе клинической оценки в свидетельстве о рождении, оценить непросто, главным образом потому, что его влияющие факторы включают навыки и производительность клинициста, проводящего оценку, уровень медицинского обслуживания и неопределенность относительно его источник (дородовое обследование или неонатальная оценка).Возможно, что ошибки, связанные с измерением LMP, вызывают недооценку гестационного возраста, в то время как проблемы, связанные с клинической оценкой, вызывают завышение оценки, что приводит к увеличению расхождения между двумя измерениями на 28–36 неделях гестации. Однако точные причины расхождения остаются неясными. Недавнее исследование (18) преждевременных и послеродовых родов с использованием канадских и американских файлов живорождений показало, что коэффициент преждевременных родов в Соединенных Штатах, полученный с использованием клинической оценки, был ниже, чем полученный с использованием LMP, и был ближе к таковому в Канаде.Коэффициенты перинатальной смертности недоношенных и доношенных новорожденных были сопоставимы между США и Канадой только при использовании клинической оценки (18). Фиксированное распределение массы тела при втором рождении, обнаруженное в другом недавнем исследовании (6) с максимальной частотой около 3000 г в первые недели беременности, предполагает, что эти роды, вероятно, являются доношенными. Хотя наше исследование не смогло определить, какое из этих двух измерений гестационного возраста дает более точные оценки в записях актов гражданского состояния, результаты низкого соответствия между LMP и клиническими оценками гестационного возраста среди младенцев на сроке беременности 28–36 недель и относительно лучшее согласие при сроке беременности 20–27 недель заслуживают пристального внимания и дальнейшего исследования.
Нет четкого объяснения высокой степени согласия между двумя показателями среди доношенных детей. Хотя неправильная запись LMP была возможной причиной разногласий, ошибки в записи, вероятно, были случайными, учитывая большой размер набора данных и, следовательно, одинаковыми для всех гестационных возрастов. Таким образом, нет никаких оснований ожидать, что частота ошибок регистрации будет особенно низкой среди срочных доставок. Небольшая разница, обнаруженная в этом исследовании между коэффициентами в скорректированной и нескорректированной моделях, предполагает возможные другие объясняющие факторы, помимо тех, которые мы можем определить в свидетельстве о рождении.
Помимо расхождения между двумя оценками по гестационным возрастным группам, мы обнаружили существенные различия в зависимости от штата. Интересно, что наши результаты о низком согласии во время среднего периода беременности и более высоком согласии на более низком сроке беременности и среди доношенных детей были удивительно похожими для всех состояний. Очевидно, что для понимания различий между штатами требуется больше информации, чем может предоставить свидетельство о рождении. Состав населения может влиять на различия в показателях гестационного возраста.Например, неправильная классификация гестационного возраста среди афроамериканцев чаще, чем среди белых (8, 9). Также могут действовать другие систематические или организационные факторы, и источник клинической оценки может варьироваться в зависимости от больницы и штата. Например, некоторые больницы могут больше полагаться на раннее ультразвуковое обследование для клинической оценки, чем другие. В своем исследовании с использованием общедоступных файлов о рождении живорождений в Южной Каролине Alexander et al. (15) обнаружили, что размер больницы и триместр дородовой помощи были связаны с различиями между LMP и клиническими оценками.
Таким образом, мы обнаружили существенные расхождения между оценками гестационного возраста на основе LMP и клиническими оценками по гестационному возрасту и между состояниями. Информации, имеющейся в свидетельстве о рождении в США, недостаточно, чтобы мы могли понять это несоответствие. Сравнение данных, внесенных как в свидетельство о рождении, так и в медицинские записи, если возможно, может предоставить информацию о таких факторах, как нерегулярность менструального цикла, использование лекарств, которые могут прервать или задержать овуляцию, дату ультразвукового исследования и осложнения беременности. например, кровотечение на ранних сроках беременности.Эта информация может помочь прояснить связь между правильно и неправильно классифицированными гестационными возрастами, что будет особенно полезно для понимания второго способа распределения родов в раннем гестационном возрасте. Изучение выборки репрезентативных больниц может дать представление о том, как выполняются и регистрируются клинические оценки, а также об изменениях клинических оценок по больницам. Это может предоставить полезную информацию для понимания различий в клинической оценке гестационного возраста по штатам и регионам.В пересмотренном свидетельстве о рождении 2003 г. содержатся конкретные инструкции по определению клинической оценки, которые должны помочь стандартизировать и обеспечить более надежную и последовательную оценку гестационного возраста. Хотя непосредственно из этого исследования нельзя сделать однозначный вывод о том, какая оценка гестационного возраста является менее предвзятой, мы полагаем, что дальнейшее обсуждение приведет к углубленным исследованиям, которые могут предоставить прямые доказательства.
Сокращения
LMP
NCHS
Национальный центр статистики здравоохранения
Сокращения
Правдоподобные комбинации массы тела при рождении / гестации, используемые для редактирования записей для файлов общедоступных данных Национального центра статистики здравоохранения
| Гестационный возраст (недели) | Множественность | Вес при рождении (г) |
| < 20 | Все | <1000 |
| 20–23 | Все | <2,000 |
| 24–27 | Все | <3,000 |
| 28–31 | ||
| 32–47 | Синглтоны | ≥1,000 |
| Гестационный возраст (недели) | Множественность | Масса тела при рождении (г) |
| 20–23 | Все | <2,000 |
| 24–27 | Все | <3 , 000 |
| 28–31 | Все | <4,000 |
| 32–47 | Синглтоны | ≥1,000 |
Правдоподобные комбинации массы тела при рождении / гестации, используемые для редактирования записей для файлов общедоступных данных Национального центра статистики здравоохранения
| Гестационный возраст (недели) | Множественность | Вес при рождении (г) |
| < 20 | Все | <1000 |
| 20–23 | Все | <2,000 |
| 24–27 | Все | <3,000 |
| 28–31 | ||
| 32–47 | Синглтоны | ≥1,000 |
| Гестационный возраст (недели) | Множественность | Масса тела при рождении (г) |
| 20–23 | Все | <2,000 |
| 24–27 | Все | <3 , 000 |
| 28–31 | Все | <4,000 |
| 32–47 | Синглтоны | ≥1,000 |
Авторы благодарят доктораЛюсинде Дж. Инглэнд, доктору Уильяму М. Каллагану и Джойс А. Мартин за чтение рукописи и полезные предложения.
Конфликт интересов: не заявлен.
Список литературы
1 ..Качество и полнота данных о массе при рождении и гестационном возрасте в компьютеризированных файлах о рождении
,Am J Public Health
,1980
, vol.70
(стр.964
—73
) 2.,,, Et al.Новый и улучшенный канадский справочник по массе при рождении для гестационного возраста
,Педиатрия
,2001
, vol.108
стр.E35
3.,,, et al.Национальный справочник США по развитию плода
,Obstet Gynecol
,1996
, vol.87
(стр.163
—8
) 4.,.Соотношение массы тела при рождении к гестационному возрасту по расе, полу и паритету среди населения США
,Obstet Gynecol
,1995
, vol.86
(стр.200
—8
) 5.,.Значение очистки данных о гестационном возрасте
,Paediatr Perinat Epidemiol
,2002
, vol.16
(стр.181
—7
) 6.,,, Et al.Влияние различных методов редактирования данных на тенденции частоты преждевременных родов в зависимости от расы, США, 1990–2002 гг.
,Paediatr Perinat Epidemiol
,2007
, vol.21
(стр.41
—9
) 7.Национальный центр статистики здравоохранения
Компьютерное редактирование данных о рождаемости, действует с 1993 г. Руководство по эксплуатации, часть 12
,1995
Хиаттсвилл, Мэриленд
Национальный центр статистики здравоохранения
8., , , и другие.Показатели преждевременных родов в Северной Каролине: действительно ли они снижаются среди афроамериканцев неиспаноязычного происхождения?
,Am J Epidemiol
,2004
, т.159
(стр.59
—63
) 9.,,, Et al.Недоношенные чернокожие дети крупнее недоношенных белых или их классифицируют чаще?
,J Biosoc Sci
,1989
, т.21
(стр.443
—51
) 10.,,, Et al.Расовые различия в соотношении массы тела при рождении и гестационного возраста с неонатальной смертностью
,Public Health Rep
,1985
, vol.100
(стр.539
—47
) 11.,,, Et al.Вес при рождении по гестационному возрасту недоношенных детей согласно модели смеси Гаусса
,BJOG
,2004
, vol.111
(стр.31
—7
) 12.,,, Et al.Недопустимая масса тела при рождении для гестационного возраста
,Am J Epidemiol
,2001
, vol.153
(стр.110
—3
) 13 ..Кривые внутриутробного роста населения на основе компьютеризированных свидетельств о рождении
,South Med J
,1983
, vol.76
(стр.1401
—6
) 14.,,, Et al.Выявление и устранение ошибочного гестационного возраста: модель нормальной смеси
,Stat Med
,2001
, vol.20
(стр.3491
—503
) 15.,,, Et al.Несоответствие между гестационным возрастом на основе LMP и клинически оцененным: значение для исследований, программ и политики
,Public Health Rep
,1995
, vol.110
(стр.395
—402
) 16.,.Сравнительная точность клинической оценки по сравнению с менструальным сроком беременности в компьютеризированных свидетельствах о рождении
,Public Health Rep
,2001
, vol.116
(стр.15
—21
) 17.,,, Et al.Социально-экономические различия в исходах беременности: почему бедняки живут так плохо?
,Педиатр перинат эпидемиол
,2000
, т.14
(стр.194
—210
) 18., , , и другие.Согласование высоких показателей преждевременных и послеродовых родов в США
,Obstet Gynecol
,2007
, vol.109
(стр.813
—22
)Американский журнал эпидемиологии, опубликованный Школой общественного здравоохранения Блумберга Джонса Хопкинса, 2008 г.
Точное прогнозирование гестационного возраста с использованием данных аналитов скрининга новорожденных
Предпосылки
Выявление преждевременных родов и точные оценки гестационного возраста новорожденных имеют жизненно важное значение для оказания помощи.К сожалению, в развивающихся странах может быть сложно получить оценку гестационного возраста. Регулярно собираемые скрининговые анализы метаболизма новорожденных различаются в зависимости от гестационного возраста и могут быть полезны для оценки гестационного возраста.
Цель
Мы стремились разработать алгоритм, который мог бы оценить гестационный возраст при рождении, основанный на аналитах, полученных в результате скрининга новорожденных.
Дизайн исследования
Мы провели популяционное перекрестное исследование всех живорождений в провинции Онтарио, в которое вошли 249 700 младенцев, родившихся в период с апреля 2007 года по март 2009 года и прошедших скрининг новорожденных.Мы использовали многомерный линейный и логистический регрессионный анализ, чтобы построить модель для прогнозирования гестационного возраста, используя скрининговые измерения метаболитов новорожденных и доступные данные о физических характеристиках (вес при рождении и пол).
Результаты
Окончательная модель нашего алгоритма метаболического гестационного датирования имела среднее отклонение между наблюдаемым и ожидаемым гестационным возрастом примерно в 1 неделю, что предполагает отличную прогностическую способность (скорректированный R-квадрат 0,65; среднеквадратичная ошибка 1.06 недель). Две трети гестационного возраста, предсказанного нашей моделью, были точными в пределах ± 1 недели от фактического гестационного возраста. Наша модель логистической регрессии смогла очень хорошо различать категории доношенных и все более недоношенных детей (c-статистика,> 0,99).
Заключение
Метаболическое гестационное датирование является точным для предсказания гестационного возраста и может иметь значение в условиях ограниченных ресурсов.
Ключевые слова
алгоритм
гестационный возраст
Скрининг новорожденных
Скрининг новорожденных Онтарио
Онтарио
преждевременных родов
Рекомендуемые статьиЦитирующие статьи (0)
Просмотреть аннотациюCopyright © 2016 Авторы.Опубликовано Mosby, Inc.
Рекомендуемые статьи
Цитирование статей
Калькулятор срока платежа | Калькулятор беременности
Калькулятор срока родов (также известный как калькулятор беременности ) помогает будущим мамам ответить на волнующий вопрос: когда у меня срок родов? С помощью нашего инструмента вы легко определите срок родов вашего ребенка. В статье ниже вы прочтете о сроке родов и узнаете, как рассчитать срок родов, используя различные методы расчета (правило Нэгеле и дату зачатия).Вы также узнаете больше о триместрах беременности, преждевременных родах, продолжительности беременности и найдете пояснения к терминам «LMP», «месяц родов» и «гестационный возраст». Продолжайте читать, чтобы узнать, как использовать наш предсказатель срока родов и узнать день рождения вашего ребенка!
С помощью наших калькуляторов вы также можете легко узнать группу крови вашего ребенка и будущий рост.
Срок беременности
Беременность, наверное, один из самых запоминающихся периодов в вашей жизни. Вы помните момент, когда заметили какие-то изменения в своем теле? Или, может быть, у вас задержались месячные? Затем доктор подтвердил радостную новость с помощью УЗИ и анализа уровня ХГЧ.
Подготовка к рождению ребенка — это очень увлекательное занятие как для счастливых родителей, так и для их семьи и друзей. Время, в течение которого плод растет в матке матери, как широко известно, составляет 280 дней или около девяти месяцев. Это грубое приближение, которое охватывает весь период от последнего менструального цикла до родов. Помимо чистого любопытства, есть много причин, по которым стоит знать предполагаемую дату доставки.
Многие решения основаны на оценке приблизительной даты родов.Например, делать ли дополнительные обследования, стимулировать роды или готовиться к отпуску по беременности и родам. Однако предполагаемая дата доставки никогда не бывает полностью точной.
Расчетный срок
Предполагаемый срок родов (EDD) — это термин, используемый для прогнозирования наиболее вероятного дня, когда могут произойти роды. На продолжительность беременности влияет множество различных и часто взаимозависимых факторов, поэтому дата является лишь приблизительной. Только около 4% младенцев рождаются точно в рассчитанную дату рождения.Учитывая это, невозможно определить точный день родов со 100% уверенностью.
Что такое «месяц оплаты»?
Месяц срока — это термин, который помогает мамам уменьшить стресс и страх просрочить срок. Учитывая, что реальный процент детей, рожденных точно в предполагаемый срок родов, невелик, нереально ожидать, что срок родов будет точным. Термин «месяц родов» обозначает временные рамки, когда можно ожидать нормального вынашивания ребенка.Обычно ребенок рождается без осложнений на сроке от 37 до 42 недель. Около 80% детей рождаются в течение двух недель до или после предполагаемой даты родов.
Чтобы узнать месяц, в который вы должны заплатить, мы либо вычитаем, либо прибавляем 2 недели к предполагаемому сроку.
месяц оплаты = срок ± 2 недели
Как рассчитать срок оплаты?
Существует несколько научно проверенных методов определения срока беременности. Некоторые из них теоретически просты; другие немного сложнее.
Имейте в виду, что все методы предоставляют только прогнозы. Также помните, что срок оплаты может измениться на . Нет причин для беспокойства; Ваш врач может изменить дату родов по многим причинам по мере прогрессирования вашей беременности (из-за нерегулярных менструаций, аномальной высоты дна матки или аномального уровня альфа-фетопротеина — белка, вырабатываемого ребенком). Срок оплаты можно определить с помощью следующих методов:
- правило Нэгеле (на основании первого дня последней менструации),
- — точная дата вашего зачатия,
- Правило Миттендорфа-Вильямса,
- Допплерография,
- этапы беременности,
- Высота дна дна.
Калькулятор срока родов, предоставленный вам Omni, использует первые два метода (выберите их из списка калькулятора) — первый день вашего последнего периода (на основе правила Нэгеле) и дата зачатия .
LMP — что это?
LMP — это сокращение от термина «последний менструальный цикл». По традиции беременность датируется неделями, начиная с первого дня последней менструации женщины. LMP относится к первому дню (начало кровотечения) вашей последней менструации перед беременностью.Эти данные используются нашим калькулятором для расчета срока платежа. Согласно этому способу подсчета, женщина считается шестинедельной беременной только через две недели после ее первого пропущенного цикла.
Правило Нэгеле
Правило Нэгеле, также известное как «первый день метода LMP», добавляет 280 дней (40 недель) к первому дню вашего последнего менструального цикла:
срок выполнения = первый день LMP + 280 дней
Используется в большинстве колес для беременных. Метод LMP предполагает регулярные 28-дневные циклы, а овуляция и зачатие происходят именно на 14-й день цикла.Его точность зависит от воспоминаний матери в первый день LMP и продолжительности их цикла. Более того, некоторые женщины испытывают легкое кровотечение в начале беременности, то есть примерно в то время, когда у них обычно бывают месячные. В результате они могли забеременеть на несколько недель раньше, чем предполагали. Периоды не всегда разделяются ровно на четыре недели. Когда цикл длиннее, ребенок может быть зачат немного позже периода, чем предполагалось в расчетах. Когда он короче, зачатие может произойти раньше, чем предполагалось.
Что такое дата зачатия?
Дата зачатия — это день успешного оплодотворения . Это происходит, когда сперматозоид соединяется с яйцеклеткой (слияние гамет). С этого момента зигота быстро растет и делится, образуя новый организм. Женщины, которые внимательно следят за своей овуляцией, могут знать свой точный день зачатия, но для остальных мам бывает довольно сложно указать, когда они зачали. Если у женщины регулярные менструации и овуляция происходит на 14 день ее цикла, зачатие происходит примерно через две недели после ее последней менструации.После незащищенного полового акта сперма может жить во влагалище до пяти дней, а яйцеклетка может жить до 24 часов после выхода. Это дает возможность забеременеть в течение 6 дней в каждом цикле. Например: если у вас был половой акт в субботу, есть вероятность забеременеть до четверга.
Метод даты зачатия
Если вы знаете точную дату зачатия, попробуйте использовать второй метод расчета в калькуляторе срока родов. Наш предиктор срока выполнения добавит 266 дней (38 недель) к введенной дате.Этот метод может дать вам более надежный результат, чем метод LMP, особенно если ваши циклы нерегулярны или значительно длиннее или короче 28 дней.
срок родов = дата зачатия + 266 дней
Рассчитайте срок родов
Как использовать калькулятор беременности Омни и узнать, когда наступит мой срок? Прогнозировать срок родов — это детская игра. Посмотрим на это за 4 шага:
- Выберите один из методов —
первый день LMP/дата зачатия. - Введите соответствующие даты (в зависимости от выбранного метода).
- Установите среднюю продолжительность цикла (в днях) — это необязательно, применяется только для метода «LMP».
- Считайте рассчитанную дату родов и текущую неделю беременности 😊
- Посмотрите промежуток времени для вашего месяца.
- Проверьте, какой процент беременности у вас уже завершился.
- Узнайте, сколько дней осталось до даты доставки.
- Узнайте, какие скрининговые тесты вам следует делать в каждом триместре (и когда их проводить).
Когда у меня срок?
Посмотрите пример расчета для нашей подруги Кейт, чтобы убедиться, что вы понимаете, как работает калькулятор срока платежа, и правильно его используете.
I. Первый день метода LMP :
Предположим, что первый день последней менструации Кейт был 25 июля 2018 года. Средняя продолжительность ее цикла составляет 30 дней. Это дает:
25 июля 2018 г. + 280 дней + 2 дня = 3 мая 2019 г.
Месяц оплаты определяется соответственно:
начало месяца = 3 мая 2019 г. - 14 дней = 19 апреля 2019 г.
конец месяца = 3 мая 2019 г. + 14 дней = 17 мая 2019 г.
II. Метод дня зачатия :
Предположим, что Кейт знает точный день зачатия, и это было 10 августа 2018 года. Это дает:
10 августа 2018 г. + 266 дней = 3 мая 2019 г.
Месяц оплаты определяется соответственно:
начало месяца = 3 мая 2019 г. - 14 дней = 19 апреля 2019 г.
конец месяца = 3 мая 2019 г. + 14 дней = 17 мая 2019 г.
Время летит довольно быстро — в мгновение ока она выберет детский сад, подготовится к школе и увидит, как растет ее ребенок.
Как долго длится беременность?
Продолжительность здоровой беременности от 37 до 42 недель . Существует 5-недельный промежуток времени, когда ребенок может родиться и будет считаться рожденным в срок. После рождения ребенка медицинский персонал оценивает его здоровье по шкале APGAR на месте.
Младенцы, родившиеся до 37 недели, считаются недоношенными и обычно в течение некоторого времени нуждаются в дополнительной медицинской помощи. Такие факторы, как рост материнского ожирения и возраст, могут способствовать ранним родам.Роды после 42 недели называются длительной беременностью и могут нести более высокий риск осложнений.
Многоплодные беременности, такие как двойня и тройня, обычно рождаются преждевременно — чем больше детей, тем раньше они рождаются. На продолжительность беременности также может влиять то, сколько времени потребовалось для имплантации эмбриона после зачатия. Расширенная имплантация определяет более длительную беременность от имплантации до рождения. Более того, высокие женщины, как правило, беременеют дольше, чем более низкие.Белые европейские женщины также обычно имеют более длительную беременность, чем афро-карибские или азиатские женщины.
Триместры беременности
Беременность делится на три триместра (каждый длится три месяца). Первый триместр длится с 1 по 12 неделю и включает зачатие (когда сперматозоид оплодотворяет яйцеклетку). В этот промежуток времени вероятность выкидыша (естественной смерти эмбриона или плода) или тяжелой инвалидности является самой высокой. За это время ваше тело претерпевает множество изменений, вызванных гормонами.Эти изменения влияют на каждую систему органов вашего тела, и их симптомы могут проявиться даже в первые недели беременности. Ваши эмоции могут варьироваться от волнения до беспокойства. У вас прекратились месячные — это явный признак того, что вы беременны. Изменения могут включать:
- перепады настроения,
- усталость,
- нежная, опухшая грудь,
- головная боль,
- прибавка или потеря веса,
- Необходимость более частого мочеиспускания,
- запор.
По данным Американского колледжа акушеров и гинекологов (ACOG), в течение первого месяца беременности сердце и легкие ребенка начинают развиваться. В то же время у него начинают формироваться руки, ноги, головной, спинной мозг и нервы.
Второй триместр длится с 13 по 28 неделю. Большинство женщин воспринимают этот триместр намного лучше, чем первый. Некоторые симптомы, например тошнота и усталость, проходят. Сейчас в вашем теле происходят новые заметные изменения.Ваш живот все еще растет в соответствии с ростом вашего ребенка, и до того, как закончится триместр, вы начнете ощущать его движения! Вот некоторые из симптомов, которые вы можете заметить в этот период:
- потемнение кожи вокруг сосков,
- боли в теле (спина, живот, пах, бедра),
- растяжки на животе, груди, бедрах,
- линия на коже, идущая от пупка до линии роста волос на лобке,
- Онемение или покалывание в руках.
Во втором триместре плод продолжает расти (его длина составляет около 3-5 дюймов). Руки и ноги могут сгибаться, почки начинают работать и вырабатывать мочу. Ребенок может слышать и глотать. Его брови, ногти и шея начинают формироваться. Кожа имеет морщинистый вид. На 28 неделе более 90% младенцев могут выжить вне матки, если им будет оказана качественная медицинская помощь.
Третий и последний триместр продолжается с 29 недели до родов (что происходит примерно на 40 неделе).Некоторая часть дискомфорта предыдущего триместра все еще будет присутствовать. Более того, многие женщины испытывают затруднения с дыханием, и им приходится чаще посещать ванную комнату. Это потому, что ребенок становится больше и оказывает большее давление на органы матери. Эти чувства могут быть неприятными, но не волнуйтесь, они исчезнут после рождения.
В течение последнего триместра вы можете обнаружить некоторые новые изменения тела:
- одышка,
- проблемы со сном,
- нежная грудь (может вытечь часть воды перед молоком, молозиво),
- торчащий пупок,
- изжога,
- схватки (они могут быть признаком настоящих или ложных родов).
К седьмому месяцу беременности ребенок начинает брыкаться и потягиваться. Он может даже реагировать на свет и звук. Глаза могут открываться и закрываться. В следующем месяце плод очень быстро набирает вес; формируются разные области мозга. На девятом месяце ребенок готовится к родам, поворачиваясь в положение головы вниз в тазу женщины. Легкие полностью развиты и подготовлены к автономной работе от матери. Вес значительно увеличивается.
По мере приближения срока родов шейка матки становится тоньше и мягче.Это естественный процесс, который помогает родовым путям открываться во время родов. Последний отсчет начался …!
Преждевременные роды
Причина преждевременных родов часто не указывается. Однако существуют известные факторы риска преждевременных родов, в том числе:
- ранее преждевременные роды,
- многоплодная беременность (двойня, тройня, другие многоплодные),
- менее шести месяцев перерыва между беременностями,
- зачатие путем экстракорпорального оплодотворения,
- курительные сигареты,
- некоторые инфекции (особенно генитальные),
- хронические заболевания, такие как высокое кровяное давление или диабет,
- с недостаточным или избыточным весом до беременности,
- стрессовые жизненные ситуации,
- множественные выкидыши или аборты,
- телесное повреждение или травма.
В следующих таблицах показано среднее значение рождения: вес, длина и окружность головы недоношенных детей в разном гестационном возрасте (как для мальчиков, так и для девочек).
Для мальчиков ♂:
| Срок беременности | Вес [фунт / кг] | Длина [дюйм / см] | Окружность головы [дюйм / см] |
|---|---|---|---|
| 40 недель | 7 / 3,6 | 20/51 | 13.8/35 |
| 35 недель | 5 / 2,5 | 18,1 / 46 | 12,6 / 32 |
| 32 недели | 3 / 1,8 | 16,5 / 42 | 11,6 / 29,5 |
| 28 недель | 2 / 1,1 | 14,4 / 36,5 | 10,2 / 26 |
| 24 недели | 1 / 0,65 | 12,2 / 31 | 8,7 / 22 |
Для девочек ♀:
| Срок беременности | Вес [фунт / кг] | Длина [дюйм / см] | Окружность головы [дюйм / см] |
|---|---|---|---|
| 40 недель | 7/3.4 | 20/51 | 13,8 / 35 |
| 35 недель | 5 / 2,4 | 17,7 / 45 | 12,4 / 31,5 |
| 32 недели | 3 / 1,7 | 16,5 / 42 | 11,4 / 29 |
| 28 недель | 2 / 1.0 | 14,1 / 36 | 9,8 / 25 |
| 24 недели | 1 / 0.60 | 12.6/32 | 8,3 / 21 |
Срок беременности
Беременность — это период между зачатием и рождением. За это время ребенок растет и развивается в утробе матери. Гестационный возраст (GA) описывает, как далеко продвинулась беременность. Он измеряется в неделях, с первого дня последнего менструального цикла женщины до текущей даты. Следовательно, когда ребенок зачат (примерно через 2 недели после LMP), считается, что его гестационный возраст уже составляет две недели.
Когда мне следует записаться на первое медицинское обследование?
Правильный медицинский уход во время беременности имеет решающее значение для здоровья ребенка и предотвращения возможных осложнений.

 Поэтому, даже если вы знаете точную дату полового акта, вы не сможете определить точную дату оплодотворения.
Поэтому, даже если вы знаете точную дату полового акта, вы не сможете определить точную дату оплодотворения.

 Например, EDD для беременности, возникшей в результате экстракорпорального оплодотворения, следует назначать с учетом возраста эмбриона и даты переноса.
Например, EDD для беременности, возникшей в результате экстракорпорального оплодотворения, следует назначать с учетом возраста эмбриона и даты переноса.