Кардиотокография (КТГ) плода на Щукинской
Кардиотокография (КТГ) — процедура, результаты которой позволяют оценить частоту сердцебиения плода в зависимости от сокращений матки, внешнего воздействия и активности ребёнка.
Показатели КТГ во многом определяют тактику ведения беременности. Наряду с допплерометрией и УЗИ матки, КТГ плода относят к основным видам пренатальной диагностики.
Цель проведения
Ожидание ребенка – время, полное волнений, поэтому многие будущие мамы настороженно воспринимают любую диагностическую процедуру. Не стоит переживать, если доктор назначил кардиотокографию – это стандартное исследование, которое проводят два раза за беременность (с 32 недели), а также во время родов (по назначению врача). КТГ помогает выявить:
- внутриутробные инфекции;
- гипоксию;
- фетоплацентарную недостаточность;
- быстрое созревание плаценты;
- аномалии сердечно-сосудистой системы.
Если вдруг в процессе обследования обнаружены нарушения, может быть проведена повторная процедура. КТГ абсолютно безопасна для ребенка и не имеет каких-либо противопоказаний.
Подготовка и проведение
КТГ занимает 40-60 минут, поэтому перед ее проведением нужно сходить в туалет; с собой можно взять книгу или журнал, чтобы время прошло незаметней. Не следует плотно есть или, наоборот, голодать – КТГ лучше всего проходить в сытом и спокойном состоянии. Во время проведения обследования нельзя лежать на спине – это может исказить результат, тело затекает; оптимальный вариант – полулежа или лежа на боку.
Аппарат для КТГ представляет собой записывающее устройство с двумя датчиками, один из которых фиксирует показания сердечной системы малыша, второй – маточные сокращения и реакцию плода на них.
- 9-12 баллов – нормальное развитие плода;
- 6-8 баллов – выявлено кислородное голодание, требуется повторное обследование;
- 5 и менее баллов – критический результат, при котором проводится экстренная госпитализация, возможно проведение кесарева сечения.
Стоимость услуг
| Наименование | Цены в рублях |
|---|---|
| Кардиотокография плода при одноплодной беременности | |
| Кардиотокография плода при многоплодной беременности |
В медицинском центре «Эммаклиник» вы можете не только пройти КТГ, но и воспользоваться услугами опытных высококвалифицированных гинекологов по ведению беременности. Запись на прием – по телефону +7 495 652-11-11 или через онлайн-форму на сайте.
Отделение: Гинекология
Запись на прием (доступна видеоконсультация)
Ваше сообщение отправлено
Благодарим за обращение в Многопрофильный медицинский центр «Эммаклиник»!
Ваше сообщение будет обработано в ближайшее время и мы свяжемся с вами для уточнения деталей.
Будьте здоровы!
Присединяйтесь к нам в социальных сетях!
Актуальные новости, акции, полезная информация.
Допплерографическое исследование
Применение в ультразвуковой диагностике аппаратуры, работа которой основана на эффекте Допплера, позволяет изучать состояние маточно-плацентарного, фетоплацентарного и плодового кровотока.
Допплерография представляет собой высокоинформативный, относительно простой и безопасный метод диагностики, который можно использовать для комплексного динамического наблюдения за состоянием кровообращения в системе мать — плацента — плод после 18 нед беременности, так как к этому времени завершается вторая волна инвазии цитотрофобласта.
С помощью этого обследования можно определить, нормальный ли кровоток, или имеется его нарушение от минимального до такого уровня, когда это экстренно угрожает жизни плода.
Наиболее часто при допплерографии оценивают соотношение между максимальной систолической скоростью кровотока (МССК), отражающей сократительную функцию сердца и эластичность стенок сосуда, и конечной диастолической скоростью кровотока (КДСК), которая зависит от степени сопротивления периферического сосудистого русла.
Кроме качественного анализа кровотока, возможно определение количественных показателей, таких как абсолютная скорость движения крови в сосуде или объемная скорость кровотока.
Основана допплерометрия при беременности на эффекте Доплера – свойстве ультразвуковой волны, отражаясь от движущихся тел, изменять частоту своих колебаний.В итоге датчик, который посылает один тип звуков, воспринимает их отраженными с другой частотой, это расшифровывается программой, и на экран поступает изображение в виде графика, серо-белой или цветной картинки.
Существует три режима исследования:
-
1. Непрерывный волновой: ультразвук посылается постоянным сигналом.
- 2. Импульсный режим УЗИ с доплером при беременности: волна посылается не постоянно, а циклами. В результате датчик улавливает отраженный ультразвук, посылает его на обработку, и в то же время «выдает» новую «порцию» сигналов.
-
3. Допплерография при беременности может проводиться также в режиме цветового картирования. В основе – тот же метод, только скорость кровотока в различных участках сосудов кодируется разным цветом. Эти оттенки накладываются на двухмерное изображение, которое можно увидеть и при обычном УЗИ. То есть, если на мониторе вы видите различные цвета, это вовсе не артерии (красные) и вены (синие), а сосуды с разной скоростью кровотока, который может быть направлен от датчика и к датчику.
В каких случаях исследуют
-
1. если на УЗИ видны петли пуповины недалеко от шеи плода;
-
2. для выявления патологии плаценты;
-
3. при мало- или многоводии;
-
4. по УЗИ есть подозрения на порок развития сердца или мозг;
-
5. по результатам наружного акушерского осмотра или по УЗИ плод меньше, чем должен быть в этом срок;
-
6. если у матери есть гестоз, сахарный диабет, аутоиммунные заболевания (например, красная волчанка, васкулит, тиреоидит Хашимото), болезни почек, гипертония;
-
7. два или больше плодов, особенно если они сильно отличаются по размерам;
-
8. «замершая» предыдущая беременность;
-
9. до этого был самопроизвольный выкидыш;
-
10. по УЗИ видны аномалии пуповины;
-
11. конфликт матери и плода по резус-фактору;
-
12.
 травма живота беременно;
травма живота беременно; -
13. плохие» результаты КТГ после 30 недели.
Время проведения исследования
Это исследование при беременности может проводиться тогда, когда полностью сформирована плацента, то есть к 16-18 неделе беременности. Именно в это время можно четко визуализировать маточно-плацентарный бассейн, имеющий низкое сопротивление сосудов. Раньше этого срока проводить доплер нет смысла. А лучше совместить УЗИ с доплером с обычным ультразвуковым обследованием, проводимом на 20-22 неделе.
Подготовка
К УЗИ доплера при беременности готовиться не нужно. Можете поесть накануне, или прийти натощак – от этого качество результатов не зависит. Мочевой пузырь для исследования также наполнять не нужно.
Процедура выполнения
Женщина ложится на кушетку, на живот наносят немного специального геля для того, чтобы допплерометрия была проведена без ошибок, которые могут возникнуть, если между датчиком и кожей попадет воздух. Длительность доплер УЗИ при беременности – около 30 минут. Процедура проста и безболезненна для пациентки. Вагинальный датчик при этом не используют.
Кардиотокография или КТГ — безопасная процедура для мамы и малыша. :: АЦМД
Многие беременные женщины даже не подозревают или не знают, что после 32 недели беременности и до срока родов можно, безопасно как для ребёнка, так и для будущей матери услышать сердцебиение ребенка.
После УЗИ III триместра остаётся ещё длительный период до родов, а слышать, как стучит сердечко малыша и приятно, и спокойнее для будущей мамы!
Это можно сделать с помощью кардиотокографии (КТГ), которая проводится беременным в клинике АЦМД-Медокс.
Суть метода, показания и подготовка.
Кардиотокография не имеет противопоказаний. Эта процедура на 100% безопасна как для малыша, так и для матери; безболезненна и даже приятна, так как беременная сама имеет возможность слушать сердцебиение своего будущего малыша.
Во время процедуры происходит оценка сердцебиения крохи, ее двигательная активность и сокращение мышц матки.
Кардиотокография проводится с 32 недели беременности, так как этому сроку хорошо отслеживается взаимосвязь между активностью ребёнка и его ритмом сердцебиения.
Показная к проведению обязательной кардиотокографии:
- выявленная на УЗИ патология со стороны плаценты,
- подозрение на задержку плода,
- рубец на матке,
- возможность преждевременных родов,
- гестоз,
- переношенная беременность,
- уменьшение активности плода,
- уменьшение/увеличение количества околоплодных вод,
- отклонения в прошлой КТГ
- обвитие плода пуповиной, выявленное на УЗИ.
КТГ проводится с помощью специальной аппаратуры, включающий в себя 2 датчика- первый датчик регистрирует сердцебиение малыша, а второй сокращение мышц матки. Беременной дают в руки пульт с кнопкой, которую она нажимает каждый раз при шевелении ребенка.
Для проведения кардиотокографии подготовка не требуется. Однако, беременная должна быть готова к тому, что исследование проводится около 20- 30 мин, необходимо обязательно сходить в туалет. Обычно предлагается сесть, откинувшись назад на спинку стула или лечь полубоком (слегка повернуться на левый бок). Во избежание сдавления нижней полой вены, лёжа на спине исследование не проводят. Иногда во время записи КТГ ребёнок спит, поэтому у беременная должна за 10-15 мин до процедуры съесть кусочек шоколада или иметь с собой бутерброд (его можно съесть и во время процедуры). Так малыш проснётся, и будущая мама сможет почувствовать шевеления, которые необходимы для оценки КТГ.
За 8-12 часов до КТГ запрещён приём Но-шпы (спазмолитики), седативные (успокоительные), обезболивающие и другие препараты, которые могут повлиять на результат кардиотокографии.
Беременная должна быть здорова, так как ОРВИ и другие инфекционно-воспалительные заболевания могут стать причиной постановки гипоксии плода.
При пониженном гемоглобине (анемии у беременной), у плода могут наблюдаться признаки гипоксии.
КТГ отображает только часть взаимоотношений в системе мать-плацента-плод, поэтому только по одному КТГ диагноз не ставится. Переживать в случае получения результатов КТГ отличных от нормы, без разговора и обсуждения результатов со своим ведущим беременность акушер -гинекологом не стоит!
Важно! На обследование иметь с собой обменную карту и УЗИ с допплерометрией.
В Минздраве назвали показания для компьютерной томографии при COVID-19 :: Общество :: РБК
Фото: Александр Авилов / АГН «Москва»
Для диагностики коронавируса не нужно делать компьютерную томографию (КТ) легких. Об этом говорится в заявлении главного специалиста по лучевой и инструментальной диагностике Минздрава России, профессора Игоря Тюрина (есть у РБК).
Тюрин пояснил, что КТ показана для пациентов с выраженными клиническими симптомами респираторной инфекции (одышка, высокая температура) и пациентов, у которых есть признаки респираторной вирусной инфекции и имеются серьезные факторы риска (тяжелый диабет, тяжелая сердечная недостаточность, выраженный избыток веса).
Власти Магнитогорска посоветовали делать рентген вместо КТ при пневмонии Тюрин пояснил, что КТ хорошо выявляет изменения в легких, но не диагностирует инфекции.
Тюрин пояснил, что КТ хорошо выявляет изменения в легких, но не диагностирует инфекции.«Призываю граждан не делать компьютерную томографию «на всякий случай». Так мы сможем оперативно сделать ее тем, кому она действительно нужна по жизненным показаниям», — сказал он.
КТГ плода, кардиография при беременности в СПБ, низкие цены
Кардиотокография при беременности
Данный метод диагностики применяется для характеристики состояния плода и состоит в фиксации и оценке частоты сердечного ритма – в статике, динамике, при маточных сокращениях и под влиянием факторов внешней среды.
С помощью кардиотокографии можно определить наличие гипоксии плода, то есть кислородной недостаточности. Такое отклонение уменьшает способность приспосабливаться к меняющимся условиям среды, которая оказывает разнородное влияние на будущего ребенка через материнский организм, а также тормозит рост и развитие плода, увеличивает риск возникновения нарушений во время родоразрешения и в послеродовом периоде.
Точная характеристика состояния плода
Согласно технике получения данных, кардиотокографию делят на непрямую, то есть наружную, и прямую – внутреннюю. В ходе непрямой КТГ сердечная активность плода и частота сокращений матки выявляются неинвазивно, через переднюю брюшную стенку беременной. Датчики накладываются на живот пациентки – и доктор снимает с них показатели. Сердцебиение плода регистрируется ультразвуковым датчиком, а степень тонуса матки определяется датчиком давления. Такая методика не имеет противопоказаний, не грозит какими-либо осложнениями и может быть применена как в ходе осмотров беременной для оценки внутриутробного развития плода – антенатальная кардиотокография, так и непосредственно в родах – интранатальная диагностика.
В отличие от наружной, прямая КТГ используется только при экстренной необходимости, и только в родах. В этом случае сердечные ритмы ребенка регистрируются электродом, который фиксируется на коже головки плода, а давление в матке, сила сокращений и схваток – тензометрическим датчиком или катетером, вводимыми в полость матки.
Регулярная диагностика
Диагностировать состояние плода можно с 28 недели, но четкая запись для подготовки врачом полноценного заключения может быть получена лишь с 32 недели. На этом сроке завершается становление цикла «бодрствование – сон», и отныне периоды двигательной активности плода в определенных пропорциях чередуются с отдыхом. «Отдыхает» будущий малыш в среднем полчаса, и важно правильно отследить время бодрствования и сна, чтобы учесть цикличную активность при анализе полученной кардиотокограммы.
Как правило, врачи рекомендуют осуществлять КТГ-диагностику раз в неделю или десять дней, если беременность проходит без осложнений. Если есть показания, то кардиотокограмму можно снимать через день или даже каждый день, чтобы отследить изменения в состоянии женщины и ребенка.
Под контролем лечащего врача
Акушеры-гинекологи клиники «Долголетие» – врачи высшей категории, кандидаты медицинских наук проводят КТГ-диагностику на аппарате экспертного класса. На основании сделанного заключения доктор дает рекомендации, корректирует течение беременности.
Очень важно, чтобы всю беременность контролировал один доктор, который помогает пройти путь от зачатия до рождения новой жизни. Ведь от того, насколько комфортно и безопасно будет чувствовать себя будущая мама все девять месяцев, зависят здоровье малыша и ее самой, успешное течение родов, возможность и исход новых беременностей.
Медицинский центр предлагает пациенткам пакет «Ведение беременности», который подразумевает предоставление женщине всего спектра необходимой врачебной помощи и диагностических мероприятий на протяжении всего срока беременности, согласно стандарту дородового наблюдения, разработанному Министерством здравоохранения Российской Федерации.
Узнать все интересующие подробности о проведении исследования в нашем медцентре, а также записаться на консультацию к опытным гинекологам клиники «Долголетие» можно по телефону: 671-01-70 или заполнив форму заявки на нашем сайте.
Правила поведения в родильном доме
В каждом учреждении есть свои традиции и требования, относящиеся к внешнему виду и поведению как сотрудников, так и посетителей. Особенно это касается медицинских учреждений — поликлиник, больниц, различных медицинских центров. Родильный дом — не исключение; здесь также имеется некий свод правил поведения, от соблюдения которых зависит в первую очередь здоровье мам и малышей. Медицинский персонал родильного дома, безусловно, знаком с требованиями своего лечебного учреждения. А вот будущие родители иногда не слишком чётко представляют себе, как надо себя вести в различных отделениях роддома.
Определившись с выбором роддома, позвоните в приёмное отделение или в справочную, чтобы уточнить особенные требования, действующие именно в этом лечебном учреждении. Дело в том, что наряду с общими для всех родовспомогательных учреждений требованиями в каждом роддоме могут выдвигаться свои правила, связанные с конкретными особенностями организации родовспоможения. Приведём несколько примеров. В родильный бокс некоторых роддомов разрешается брать фитбол — резиновый гимнастический мяч, на котором очень удобно переносить схватки.
Представляете, как будет обидно, если вы узнаете об этом, оказавшись уже в родблоке?! Многие роддома отказались от использования в родах «казенных» рубашек и халатов, разрешив женщинам брать на роды домашнюю одежду. Требования к «фасону и фактуре» родильных нарядов обычно вывешиваются в приёмном отделении. В этом случае, приехав на роды без чистой ночной рубашки или футболки, вы окажетесь в затруднительном положении. Нет, конечно, в роддоме найдётся «казенная» одежда, но настроение может испортиться.
С момента появления регулярных схваток не рекомендуется сидеть на твёрдой поверхности. Это ограничение связанно с вероятностью увеличения давления на головку малыша во время раскрытия шейки матки. С этого же момента не следует есть и пить. Во-первых, процесс раскрытия шейки матки часто сопровождается тошнотой и позывами на рвоту. Во-вторых, иногда в родах возникнут осложнения, при которых показан эндотрахеальный наркоз. В таком случае крайне важно отсутствие пищи и жидкости в желудке; несоблюдение этого ограничения может оказаться опасным для жизни будущей мамы. Следует заметить, что голода в процессе родов женщина не испытывает, а с чувством жажды можно бороться, полоща рот между схватками.
Во-вторых, иногда в родах возникнут осложнения, при которых показан эндотрахеальный наркоз. В таком случае крайне важно отсутствие пищи и жидкости в желудке; несоблюдение этого ограничения может оказаться опасным для жизни будущей мамы. Следует заметить, что голода в процессе родов женщина не испытывает, а с чувством жажды можно бороться, полоща рот между схватками.
Войдя в холл приёмного отделения, надо снять верхнюю одежду и переобуться в сменную обувь. Затем следует достать документы — паспорт, обменную карту, родовой сертификат, страховой полис и/или контракт на роды. Они необходимы для оформления Истории родов — медицинской карты, которая будет сопровождать вас во время пребывания в роддоме. Документы отдают акушерке приёмного отделения, она же приглашает роженицу на осмотр. После оформления истории родов, измерения пульса, артериального давления и температуры тела женщину просят перейти в смотровую комнату и полностью раздеться. Одежду и нижнее бельё акушерка передаёт провожающим или помещает в гардеробную. Паспорт и страховой полис после оформления истории родов также возвращают провожающим или помещают в сейф; обменную карту и родовой сертификат присоединяют к истории родов.
После осмотра на гинекологическом кресле и беседы с врачом будущую маму переводят в санитарную комнату. Здесь женщинам, поступающим на роды, делают клизму и бреют промежность. Для проведения этих процедур роженице предлагают лечь на кушетку. Во время бритья промежности следует лежать на спине, во время постановки клизмы — на боку спиной к акушерке. После клизмы роженицу проводят в туалет, где следует находиться не менее 20-30 минут, чтобы максимально освободить кишечник. Затем будущей маме предлагают принять душ и одеться (в «местную» или принесённую с собой рубашку и халат — в зависимости от того, как принято в данном роддоме).
В приёмном отделении роженицу могут попросить подстричь ногти на руках и удалить маникюр. Такая просьба вполне обоснованна: по цвету ногтей доктор определяет степень насыщения крови кислородом. При первых признаках гипоксии (недостатке кислорода в крови) страдают мелкие сосуды — капилляры, расположенные в том числе и в ногтевом ложе. В этом случае ногти приобретают бледно-голубой оттенок. Таким образом наличие декоративного лака на ногтях может помешать врачу объективно оценить состояние роженицы и плода. Укоротить длину ногтей необходимо потому, что сразу после рождения малыша кладут на живот маме. Во время этого «периода слияния» матери и младенца родильница придерживает малыша руками. Кожа новорожденного очень нежная — почти как слизистая оболочка взрослого человека. Выступающие ногти на руках мамы могут незаметно травмировать кожу крохи. Образовавшиеся при этом царапины в дальнейшем будут служить входными воротами для инфекции.
При первых признаках гипоксии (недостатке кислорода в крови) страдают мелкие сосуды — капилляры, расположенные в том числе и в ногтевом ложе. В этом случае ногти приобретают бледно-голубой оттенок. Таким образом наличие декоративного лака на ногтях может помешать врачу объективно оценить состояние роженицы и плода. Укоротить длину ногтей необходимо потому, что сразу после рождения малыша кладут на живот маме. Во время этого «периода слияния» матери и младенца родильница придерживает малыша руками. Кожа новорожденного очень нежная — почти как слизистая оболочка взрослого человека. Выступающие ногти на руках мамы могут незаметно травмировать кожу крохи. Образовавшиеся при этом царапины в дальнейшем будут служить входными воротами для инфекции.
После завершения гигиенических процедур мамочке предлагают попрощаться с провожатыми и подняться в родблок в сопровождении акушерки приёмного отделения. Если будущая мама прибыла на роды в сопровождении партнёра (папы, подруги, психолога, доктора), его проводят в специальное помещение, где удобно переодеться для присутствия на родах. В некоторых роддомах партнёрам предлагают медицинские костюмы, в других — разрешают брать на роды чистую домашнюю одежду из хлопка; об этом следует узнать заранее. В любом случае партнёру необходимо иметь сменную обувь и чистые сменные носки.
В предродовой (или родильном боксе) роженице предлагают прилечь на кровать для врачебного осмотра. Доктор выслушивает сердцебиение плода с помощью специального акушерского стетоскопа (деревянной трубочки) или кардиотокографа (КТГ) — аппарата, позволяющего регистрировать не только работу сердца плода, но и сократительную деятельность матки. Показания КТГ записывают в течение 20-40 минут; в это время лучше лежать на спине. При необходимости доктор проводит повторное влагалищное исследование для определения динамики родовой деятельности. Затем роженице предлагают встать и вести себя свободно. Свободное, или активное поведение в родах предполагает ходьбу, приём различных поз, облегчающих ощущение во время схваток, массаж крестцовой и подвздошной области, специальное дыхание. Активное поведение в родах применяется в пределах родильного бокса (предродовой палаты). О возможности перемещений по коридору родильного блока стоит осведомиться у персонала — этим вы можете помешать работе отделения. В некоторых лечебных заведениях родильные блоки оборудованы небольшими мини-бассейнами, в которые роженица под присмотром персонала может погружаться во время схваток. Другие родильные отделения располагают душевыми кабинами для рожениц, где будущие мамы также могут переносить схватки в сопровождении акушерки, врача или партнёра по родам. О возможности посещения душа следует осведомиться у врача, ведущего роды или акушерки родильного блока.
Активное поведение в родах применяется в пределах родильного бокса (предродовой палаты). О возможности перемещений по коридору родильного блока стоит осведомиться у персонала — этим вы можете помешать работе отделения. В некоторых лечебных заведениях родильные блоки оборудованы небольшими мини-бассейнами, в которые роженица под присмотром персонала может погружаться во время схваток. Другие родильные отделения располагают душевыми кабинами для рожениц, где будущие мамы также могут переносить схватки в сопровождении акушерки, врача или партнёра по родам. О возможности посещения душа следует осведомиться у врача, ведущего роды или акушерки родильного блока.
Активное поведение в родах приветствуется всегда, если роды протекают физиологически, то есть без осложнений. Однако и в физиологических родах бывают моменты, в которые роженицу просят занять горизонтальное положение. К таким ситуациям относятся:
*Влагалищный осмотр
*Запись КТГ илипрослушивание сердца плода
*Амниотомия — вскрытие плодного пузыря
*Самопроизвольный разрыв плодного пузыря. В момент излития околоплодных вод значительно меняется внутрибрюшное и общее артериальное давление — роженица может испытывать головокружение. Кроме того, при излитии плодных вод необходимо удостовериться, что головка (или ягодички — при тазовом предлежании) малыша плотно прижалась ко входу в малый таз и не произошло выпадения петли пуповины.
*Момент полного открытия шейки матки. Горизонтальное положение в конце I периода родов даёт возможность малышу плавно пройти через раскрывшуюся шейку матки. Это позволяет максимально обезопасить маму от разрывов шейки.
*Момент рождения малыша и отделение последа. В конце II периода родов женщина помещается на специальное приспособление для родов — кровать Рахманова. На кровати Рахманова будущая мама находится до окончания родов.
*Осмотр родовых путей после родов. Производится также на кровати Рахманова или гинекологическом кресле.
*Ранний послеродовый период. Если роды прошли без осложнений, 2 часа с момента завершения родов мама с малышом проводят в родблоке под интенсивным наблюдением персонала. При наличии осложнений срок интенсивного наблюдения увеличивается.
После рождения последа родильнице внутривенно вводят МЕТИЛЭРГОМЕТРИН — препарат, способствующий сокращению матки. Это вызвано необходимостью профилактики раннего послеродового кровотечения. С этой же целью по завершении родового процесса на живот родильницы помещают резервуар со льдом, который не следует снимать в течение 2-х часов после родов.
В ранний послеродовый период акушерка родильного блока регулярно (каждые 15-20 минут) навещает молодую маму, измеряет пульс, артериальное давление, температуру тела и определяет количество, цвет и характер выделений из половых путей. Родильницу просят не спать для объективной оценки её состояния.
При благополучном течении раннего послеродового периода (2 часа с момента родов) маму и малыша переводят в послеродовое отделение.
Правила поведения в послеродовом отделении значительно различаются в зависимости от того, какой режим пребывания практикуется в данном родильном доме. Если речь идёт о раздельном пребывании, родильница контактирует с младенцем в строго определённое время — часы кормления. Обычно это происходит каждые 3 часа по 30 минут в течение дня (первое кормление в 6-00, последнее 0-00) с ночным перерывом в 6 часов. При совместном пребывании кроха постоянно находится вместе с мамой; кормление в этом случае осуществляется по требованию, то есть не привязано к конкретному времени. Перед каждым кормлением малыша следует тщательно помыть руки и грудь. Бюстгальтер для кормления необходимо менять каждый день. При подтекании молока или молозева между кормлениями удобно пользоваться специальными прокладками для бюстгальтера. По всем вопросам, связанным с грудным вскармливанием, нужно обращаться к дежурной акушерке и лечащему врачу послеродового отделения. Вопросы о состоянии здоровья малыша задают неонатологу (детскому доктору), который посещает молодую маму ежедневно. Проблемы по уходу за крохой поможет разрешить детская сестра, также ежедневно навещающая родильницу.
Вопросы о состоянии здоровья малыша задают неонатологу (детскому доктору), который посещает молодую маму ежедневно. Проблемы по уходу за крохой поможет разрешить детская сестра, также ежедневно навещающая родильницу.
В случае, если роды сопровождались разрывами или хирургическим разрезом промежности (эпизиотомией) с последующим наложением швов, в послеродовом периоде молодой маме следует придерживаться определённых правил поведения, способствующих скорейшему и благополучному заживлению повреждений промежности. Сразу после отделения последа у родильницы появляются значительные кровянистые выделения из половых путей — лохии. Лохии являются идеальной питательной средой для размножения различных болезнетворных бактерий, поэтому скопление таких выделений в области швов крайне нежелательно. В рамках послеродовой гигиены половых путей женщине рекомендуется регулярно (не менее 6 раз в сутки) подмываться тёплой водой с добавлением марганцовки (используется слабый бледно-розовый раствор — 2-3 крупинки на 2 литра воды) или антибактериального мыла типа SAFEGARD (можно также воспользоваться обычным хозяйственным мылом). Ежедневно молодую маму приглашают в процедурный кабинет для медикаментозной обработки швов. Кроме того, рекомендуется как можно чаще менять подкладные стерильные пелёнки или послеродовые гигиенические прокладки. Вместо обычного белья во время пребывания в послеродовом отделении удобно использовать специальные одноразовые трусики из нетканого материала. При наличие швов на промежности первые трое суток после родов женщине порекомендуют соблюдать специальную диету, исключающую грубую клетчатку — овощи, фрукты, хлебо-булочные изделия. Эта «поправка рациона» позволит снизить перистальтику кишечника и отсрочить дефекацию; такие меры необходимы для заживления швов. В этот период молодая мама может есть нежирное отварное мясо, рыбу, птицу и бульоны, а также употреблять кисло-молочные продукты. При благополучном заживлении швы снимают на 5-е сутки после родов. В течение 3-х недель после родов родильнице не рекомендуют сидеть (в рамках профилактики расхождения швов на промежности).
В послеродовых отделениях, допускающих посещение или совместное проживание родственников мамы и малыша, следует также соблюдать определённые правила поведения. Посетители должны снимать уличную одежду и переобуваться до входа в отделение, а в палате переодеваться в чистую домашнюю одежду или надевать медицинский халат. Перед тем, как подойти к малышу, папе и другим посетителям необходимо вымыть руки. Надо сказать, что первые дни после родов мама и малыш более всего нуждаются в отдыхе, поэтому, по возможности, старайтесь ограничивать количество посетителей — берегите силы и здоровье!
Если мама и ребёночек чувствуют себя хорошо, на 3-5 сутки после физиологических родов встаёт вопрос о выписке молодой семьи домой. Перед выпиской маме делают УЗИ органов малого таза, при наличии съёмных швов — производят осмотр с удалением шовного материала. Перед выпиской акушер-гинеколог разъясняет молодой маме особенности послеродовой гигиены половых органов и молочных желёз, а неонатолог даёт рекомендации по уходу за малышом.
При выписке женщине выдают две заполненные части обменной карты. Первая часть содержит информацию о родильнице и особенностях течения родов; её следует передать лечащему врачу женской консультации. Вторая часть содержит информацию о новорожденном; её отдают в детскую поликлинику. За день до выписки неонатолог родильного дома телефонирует в детское лечебное заведение, в котором родители планируют наблюдать малыша.
Из родильного дома молодая семья уносит первый документ крохи — справку о рождении, в которой указан день, месяц, год, время суток, лечебное заведение, город, страна, пол и параметры, с которыми малыш появился на свет. Здесь же указывается фамилия, имя, отчество и год рождения мамы, номер истории родов и фамилия врача, который помогал ребёночку появиться на свет. На основании этой справки сотрудники ЗАГСа выдают родителям Свидетельство о рождении малыша.
Вредно ли УЗИ для плода?
Есть устойчивое мнение, что УЗИ при беременности вредно. Даже самые послушные будущие матери очень переживают при необходимости делать частые проверки, полагая, что это может навредить малышу. Считается, что если будущая мама часто обследуется, это неминуемо отразится на развитии ребенка, сделает его предрасположенным чуть ли не к раку, генетически неполноценным и отстающим в физическом и умственном развитии.
Даже самые послушные будущие матери очень переживают при необходимости делать частые проверки, полагая, что это может навредить малышу. Считается, что если будущая мама часто обследуется, это неминуемо отразится на развитии ребенка, сделает его предрасположенным чуть ли не к раку, генетически неполноценным и отстающим в физическом и умственном развитии.
Для начала разберемся, что такое УЗИ?
Это звук настолько высокий, что он находится за пределами человеческого восприятия. Это обычные звуковые волны, как разговор или музыка, например, но частота колебаний этих волн выше, чем может услышать ухо человека. Как любой звук, он проникает сквозь препятствия, отчасти от них отражаясь (крикните в горах, они вернут вам эхо, с ультразвуком происходит то же самое). Ультразвуковой аппарат испускает сигнал, и он отражается (дает эхо) от разных тканей с разной силой, именно это эхо и регистрируется, превращаясь в картинку. Воздействие на плод обусловлено этими звуковыми волнами. Маловероятно, что эмбрион может их слышать, он же будущий человек, и слух у него будет человеческий, не способный слышать столь высокие звуки. Надо сказать, что до 16-17 недель орган слуха вовсе недостаточно развит, для того чтобы слышать хоть какие-то звуки. Часто во время проведения обследования можно увидеть, как малыш отворачивается от датчика, но это скорее связано с его давлением на переднюю брюшную стенку, чем влиянием самого ультразвука на плод.
Влияние УЗИ на беременность
Влияние на плод связывают с механическим воздействием ультразвука. Действительно, он используется в лечении разных болезней при проведении физиотерапии и даже для очистки зубов. Мало того, его используют военные, например, на подводных лодках. Зная подобное, невольно задумаешься — стоит ли рисковать? Но по аналогии с обычным звуком, представьте свои ощущения на дискотеке, или рядом со взлетающим самолетом, где децибелы зашкаливают, или же в тихой комнате, где любимый шепчет ласковые слова на ушко… Примерно такая же разница между тем ультразвуком, что используется в вышеперечисленных ситуациях и тем, что испускает аппарат. Таким образом, вред данного аппарата сильно преувеличивают люди, не понимающие самой сути исследования.
Таким образом, вред данного аппарата сильно преувеличивают люди, не понимающие самой сути исследования.
Влияние УЗИ на плод
Однако влияние УЗИ на плод всё же есть. Матка очень чувствительный, к внешнему воздействию, орган, и при проведении исследования она может приходить в тонус. При обычной, нормально протекающей беременности в этом нет никакой опасности, но при наличии угрозы прерывания на ранних сроках часто от этого исследования воздерживаются до нормализации тонуса матки.
УЗИ при беременности, да или нет?
Стоит помнить, что это довольно молодой метод исследования, и мы не знаем отдаленных последствий, как именно может отразиться УЗИ на беременных женщинах и на будущих поколениях. Возможно, эти опасения и беспочвенны, но не стоит настаивать на проведении 3D и 4D УЗИ, при которых сила ультразвука больше, только для того, чтобы увидеть своего малыша — достаточно обычного обследования. С другой стороны именно ультразвук стал тем методом исследования, который приоткрыл постороннему взгляду нерожденного ребенка, и дал возможность вовремя заметить серьёзные отклонения в развитии плода и принять меры, предотвращая осложнения как самой беременности, так и родов. Отказаться от УЗИ при беременности можно, нет такого закона, который заставил бы человека делать то или иное обследование. Но с другой стороны, возможно, именно эта способность может спасти вас и вашего ребенка от серьёзных осложнений, ибо как иначе заподозрить, например, неправильные положения плода, врожденные пороки развития у плода, предлежание плаценты и другие проблемы, которые могут привести в родах к настоящим катастрофам…?
Материал подготовил врач УЗД Е.В.Тишковская
Интерпретация снимков кардиотокографа | BMJ
- Сэм Добсон, год основания 1 doctor1,
- Джессика Кили, год основания 2 doctor1,
- Эндрю Симм, акушер-консультант1
- 1 Больницы Ноттингемского университета Городской кампус, Ноттингем,
Классификация и определение каждого признака на трассировке упрощает интерпретацию и диагностику.
На каком-то этапе вашего медицинского обучения вы будете наблюдать нормальные роды и станете свидетелем или помощником в родах.В этих ситуациях вы столкнетесь с внутриродовым фетальным монитором и кардиотокографом (КТГ). Вас могут попросить классифицировать и интерпретировать результаты КТГ у постели больного, в палате, на собрании КТГ или даже во время обследования. Хотя КТГ обычно не используется в дородовых условиях, КТГ можно использовать для обеспечения благополучия плода — например, при подозрении на снижение движений плода.1
Правильная классификация и интерпретация результатов КТГ — важная часть оценки благополучия плода, при этом плохая интерпретация является наиболее частой причиной смерти во время родов, которую можно избежать.2 Это связано с тем, что неправильная интерпретация может привести к плохим планам лечения, что может привести к неблагоприятным исходам, таким как церебральный паралич, гипоксическая ишемическая энцефалопатия или перинатальная смерть.
В этой статье представлены основы внутриродового мониторинга плода, классификации и интерпретации результатов КТГ с целью дать вам безопасный и логичный подход, который вы можете использовать в родильном отделении в качестве студента-медика или младшего врача.
Характеристики внутриродовых мониторов плода
Внутриродовые мониторы плода имеют несколько функций (рис. 1).⇓
Допплеровский ультразвуковой датчик (желтый) — используется для регистрации частоты сердечных сокращений плода. Он размещается над передним плечом плода, обычно в левом или правом нижнем квадранте живота матери при головном предлежании плода.
Датчик давления (красный) — устанавливается над дном матки в эпигастральной области матери и контролирует сокращения матки.
Прикроватный аппарат — оба датчика подключаются к нему для создания бумажной КТГ-трассировки.
Насадка для электрода на черепе плода, который можно прикрепить к голове ребенка для контроля частоты сердечных сокращений плода.

Отдельный допплеровский зонд для второго ребенка (или один…
Путаницы при мониторинге сердца плода
В недавнем сообщении Каждый ребенок подсчитывает отчет о анестетиках Уход — безопасность беременных зависит от совместной работы Я прокомментировал последний отчет программы RCOG «Подсчет каждого ребенка», в котором анализировалось, каким образом задержки в анестезиологической помощи способствовали трагической травме, полученной при рождении 49 младенцев в 2015 году.Постоянной темой отчета было то, что безопасность беременных зависит от командной работы и что анестезиолог является ключевым членом команды, который должен участвовать в планировании коммуникаций и доставки нескольких срочных родов, если возникнут критические задержки в лечении и последующий вред. избегали.
Акушерам напомнили, что они должны взять на себя ответственность за сообщение непосредственно анестезиологу о необходимости родоразрешения, чтобы анестезиолог мог расставить приоритеты при посещении пациента и выбрать соответствующий анестетик, учитывая скорость, с которой должны быть осуществлены роды, и вероятность перехода от одного способа доставки к другому.
Родильные бригады не знали, что КТГ регистрировала частоту сердечных сокращений матери.В отчете были выявлены некоторые другие случаи, когда участие анестезиолога, хотя и не являлось единственной причиной травмы, способствовало неблагоприятному исходу для ребенка. В нескольких случаях кардиотокограф (КТГ) неправильно считал, что бригада родильного дома регистрирует нормальную частоту сердечных сокращений плода (ЧСС). Фактически, в отсутствие поддающейся обнаружению ЧСС, у матери регистрировалась материнская тахикардия (учащенное сердцебиение матери).
Обнадеживает то, что рецензенты «Подсчет каждого ребенка» обнаружили, что в большинстве случаев, когда это происходило, анестезиолог правильно указывал на то, что происходило, с другими членами бригады родильного дома. Однако во время одного такого инцидента анестезиолог знал, что КТГ измеряет материнский пульс, а не ЧСС, но не смог сообщить об этом неосведомленной акушерской бригаде, тем самым упустив возможность экстренного действия для защиты ребенка.
Однако во время одного такого инцидента анестезиолог знал, что КТГ измеряет материнский пульс, а не ЧСС, но не смог сообщить об этом неосведомленной акушерской бригаде, тем самым упустив возможность экстренного действия для защиты ребенка.
Замена частоты сердечных сокращений матери на FHR на КТГ на — редкое явление, но наши специалисты по церебральному параличу в Boyes Turner часто видят и имеют обширный опыт в расследовании.Эти случаи обычно связаны с родами, в которых плод изо всех сил пытается получить достаточное количество кислорода. По мере того, как нерожденный ребенок становится все более обеспокоенным, на графике КТГ появляются аномалии сердечного ритма, такие как поздние замедления, тахикардия (повышенная базовая частота сердечных сокращений) и уменьшенная вариация между ударами, прежде чем частота сердечных сокращений снова постепенно снижается, снижаясь в терминальную брадикардию, во время которой головной мозг плода безвозвратно поврежден, и, если его не родить, нерожденный ребенок умирает.
Каким образом происходит смешивание мониторинга сердечного ритма плода и матери? Во время схваток и родоразрешения монитор CTG использует ультразвуковой допплеровский сигнал малой мощности для определения сердцебиения плода, изолируя его от других движений в брюшной полости матери.КТГ-монитор также показывает активность (сокращения) матки. Однако, в зависимости от расположения внешнего датчика на животе матери или если сердце плода становится слишком слабым, а частота сердечных сокращений слишком медленная для датчика, чтобы уловить его сигнал, КТГ реагирует на сигнал, производимый абдоминальной и маточной кровью. сосудов и вместо этого воспроизводит частоту сердечных сокращений матери на графике КТГ. Сердцебиение матери обычно будет ниже, чем у плода, но во время стресса сокращений во время схваток и родов ее частота сердечных сокращений увеличивается, и показания КТГ ее тахикардии могут быть неверно интерпретированы как обнадеживающе нормальное сердцебиение плода. оценка родильного персонала.
оценка родильного персонала.
Чтобы избежать возможности маскировки дистресса плода (требующего неотложных действий для родов) за счет вводящих в заблуждение показаний КТГ, руководство NICE для родов и больничные протоколы рекомендуют регулярную одновременную проверку материнского пульса и периодическую аускультацию (прослушивание). частоты сердечных сокращений во время родов, чтобы сравнить частоту сердечных сокращений матери с сердцебиением еще не родившегося ребенка и провести различие между ними.Если есть какие-либо сомнения в отношении ЧСС, к голове будущего ребенка следует прикрепить электрод на коже черепа плода, чтобы получить более надежные и точные данные о частоте сердечных сокращений ребенка.
Бойс Тернер имеет опыт рассмотрения этих претензий и может помочь.В Boyes Turner мы недавно добились существенного возмещения ущерба молодому человеку, который перенес тяжелую гипоксическую ишемию при рождении, которая привела к дискинетическому церебральному параличу в результате неудачи родильного отделения. чтобы понять, что КТГ показывает частоту сердечных сокращений его матери, а не его, и, как следствие, задержки в его родах.
Мы поддерживаем усилия RCOG, извлекая уроки из ошибок в рамках программы «Каждый ребенок на счету», по повышению стандартов охраны материнства.
Если вы ухаживаете за ребенком или молодым взрослым с церебральным параличом или травмой головного мозга, связанной с рождением, свяжитесь с нашими юристами-специалистами по электронной почте [email protected].
Недостаток визуальной интерпретации кардиотокографии: сравнительное исследование с использованием автоматизированного метода и установленного руководства с использованием статистического анализа и вариации внутри клинициста.Меж- и внутриклиническое соглашение об оценке параметров было достигнуто с использованием межклассовой корреляции.
 Каждый врач оценивал параметры после 2-недельного перерыва. Значения каппа были примерно в интервале 0,43, что указывает на плохое согласие, и 0,79, что указывает на умеренное согласие. Хотя процент согласия для некоторых параметров высок, доверительный интервал 95% велик, что указывает на отсутствие согласия. Вариации внутри клиницистов показаны в Таблице 2.
Каждый врач оценивал параметры после 2-недельного перерыва. Значения каппа были примерно в интервале 0,43, что указывает на плохое согласие, и 0,79, что указывает на умеренное согласие. Хотя процент согласия для некоторых параметров высок, доверительный интервал 95% велик, что указывает на отсутствие согласия. Вариации внутри клиницистов показаны в Таблице 2.Было обнаружено, что значение каппа для согласования между клиницистами для различных параметров находится в диапазоне от 0.7 и 0,53, что указывает на согласие трех клиницистов от умеренного до плохого. Согласие между врачами было особенно плохим для определения ускорения. Этот результат показан в Таблице 2.
Межклиническое согласие по общей классификации CTG было умеренным со значением каппа 0,73 и процентом согласия 81,68%. Согласие между клиницистами в течение 2 недель было умеренным с процентом согласия примерно между 81% — 84% и значением каппа между 0.7 и 0,76.
Коэффициент Каппа — классический метод оценки степени совпадения наблюдений. Хотя это считалось лучшим способом измерения согласия, Грант [27] установил, что само значение каппа не является лучшим показателем согласия. Значение Каппа 0,7 считается хорошим согласованием; однако пределы согласия для 95% доверительного интервала являются плохими как для меж-, так и для внутриклинического измерения параметров, а также для общей классификации. При КТГ необходимо правильно идентифицировать как нормальные, так и ненормальные случаи, поскольку неправильный диагноз может привести либо к гипоксии, либо к ненужной операционной процедуре.По словам Гранта, также необходимо отдельно рассматривать нормальные и аномальные соглашения для общей классификации. Когда процент аномальных исходов невелик, согласие в целом благоприятно взвешивается соглашением нормальных результатов.
Межклассовая корреляция оценила общие различия во мнениях. Однако для того, чтобы провести углубленный анализ вариации мнений клиницистов, мы попросили их присвоить количественное, а также качественное значение Базовый уровень (нормальный, брадикардия или тахикардия) и Вариабельность (отсутствует, умеренная или отмечены) и только качественное значение до Ускорение (присутствует или отсутствует) и замедление (раннее, позднее и переменное). Каждый параметр также был отмечен как нормальный или ненормальный в контексте данной кривой CTG. Вариации между врачами и внутри клиники измерялись с помощью ICC.
Каждый параметр также был отмечен как нормальный или ненормальный в контексте данной кривой CTG. Вариации между врачами и внутри клиники измерялись с помощью ICC.
Таблица 4 демонстрирует высокую степень согласия между врачами при количественной оценке как исходного уровня , так и вариабельности . За исключением вариабельности , также имеется хорошее согласие между качественной оценкой всех остальных параметров клиницистами. Однако при классификации параметров по одной из двух категорий анализ с использованием ICC показывает, что коэффициент корреляции значительно ниже допустимого предела.Это подтверждается корреляционной матрицей между врачами, приведенной в таблице 5, которая показывает, что между клиницистами существует плохое согласие.
ICC вариаций внутри клинициста показан в таблице 4. Каждый из клиницистов демонстрирует сильное внутриклиническое согласие в определении исходного уровня , вариабельности и замедления в течение 2 недель. Но между всеми тремя клиницистами возникли серьезные разногласия по поводу определения ускорения .
NICHD и метод, основанный на алгоритмах
На втором этапе параметры были извлечены с использованием автоматизированной техники, а также с использованием рекомендаций NICHD. Статистическое сравнение количественных параметров было выполнено с использованием меры каппа, которая дала высокий процент согласия наряду с высоким значением каппа. Однако это не обязательно означает, что эти два метода согласуются друг с другом. Таким образом, мы использовали тест для парной выборки t , результаты которого приведены в таблицах 6 и 7.
Средние баллы разницы (- 0.16 ± 0,368) и (- 0,097 ± 0,297) были ниже, чем нормальный балл разницы, равный 0, t -распределения, как было обнаружено, составили -5,757 и -4,327, соответственно, для вариабельности и исходного уровня с 174 степенями свободы. Статистическая значимость или значение p равно 0, то есть p <0,05 для обоих параметров. Это приводит авторов к выводу, что средства классификации существенно различались, что привело к отклонению нулевой гипотезы. Таким образом, два метода классификации существенно различались.
Это приводит авторов к выводу, что средства классификации существенно различались, что привело к отклонению нулевой гипотезы. Таким образом, два метода классификации существенно различались.
Для количественной оценки соответствия между двумя методами был использован график Бланда – Альтмана, параметры которого приведены в таблице 8. Смещение составляет –0,16 и –0,097 для изменчивости и базовой линии, соответственно. Мера нормального распределения с использованием критерия Колмогорова-Смирнова не требовалась, поскольку размер данных был довольно большим. Пределы согласия (LoA) составляют 1,44 и 1,16 для вариабельности и исходного уровня соответственно, что находится в пределах априорных пределов, установленных клиницистами. LoA, как указано в таблице 8, узкие, что отражает достаточный размер выборки и меньшее разброс различий.Таким образом, результаты, полученные двумя методами, сопоставимы.
Ускорение было качественно оценено как отсутствующее или присутствующее путем присвоения 0 или 1 соответственно. Коэффициент корреляции Спирмена составил 0,815, что указывало на то, что эти два метода были сопоставимы для определения ускорения .
Оценки замедления , которое было классифицировано как раннее, позднее и переменное, сравнивались с использованием коэффициента корреляции Пирсона. Высокие значения коэффициента от 0.753 и 0,919 указывают на сильную взаимосвязь между методами. Но это не сравнение измерений. Чтобы проверить, подходит ли линейная регрессия для этой цели, мы построили график частоты появления каждого типа замедления против стандартизованного остатка регрессии, и было обнаружено, что гистограмма имеет нормальное распределение, как показано на рис. 4 (i) — ( iii). На графике P-P на рис. 5 (i) — (iii) точки не сгруппированы вокруг прямой линии, проходящей через начало координат, что приводит нас к выводу, что линейная регрессия не может быть использована для исследования.
регрессия Деминга, таким образом, была использована, и результаты представлены на рис. 6 (i) — (iii) и в таблице 9. Точность метода Деминга отражена на трех графиках, потому что:
6 (i) — (iii) и в таблице 9. Точность метода Деминга отражена на трех графиках, потому что:
- 1.
Истинная линия проходит очень близко к источнику.
- 2.
Наклон линий Деминга на всех трех графиках составляет почти 1,0.
- 3.
Смещение минимально, поскольку разница между нижним и верхним пределами согласования как для наклона, так и для точки пересечения находится в пределах априорного предела.
Смещение было оценено с помощью метода Бланда – Альтмана, поскольку регрессия Деминга не подтверждает наличие смещения. Рисунок 7 (i) — (iii) и таблица 10 отображают результаты. Смещение не является статистически значимым для всех трех типов замедления, поскольку линия нулевой разницы лежит близко к среднему значению и находится в пределах 95% доверительного интервала пределов согласия [29]. Это снова видно из таблицы 10. Расчетная точность зависит от размера выборки. ДИ среднего и пределы согласия описывают ошибку в оценке из-за ошибки в размере выборки [27].Точность границ согласия в таблице 10 показывает, что 95% доверительный интервал для измерений имеет очень узкую ширину, что указывает на то, что авторы работали с достаточным количеством образцов, чтобы прийти к заключению.
Общая классификация КТГ
На заключительном этапе общая классификация КТГ проводилась всеми тремя методами с учетом параметров КТГ. На этом этапе с шестью клиницистами были проведены консультации для визуальной интерпретации, и была использована схема большинства голосов для суммирования классификации, проведенной клиницистами.Попарное сравнение методов представлено на рис. 9 (i) — (iii). Анализ регрессии Деминга из таблицы 11 показывает, что, хотя точка пересечения почти равна 0 для всех трех графиков, наклоны больше 1,0. С наклоном 1,338 и 1,174 для графиков большинства голосов против классификации на основе NICHD и большинства голосов против автоматизированного метода, соответственно, несоответствие в согласии очевидно. Также 95% ДИ 0,061 и 0,514 для нижнего и верхнего пределов согласия, соответственно, для большинства голосов против NICHD и 0.057 и 0,524 за большинство голосов против автоматизированного метода подтверждают аргумент о том, что визуальная оценка не является точной.
Также 95% ДИ 0,061 и 0,514 для нижнего и верхнего пределов согласия, соответственно, для большинства голосов против NICHD и 0.057 и 0,524 за большинство голосов против автоматизированного метода подтверждают аргумент о том, что визуальная оценка не является точной.
Несогласие в классификации CTG показано на рис. 10. Хотя существует значительная степень согласия в идентификации нормальных и подозрительных CTG, метод визуальной оценки, который представлен большинством голосов, не согласуется с большой запас по сравнению с двумя другими методами при идентификации патологических CTG.Чувствительность и специфичность попарного сравнения методов приведены в таблицах 12, 13, 14 и 15.
Автоматизированная система имеет очень высокую чувствительность (98,5%) для нормального CTG по сравнению с NICHD. Поскольку клиницистов больше беспокоит неправильная диагностика критических случаев, авторы предпочитают сосредоточиться на чувствительности и специфичности патологических КТГ . Специфичность 98,7% гарантирует очень высокие истинно отрицательные (TN) результаты.
Когда большинство голосовавших врачи сравнивают со спецификацией NICHD, чувствительность для нормальной КТГ является самой высокой (100%).Однако чувствительность для патологического CTG чрезвычайно низкая (36,8%), хотя специфичность довольно высока (92,8%). Опять же, когда сравнивается эффективность большинства голосований с автоматизированной системой, обнаруживается, что эффективность оценки клинициста для патологических КТГ низкая, поскольку чувствительность низкая (38,5%), несмотря на высокую специфичность (98,1%). ). Хотя специфичность высока, при диагностике подозрительных КТГ все три метода работают умеренно, поскольку чувствительность составляет примерно от 62 до 67%.
При анализе трех методов, основанных на чувствительности и специфичности, мы заметили, что все они показали очень хорошие результаты при идентификации нормальных КТГ , поскольку все они имеют высокие значения TP и TN. По эффективности автоматизированный метод является лучшим среди трех при выявлении патологических КТГ, поскольку он дает самые высокие значения TP и TN.
По эффективности автоматизированный метод является лучшим среди трех при выявлении патологических КТГ, поскольку он дает самые высокие значения TP и TN.
Мы измерили систематическую ошибку трех методов, используя метод Бланда – Альтмана. Выходы показаны на рис. 14 (i) — (iii). Метод Бланда – Альтмана оценил систематическую ошибку и 95% -ные пределы согласия [34].Среднее значение смещения составляет -0,1, -0,1 и 0,1 для сравнений, приведенных в таблице 16. Таким образом, для всех трех методов смещение очень близко к нулю, что указывает на небольшое завышение или недооценку. Расстояние между верхним и нижним пределами согласия находится в пределах клинически приемлемых границ, как показано в Таблице 16. Число выбросов немного больше, когда большинство голосований клиницистов сравнивается с автоматизированным методом.
База данных КТГ в открытом доступе | BMC по беременности и родам
Heintz E, Brodtkorb TH, Nelson N, Levin LA: Долгосрочная экономическая эффективность мониторинга плода во время родов: сравнение кардиотокографии, дополненной анализом ST, с одной только кардиотокографией. BJOG. 2008, 115 (13): 1676-1687. 10.1111 / j.1471-0528.2008.01935.x.
CAS Статья PubMed PubMed Central Google Scholar
Страчан Б.К., ван Вейнгаарден В.Дж., Сахота Д., Чанг А., Джеймс Д.К.: Сравнение только кардиотокографии с кардиотокографией плюс анализ интервалов PR при внутриродовом наблюдении: рандомизированное многоцентровое исследование.Исследовательская группа FECG. Ланцет. 2000, 355 (9202): 456-459. 10.1016 / S0140-6736 (00) 82012-7.
CAS Статья PubMed Google Scholar
д’Алоха Э., Мюллер М., Парибелло Ф., Демонтис Р., Фаа А: Асфиксия новорожденных и судебная медицина. J Matern Fetal Neonatal Med. 2009, 22 (Приложение 3): 54-56.
Артикул PubMed Google Scholar

Alfirevic Z, Devane D, Gyte GML: Непрерывная кардиотокография (КТГ) как форма электронного мониторинга плода (EFM) для оценки состояния плода во время родов.Кокрановская база данных Syst Rev.2006, 3 (3): CD006066-
PubMed Google Scholar
Мелман С., Шорел Э., Дирксен С., Аннеке Кви Л.С., де Бур Ф., Йонкерс М., Мэллори Д., Войски БВМ, Дорнбос Дж. П., Виссер Х, Анжок Дж. М., Хуйсйес ММП, Делемарр Ф.М., Куппенс С.М., Роберт Аарденбург IMVD, Vrouenraets FP, Lim FT, Kleiverda G, van der Salm PC, de Boer K, Sikkema MJ, Nijhuis JG, Hermens RP, Scheepers HC: ПРОСТО: Выполнение рекомендаций международных научно-обоснованных руководств по кесареву сечению в Нидерланды.Протокол контролируемого исследования до и после. Реализация Sci. 2013, 8: 3-10.1186 / 1748-5908-8-3.
Артикул Google Scholar
Lotgering FK, Wallenburg HC, Schouten HJ: Вариации между наблюдателями и внутри наблюдателя в оценке дородовых кардиотокограмм. Am J Obstet Gynecol. 1982, 144 (6): 701-705.
CAS Статья PubMed Google Scholar
FIGO: Руководство по мониторингу плода. Int J Gynecol Obstet. 1986, 25: 159-167.
Google Scholar
Бернардес Дж., Коста-Перейра А., де Кампос Д.А., ван Гейн Х.П., Перейра-Лейте Л.: Оценка согласия кардиотокограмм между наблюдателями. Int J Gynaecol Obstet. 1997, 57: 33-37. 10.1016 / S0020-7292 (97) 02846-4.
CAS Статья PubMed Google Scholar
Blix E, Sviggum O, Koss KS, Oian P: Различия между наблюдателями в оценке 845 тестов при приеме в роды: сравнение акушерок и акушеров в клинических условиях и двух экспертов. BJOG. 2003, 110: 1-5.
Артикул PubMed Google Scholar

Blackwell SC, Grobman WA, Antoniewicz L, Hutchinson M, Gyamfi Bannerman C: Надежность трехуровневой системы интерпретации сердечного ритма плода NICHD между наблюдателями и внутри наблюдателя.Am J Obstet Gynecol. 2011, 205 (4): 378 e1-378.e5.
Артикул Google Scholar
de Campos DA, Ugwumadu A, Banfield P, Lynch P, Amin P, Horwell D, Costa A, Santos C, Bernardes J, Rosén K: рандомизированное клиническое испытание внутриродового мониторинга плода с компьютерным анализом и предупреждениями по сравнению с ранее доступным мониторингом. BMC Беременность и роды. 2010, 10: 71-10.1186 / 1471-2393-10-71.
Артикул Google Scholar
Henderson Z, Ecker JL: Забор крови из черепа плода — ограниченная роль в современной акушерской практике: часть I. Lab Med. 2003, 34 (7): 548-553. 10.1309 / M86KBYF00HDDJY9L.
Артикул Google Scholar
Хендерсон З., Эккер Дж. Л.: Забор крови из черепа плода — ограниченная роль в современной акушерской практике: часть II. Lab Med. 2003, 34 (8): 594-600. 10.1309 / GR5QVQWCJHYU370W.
Артикул Google Scholar
Dildy GA, Clark SL, Loucks CA: Внутриродовая пульсоксиметрия плода: прошлое, настоящее и будущее. Am J Obstet Gynecol. 1996, 175: 1-9. 10.1016 / S0002-9378 (96) 70242-9.
CAS Статья PubMed Google Scholar
Norén H, Blad S, Carlsson A, Flisberg A, Gustavsson A, Lilja H, Wennergren M, Hagberg H: STAN в клинической практике — результат 2 лет регулярного использования в городе Гётеборг. Am J Obstet Gynecol. 2006, 195: 7-15.
Артикул PubMed Google Scholar
Amer-Wåhlin I, Maršál K: ST-анализ электрокардиографии плода в родах. Semin Fetal Neonatal Med. 2011, 16: 29-35. 10.1016 / j.siny.2010.09.004.
Semin Fetal Neonatal Med. 2011, 16: 29-35. 10.1016 / j.siny.2010.09.004.
Артикул PubMed Google Scholar
Ояла К., Вяэрасмяки М., Мякикаллио К., Валкама М., Текай А.: Сравнение автоматической внутриродовой электрокардиографии плода и традиционной кардиотокографии — рандомизированное контролируемое исследование.BJOG. 2006, 113 (4): 419-423. 10.1111 / j.1471-0528.2006.00886.x.
CAS Статья PubMed Google Scholar
Вестерхуис М., Кви А., ван Гинкель А.А., Дрогтроп А.П., Гизелаерс В.Я., Виссер ГСГ: Ограничения анализа ST в клинической практике: три случая метаболического ацидоза во время родов. BJOG. 2007, 114 (10): 1194-1201. 10.1111 / j.1471-0528.2007.01236.x.
CAS Статья PubMed Google Scholar
de Campos DA, Sousa P, Costa A, Bernardes J: Omniview-SisPorto®; 3.5 — Центральная станция мониторинга плода с онлайн-оповещениями на основе компьютерной кардиотокограммы + анализа событий ST. J Perinat Med. 2008, 36 (3): 260-264.
Google Scholar
Гихарро-Бердиняс Б., Алонсо-Бетансос А. Эмпирическая оценка гибридной интеллектуальной системы мониторинга с использованием различных показателей эффективности. Artif Intell Med. 2002, 24: 71-96.10.1016 / S0933-3657 (01) 00091-4.
Артикул PubMed Google Scholar
Neilson DR, Freeman RK, Mangan S: неоднозначность сигнала, приводящая к неожиданному результату при внешнем мониторинге сердечного ритма плода. Am J Obstet Gynecol. 2008, 198 (6): 717-724. 10.1016 / j.ajog.2008.02.030. http://dx.doi.org/10.1016/j.ajog.2008.02.030. [Моника].
Артикул PubMed Google Scholar
Chudáček V, Spilka J, Huptych M, Janků P: Автоматическая оценка записей сердечного ритма плода во время родов: всесторонний анализ полезных функций. Physiol Meas. 2011, 32: 1347-1360. 10.1088 / 0967-3334 / 32/8/022.
Physiol Meas. 2011, 32: 1347-1360. 10.1088 / 0967-3334 / 32/8/022.
Артикул PubMed Google Scholar
Спилка Дж., Чудачек В., Хуптих М., Георгулас Г., Стилиос С., Коуцки М.: Использование нелинейных функций для классификации сердечного ритма плода. Биомедицинское управление сигнальным процессом.2012, 7 (4): 350-357. 10.1016 / j.bspc.2011.06.008.
Артикул Google Scholar
Dawes GS, Visser GH, Goodman JD, Redman CW: Численный анализ частоты сердечных сокращений плода человека: качество записей УЗИ. Am J Obstet Gynecol. 1981, 141: 43-52.
CAS Статья PubMed Google Scholar
Jezewski M, Czabański R, Wróbel J, Horoba K: Анализ извлеченных характеристик кардиотокографического сигнала для улучшения автоматического прогнозирования исхода плода.Biocybern Biom Eng. 2010, 30 (4): 29-47.
Google Scholar
Czabanski R, Jezewski J, Matonia A, Jezewski M: Компьютерный анализ сигналов сердечного ритма плода как предиктор неонатальной ацидемии. Expert Syst Appl. 1184, 39 (15): 6-11860.
Google Scholar
Ocak H: Система поддержки принятия медицинских решений, основанная на машинах опорных векторов и генетическом алгоритме для оценки благополучия плода.J Med Syst. 2013, 37 (2): 9913-
Статья PubMed Google Scholar
Нильсен П.В., Стигсби Б., Никельсен С., Ним Дж .: Компьютерная оценка кардиотокограммы во время родов. II. Значение по сравнению с визуальной оценкой. Acta Obstet Gynecol Scand. 1988, 67 (5): 461-464. 10.3109 / 0001634880
CAS Статья PubMed Google Scholar
Chung TK, Mohajer MP, Yang ZJ, Chang AM, Sahota DS: Прогнозирование ацидоза плода при рождении с помощью компьютерного анализа кардиотокографии во время родов. Br J Obstet Gynaecol. 1995, 102 (6): 454-460. 10.1111 / j.1471-0528.1995.tb11317.x.
Br J Obstet Gynaecol. 1995, 102 (6): 454-460. 10.1111 / j.1471-0528.1995.tb11317.x.
CAS Статья PubMed Google Scholar
Кейт Р.Д., Бекли С., Гарибальди Дж. М., Вестгейт Дж. А., Ифичор ЕС, Грин К. Р.: многоцентровое сравнительное исследование 17 экспертов и интеллектуальной компьютерной системы для управления родами с использованием кардиотокограммы.Br J Obstet Gynaecol. 1995, 102 (9): 688-700. 10.1111 / j.1471-0528.1995.tb11425.x.
CAS Статья PubMed Google Scholar
Бернардес Дж., Де Кампос Д.А., Коста-Перейра А., Перейра-Лейте Л., Гарридо А.: Объективный компьютерный анализ сердечного ритма плода. Int J Gynaecol Obstet. 1998, 62 (2): 141-147. 10.1016 / S0020-7292 (98) 00079-4.
CAS Статья PubMed Google Scholar
Maeda K, Utsu M, Makio A, Serizawa M, Noguchi Y, Hamada T, Mariko K, Matsumoto F: компьютерный анализ нейронной сети сердечного ритма плода. J Matern Fetal Investig. 1998, 8 (4): 163-171.
PubMed Google Scholar
Lee A, Ulbricht C, Dorffner G: Применение искусственных нейронных сетей для обнаружения аномального паттерна сердечного ритма плода: сравнение с традиционными алгоритмами. J Obstet Gynecol. 1999, 19 (5): 482-485.10.1080 / 01443619964256.
CAS Статья Google Scholar
Chung DY, Sim YB, Park KT, Yi SH, Shin JC, Kim SP: Спектральный анализ вариабельности сердечного ритма плода как предиктор дистресса плода во время родов. Int J Gynaecol Obstet. 2001, 73 (2): 109-116. 10.1016 / S0020-7292 (01) 00348-4.
CAS Статья PubMed Google Scholar
Strachan BK, Sahota DS, van Wijngaarden WJ, James DK, Chang AM: Компьютерный анализ частоты сердечных сокращений плода и связь с ацидемией при родах.BJOG. 2001, 108 (8): 848-852.
CAS PubMed Google Scholar
Siira SM, Ojala TH, Vahlberg TJ, Jalonen JO, Välimäki IA, Rosén KG, Ekholm EM: Заметный ацидоз плода и специфические изменения в анализе спектра мощности вариабельности сердечного ритма плода, зарегистрированные в течение последнего часа родов. BJOG. 2005, 112 (4): 418-423. 10.1111 / j.1471-0528.2004.00454.x.
Артикул PubMed Google Scholar
Cao H, Lake DE, Ferguson JE 2nd, Chisholm CA, Griffin MP, Moorman JR: К количественному мониторингу сердечного ритма плода. IEEE Trans Biomed Eng. 2006, 53: 111-118. 10.1109 / TBME.2005.859807.
Артикул PubMed Google Scholar
Salamalekis E, Hintipas E, Salloum I, Vasios G, Loghis C, Vitoratos N, Chrelias C, Creatsas G: компьютерный анализ вариабельности сердечного ритма плода с использованием метода согласованного преследования в качестве индикатора гипоксии плода во время родов. .J Matern Fetal Neonatal Med. 2006, 19 (3): 165-169. 10.1080 / 14767050500233290.
CAS Статья PubMed Google Scholar
Georgoulas G, Stylios CD, Groumpos PP: Прогнозирование риска метаболического ацидоза у новорожденных на основе классификации сигналов сердечного ритма плода с использованием машин опорных векторов. IEEE Trans Biomed Eng. 2006, 53 (5): 875-884. 10.1109 / TBME.2006.872814.
Артикул PubMed Google Scholar
Gonçalves H, Rocha AP, de Campos DA, Bernardes J: линейный и нелинейный анализ частоты сердечных сокращений плода нормальных и ацидемичных плодов за несколько минут до родов. Med Biol Eng Comput. 2006, 44 (10): 847-855. 10.1007 / s11517-006-0105-6.
Артикул PubMed Google Scholar
Коста А, Эйрес-де-Кампос D, Коста Ф, Сантос С., Бернардес Дж .: Прогнозирование неонатальной ацидемии путем компьютерного анализа частоты сердечных сокращений плода и сигналов ST событий.Am J Obstet Gynecol. 2009, 201 (5): 464.e1-464.e6.
Артикул Google Scholar
Elliott C, Warrick P, Graham E, Hamilton E: Градуированная классификация записей сердечного ритма плода: связь с метаболическим ацидозом новорожденных и неврологической заболеваемостью. Am J Obstet Gynecol. 2010, 202 (3): 258.e1-258.e8.
Артикул Google Scholar
Уоррик П., Гамильтон Е., Прекап Д., Кирни Р. Классификация нормальных и гипоксических плодов на основе системного моделирования кардиотокографии во время родов.IEEE Trans Biom Eng. 2010, 57 (4): 771-779.
Артикул Google Scholar
Helgason H, Abry P, Goncalves P, Gharib C, Gaucherand P, Doret M: Адаптивный многомасштабный анализ сложности сердечного ритма плода. IEEE Trans Biomed Eng. 2011, 58: 2186-2193.
Артикул Google Scholar
Георгиева А., Пейн С.Дж., Моулден М., Редман CWG: Искусственные нейронные сети, применяемые для мониторинга плода в родах.Neural Comput Appl. 2013, 22: 85-93. 10.1007 / s00521-011-0743-л.
Артикул Google Scholar
Czabański R, Jezewski J, Wróbel J, Sikora J, Jezewski M: Применение нечетких систем вывода для классификации записи сердечного ритма плода в зависимости от неонатального исхода. Ginekol Pol. 2013, 84: 38-43.
PubMed Google Scholar
Callaway LK, Lust K, McIntyre HD: исходы беременности у женщин очень преклонного возраста матери.Aust N Z J Obstet Gynaecol. 2005, 45: 12-16. 10.1111 / j.1479-828X.2005.00333.x.
Артикул PubMed Google Scholar
Berglund S, Grunewald C, Pettersson H, Cnattingius S: Факторы риска асфиксии, связанные с некачественным уходом во время родов. Acta Obstet Gynecol Scand. 2010, 89: 39-48. 10.3109 / 00016340
Артикул PubMed Google Scholar
Park MI, Hwang JH, Cha KJ, Park YS, Koh SK: Компьютеризированный анализ параметров частоты сердечных сокращений плода по гестационному возрасту. Int J Gynaecol Obstet. 2001, 74 (2): 157-164. 10.1016 / S0020-7292 (01) 00423-4.
CAS Статья PubMed Google Scholar
Bernardes J, Gonçalves H, Ayres-De-Campos D, Rocha A: Половые различия в линейной и сложной динамике сердечного ритма плода у нормальных и ацидемичных плодов за несколько минут до родов.J Perinatal Med. 2009, 37 (2): 168-176.
Артикул Google Scholar
Сингх Т., Шанкаран С., Тилаганатан Б., Бхиде А: Прогнозирование внутриутробного компромисса плода при длительной беременности. J Obstet Gynaecol. 2008, 28 (8): 779-782. 10.1080 / 01443610802431857.
CAS Статья PubMed Google Scholar
Бадави Н., Куринчук Дж. Дж., Кио Дж. М., Алессандри Л. М., О’Салливан Ф., Бертон П.Р., Пембертон П.Дж., Стэнли Ф.Дж .: Факторы риска энцефалопатии новорожденных во время родов: исследование случай-контроль в Западной Австралии.BMJ. 1998, 317 (7172): 1554-1558. 10.1136 / bmj.317.7172.1554.
CAS Статья PubMed PubMed Central Google Scholar
Розен К.Г., Блад С., Ларссон Д., Норен Х., Аутрам Н.: Оценка биопрофиля плода во время родов с помощью анализа ЭКГ плода. Эксперт преподобный Obstet Gynecol. 2007, 2 (5): 609-620. 10.1586 / 17474108.2.5.609.
Артикул Google Scholar
Kro GAB, Yli BM, Rasmussen S, Norén H, Amer-Wåhlin I, Saugstad OD, Stray-Pedersen B, Rosén KG: новый инструмент для проверки данных кислотно-щелочного баланса пуповины. BJOG. 2010, 117 (12): 1544-1552. 10.1111 / j.1471-0528.2010.02711.x.
CAS Статья PubMed Google Scholar
McIntyre S, Taitz D, Keogh J, Goldsmith S, Badawi N, Blair E: систематический обзор факторов риска церебрального паралича у доношенных детей в развитых странах.Dev Med Child Neurol. 2012 ,, (в печати)
Google Scholar
Finster M, Wood M: Оценка по шкале Апгар выдержала испытание временем. Анестезиология. 2005, 102 (4): 855-857. 10.1097 / 00000542-200504000-00022.
Артикул PubMed Google Scholar
Goldberger AL, Amaral LA, Glass L, Hausdorff JM, Ivanov PC, Mark RG, Mietus JE, Moody GB, Peng CK, Stanley HE: PhysioBank, PhysioToolkit и PhysioNet: компоненты нового исследовательского ресурса для сложные физиологические сигналы.Тираж. 2000, 101 (23): E215-E220. 10.1161 / 01.CIR.101.23.e215.
CAS Статья PubMed Google Scholar
Yeh P, Emary K, Impey L: Взаимосвязь между pH артериальной крови пуповины и серьезным неблагоприятным неонатальным исходом: анализ 51 519 последовательных проверенных образцов. BJOG. 2012, 119 (7): 824-831. 10.1111 / j.1471-0528.2012.03335.x.
CAS Статья PubMed Google Scholar
Валентин Л., Экман Г., Исберг П. Е., Полбергер С., Маршал К. Клиническая оценка плода и новорожденного. Связь между кардиотокографией во время родов, оценкой по шкале Апгар, кислотно-основным статусом пуповинной крови и неонатальной заболеваемостью. Arch Gynecol Obstet. 1993, 253 (2): 103-115. 10.1007 / BF02768736.
CAS Статья PubMed Google Scholar
Schiermeier S, von Steinburg SP, Thieme A, Reinhard J, Daumer M, Scholz M, Hatzmann W, Schneider KTM: Чувствительность и специфичность компьютеризированных внутриродовых критериев FIGO для кардиотокографии и pH кожи головы плода во время родов: многоцентровые, наблюдательное исследование.BJOG. 2008, 115 (12): 1557-1563. 10.1111 / j.1471-0528.2008.01857.x.
CAS Статья PubMed Google Scholar
Pierrat V, Haouari N, Liska A, Thomas D, Subtil D, Truffert P, d’Etudes en Epidémiologie Périnatale G: Распространенность, причины и исход энцефалопатии новорожденных в возрасте 2 лет: популяционное исследование . Arch Dis Child Fetal Neonatal Ed. 2005, 90 (3): F257-F261. 10.1136 / adc.2003.047985.
CAS Статья PubMed PubMed Central Google Scholar
Low JA: Текущий кризис в акушерстве. J Obstet Gynaecol Can. 2005, 27 (11): 1031-1037.
Артикул PubMed Google Scholar
Шифрин Б.С.: КТГ, сроки и механизм неврологических повреждений плода. Лучшая практика Res Clin Obstet Gynaecol. 2004, 18 (3): 437-456. 10.1016 / j.bpobgyn.2004.03.001.
Артикул PubMed Google Scholar
Ingemarsson I, Herbst A, Thorngren-Jerneck K: Долгосрочные результаты после ацидемии пупочной артерии при доношенных родах: влияние пола и продолжительности аномалий сердечного ритма плода. Br J Obstet Gynaecol. 1997, 104 (10): 1123-1127. 10.1111 / j.1471-0528.1997.tb10934.x.
CAS Статья PubMed Google Scholar
MacLennan A: Шаблон для определения причинной связи между острыми внутриродовыми событиями и церебральным параличом: международное консенсусное заявление.BMJ. 1999, 319 (7216): 1054-1059. 10.1136 / bmj.319.7216.1054.
CAS Статья PubMed PubMed Central Google Scholar
Westerhuis M, Moons KGM, van Beek E, Bijvoet SM, Drogtrop AP, van Geijn HP, van Lith JMM, Mol BWJ, Nijhuis JG, Oei SG, Porath MM, Rijnders RJP, Schuitemaker NWE, van der Tweel I, Visser GHA, Willekes C, Kwee A: рандомизированное клиническое испытание кардиотокографии плюс забор крови плода по сравнению с кардиотокографией плюс ST-анализ электрокардиограммы плода (STAN) для мониторинга во время родов.BMC Беременность и роды. 2007, 7: 13-10.1186 / 1471-2393-7-13.
Артикул PubMed PubMed Central Google Scholar
Росс М.Г. Родовые схватки и замедление сердечного ритма плода: связь с метаболическим ацидозом плода. Clin Obstet Gynecol. 2011, 54: 74-82. 10.1097 / GRF.0b013e31820a106d.
Артикул PubMed Google Scholar
Фулчер Б., Георгиева А., Редман С., Джонс Н.: Сравнительный анализ сердечного ритма плода.Общество инженерии в медицине и биологии (EMBC), Ежегодная международная конференция IEEE 2012 г. 2012, 3135-3138. http://ieeexplore.ieee.org/xpl/articleDetails.jsp?reload=true%26tp=%26arnumber=6346629%26queryText%3DHighly+comparative+fetal+heart+rate+analysis,
Google Scholar
Георгулас Г., Стилиос С., Нокас Г., Групппос П. Классификация частоты сердечных сокращений плода во время родов с использованием скрытых марковских моделей. Нейронные сети, 2004.2004, Известия. 2004 Совместная международная конференция IEEE, Том 3., 2471-2475. http://ieeexplore.ieee.org/xpls/abs_all.jsp?arnumber=1381017\%26tag=1,
Google Scholar
Salamalekis E, Thomopoulos P, Giannaris D, Salloum I, Vasios G, Prentza A, Koutsouris D: Компьютерная диагностика гипоксии плода во время родов на основе мониторинга сердечного ритма плода и записей пульсовой оксиметрии плода с использованием вейвлет-анализа и нейронных сетей .BJOG. 2002, 109 (10): 1137-1142. 10.1111 / j.1471-0528.2002.01388.x.
CAS Статья PubMed Google Scholar
Махарадж Д: Внутриродовая реанимация плода: обзор. Интернет J Gynecol Obstet. 2008, 9 (2): 4800-4808.
Google Scholar
Siggaard-Andersen O, Huch R: Кислородный статус крови плода. Acta Anaesthesiol Scand Suppl. 1995, 107: 129-135.
CAS Статья PubMed Google Scholar
Онкен С., Кранцлер Х., О’Мэлли П., Гендро П., Кэмпбелл В.А.: Влияние курения сигарет на характеристики частоты сердечных сокращений плода. Obstet Gynecol. 2002, 99 (5 Pt 1): 751-755.
PubMed Google Scholar
Hill JB, Alexander JM, Sharma SK, McIntire DD, Leveno KJ: Сравнение эффектов эпидуральной и меперидиновой анальгезии во время родов на частоту сердечных сокращений плода.Obstet Gynecol. 2003, 102 (2): 333-337. 10.1016 / S0029-7844 (03) 00567-2.
CAS PubMed Google Scholar
Клири-Голдман Дж., Негрон М., Скотт Дж., Даунинг Р.А., Каманн В., Симпсон Л., Флуд П. Профилактический эфедрин и комбинированная спинальная эпидуральная анестезия: кровяное давление матери и частота сердечных сокращений плода. Obstet Gynecol. 2005, 106 (3): 466-472. 10.1097 / 01.AOG.0000173797.20722.a0.
CAS Статья PubMed Google Scholar
Tincello D, White S, Walkinshaw S: Компьютеризированный анализ записей сердечного ритма плода при сахарном диабете I типа у матери. BJOG. 2001, 108 (8): 853-857.
CAS PubMed Google Scholar
Jezewski J, Roj D, Wrobel J, Horoba K: новый метод оценки частоты сердечных сокращений плода по ультразвуковому допплеровскому сигналу. Биомед Рус Онлайн. 2011, 10 (92): http://dx.doi.org/10.1186/1475-925X-10-92,
Google Scholar
Cesarelli M, Romano M, Ruffo M, Bifulco P, Pasquariello G, Fratini A: PSD модификации FHRV из-за интерполяции и скорости хранения CTG. Биомедицинское управление сигнальным процессом. 2011, 6 (3): 225-230. 10.1016 / j.bspc.2010.10.002.
Артикул Google Scholar
Graatsma EM, Jacod BC, van Egmond LAJ, Mulder EJH, Visser GHA: Электрокардиография плода: возможность долгосрочных записей сердечного ритма плода. BJOG. 2009, 116 (2): 334-337 ;.10.1111 / j.1471-0528.2008.01951.x. обсуждение 337–338
CAS Статья PubMed Google Scholar
Sisco KM, Cahill AG, Stamilio DM, Macones GA: Является ли непрерывный мониторинг ответом на случайно наблюдаемое замедление сердечного ритма плода ?. J Matern Fetal Neonatal Med. 2009, 22 (5): 405-409. 10.1080 / 14767050802556059.
Артикул PubMed Google Scholar
Schiermeier S, Hatzmann H, Reinhard J: Значение системы компьютерного анализа допплеровской кардиотокограммы за 70 минут до родов. Z Geburtshilfe Neonatol. 2008, 212 (5): 189-193. 10.1055 / с-2008-1077015.
CAS Статья PubMed Google Scholar
Sheiner E, Hadar A, Hallak M, Katz M, Mazor M, Shoham-Vardi I: Клиническое значение отслеживания сердечного ритма плода во втором периоде родов. Obstet Gynecol.2001, 97 (5 Pt 1): 747-752.
CAS PubMed Google Scholar
Коста Сантос C, Эйрес-де-Кампус D, да Коста Перейра A, Бернардес J: интерактивный веб-сайт для исследований по мониторингу сердечного ритма плода. Obstet Gynecol. 2000, 95 (2): 309-311. 10.1016 / S0029-7844 (99) 00569-4.
CAS PubMed Google Scholar
Бач К., Личман М: Репозиторий машинного обучения UCI.Репозиторий машинного обучения UCI Калифорнийский университет, Ирвин, Школа информационных и компьютерных наук. 23 декабря 2013 г., http://archive.ics.uci.edu/ml/datasets/Cardiotocography,
Google Scholar
Пример графика КТГ. Верхний график — это сигнал частоты сердечных сокращений плода …
Отделения интенсивной терапии новорожденных (ОИТН) значительно расширяют использование технологий. Необходимо точно диагностировать дискомфорт, боль и осложнения, такие как сепсис, в основном до того, как они возникнут.Хотя конкретные методы лечения возможны, они часто требуют много времени, инвазивны или болезненны, что пагубно сказывается на развитии ребенка. За последние 40 лет вариабельность сердечного ритма (ВСР) стала неинвазивным методом мониторинга новорожденных и младенцев, но все еще недостаточно используется. Таким образом, настоящая статья направлена на обзор применимости ВСР в неонатологии и доступных инструментов для ее оценки, показывая, как ВСР может стать инновационным инструментом в ближайшие годы. При постоянном мониторинге ВСР может помочь оценить общее самочувствие ребенка и неврологическое развитие для выявления поведения, связанного со стрессом / болью, или патологических состояний, таких как респираторный дистресс-синдром и гипербилирубинемия, чтобы определить, когда выполнять процедуры для уменьшения стресса / боли ребенка и вмешательства, такие как терапевтическая гипотермия, и избежать серьезных осложнений, таких как сепсис и некротический энтероколит, тем самым снижая смертность.Основываясь на литературе и предыдущем опыте, первый шаг к эффективному внедрению ВСР в отделениях интенсивной терапии новорожденных может состоять в системе мониторинга, использующей фотоплетизмографию, которая является недорогой и неинвазивной и отображает один или несколько показателей с хорошей клинической полезностью. Однако, чтобы в полной мере использовать клинический потенциал ВСР и значительно улучшить неонатальную помощь, системы мониторинга должны будут полагаться на современную биоинформатику (алгоритмы машинного обучения и искусственного интеллекта), которые могут легко интегрировать показатели ВСР младенца, показатели жизнедеятельности и особенно прошлый анамнез. таким образом разрабатываются модели, способные эффективно контролировать и прогнозировать клинические состояния младенца.По этой причине больницы и учреждения должны будут наладить тесное сотрудничество между акушерскими, неонатальными и педиатрическими отделениями: таким образом, здравоохранение действительно улучшится на каждой стадии перинатального периода (от зачатия до первых лет жизни), поскольку информация информация о здоровье пациентов могла бы свободно передаваться между различными специалистами, и можно было бы проводить высококачественные исследования, объединяя данные, записанные в этих отделениях.
Мониторинг родов и родов выходит за пределы CTG
Oli ™, как нельзя более отличается от громоздкого и ненадежного CTG.Это небольшое и легкое устройство, которое прикрепляется к животу, отслеживая не только сокращения и частоту сердечных сокращений плода, но и активность матки, благополучие матери и плода, уровень нагрузки матери и движения. Все это происходит по беспроводной сети, позволяя матери свободно передвигаться.
Хотя Oli ™ еще нет на рынке, Макдональд считает, что это может произойти после клинических испытаний, которые в настоящее время запланированы примерно на конец 2021 года. Он обещает изменить правила игры в акушерстве.
Создание медицинского устройства — это одно, но продажа этого продукта потенциальным инвесторам — еще один новый набор навыков для инженера Макдональда.Хотя она собрала около 5 миллионов долларов финансирования за счет государственных грантов, премий и собственных инвестиций, она признает, что это было нелегко. «Мне пришлось научиться доверять своей интуиции. Вы не можете поступиться своим видением, потому что инвестор хочет изменить ваш продукт ».
Неудивительно, что инвесторы хотят вывести продукт на рынок быстро, как можно большему количеству покупателей и с минимальным риском. «Все это сложно, когда вы имеете дело с медицинским оборудованием», — говорит Макдональд. Конечно, она считает Oli ™ чем-то, что должно использоваться врачами и больницами, а не делать его общедоступным.Это важно, чтобы будущие матери не получали ложных заверений и не волновались излишне.
«Это оказывает дополнительное давление на этих матерей, не говоря уже о системе здравоохранения. По сути, это противоположно тому, что мы пытаемся сделать », — говорит Макдональд.
Весь процесс Oli ™ привнес в McDonald представление о том, что иногда может потребоваться для достижения необходимых успехов.
«Никто так не рассматривал эту проблему», — говорит она. «Единственная причина, по которой я смотрю на это, заключается в том, что я оказался инженером-мехатроником, у которого были нормальные роды, за которыми последовали очень трудные роды, что позволило мне увидеть различия между ними и задать практические вопросы по этому поводу.”
CTG Continuum — победить Gauntlet
ЧТО ТАКОЕ CTG CONTINUUM®?
CTG Continuum® — это конкурентоспособный вариант игры Conquer The Gauntlet® для нескольких кругов.
КАК ЭТО РАБОТАЕТ?
Бегуны, соревнующиеся в CTG Continuum®, должны начинать с элитной волны. Вместо того, чтобы пересекать финишную черту, они войдут в «Континуум» и начнут новый круг. Бегуны будут пытаться проехать как можно больше кругов за отведенное время. Время, необходимое для СТАРТА вашего последнего круга, составляет 5 часов после начала элитной волны.
CTG CONTINUUM® «LIONS DEN» ДОПОЛНИТЕЛЬНАЯ ЗОНА ЗАПРАВКИ
В зоне проведения фестиваля между линией старта и финиша будет выделенная зона пит-стопы «LIONS DEN», где участники могут отдыхать, восстанавливаться, дозаправляться и получать от них поддержку. члены их «Гордость». ЕДИНСТВЕННЫМИ лицами, за исключением участников, допускаются к участию в «LIONS DEN», это 3 члена экипажа каждого участника «Pride». У каждого участника будет выделенная «палатка», где он сможет разместить свои личные вещи (пакеты для регидратации, стул, воду, закуски и т. Д.)). В «LIONS DEN» НЕ разрешается находиться посторонним транспортным средствам или домашним животным. Ваше стойло должно быть ограничено до 10х10.
THE PRIDE
Каждому участнику CTG Continuum® разрешается выбрать 3 члена, которые войдут в их «PRIDE». Эти участники должны постоянно носить браслет CTG Continuum® «PRIDE» и быть зрителем или участником соревнований CTG. Члены «PRIDE» могут оказывать помощь участнику Continuum только в «LIONS DEN». Если участник «PRIDE» является зарегистрированным бегуном CTG, он не может пробегать дополнительные круги вместе с участником Continuum без покупки дополнительных кругов в палатке INFO (браслет члена экипажа «PRIDE» не является бесплатным, неограниченным доступом к участию в беге. курс.Это для участников, которые были выбраны участником Continuum, чтобы помочь им восстановиться и получить поддержку, когда они финишируют и начинают круги.)
ПРАВИЛА
Применяются все стандартные правила CTG. Вариантов обхода штрафов нет. Чтобы выиграть Continuum, вы должны преодолевать все препятствия на каждом круге.
Если вы не соревнуетесь, чтобы победить, вам не нужно преодолевать все препятствия, просто получайте удовольствие!
Могу ли я занять «ОБЩЕЕ» первое место в гонке Conquer The Gauntlet И занять первое место в гонке CTG Continuum®?
ДА.Это потребует значительных усилий, но если вы будете первым мужчиной или женщиной, правильно преодолевшим все препятствия на своем первом круге, вы выиграете элитную гонку Conquer The Gauntlet за первое место. Если после этого вы финишируете быстрее всех, вы ТАКЖЕ выиграете гонку CTG Continuum®. Вы по-прежнему должны правильно преодолеть ВСЕ препятствия на ПЕРВОМ круге, чтобы занять первое место в общем зачете, но на любых последующих кругах вы можете применить штраф за производительность, чтобы обойти четыре препятствия, упомянутых выше.

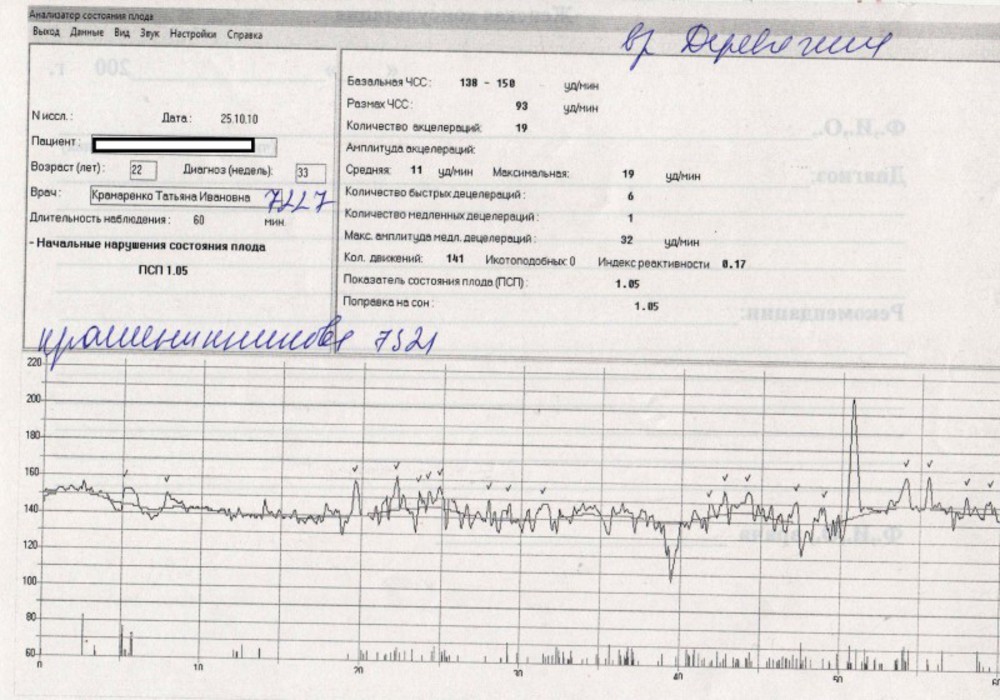 травма живота беременно;
травма живота беременно;